Киста костная пястной кости кисти
Доброкачественные новообразования возникают в разных частях тела. Костная киста чаще всего образуется у детей подросткового возраста и взрослых до 30 лет. Она представляет собой полость с жидким содержимым, формирующуюся в костной ткани. Для ее устранения используется консервативное лечение или назначается операция.

Доброкачественные новообразования возникают в разных частях тела.
Механизм развития
Результаты исследований говорят о том, что патологическое состояние развивается по двум причинам. Киста кости возникает, если нарушается ток крови внутри плотных тканей. Хуже усваиваются необходимые вещества. В результате нехватки микроэлементов повышается активность ферментов. Они начинают разрушать стенки кости.
Со временем внутри формируется полость, которая наполняется жидкостью. Если активность ферментов не снижается, киста разрастается. Механизм ее образования известен, но точные причины – нет. Врачи предполагают, что провоцировать появление могут несколько факторов:

Травмы, ушибы, переломы могут стать причиной.
- травмы, ушибы, переломы конечностей;
- неправильное формирование тканей в период внутриутробного развития;
- недостаток кальция или нарушение его усвоения;
- воспалительные процессы в организме;
- снижение иммунитета;
- дефицит витаминов, микроэлементов.
По месту расположения выделяют несколько типов образования. Формируется киста большеберцовой кости, бедренной, пяточной, новообразование плеча, плечевой кости. По типу жидкости действует разделение на солитарную и аневризмальную.
Солитарная костная киста характерна для мальчиков в подростковом возрасте (10 – 15 лет). Редко, но образуется у маленьких детей. У взрослых патология является скорее исключением из правил и следствием перенесенного ранее заболевания. Полость наполнена жидкостью.
В большинстве случаев этот тип образования возникает в длинных трубчатых тканях. Формируется костная киста бедренной кости и плечевой. Симптомы отсутствуют, пока болезнь не переходит в более серьезную стадию. Обычно ее выявляют при патологических переломах. При малейших травмах происходит повреждение конечностей, что служит поводом для обращения к врачу.
Солитарная киста кости может зарастать самопроизвольно. В некоторых случаях пациент даже не узнает о ее существовании. Если активность ферментов снижается, новообразование теряет питание и вскоре полость зарастает.
Вторая разновидность — аневризмальная костная киста. Это более редкий тип патологии, который чаще образуется у девочек в подростковом возрасте. Полость формируется в области позвоночника или таза и заполнена кровью.

Выявляют сильные боли, а также отек.
Чаще всего появление аневризматической костной кисты провоцирует травма. В отличие от солитарной, при этом типе отмечены сильные боли, а также отек, который становится все более выраженным. Во время медицинского осмотра врач выявляет изменение вен.
Если формируется киста подвздошной кости или в нижних конечностях, то нарушается опора. В области позвоночника новообразование сдавливает нервные корешки, вызывая нарушения неврологического характера.
Симптоматика
На ранней стадии патология часто никак себя не обнаруживает. Явными признаками образования полости являются следующие симптомы:

Болезненные ощущения при надавливании.
- отечность тканей;
- болезненные ощущения, которые усиливаются при надавливании;
- дискомфорт и боль во время движения;
- суставы перестают нормально двигаться, пациент начинает хромать;
- в месте надавливания образуется деформация.
Аневризматическая костная киста характеризуется более яркими симптомами. Боль становится сильной уже в момент образования полости и ее заполнения жидкостью. Мягкие ткани сильно отекают.
Если формируется костная киста пяточной кости или нижних конечностей, человек теряет опору.
Диагностика
При первичном визите врач производит внешний осмотр, собирает информацию о травмах или перенесенных недавно инфекциях. Несколько признаков позволят определить, существует ли вероятность образования полости. Об этом расскажет изменение позы пациента, различие длины конечностей, нарушение подвижности сустава, боль при надавливании.
Однако осмотра недостаточно. Чтобы поставить точный диагноз, назначают несколько общих анализов (крови, мочи) и дополнительные обследования:
Также делают пункцию, чтобы изъять жидкость для анализа.
Лечение
При наличии патологии назначают консервативное лечение, если пациент младше 15 – 16 лет и при этом киста не причиняет неудобств. При наличии осложнений показано хирургическое вмешательство, начиная с 3 лет. При переломе руки, ноги используют традиционные методы лечения – накладывают гипс. Если травма еще не произошла, пациенту необходимо обеспечить покой и разгрузить конечность.
Один из консервативных методов, использующихся при образовании деформации кости – лекарственная пункция. Процедура предусматривает применение анестезии. В полость вводят иглу, собирают содержимое на анализ. Затем кисту промывают антисептическими растворами.

В полость вводят иглу, собирают содержимое на анализ.
Внутрь вводят состав, помогающий уменьшить активность разрушающих ткань ферментов. Производят перфорирование, чтобы жидкость не скапливалась, и не повышалось давление. Пункцию осуществляют раз в несколько недель. После завершения лечения дополнительно проводят рентгенографию.
Не существует народных способов лечения, которые могли бы избавить от патологии. Новообразование мало изучено, поэтому врачи не рекомендуют полагаться на растительные средства. В противном случае можно столкнуться с непредвиденными осложнениями.
При наличии полости в кости нужно придерживаться специальной диеты. Она может ускорить заживление тканей и предотвратить возможные переломы. В вашем меню должны присутствовать следующие продукты:

Молоко, сыр, творог, кефир — ускоряют заживление тканей.
- молоко, сыр, творог, кефир;
- рыба жирных сортов;
- кунжут;
- цитрусовые фрукты, а также яблоки, абрикосы;
- сладкий перец;
- желе и прочие блюда, содержащие желатин.
А вот от кондитерских изделий, жирных и острых блюд, а также от вредных напитков стоит отказаться.
Возможные осложнения
Деформация кости – не самый серьезный диагноз. Само по себе образование не представляет опасности. Однако при отсутствии наблюдения и подходящего лечения оно может привести к неприятным осложнениям. При длительном игнорировании патологии увеличивается риск разрушения кости, не исключена деформация конечностей, изменение их длины.

При длительном игнорировании патологии увеличивается риск разрушения кости, деформация конечностей, изменение их длины.
Новообразование способствует патологическим переломам, повреждению суставов. Если оно находится в нижних конечностях, возникает хромота, которая не проходит сама по себе.
Профилактические меры
Поскольку причины образования кисты не до конца изучены, не разработаны действенные меры профилактики. Врачи рекомендуют придерживаться следующих правил для снижения риска:
- приводить ребенка на профилактические осмотры, не пропускать визит к хирургу, ортопеду;
- стараться избегать ушибов, переломов, прочих травм;
- чаще посещать врача, если ребенок увлекается спортом. При необходимости делать рентген;
- отслеживать состояние и обращать внимание даже на незначительные жалобы.
Киста в кости может привести к тяжелым последствиям, если игнорировать ее проявления. В некоторых случаях она зарастает самостоятельно, но чаще всего требуется консервативное лечение или оперативное вмешательство. Лечащий врач всегда должен контролировать ход развития патологии.
У рабочих, занятых тяжелым ручным физическим трудом — молотобойцев, рабочих каменоломен, кузнецов, слесарей, машинисток, при рубке зубилом и клепке, при работе с напильником, рашпилем и шабром, при отвороте гаек, нарезке болтов и отверстий вручную, а также на ряде работ с пневматическими вибрирующими инструментами большой энергии, — кисти подвергаются хронической микротравматизации, усиленному давлению, растяжению.
При рентгенологическом исследовании кистей лиц указанных профессий часто обнаруживаются костные очаговые изменения дистрофического характера. Изменения характеризуются разрежением спонгиозной костной ткани очагового типа или, наоборот, образованием участков уплотнения по типу компактных известковых островков и изменением спонгиозной структуры. Очаговое разрежение костной ткани носит характер кистоподобных просветлений величиною от 1—2 мм до 5—6 мм, правильно округлой формы, отделенных обычно от нормальной окружающей ткани склеротическим ободком. С ними не нужно смешивать мелкие кольцевидные просветления отверстий питающих сосудов.
Кальцинированные островки — эностозы встречаются реже, достигают величины чечевицы, имеют также округлую, овальную или неправильную форму, отличаются четкими контурами и, чаще, располагаются в головках метакарпальных костей и дистальных эпиметафизах лучевой и локтевой кости. Обычно островки уплотняются и кистевидные образования встречаются одновременно.
В мелких костях запястья как кисты, так и кальцинированные островки встречаются в единственном или множественном числе и чаще всего локализуются в полулунной, головчатой и ладьевидных костях.
При достижении кисточками крупных размеров, или при поражениях несколькими кисточками, может произойти патологический перелом с деформацией и сплющиванием кости. В подобных случаях рентгенологическая и клиническая картины, если речь идет о полулунной кости, весьма напоминают болезнь Кинбека. От ошибки может уберечь сравнение с прежними рентгенограммами, на которых видно, что перелому предшествовало наличие кисты. Хотя кисты чаще встречаются в головчатой, полулунной, ладьевидной и в головках пястных костей, патологические переломы мы наблюдали только в полулунной и ладьевидной. Приводим пример.
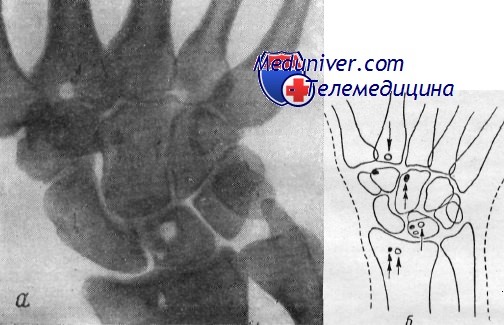
Рентгенограмма (а) и схема (б) лучезапястного сустава. Пишущая машинистка, 42 лет, с 26-летним стажем работы. Множественные кистевидные просветления (одинарная стрелка) и участки склероза (двойная стрелка) в костях запястья.
Пишущая машинистка, 42 лет, стаж 26 лет. 4 года тому назад появились ноющие боли в кистях. Лечилась по поподу нейромиалгии. В течение года усилились боли в левом лучезапястпом суставе, не работала. Сейчас работает с облегченной нагрузкой.
Объективно: припухлость и болезненность при ощупывании с тыльной поверхности левого лучезапястного сустава; движения в нем несколько ограничены.
При рентгенологическом исследовании: с обеих сторон, но более выраженные справа, по два округлых просветления в полулунных костях и основании II пястной кости и мелкие эностозы луча, головчатой кости слева, в полулунной кости и основании III пястной кости справа. Кольцевидная тень отверстия питающего сосуда в правой головчатой кости, симулирующая мелкую кисту.
Диагноз: хронический артрит лучезапястного сустава с кистевидными образованиями и эностозами в мелких костях запястья и пястья.
Спустя 6 лет — лишь некоторое увеличение размеров и отграничение и виде усиленного краевого склероза по окружности кистевидных образований.
Подобные изменения особенно часто развиваются при работе с пневматическими инструментами больших энергий.
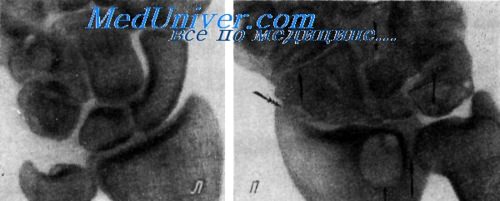
Рентгенограмма лучезапястных суставов. Кузнец, 47 лет, стаж работы 25 лет. Два года болит правый сустав. Ушиба не было. Справа мелкие многочисленные кистовидные образования в костях запястья (одинарные стрелки) и крупная в дистальном конце луча (двойная стрелка); выраженный деформирующий остеоартроз в лучезапястном суставе и суставах запястья (тройные стрелки); нерезкий регионарный остеопороз
Патологоанатомические исследования показывают ограниченный фиброз костного мозга, окруженный костной скорлупой, постепенно переходящей в окружающую нормальную спонгиозную ткань.
Большинство исследователей считает хроническую микротравматизацию основной причиной развития кистовидных изменений. В частности, есть указание на особеннее значение нарушений целости межкостных связок запястья, в которых залегают кровеносные сосуды.
Явления местного эностоза, так же как и изменения кистозного характера, патогенетически следует рассматривать как следствие сосудистых и нервно-трофических расстройств травматического характера, повлекших за собою образование ограниченных участков асептического некроза. Дальнейшая их эволюция может идти как по линии склероза, так и по линии фиброзно-кистозной дегенерации. То обстоятельство, что эностозы локализуются главным образом в фалангах, а кисты — в мелких костях запястья, заставляет предполагать наличие анатомо-физиологических особенностей, влияющих на различную эволюцию асептических некрозов.
По нашим многолетним наблюдениям, на месте кистовидных и склеротических изменений нормальная костная ткань не восстанавливается.
Костная киста – это полость в костной ткани, возникающая вследствие нарушений местного кровообращения и активации ферментов, разрушающих органическое вещество кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Длительность заболевания составляет около 2 лет, в течение второго года киста уменьшается в размере и исчезает. Диагноз выставляется на основании рентгенографии. Лечение обычно консервативное: иммобилизация, пункции, введение лекарственных препаратов в полость кисты, ЛФК, физиотерапия. При неэффективности производится резекция с последующей аллопластикой.
МКБ-10


- Патогенез
- Виды костной кисты
- Солитарная костная киста
- Аневризмальная костная киста
- Лечение костной кисты
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Костная киста – заболевание, при котором в костной ткани образуется полость. Причины возникновения неизвестны. Обычно болеют дети и подростки. Существует два вида кист: солитарные и аневризмальные, первые втрое чаще наблюдаются у мальчиков, вторые обычно выявляются у девочек. Сама по себе киста не представляет угрозы для жизни и здоровья больного, однако может вызывать патологические переломы и иногда становится причиной развития контрактуры близлежащего сустава. При аневризмальной кисте в позвонке возможно появление неврологической симптоматики. Лечение костных кист осуществляют ортопеды-травматологи.

Патогенез
Формирование костной кисты начинается с нарушения кровообращения на ограниченном участке кости. Из-за нехватки кислорода и питательных веществ участок начинает разрушаться, что приводит к активации лизосомных ферментов, расщепляющих коллаген, гликозаминогликаны и другие протеины. Образуется наполненная жидкостью полость с высоким гидростатическим и осмотическим давлением. Это, а также большое количество ферментов в жидкости внутри кисты, приводит к дальнейшему разрушению окружающей костной ткани. В последующем давление жидкости уменьшается, активность ферментов снижается, из активной киста превращается в пассивную и со временем исчезает, постепенно замещаясь новой костной тканью.
Виды костной кисты
Чаще страдают мальчики 10-15 лет. Вместе с тем, возможно и более раннее развитие – в литературе описан случай солитарной кисты у 2-месячного ребенка. У взрослых людей костные кисты выявляются чрезвычайно редко и обычно представляют собой остаточную полость после перенесенного в детстве не диагностированного заболевания. Как правило, полости возникают в длинных трубчатых костях, первое место по распространенности занимают костные кисты проксимального метафиза бедренной и плечевой кости.
Течение болезни на начальных этапах в большинстве случаев бессимптомное, иногда пациенты отмечают незначительную припухлость и незначительные нестойкие боли. У детей в возрасте младше 10 лет иногда наблюдается припухлость, могут развиваться контрактуры соседнего сустава. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Причиной обращения к врачу и первым симптомом солитарной костной кисты нередко становится патологический перелом, возникающий после незначительного травматического воздействия. Иногда травму и вовсе не удается выявить. При осмотре больного с начальными стадиями заболевания местные изменения не выражены. Отека нет (исключение – отек после патологического перелома), гиперемии нет, венозный рисунок на коже не выражен, местная и общая гипертермия отсутствует. Может выявляться незначительная атрофия мышц.
При пальпации пораженного участка в ряде случаев удается обнаружить безболезненное булавовидное утолщение с костной плотностью. Если киста достигает значительных размеров, при надавливании стенка кисты может прогибаться. При отсутствии перелома активные и пассивные движения в полном объеме, опора сохранена. При нарушении целостности кости клиническая картина соответствует перелому, однако симптомы выражены менее ярко, чем в случае обычного травматического повреждения.
Для уточнения диагноза выполняют рентгенологическое исследование пораженного сегмента: рентгенографию бедренной кости, рентгенографию плечевой кости и т. д. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость.

Встречается реже солитарной. Обычно возникает у девочек 10-15 лет. Может поражать кости таза и позвонки, реже страдают метафизы длинных трубчатых костей. В отличие от солитарной костной кисты, как правило, возникает после травмы. Формирование полости сопровождается интенсивными болями и прогрессирующим отеком пораженной области. При осмотре выявляется местная гипертермия и расширение подкожных вен. При локализации в костях нижних конечностей отмечается нарушение опоры. Заболевание нередко сопровождается развитием контрактуры близлежащего сустава. При костных кистах в позвонках появляются неврологические нарушения, обусловленные сдавление спинномозговых корешков.
Различают две формы аневризмальных костных кист: центральную и эксцентрическую. В течении болезни выделяют такие же фазы, как и при солитарных кистах. Клинические проявления достигают максимума в фазе остеолиза, постепенно уменьшаются в фазе отграничения и исчезают в фазе восстановления. На рентгенограммах в фазе остеолиза выявляется бесструктурный очаг с внекостным и внутрикостным компонентом, при эксцентричных кистах внекостная часть по размеру превышает внутрикостную. Надкостница всегда сохранена. В фазе отграничения между внутрикостной зоной и здоровой костью образуется участок склероза, а внекостная зона уплотняется и уменьшается в размере. В фазе восстановления на рентгенограммах обнаруживается участок гиперостоза или остаточная полость.

Лечение костной кисты
Лечение осуществляют детские ортопеды, в небольших населенных пунктах – травматологи или детские хирурги. Даже если перелом отсутствует, рекомендуют разгрузить конечность, используя костыли (при поражении нижней конечности) или подвесив руку на косыночную повязку (при поражении верхней конечности). При патологическом переломе накладывают гипс сроком на 6 недель. Для того чтобы ускорить созревание опухолевидного образования, выполняют пункции.
Содержимое кисты удаляют, используя специальные иглы для внутрикостной анестезии. Затем осуществляют множественную перфорацию стенок для снижения давления внутри кисты. Полость промывают дистиллированной водой или физраствором для удаления продуктов расщепления и ферментов. Потом выполняют промывание 5% раствором е-аминокапроновой кислоты для нейтрализации фибринолиза. На заключительном этапе в полость вводят апротинин. При большой кисте у больных старше 12 лет возможно введение триамцинолона или гидрокортизона. При активных кистах процедуру повторяют 1 раз в 3 недели, при закрывающихся – 1 раз в 4-5 недель. Обычно требуется 6-10 пункций.
В ходе лечения регулярно осуществляют рентгенконтроль. При появлении признаков уменьшения полости пациента направляют на ЛФК. При неэффективности консервативной терапии, угрозе сдавления спинного мозга или риске значительного разрушения кости показано хирургическое лечение – краевая резекция пораженного участка и аллопластика образовавшегося дефекта. В активной фазе, когда киста соединена с зоной роста, операции проводят только в крайних случаях, поскольку возрастает риск повредить ростковую зону, что чревато отставанием роста конечности в отдаленном периоде. Кроме того, при контакте полости с ростковой зоной увеличивается риск развития рецидивов.
Прогноз и профилактика
Прогноз обычно благоприятный. После редуцирования полости наступает выздоровление, трудоспособность не ограничивается. Отдаленные последствия кист могут быть обусловлены образованием контрактур и массивным разрушением костной ткани с укорочением и деформацией конечности, однако при своевременном адекватном лечении и соблюдении рекомендаций врача такой исход наблюдается редко.
Опухоли костей кисти в 98% случаев имеют доброкачественное течение, составляя порядка 10% от всех опухолей скелета. В данной статье мы рассмотрим наиболее часто встречающиеся в костях кисти опухоли.
Костная киста
Костная киста представляет собой одну из разновидностей фиброзной остеодистрофии, которые характеризуются замещением костной ткани волокнистой соединительной тканью. На месте поражения нормальная кость разрушается путем рассасывания, а жировая и костномозговая ткань заменяется волокнистой соединительной тканью.
Костная киста всегда местное локализованное одиночное заболевание. Костные кисты встречаются почти одинаково часто у мужчин и женщин, может быть, с некоторым преобладанием у мужчин. Что касается возраста, то это болезнь преимущественно молодых (10-20 лет), однако костные кисты могут быть обнаружены в любом возрасте. В мелких костях кисты чаще всего встречаются в основных фалангах пальцев рук: на первом месте по частоте стоит V палец, а на втором – II палец. Значительно реже костные кисты располагаются в метакарпальных костях.
Клинические симптомы болезни состоят в появлении болезненного утолщения кости или патологического перелома или надлома кости в области кисты. При утолщении кости кожные покровы над ним остаются без изменений, регионарные лимфатические узлы не увеличены. Ощупывание утолщенного места кости слегка болезненно только в редких случаях. Функция соседнего сустава не нарушена. Общее состояние больного остается нормальным. Нет повышения температуры, изменений в картине крови, нарушения минерального обмена.
Но обычно после незначительной травмы наступает патологический перелом пораженной кости. Можно допустить, что бессимптомно растущая киста развивалась длительное время, прежде чем кость стала настолько хрупкой, что наступил патологический перелом после незначительной травмы или неловкого движения. Смещение отломков при этом переломе незначительно и функция конечности мало ограничена. Следует отметить также отсутствие больших кровоизлияний.
Диагноз костная киста устанавливается на основании рентгеновского исследования. Характерными чертами рентгенологической картины костной кисты являются наличие просветления с ровными контурами, круглой или овально-продолговатой формы, расположенного в метафизе вблизи растущего конца, истонченность кортикального слоя и отсутствие реакции со стороны периоста. На кисти киста располагается в дистальном отделе метакарпальных костей или, чаще, в основных фалангах.
Площадь кисты разделена на отдельные ячейки (камеры) выступами на внутренней стенке кости или настоящими перегородками. Рост кисты происходит в поперечном направлении (корковое вещество равномерно концентрически раздвигается, и кость как бы вздувается), а также в направлении к центру диафиза, но не больше чем на 1/4 или 1/3 длины всей кости.
Патологические надломы или переломы не только хорошо заживают, но нередко являются толчком к полному излечению костной кисты.
Дифференциальный диагноз включает гигантоклеточную опухоль, саркому и другие опухоли, а также инфекционные заболевания. Дифференциальный же диагноз костной кисты именно на пальцах и кисти из-за незначительных размеров костей может представить большие трудности. При малейшем подозрении на возможность саркомы биопсия не должна производиться, так как она сама по себе способствует метастазированию и представляет большую опасность для жизни больного. Клиническое и тщательное рентгенологическое исследование дает возможность в подавляющем числе случаев поставить правильный диагноз.
Лечение костной кисты в большинстве случаев состоит в поднадкостничном вскрытии ее, тщательном выскабливании ее стенок и заполнении полости костными стружками. При малых полостях стружка могут быть взяты с соседних участков, а при больших – с гребешков подвздошных костей или из большеберцовых костей. Перед заполнением полости осуществляют восстановление нормальной формы пораженной кости. Рану зашивают наглухо и конечность иммобилизуют.
Показаниями к операции служат быстрый рост кисты и очень тонкая ее стенка, т. е. опасность перелома. При наличии у больного патологического перелома рекомендуется выжидать ввиду вероятности самоизлечения, осуществляя систематический рентгенологический контроль.
Рентгенотерапия во многих случаях вполне дает удовлетворительные результаты, но если нет противопоказаний, то предпочтительнее операция.
Экзостозы
Эта форма опухоли на кисти встречается изредка, чаще в виде одиночных и реже множественных поражений. В центре экзостоза лежит губчатая кость, а к периферии – слой хряща с окостенением (как бы хрящевой покров).
Экзостозы могут быть врожденными и проявляться в юношеские годы, но иногда связаны с травмой. На кисти они чаще локализуются около суставов и редко возникают под ногтем концевой фаланги. По внешнему виду экзостозы под ногтем имеют вид шипа, а около суставов – бесформенные и ветвисто-дольчатые. Экзостозы отличаются медленным течением и совершенным отсутствием симптомов. Только подногтевой экзостоз, когда он приподнимает ногтевую пластинку, делается болезненным.
Диагноз экзостоз основан на появлении твердой безболезненной опухоли с отчетливыми контурами на рентгенограмме. Экзостозы могут сами останавливаться в росте и могут существовать всю жизнь или после травмы они начинают усиленно расти. В редких случаях они не только перестают расти, но и исчезают. Если экзостоз причиняет боль (подногтевая локализация) или начинает бурно расти, его необходимо удалить.
После того как экзостоз обнажен, его удаляют узким острым долотом и дополнительно долотом углубляют рану, чтобы убрать все основание. Тщательно выполненная операция избавляет больного от рецидива.
Если экзостоз не причиняет боли и его оставляют без операции, то требуется повторное рентгенологическое наблюдение. Злокачественное перерождение наблюдается редко, в связи с чем профилактическое удаление экзостоза не рекомендуется.
Хондромы
Хондромы — это хрящевые опухоли, развивающиеся внутри кости. Принято делить хондромы на центральные и поверхностные.
Считается, что это врожденная опухоль, возникающая из остатков хряща, который представляет потенциальные суставные хрящи. Это предположение объясняет частоту возникновения хондром на кисти, где имеется большое количество суставов.
Хондромы наиболее часто встречаются в возрасте 10-30 лет. Это преимущественно множественные образования, локализующиеся почти исключительно в диафизе мелких костей кисти. Из костей кисти чаще всего поражаются основные фаланги, реже метакарпальные и еще реже кости запястья. Множественные поражения бывают двусторонними, но не симметричными.
Клинически первоначально замечается безболезненное вздутие, которое очень увеличивается с годами. Консистенция опухоли плотная, поверхность гладкая. Сравнительно редко наблюдаются патологические переломы (окало 10% случаев).
На рентгенограмме одиночные хондромы представляются шарообразными или слегка овальными и лежат то более центрально и распирают кость изнутри, то эксцентрично, более поверхностно и связаны только с корковым веществом кости. Для рентгеновского снимка хондромы характерна крапчатость. На светлом фоне хрящевой ткани видны темные крапинки известковых или костных отложений. Остеопороз отсутствует и нет реакций в надкостнице. При множественных поражениях костей кисти рентгенограмма имеет патогномоническое значение в установлении диагноза.
Дифференциальный диагноз в костях кисти сравнительно прост. Хондромы приходится дифференцировать с туберкулезным поражением – так называемой туберкулез диафизов коротких, реже длинных трубчатых костей , при которой появление свища решает вопрос. При туберкулезе диафизов коротких, реже длинных трубчатых костей опухоль возникает и растет довольно быстро, имеет совершенно отличную рентгенологическую картину. При дифференциальном диагнозе между центральной хондромой и костной кистой следует помнить, что при хондроме корковый слой неравномерен и местами утолщен, а при костной кисте равномерен, истончен. Кроме того, на рентгенограмме кисты не видно мелких точечных обызвествлений и окостенений.
Лечение хондромы в период вздутия кости состоит в тщательном выскабливании полости острой ложечкой и заполнении ее костными стружками. Замещение полости происходит довольно быстро. Более выраженные опухоли на пальцах при появлении боли и ускоренном росте требуют резекции кости и замещения ее костным трансплантатом. При разрушении кости, деформации пальца, нарушении функции, показана ампутация пальца.
Гигантоклеточная опухоль
Заболевание встречается преимущественно в возрасте 20-40 лет, у женщин несколько чаще, чем у мужчин. Гигантоклеточная опухоль является доброкачественным новообразованием. Она возникает преимущественно в трубчатых костях и в значительно меньшем числе случаев – в плоских костях. В трубчатых костях, в том числе на кисти, гигантоклеточные опухоли встречаются чаще в метакарпальных костях и реже в фалангах.
В трубчатых костях опухоль представляет собой участок мягкой желтоватой ткани с различной консистенцией.
Консистенция гигантоклеточной опухоли варьирует от мягкой до фиброзной и плотной. Вначале опухоль заключена внутри кости, но постепенно вырастает в дольчатую, выступающую из кости массу, которая может достигать значительной величины.
При гигантоклеточной опухоли происходит замещение клеточных элементов костного мозга фиброзной стромой с лимфоидными элементами и большим количеством гигантских многоядерных клеток. Гигантоклеточная опухоль характеризуется большой хрупкостью, обилием кровеносных сосудов и склонностью к внутренним кровоизлияниям, вследствие чего опухоль на разрезе окрашена в бурый или коричневый цвет.
Гигантоклеточная опухоль всегда является одиночным образованием с очень медленным течением (иногда много лет). Сравнительно редко при опухолях возникает патологический перелом, причем после него самостоятельного излечения никогда не наблюдается. Кожа над опухолью нормальна или слегка застойна. Ощупывание опухоли несколько болезненно. Часто отмечается характерный хруст, напоминающий скрип снега. Это объясняется вдавлением тонких костных пластинок. На самостоятельную боль больные жалуются сравнительно редко.
На основании описанной картины предположительно может быть установлен диагноз гигантоклеточной опухоли, особенно при наличии значительного утолщения кости.
В диагностике очень большое значение имеет рентгенологическое исследование. На рентгенограмме утолщенный эпифиз кости представляется в виде хорошо отграниченной опухоли светлого цвета, разделенной на отдельные камеры. Суставной хрящ сохранен. Никаких реактивных изменений в надкостнице нет.
Корковое вещество постепенно истончается и, наконец, совершенно исчезает, так что опухоль окружается со всех сторон лишь гонкой скорлупой, состоящей из стенок поверхностно расположенных ячеек.
Дифференциальный диагноз труден и необходимо отличить гигантоклеточную опухоль от многих заболеваний. Наиболее ответственным моментом является исключение саркомы. Остеосаркома отличается быстрым ростом и ранним прорастанием коркового слоя кости, разрушение которого можно видеть на рентгенограмме. Кроме того, саркома распространяется по длиннику кости на значительно большем расстоянии с неправильным структурным рисунком. Несмотря на большое число отличительных признаков, отмечается значительное количество диагностических ошибок в клинике гигантоклеточных опухолей. Положение усугубляется способностью гигантоклеточных опухолей перерождаться в злокачественную форму. Одни из них перерождаются спустя много лет спокойного течения, другие отличаются бурным ростом.
При гигантоклеточной опухоли необходимо оперативное вмешательство. При небольших опухолях операция состоит в полном их удалении. При больших опухолях часто прибегают к их вскрытию, выскабливанию и выжиганию полости, предпочтительнее пакеленом, чем кислотами (карболовая кислота, формалин и т. д.). После выскабливания полость не может быть туго выполнена стружками из-за своего размера. К сожалению, часто наблюдается рецидив, что побуждает к поднадкостничной резекции с заполнением дефекта костным трансплантатом. В запущенных случаях с большим разрушением кости показана ампутация.
Рентгенотерапия при локализации процесса на пальцах и кисти не должна применяться, так как опухоль легко доступна для оперативного вмешательства.
Остеогенная саркома
Остеогенной саркомой называют первичную чрезвычайно злокачественную опухоль кости. Опухоль отмечается преимущественно у молодых людей и детей обоего пола. Примерно у половины больных в анамнезе есть указания на травму.
Остеогенная саркома характеризуется быстрым развитием процесса. Первым ее симптомом служит боль, которая может в течение 3-4 недель быть единственным симптомом страдания. Только спустя указанный срок обычно появляется опухоль. Отсюда следует важное правило: обязательно делать рентгеновские снимки кости на том уровне, где длительно ощущаются боли, появившиеся без видимой причины или после ушиба.
Первоначально опухоль проявляется в виде припухлости по ходу кости. Замеченная припухлость довольно быстро увеличивается. Кожа над ней недолгое время остается без изменений, а затем растягивается, начинает лосниться и истончается. С самого начала появления припухлости кожа над ней заметно теплее, чем на других участках. Как правило, под кожей просвечивают расширенные вены.
Довольно быстро выявляется анемия с падением гемоглобина и числа эритроцитов. Лицо становится бледным с восковидным оттенком, отмечается нерегулярное повышение температуры и обычно вскоре выявляются метастазы.
Рентгенологическая симптоматология остеогенных сарком разнообразна. Общими для всех форм симптомами являются изменения в надкостнице наряду с дефектами и неровностями в самой костной ткани. Надкостница на небольшом протяжении отслаивается и приподнимается под острым утлом, из-за чего получается характерная картина козырька или шпоры. Кроме того, на рентгенограмме видны так называемые спикулы, или костные иглы, поднимающиеся из кости и имеющие строго перпендикулярное направление к поверхности кости.
В начальной стадии заболевания диагноз остеогенной саркомы очень труден. Следует учесть, что в сомнительных случаях и при подозрении на остеогенную саркому биопсия представляет большую опасность из-за возможности ускорения роста. Но самое главное то, что она способствует метастазированию опухоли.
Лечение остеогенной саркомы (хирургическое и лучевое, и их комбинация) дает исключительно плохие результаты. Остеогенная саркома кисти вследствие своего периферического расположения при раннем диагнозе и возможно ранней и высокой ампутации имеет лучший прогноз, чем при любой иной локализации.
Читайте также:


