Перелом руки при артрите
Артрит после перелома
Зарядка для пальцев рук: пальчиковая гимнастика

Многие годы пытаетесь вылечить СУСТАВЫ?
Важный момент – зарядка должна делаться без напряжения и усилий, совершенно расслабленно, плавно и неторопливо.
Если какое-то из упражнений дается с трудом, его нужно выполнять особенно часто и тщательно.
- На основание ладони нужно надеть тугую резинку. Большой палец отводить в сторону, в крайней точке фиксировать положение на 30 секунд, затем расслабить кисть руки;
- Большим пальцем нужно потянуться к холмику под мизинцем, зафиксировать в таком положение на 30 секунд, затем вытянуть палец в противоположном направлении под прямым углом к ладони.
Лечение воспаления суставов пальцев рук
Сложней всего поддаются лечению такие разновидности ревматоидного артрита:
После определения вида артрита больному назначается медикаментозное лечение. Оно преследует ряд задач:
Для данных целей используется мазь, где в составе находится один из таких компонентов:
- НПВС.
- Вытяжка красного перца.
- Змеиный или пчелиный яд.
Какой врач лечит артрит и артроз?
Если вам поставили диагноз артрит, ни в коем случае не путайте с артрозом. Мы сейчас разберемся, чем различаются эти болезни.

Первое отличие в этиологии:
- Артрит может возникнуть из-за травмы или инфекции, сбоя в системе метаболизма, характеризуется воспалительным процессом.
- Артроз – имеет хронический характер, при нем изнашиваются и деформируются суставы.
Симптоматика болезней так же отличается – это второй признак:
Третий – характер поражения организма:
Четвертый – как именно повреждаются суставы:
Рентген – показывает на какой стадии заболевание, если есть изменение в структуре кости – артроз. Также могут назначить МРТ и КТ.
Какой врач будет лечить артрит, зависит от причины возникновения.
Врач производит лечение в зависимости от причины возникновения артрита, но существует стандартная схема:
Как вовремя распознать посттравматический ревматоидный артрит?
Причины возникновения заболевания
Причины возникновения данного заболевания имеют немалый список:
Клиническая картина и симптомы посттравматического артрита
За счет того, что пусковым в развитии заболевания является воспаление, сходств с другими видами артрита достаточно много.
Клиническая картина стерта, выраженность симптомов не яркая.

Как выявляют ревматоидный артрит после травмы?
- Общий анализ крови: при выраженном воспалительном процессе может быть незначительный лейкоцитоз, синдром ускоренного СОЭ.
- В биохимическом анализе крови: ревматоидный фактор, как правило, не повышен, а вот острофазовые белки воспаления среагировать могут ( фибриноген, серомукоид, С-реактивный белок).
- Иммунологический анализ проводят на определение антител, что позволяет эффективное лечение подобрать.
- Рентген поврежденного сустава: сужение суставной щели и посттравматические изменения в суставе
- УЗИ суставов, наличие внутрисуставной жидкости, признаки воспаления.
- При неясных случаях КТ или МРТ
- Артроскопия – достаточно эффективный метод исследования. Внутрисуставно вводят микроскопический инструмент, с помощью которого можно детально изучить повреждение, остановить начавшееся кровотечение.
Как лечат посттравматический артрит?
- ограничение повышенной физической нагрузки;
- ежедневное занятие ЛФК. Применяют только при отсутствии внутрисуставного перелома. Интенсивность нагрузки необходимо повышать постепенно. Чем больше сустав разрабатываем, тем больший шанс встать на ноги. Упражнения необходимо начинать только, когда сустав разогрет;
- массаж и физиотерапевтические процедуры, только по показаниям;
- мануальная терапия в наше время достаточно распространена.
- Нестероидные противовоспалительные препараты, которые оказывают обезболивающий и противовоспалительный эффект. Чаще применяют Индометацин, Ибупрофен, Кеторолак, Нимесулид, Диклофенак и много другое, только по рекомендации лечащего врача.
- Местные противовоспалительные мази: Капсикам, Диклофенак гельи другое.
- Препараты эффективно восстанавливающие хрящевую ткань: хондропротекторы, биологически активные добавки, препараты кальция укрепляющие хрящевую ткань.
Симптомы и стадии артроза после перелома

Артроз обуславливается несколькими стадиями развития:
Аналогичным образом протекают все виды артроза, в частности, посттравматический.
Описание болезни

Артроз — болезнь различной этиологии. Главные причины, способные спровоцировать возникновение посттравматического артроза:
- нарушение равенства поверхностей суставов;
- ухудшение снабжения кровью разных суставных структур.

Симптоматика
На начальных этапах развития посттравматического артроза возникают:
Артрозы в основном характеризуются течением, когда ремиссия сменяется периодами обострения. Во время обострения отмечаются:
Диагностика
- устранение или уменьшение болезненных ощущений;
- предотвращение дальнейшего разрушения сустава.
Медикаменты
Хирургическое вмешательство

Терапевтический эффект от оперативного вмешательства соответствует следующим факторам заболевания:
- характера;
- степени тяжести;
- продолжительности травмы;
- уровня выраженности вторичных форм артрозных изменений.
Строение лучезапястного сустава многие называют сложным из-за большого количества участвующих костей, которые его образуют. Однако за счет такого непростого строения становится возможным выполнение различных движений кистью, в том числе отведение и приведение, сгибание и разгибание, совершение круговых вращений и другие.
Перелом лучезапястного сустава во многом ограничивает пострадавшего и препятствует выполнению привычных действий. В данной статье мы изучим причины такой травмы и рассмотрим возможные виды лечения перелома запястья руки, а также ответим на вопросы о том, сколько носить гипс и как долго длится процесс реабилитации.
Причины травмы
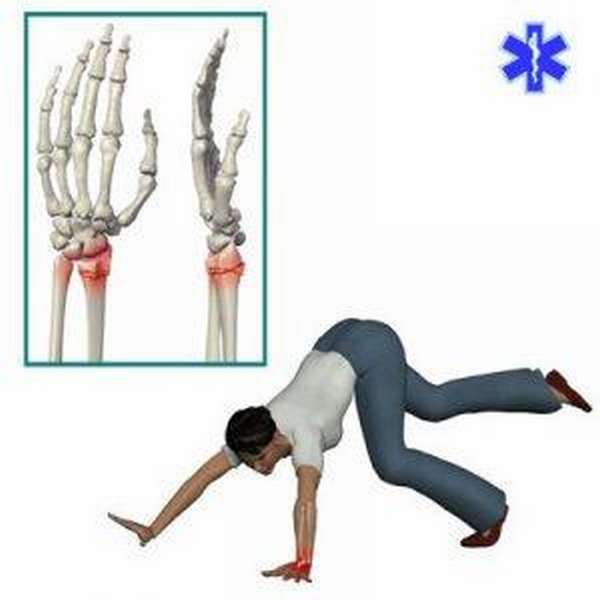
Причиной перелома лучезапястного сустава может стать прямой удар по запястью или кисти руки.
Однако нередко такая травма получается следующим образом: пытаясь смягчить падение, человек вытягивает руки.
В результате так называемый защитный рефлекс становится причиной перелома запястья.
Особенно осторожным следует быть тем, у кого наблюдаются следующие факторы:
- дефицит кальция в организме,
- заболевания опорно-двигательного аппарата,
- наличие онкологических заболеваний,
- туберкулез костной ткани,
- престарелый возраст.
Факт. Чаще всего такой травме подвергаются женщины и дети. Это связано с тем, что у них, в отличие от мужчин, менее стабильный гормональный фон и более слабые кости.
Классификация травм
Перед назначением лечения врач в первую очередь должен определить тип перелома. От того, каким образом пациент получил перелом лучезапястного сустава, зависит вид травмы:
- Если при падении ладонь вытянутой руки была согнута к предплечью, то это перелом Коллеса.
- Если основной удар при падении пришелся на тыльную сторону ладони, то такую травму принято называть переломом Смита.
Также перелом лучезапястного сустава принято классифицировать на травмы со смещением (отломки поврежденной кости принимают неестественное положение) и без смещения.
Симптомы перелома
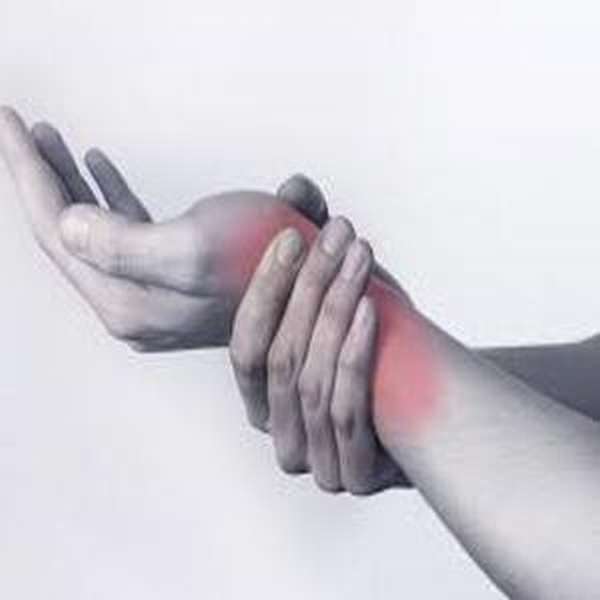
Спутать перелом лучезапястного сустава с другими травмами можно весьма легко. Чтобы избежать такой ошибки и назначить необходимое лечение, следует ознакомиться с признаками перелома руки в запястье:
- сильная боль при попытке пошевелить кистью или пальцами,
- отечность в травмированной области,
- наличие звука трущихся друг о друга костей – верный признак перелома со смещением.
Симптомы перелома запястья руки могут быть не столь ярко выраженными в случае неполного перелома, то есть при образовании трещины в кости.
Такая разновидность перелома может оказаться весьма опасной, так как при определенной нагрузке кость может сломаться полностью.
Первая помощь при переломе лучезапястного сустава
При оказании первой помощи пострадавшему до приезда квалифицированных специалистов необходимо быть предельно аккуратным. А потому без наличия необходимых знаний браться за это не стоит. Но если вы решились на такую рискованную процедуру, то вот что необходимо предпринять:
- Снимите украшения, часы с поврежденной конечности.
- Приведите руку в неподвижное состояние.
- Наложите на травмированную конечность импровизированную шину. Такая шина начинается с локтевого сустава и заканчивается на несколько сантиметров выше пальцев.
- Чтобы полностью иммобилизировать поврежденную конечность, необходима повязка для фиксации лучезапястного сустава. Соорудить такую не составит труда: следует подвесить травмированную руку за шею с помощью платка или шарфа.
Правильно наложенная повязка послужит хорошим фиксатором на лучезапястный сустав при переломе и предотвратит появление каких-либо осложнений.
Диагностика
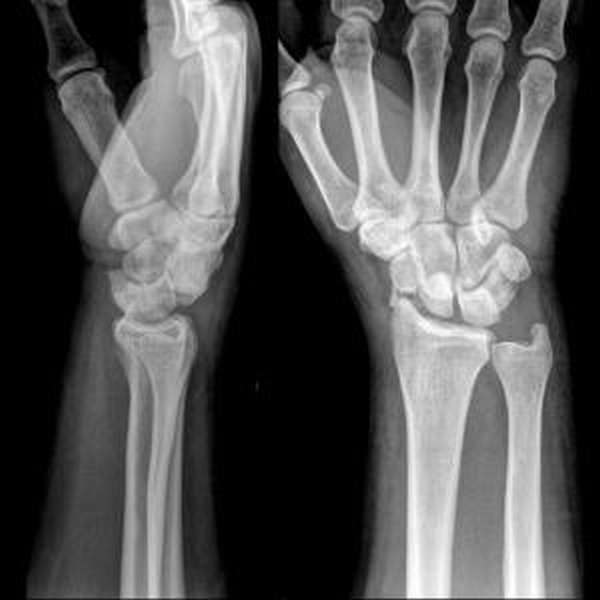
Несмотря на успешно оказанную первую помощь, человеку необходимо незамедлительно обратиться к травматологу.
Такую травму лучезапястного сустава пациенты очень часто путают с вывихом и растяжением из-за неярко выраженных симптомов.
Неверный диагноз может привести к большим осложнениям в будущем. Поэтому постановку диагноза стоит доверить квалифицированному специалисту.
Для диагностики недостаточно визуального осмотра травмы, тут необходима рентгенография. Только так врач сможет внимательно изучить поврежденную область и назначить правильное лечение.
Также при более тяжелых случаях может оказаться нелишней компьютерная томография лучезапястного сустава. Серия снимков в различных срезах не оставит у врача никаких сомнений о характере повреждения.
Лечение перелома лучезапястного сустава
Прежде всего, диагностика травмы необходима для того, чтобы врач смог назначить наиболее эффективное лечение. Определив степень тяжести перелома, специалист назначает консервативную терапию или же оперативное лечение.
Назначенное консервативное лечение зависит от того, как врач классифицировал травму.
Если перелом лучезапястной кости без смещения, то на поврежденную область будет наложен гипс. Сколько носить гипс при лечении перелома запястья руки, зависит от характера перелома.
Гипс можно будет снять после 4-5 недель со дня получения травмы, если был диагностирован перелом Коллеса. При переломе Смита гипс снимается позже, после 6-8 недель ношения.
Если перелом лучезапястного сустава со смещением, то перед наложением гипса должны быть проведены, во-первых, репозиция, то есть устранение смещения отломков, во-вторых, пальпаторный контроль состояния отломков или повторная рентгенография. Только после этих манипуляций пациенту будет наложен гипс на срок от 6 до 8 недель.
Важно! При возникновении ощущения покалывания или онемения следует снова обратиться к врачу. Скорее всего, причиной такого дискомфорта является неверно наложенная повязка, которая препятствует кровообращению в пальцах.
К такому виду лечения врачи прибегают крайне редко, но встречаются случаи, когда без хирургического вмешательства не обойтись. Чаще всего оперативное лечение необходимо при оскольчатых переломах, в результате которых были повреждены сосудистые и/или нервные структуры.
Остеосинтез — операция, направленная на лечение тяжелого повреждения лучезапястного сустава, целью которой является соединение и фиксация костных отломков. Процедура бывает 2 видов:
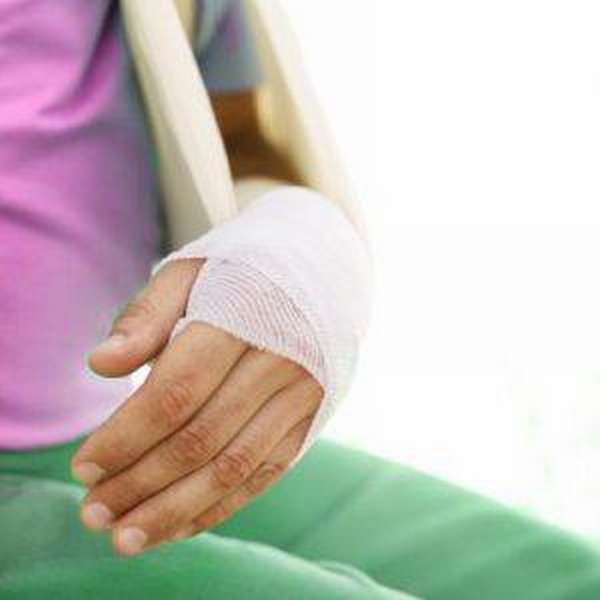
Наружный остеосинтез. Эта операция осуществляется без обнажения участка перелома за счет спиц направляющего аппарата, которые проводятся через травмированные костные структуры. Преимуществом данной процедуры является возможность фиксации костных отломков, которые не будут ограничивать естественную подвижность суставной связки в поврежденной части руки.
Интересно. Чаще всего остеосинтез назначается спортсменам для быстрого восстановления и продолжения профессиональной деятельности. Чтобы избежать такой травмы в дальнейшем, они носят эластичный бандаж для лучезапястного сустава руки с фиксацией пальцев.
Реабилитация
Для полного восстановления необходимо соблюдать указания врача в ходе реабилитационного периода. Он длится от 1 до 2 месяцев в зависимости от типа травмы.
Уже на второй день после получения повреждения следует совершать следующие мероприятия для реабилитации после перелома руки в лучезапястном суставе:
- лечебная физкультура,
- массаж,
- правильное питание.
Рассмотрим по отдельности все необходимые составляющие реабилитационного периода.

Без лечебной физкультуры восстановить прежнюю подвижность пациенту никак не удастся. Поэтому следует выполнять назначенные врачом упражнения, которые ускорят процесс восстановления кисти.
Среди назначенных врачом упражнений могут быть следующие:
- Поочередно поднимать по одному пальцу.
- Поднимать все пальцы поврежденной руки.
- Сжимать пальцы в кулак.
- Вращать руку в лучезапястном суставе.
- Стараться обхватить пальцами предметы различных размеров.
Такие нехитрые упражнения будут способствовать быстрому возвращению в прежний жизненный ритм, а также сделают возможными каждодневные бытовые манипуляции.
Внимание! Не стоит выполнять назначенные упражнения сверх меры, особенно в ходе начального этапа реабилитационного периода.
Курс массажа — очень важный этап реабилитации. Назначенный врачом курс необходим для преодоления атрофии мышц. Массаж осуществляется в течение всего реабилитационного периода.
Если на поврежденную область наложен гипс, то разминается часть предплечья, которая находится выше гипса. Если же для иммобилизации руки вместо гипса был использован ортез на лучезапястном суставе, то на начальных этапах восстановления возможен более эффективный массаж.
После того как будет снят гипс, можно обработать поврежденную часть руки, что приведет в тонус мышечные ткани.
Очень важно понимать, что зачастую причиной перелома руки в запястье со смещением или без него является хрупкость костей. Чтобы восстановить их прочность, необходимо придерживаться правильного питания.
Важно, чтобы в рацион входили продукты с высоким содержанием кальция: молоко, творог, сыры. Также полезным будет употребление в пищу различных ягод, которые содержат природные антиоксиданты: черники, клюквы, черной смородины.
Возможные осложнения
Осложнения могут возникнуть в результате неправильного сращения, из-за чего появляется деформация. Если вы испытываете непрекращающуюся ноющую боль в поврежденной области, а также скованность движений, то незамедлительно обратитесь к специалисту.
Одним из типов осложнений является посттравматический артроз, который характеризуется болью при сгибании кисти, а также хрустом в травмированной области. Чаще всего такое осложнение возникает через месяц после получения повреждения.
Другим не менее опасным осложнением является артрит. Его несложно диагностировать, так как внешний вид травмированной области руки меняется: появляется весьма заметный отек или провал, который связан с атрофией мышц. В отличие от посттравматического артроза, при артрите болевые ощущения не зависят от положения руки. Боль ощущается, даже если кисть находится в естественном положении.
Еще одним осложнением может стать контрактура лучезапястного сустава после перелома. Ее результатом станет нарушение сгибательно-разгибательной функции кисти. Выявить контрактуру помогут следующие симптомы:
- увеличение ограниченности подвижности сустава,
- наличие плотных узелков на ладони.
Заключение
Перелом лучезапястного сустава — вполне распространенная травма, получить которую может каждый. Однако медлить с обращением к врачу не стоит. Квалифицированный специалист поставит диагноз и назначит наиболее эффективное лечение.
В случае соблюдения всех назначенных мер реабилитации восстановление не заставит себя ждать. Вернуться в строй помогут упражнения, курс массажа, а также верно подобранный рацион питания. Следуйте указаниям врача и будьте здоровы!
Читайте также:


