Рассеянный склероз и другие аутоиммунные заболевания

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ученые предполагают, что рассеянный склероз, который давно рассматривается как аутоиммунное заболевание, на самом деле не болезнь иммунной системы. Доктор Анжелика Кортэлс, судебный антрополог, и Джон Джей, профессор колледжа уголовного правосудия в Нью-Йорке, предполагают, что рассеянный склероз, вызываемый нарушением липидного обмена, более похожий во многих отношениях на коронарный атеросклероз, чем на другие аутоиммунные заболевания.
Кортэлс считает, что рассматривая рассеянный склероз, как нарушение обмена веществ, становятся объяснимыми многие загадочные аспекты этого заболевания, в частности, почему оно поражает чаще женщин, чем мужчин, и почему в последнее время наблюдается рост заболеваемости по всему миру. Она предполагает, что эта гипотеза могла бы помочь ученым разработать новые методы лечения и, в конечном итоге, лекарства от этой болезни.
Сегодня рассеянным склерозом страдают не менее 1,3 миллиона человек по всему миру. Его главная характерная черта – системное воспаление, приводящее к рубцеванию тканей, называемых миелин и которые изолируют нервную ткань головного и спинного мозга. Со временем эти рубцы могут привести к серьезным неврологическим повреждениям. Ученые предполагали, что в развитии этой болезни виновата иммунная система, но никто не смог в полной мере объяснить, что именно вызывает данное заболевание. Гены, диета, болезнетворные микроорганизмы или дефицит витамина D - все эти факторы могут быть связаны с рассеянным склерозом, но доказательства этих факторов риска являются непоследовательными и даже противоречивыми, разочаровывая ученых в поисках эффективного лечения.
"Каждый раз, когда генетический фактор показывал значительное увеличение риска развития рассеянного склероза в одной популяции, было установлено, что в другой популяции это не имело особого значения", - говорит Кортэлс. "Невозможно и объяснить причастность патогенов, в том числе вируса Эпштейн-Барра в развитии болезни, так как генетически похожие популяции со схожими возбудителями резко различаются скоростью развития заболевания. Поиски триггеров рассеянного склероза в контексте аутоиммунных нарушений просто не привело к общим выводам об этиологии заболевания".
Однако, рассматривая рассеянный склероз как метаболические, а не аутоиммунное заболевание, можно увидеть общность патогенеза и причин развития этой болезни.
Кортэлс считает, что главной причиной рассеянного склероза могут быть факторы транскрипции в клеточных ядрах, которые контролируют поглощение, разрушение, а также производство липидов (жиров и других подобных соединений) по всему организму. Нарушение этих белков, известных как активаторы пролиферации рецепторов пероксисом (PPARs), вызывают накопление токсического побочного продукта - "плохого" холестерина LDL, формируя бляшки в пораженных тканях. Накопление этих бляшок в свою очередь, вызывает иммунную реакцию, которая в конечном итоге приводит к образованию рубцов. Это по сути тот же механизм, который участвует в развитии атеросклероза, при котором недостаток PPAR приводит к образованию бляшек, иммунной реакции и появлению рубцов в коронарных артериях.
"Когда в артериях происходит нарушение липидного обмена, вы получаете атеросклероз," объясняет Кортэлс. "Когда это происходит в центральной нервной системе, вы получаете рассеянный склероз. Но основная причина - та же самая."
Основным фактором риска развития нарушений липидного гомеостаза является высокий уровень холестерина ЛПНП. Так что, если бы PPARs являлся основой развития рассеянного склероза, было бы объяснимо, почему в последние десятилетия случаи заболевания стали все чаще регистрироваться. "В целом люди во всем мире больше потребляют сахар и жиры животного происхождения, которые часто приводят к высокому уровню холестерина ЛПНП", сказала Кортэлс. "Таким образом, мы ожидали бы увидеть более высокий уровень заболеваний, связанных с нарушением липидного обмена - например болезней сердца и, в данном случае, рассеянного склероза. Это также объясняет, почему статины, которые используются для лечения высокого уровня холестерина, показали хорошую эффективность при рассеянном склерозе".
Липидная гипотеза также проливает свет на связь между рассеянным склерозом и дефицитом витамина D. Витамин D помогает снизить уровень холестерина ЛПНП, а недостаток витамина D увеличивает вероятность развития заболевания - особенно в контексте диеты с высоким содержанием жиров и углеводов.
Кортэлс также объясняет, почему рассеянный склероз чаще встречается у женщин.
"Мужчины и женщины по-разному усваивают жиры", сказала Кортэлс. "У мужчин нарушения PPAR более часто происходят в сосудистой ткани, поэтому у них чаще встречается атеросклероз. В связи с репродуктивной ролью женщины по-другому метаболизируют жиры. На нарушение липидного обмена у женщин, скорее всего, влияет производство миелина в центральной нервной системе. Таким образом, рассеянный склероз чаще развивается у женщин, а атеросклероз - у мужчин".
Кроме высокого уровня холестерина, есть и другие факторы, которые нарушают функция PPAR, в том числе и патогенные микроорганизмы, например вирус Эпштейна-Барр, травмы и некоторые генетические профили. Во многих случаях, одного из этих факторов риска не достаточно, чтобы вызвать коллапс липидного обмена. Но сочетание многих факторов может привести к нарушению липидного обмена. Например, генетически ослабленная система PPAR сама по себе не может вызвать заболевание, но в сочетании с патогеном или плохим питанием может стать причиной развития рассеянного склероза. Это помогает объяснить, почему разные триггеры рассеянного склероза имеют значение для одних людей и групп населения, а в других не значимы.
Ученые намерены провести дополнительные исследования, чтобы полностью понять роль PPARs в развитии рассеянного склероза, но Кортэлс надеется, что это новое понимание болезни, в конечном счете, может привести к появлению новых методов лечения и мер профилактики.
"Эта новая гипотеза дает надежду на скорое появление лекарства от рассеянного склероза больше, чем когда-либо", - сказала Кортэлс.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Рассеянный склероз – особенно тяжелое аутоиммунное заболевание как для больных, так и для тех, кто за ними ухаживает. Это битва длиной в жизнь, во время которой возникают разнообразные непредсказуемые и серьезные осложнения. У пациентов, страдающих рассеянным склерозом, часто наблюдается серия острых приступов, при этом они постепенно теряют способность ходить или говорить. Через 10–15 лет они часто бывают прикованы к инвалидному креслу, а затем к постели на протяжении всей оставшейся жизни.
Эта болезнь впервые диагностируется в возрасте от 20 до 40 лет и поражает женщин примерно в три раза чаще, чем мужчин.
Несмотря на большой медицинский и научный интерес к этой болезни, власти утверждают, что они очень мало знают о ее причинах и методах лечения. Основная часть сайтов, посвященных проблеме рассеянного склероза, утверждает, что эта болезнь остается загадкой. В качестве возможных факторов, влияющих на развитие этого недуга, они указывают генетику, вирусы и экологию, но почти не уделяют внимания возможной роли питания. Это странно, учитывая обилие интересной информации о влиянии питания на развитие рассеянного склероза, которая приводится в авторитетных научных исследованиях40–42. По всей видимости, и здесь важную роль играет коровье молоко.
Первое исследование, продемонстрировавшее влияние питания на развитие рассеянного склероза, было проведено более полувека назад Роем Суонком, который начал эту работу в Норвегии и Монреальском институте неврологии в 1940-е гг. Позже Суонк возглавил отделение неврологии в Орегонском университете медицины и естественных наук43.
Суонк заинтересовался связью этой болезни с питанием, когда узнал, что рассеянный склероз чаще встречается в странах с северным климатом43. Существует большая разница в распространенности этого недуга по мере удаления от экватора: на Крайнем Севере рассеянный склероз встречается более чем в 100 раз чаще, нежели на экваторе10, а в Южной Австралии (которая ближе к Южному полюсу) – в семь раз чаще, чем в Северной Австралии44. Это географическое распределение очень напоминает распространенность других аутоиммунных заболеваний, включая сахарный диабет первого типа и ревматоидный артрит45, 46.
Хотя некоторые ученые предполагали, что, возможно, причина болезни – магнитные поля, Суонк считал, что виной всему питание, особенно животные продукты, богатые насыщенными жирами43. Он обнаружил, что во внутренних районах Норвегии, характеризующихся высоким уровнем употребления молочных продуктов, рассеянный склероз встречается чаще, чем в прибрежных районах, где население питается преимущественно рыбой.
Свое наиболее известное исследование Суонк провел среди 144 пациентов, которые страдают рассеянным склерозом и проходят лечение в Монреальском институте неврологии. Он наблюдал за этими пациентами на протяжении 34 лет47. Суонк рекомендовал своим пациентам диету с пониженным содержанием насыщенных жиров. Большинство из них строго ее соблюдали, но многие этого не делали. Затем он разделил их на тех, кто строго придерживался диеты и кто ее нарушал, исходя из того, употребляли они более или менее 20 г насыщенных жиров в день. (Для сравнения: чизбургер с беконом и приправами содержит около 16 г насыщенных жиров. Один небольшой замороженный пирог с курицей содержит почти 10 г насыщенных жиров.)
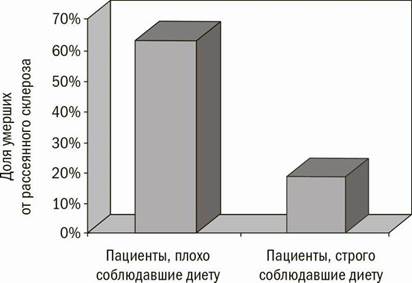
Рис. 9.3. Смертность от рассеянного склероза среди 144 пациентов, придерживавшихся диеты на протяжении 34 лет
Это поистине замечательная работа. Наблюдение за людьми на протяжении 34 лет служит примером исключительного упорства. Более того, если бы это было исследование, тестирующее потенциальное лекарство, то результаты принесли бы неплохую прибыль производящей его фармацевтической компании. Первые данные, полученные Суонком, были опубликованы более чем полвека назад48, а затем снова49, снова50 и снова47 в течение последующих 40 лет.
Позднее другие исследования42, 51, 52 подтвердили и дополнили наблюдения Суонка, и постепенно все больше внимания стало уделяться коровьему молоку. Эти новые исследования показали, что употребление коровьего молока тесно связано с возникновением рассеянного склероза51, 52. На рис. 9.4, опубликованном французскими учеными, отображено сопоставление потребления коровьего молока и частоты заболеваемости рассеянным склерозом для 26 групп населения в 24 странах52.
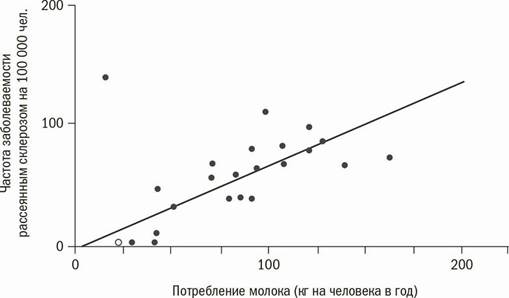
Рис. 9.4. Взаимосвязь между потреблением коровьего молока и рассеянным склерозом
Эта зависимость, почти идентичная аналогичной зависимости для сахарного диабета первого типа, поразительна и не связана с такими факторами, как наличие медицинского обслуживания или географическая широта51. По результатам некоторых исследований52, 53 ученые предположили, что такая значительная корреляция с употреблением свежего коровьего молока, возможно, связана с наличием какого-то вируса в молоке. Кроме того, авторы более поздних исследований предполагают, что одни только насыщенные жиры, возможно, не единственный фактор, обусловивший полученные Суонком результаты. Межстрановые сравнения54 также показали наличие корреляции между потреблением мяса, богатого насыщенными жирами, и возникновением рассеянного склероза, как и в случае с молоком. При этом наблюдалась корреляция между потреблением рыбы, содержащей больше полиненасыщенных жирных кислот омега-3, и более низким уровнем встречаемости этого заболевания55.
Взаимосвязь между употреблением коровьего молока и рассеянным склерозом, отображенная на рис. 9.4, возможно, выглядит впечатляюще, но она не доказательство. В частности, неясно, какую роль играют гены и вирусы. И то и другое теоретически может служить причиной необычного географического распределения этой болезни.
Что касается вирусов, пока нельзя сделать определенный вывод. Предполагается существование множества типов вирусов, и они могут оказывать различное воздействие на иммунную систему. Но пока нет достаточно убедительных доказательств. Одни доказательства опираются на то, что у пациентов, страдающих рассеянным склерозом, обнаружено больше антител к вирусам, чем у контрольной группы; другие основываются на спорадических вспышках рассеянного склероза в изолированных обществах, а третьи – на том, что выявлены вирусоподобные гены у больных рассеянным склерозом пациентов13, 19, 56.
Что касается генов, мы можем начать изучение их влияния на возникновение рассеянного склероза с обычного вопроса: что происходит с людьми, которые мигрируют из одной страны в другую, при этом их гены сохраняются, но меняются питание и факторы окружающей среды? Ответ тот же, что был в случае с онкологическими и сердечно-сосудистыми заболеваниями, а также сахарным диабетом второго типа. Среди мигрантов заболевание встречается так же часто, как и среди жителей той страны, куда они переезжают, особенно если смена места жительства происходит до наступления подросткового возраста57, 58. Это говорит о том, что возникновение болезни в большей степени обусловлено внешними факторами, нежели генами59.
Были выявлены конкретные гены, которые, возможно, отвечают за развитие рассеянного склероза, однако, согласно недавнему отчету3, таких генов может быть целых двадцать пять. Таким образом, несомненно, пройдет немало времени, прежде чем мы сможем точно определить, какие гены или комбинация генов обусловливают предрасположенность человека к рассеянному склерозу. Генетическая предрасположенность, вероятно, имеет значение для тех, кто заболевает рассеянным склерозом, но на долю генетических факторов приходится максимум лишь четверть общего риска возникновения этой болезни60.
Хотя в отношении рассеянного склероза, как и в отношении сахарного диабета первого типа, остаются без ответа некоторые вопросы о роли вирусов и генов, а также иммунной системы, тем не менее эти болезни объединяют одни и те же тревожные факты, свидетельствующие о роли питания в их развитии. Возникновение обеих болезней в значительной мере связано с едой. Несмотря на усилия тех, кто предпочел бы дискредитировать результаты этих исследований или акцентировать внимание на их противоречивости, они согласуются друг с другом. Интервенционные исследования на основе изучения пациентов, уже страдающих от этих заболеваний, лишь подтверждают результаты исследований на основе наблюдений. Суонк провел блестящую работу по изучению рассеянного склероза, и, как вы, возможно, помните из главы 7, Джеймсу Андерсону удалось сократить потребность в медикаментах у пациентов, больных сахарным диабетом первого типа, при помощи одной лишь диеты. Важно отметить, что оба этих доктора использовали значительно более умеренную диету, которая не опиралась исключительно на цельные растительные продукты. Мне интересно, что произошло бы с этими пациентами, страдающими аутоиммунными заболеваниями, если бы соблюдалась идеальная диета. Я уверен, что результаты были бы еще успешнее.
Многие заболевания, к сожалению, до сих пор относятся к неизлечимым. Одной из таких является рассеянный склероз — аутоиммунное заболевание. Что его вызывает, как оно проявляется и диагностируется — об этом в нашей статье.
Рассеянный склероз — что это?
При аутоиммунном заболевании организм человека вместо того, чтобы бороться с инфекциями и вредоносными бактериями, начинает атаковать собственные здоровые клетки, что приводит к разрушениям органов, инвалидизации и даже к смерти. Рассеянный склероз (РС) входит в группу самых распространенных аутоиммунных заболеваний.
РС не имеет общего со старческим склерозом — термин появился из-за рубцов, очагов болезни, которые рассеяны по всей ЦНС. Рубцы представляют собой соединительную ткань, которая заменяет нормальную, вызывая таким образом значительные нарушения в работе организма.
Рассеянный склероз возникает в возрасте 10–50 лет, но чаще всего — в районе 30. Риску заболеть больше подвержены женщины, однако у них РС прогрессирует медленнее.
Более современная классификация РС — по типам в зависимости от течения болезни. Выделяют следующие разновидности патологии:
- клинически изолированный синдром — первое проявление рассеянного склероза. Его выделяют в отдельный вид, так как на этой стадии непонятно, по какому типу будет развиваться патология;
- ремитирующий рассеянный склероз — наиболее распространенный тип, характеризуется чередованием ремиссий и рецидивов (обострений). В периоды ремиссии отмечается частичное или полное восстановление нарушенных функций;
- вторично-прогрессирующий РС — тип течения, при котором происходит неуклонное нарастание неврологических нарушений. Четкого разделения на периоды обострений и ремиссий не наблюдается;
- ремитирующее-прогрессирующий — характерны выраженные обострения, после их затихания продолжается постепенное нарастание нарушений;
- первично-прогрессирующий рассеянный склероз — тип течения, когда с самого начала заболевание неуклонно прогрессирует без явных обострений и ремиссий. Этим типом рассеянного склероза страдает около 10% больных.
Невозможно сразу определить, как будет протекать болезнь у конкретного пациента. В целом самый распространенный — ремитирующий — рассеянный склероз часто имеет наиболее благоприятное течение среди других типов заболевания. Однако продолжительность жизни и степень инвалидизации пациента зависит от того, насколько сильно восстанавливается организм после каждого рецидива, насколько быстро болезнь перейдет в прогрессирующую форму. Некоторые исследователи даже выделяют такие типы рассеянного склероза, как доброкачественный (в течение 15 лет при отсутствии лечения у больного не наблюдается серьезных ухудшений функций) и злокачественный (заболевание прогрессирует очень быстро и приводит к тяжелой инвалидизации в течение двух–трех лет).
Несмотря на все проводимые медицинские исследования, врачи до сих пор не могут дать ответа на вопрос, почему возникает рассеянный склероз. Специалисты говорят о трех группах причин, которые часто приводят к этому заболеванию:
- генетические — РС не является наследственным заболеванием, однако риск болезни повышается при определенном сочетании генов;
- внешние — плохая экология, географическое положение (чаще патология встречается в северных регионах), повышенный радиационный фон, воздействие токсинов, перенесенные травмы и операции, инфекции и вирусы;
- поведенческие — курение, стрессы, особенности питания, значительные умственные нагрузки.
Проявления РС очень многообразны и зависят от того, в каком участке мозга возникают бляшки. Более того, симптомы могут возникать и исчезать, что существенно осложняет диагностику.
Чаще всего симптомами начальной стадии рассеянного склероза у мужчин и женщин являются слабость, утомляемость, периодически возникающие проблемы со зрением, онемение конечностей, нарушение координации движения, головокружение. Реже в качестве первичных проявлений встречаются боли, нарушения мочеиспускания, импотенция, эпилепсия.
С течением болезни первые признаки рассеянного склероза становятся все более выраженными, к ним добавляются новые симптомы, состояние функциональных систем в целом значительно ухудшается. Возможны, но далеко не обязательны, следующие проявления:
- зрение может снижаться до 0,1 и менее, часто один глаз видит лучше другого;
- речевая функция постепенно нарушается — от легкой путанности и затрудненности речи до невозможности разговаривать и глотать;
- мышечная сила постепенно снижается вплоть до полной неподвижности;
- первичные незначительные нарушения координации могут перейти в полную невозможность нормальных направленных движений;
- чувствительность тела может исчезнуть на всем теле, кроме головы;
- интеллектуальные способности снижаются, в крайних стадиях возникает деменция;
- при сильном поражении тазовых органов наблюдается недержание мочи и кала.
Конечно, перечисленные крайние степени нарушений возникают при очень длительном течении болезни либо при отсутствии или низком качестве лечения. Своевременная диагностика рассеянного склероза на ранней стадии и правильная терапия помогают пациентам прожить всю жизнь без значительной степени инвалидизации.
Определить рассеянный склероз обычно довольно сложно: эта патология имеет много общего с другими заболеваниями ЦНС. Первым делом врач осматривает больного и опрашивает его о наличии симптомов РС. Для постановки предварительного диагноза достаточным является наличие двух и более обострений, длительностью сутки и более, с интервалом не меньше месяца.
Основным методом диагностики является магнитно-резонансная томография : на снимках видны очаги, являющиеся характерным признаком заболевания. Тем не менее МРТ не дает точного ответа о наличии патологии (при отсутствии других исследований).
Достаточно информативным является исследование вызванных потенциалов : оно позволяет подтвердить наличие рассеянного склероза на основании измерения сигналов, которые мозг подает телу под воздействием импульсов.
Дополнительно часто назначают исследование спинномозговой жидкости : для РС характерно повышение уровня олигоклональных иммуноглобулинов. Анализ крови позволит исключить заболевания, схожие по признакам с рассеянным склерозом.
Для оценки тяжести патологии и общего состояния больного рассеянным склерозом существует расширенная шкала оценки инвалидизации EDSS (Expanded Disability Status Scale). По этой шкале пациентов можно разделить на несколько подгрупп:
- 0–3,5 балла — нарушения, обусловленные рассеянным склерозом. Позволяют полноценно работать, пациенты в посторонней помощи не нуждаются;
- 4–5,5 балла — имеются различные степени ограничения двигательной активности. Пациент может испытывать затруднения при выполнении определенных видов деятельности, ограничено расстояние, которое пациент может преодолеть самостоятельно (не более 50–100 м);
- 6–6,5 балла — пациент может ходить только с односторонним или двусторонним упором;
- 7 и более баллов — пациент не может самостоятельно передвигаться, передвижение возможно в инвалидном кресле.
Также широко применяется шкала функциональных систем: она позволяет оценить степень поражения зрительного нерва, нарушения черепных нервов, координации, чувствительности, функций тазовых органов, симптомы поражения пирамидного пути и изменения интеллекта. При исследовании применяют балльную систему от одного до пяти–шести баллов, где единица — незначительные нарушения, а пятерка или шестерка свидетельствует о серьезных повреждениях.
Безусловно, рассеянный склероз — это тяжелое заболевание, которое доставляет массу неудобств как самому больному, так и его родным и близким. Несмотря на то, что полностью данную болезнь вылечить нельзя, профильная терапия помогает замедлить ее течение и купировать симптомы. Начинать лечение лучше на ранних стадиях рассеянного склероза, однако в специализированных гериатрических центрах могут оказать помощь пациентам и с более тяжелой формой заболевания.

За те 150 лет, что медицине известно это заболевание, и сама болезнь успела измениться, и ее лечение стало совсем другим. Сегодня врачи советуют пациентам воспринимать этот диагноз не как смертельный приговор с небольшой отсрочкой, а как вызов. Потому что при рассеянном склерозе можно жить полной жизнью. Надо только набраться сил и терпения.
Наши эксперты:
Президент Общероссийской общественной организации инвалидов-больных рассеянным склерозом, председатель Совета общественных организаций по защите прав пациентов при Росздравнадзоре Ян Власов.
Профессор кафедры неврологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова Наталья Тотолян.
Миф № 1. Рассеянным склерозом болеют лишь старики. Это состояние, связанное с потерей памяти
На самом деле. С атеросклерозом эта болезнь не связана, (а серьезные нарушения памяти — очень редкий симптом). Рассеянный склероз — это прогрессирующая патология центральной нервной системы. Развивается в результате аутоиммунного воспаления с поражением миелиновых оболочек нервных волокон, что постепенно приводит к гибели нервных клеток. При обострениях в головном и спинном мозге формируются множественные рассеянные очаги воспаления и склероза (рубцевания), что проявляется новыми симптомами или усилением старых.
Чаще всего рассеянный склероз начинается в молодом возрасте (25-40 лет), до 10% — у детей. В мире этой болезнью страдают 2,5 млн человек. В России, по официальным данным, — 90 тысяч (по неофициальным — 150 тысяч). В среднем ежегодный прирост больных составляет 7%.

Миф № 2. Главный симптом рассеянного склероза — проблемы при ходьбе
На самом деле. Рассеянный склероз называют болезнью с тысячью лицами. Часто первым признаком может быть ухудшение зрения на один глаз, онемение в руке или ноге, головные боли и головокружения, проблемы с координацией. Иногда это просто повышенная утомляемость или проблемы с удержанием мочи. Поэтому зачастую первыми с заболеванием встречаются терапевты, офтальмологи и урологи. Рано распознать болезнь иногда сложно, поэтому регулярно проводятся специальные школы неврологов, на которых врачей учат настороженности к самым разным симптомам, которыми может сигналить это заболевание.
Еще недавно постановка диагноза затягивалась на 5-8 лет. Сегодня в России ситуация кардинально улучшилась благодаря тому, что сообщество неврологов и общественные организации, изучающие рассеянный склероз, ведут образовательную деятельность по этой проблеме. Тем не менее болезнь несколько лет может протекать вовсе бессимптомно. В этом случае ее можно выявить только при магнитно-резонансной томографии (МРТ), показывающей измененные участки на томограммах головного или спинного мозга. Сообщество неврологов даже предлагало Минздраву ввести скрининг на рассеянный склероз с детского возраста. Но МРТ — дорогой метод, поэтому такого скрининга пока нет.
Миф № 3. Только МРТ головы позволяет убедиться в диагнозе
На самом деле. Основные методы диагностики рассеянного склероза — клинические проявления в совокупности с данными МРТ и анализом цереброспинальной жидкости (ЦСЖ). Для анализа ЦСЖ делают поясничный прокол, получают 1-2 мл жидкости и тестируют на олигоклональные иммуноглобулины — их наличие подтверждает воспалительный процесс. Эти исследования безопасны и рекомендуются в большинстве случаев для ранней диагностики. Есть и дополнительные инструментальные исследования: методики вызванных потенциалов, когерентной оптической томографии и другие.
Миф № 4. Причина заболевания — вирусы
На самом деле. Рассеянный склероз, как и большинство хронических заболеваний, относится к мультифакториальным патологиям. На ряд факторов, провоцирующих болезнь, повлиять нельзя, но некоторые (так называемые модифицируемые факторы) мы можем устранить, тем самым снизив риск РС и его более тяжелого течения.
Науке известны многочисленные наследственные факторы предрасположенности к РС (впрочем, есть и гены защиты от болезни). Также риск повышают неблагоприятная экология, курение, избыток соли в диете, дефицит солнечных лучей и витамина D. Многочисленные исследования последних лет указывают также на роль изменения состава микрофлоры кишечника в развитии аутоиммунного воспаления и даже повреждения нервных клеток при РС.

Миф № 5. Люди с рассеянным склерозом долго не живут. Через несколько лет они перестают ходить, а через 10-15 лет — погибают
На самом деле. Раньше во многих случаях так и было. Но сегодня благодаря инновационному лечению наступление инвалидности отодвинуто на много лет. В Европе, например, удалось добиться почти обычной средней продолжительности жизни при рассеянном склерозе (80 лет). При этом крайне важно то, как быстро поставлен диагноз и назначено лечение.
Многое зависит и от формы заболевания. В 85% случаев рассеянный склероз протекает в более благоприятной ремиттирующей форме. Она чаще начинается в более молодом возрасте и характеризуется периодами обострений и длительных улучшений (ремиссий). Но в 15% случаев развивается более тяжелая форма болезни: первично-прогрессирующая. Она чаще стартует после 40 лет и быстро может привести к инвалидности. Очень важно правильно определить форму болезни, так как лекарства, эффективные при одной из них, бесполезны при другой.
Миф № 6. Рассеянный склероз неизлечим. Остается только смириться с этим
На самом деле. На данный момент вылечить это заболевание нельзя, но контролировать чаще всего удается. За последнее десятилетие жизнь пациентов с рассеянным склерозом изменилась кардинальным образом. С появлением нескольких поколений препаратов, так называемых ПИТРС (препаратов, изменяющих течение рассеянного склероза), врачи получили возможность не просто облегчать симптомы, а предотвращать обострения и последующую инвалидность. Количество таких препаратов растет с каждым годом.
Миф № 7. Лекарства от рассеянного склероза подавляют иммунитет. Поэтому они очень вредны и опасны
На самом деле. Все ПИТРС подавляют не иммунитет, а иммунное воспаление. Выделяют препараты 1-й линии, куда входят более мягкие средства (иммуномодуляторы), а также препараты 2-й линии — селективные иммуносупрессоры, которые избирательно воздействуют на иммунную систему, снижая ее аутоагрессию. Далеко не все ПИТРС необходимо принимать постоянно. Есть препараты, курс лечения которыми составляет всего несколько дней в году, а эффект может продолжаться очень долго, если лечение было своевременным.
Миф № 8. Инновационные лекарства недоступны для российских пациентов
На самом деле. Все инновационные лекарства от рассеянного склероза, зарегистрированные в мире, доступны и российским пациентам. Большинство ПИТРС пациенты могут получать бесплатно: рассеянный склероз включен в перечень нозологий, при которых осуществляется централизованное льготное обеспечение лекарствами. Новейшие препараты становятся доступными в России с опозданием в 2-3 года, но врачи в этом факте даже находят преимущества. Эта отсрочка позволяет разработать меры по профилактике возможных осложнений терапии, которые выявляются именно в первые годы широкого применения нового препарата.

Миф № 9. Жизнь людей с рассеянным склерозом полна боли, страданий и ограничений. Нельзя строить карьеру, работать, путешествовать, заниматься спортом, создавать семью и планировать потомство
На самом деле. Болезнь, конечно, накладывает определенные ограничения, например, врачам нередко приходится обсуждать с пациентами выбор профессии без экстремальных условий работы, разумный подход к планированию беременности и другие вопросы. Но зачастую люди с рассеянным склерозом добиваются в жизни большего, чем их здоровые сверстники.
Важно только вовремя обратиться к специалистам и вместе с ними держать руку на пульсе, контролируя эффективность и безопасность терапии. Современное инновационное лечение позволяет пациентам с РС вести привычный образ жизни с минимальным количеством визитов в медучреждение. В ближайшее время на рынок выйдет новый препарат, который позволит пациентам принимать таблетки только несколько дней в году.
Большинство запретов существует только в головах людей. Например, дозированные физические нагрузки при этом заболевании не только не запрещены, но и просто необходимы! Лечебная физкультура, скандинавская ходьба, плавание и верховая езда доказали свою пользу.
С таким диагнозом можно жить, заниматься спортом, путешествовать, работать, создавать семью. Детям по наследству эта болезнь не передается. А беременность даже сопровождается снижением риска обострений, поэтому прекращение лечения на этот период является правилом, а не исключением. Правда, после родов в связи с увеличением риска активности РС рекомендуется сразу же продолжить прерванную терапию.
Читайте также:


