Рассеянный склероз может ли быть субфебрильная температура
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Симптомы и признаки рассеянного склероза у мужчин и женщин
Причиной слабости и повышенной утомляемости на ранних стадиях заболевания может быть развитие стадии обострения, в то время как при клинической ремиссии пациент может чувствовать себя хорошо.
Через несколько дней симптомы обострения стихают (на фоне лечения это происходит несколько быстрее), в связи с чем состояние пациента постепенно нормализуется, а трудоспособность восстанавливается.
Мышечная слабость может возникать как на ранних стадиях заболевания (в периоды обострений), так и в далеко зашедших случаях рассеянного склероза. Связано это с нарушением функций белого вещества центральной нервной системы (ЦНС), то есть с поражением нервных волокон, которые иннервируют мышцы.
В нормальных условиях за поддержание мышечного тонуса и произвольные мышечные сокращения отвечают двигательные нейроны (нервные клетки, так называемой, пирамидной системы). При рассеянном склерозе (особенно при церебральной и спинальной формах, характеризующихся преимущественным поражением белого вещества головного мозга и спинного мозга) проводящие волокна нейронов пирамидной системы могут поражаться, в связи с чем количество нервных импульсов, поступающих к какой-либо определенной мышце, также будет уменьшаться. В таких условиях мышца не сможет нормально (полноценно) сокращаться, в связи с чем человеку придется прилагать больше усилий, чтобы выполнить какие-либо действия (например, подняться по лестнице, поднять тяжелую сумку или даже просто встать с кровати).
Поражение нервных волокон во время обострения рассеянного склероза связано с отеком тканей, развивающимся на фоне воспалительного аутоиммунного процесса (когда клетки иммунной системы атакуют миелиновую оболочку нервного волокна). Данное явление носит временный характер и стихает через несколько дней или недель, в связи с чем проведение импульсов по нервным волокнам нормализуется, а мышечная сила восстанавливается. В то же время, на поздних стадиях заболевания происходит необратимое поражение нервных волокон, в связи с чем мышечная слабость будет сохраняться постоянно и даже прогрессировать (усиливаться).
При рассеянном склерозе могут наблюдаться парезы и параличи различной локализации и различной степени выраженности (в одной или обеих руках, в одной или обеих ногах, в руках и ногах одновременно и так далее). Связано это с поражением различных участков центральной нервной системы.
Парез – это патологическое состояние, при котором отмечается ослабление мышечной силы и затруднения при выполнении каких-либо произвольных движений. Паралич же характеризуется полной утратой способности сокращать пораженные мышцы и двигать пораженной конечностью. Механизм развития данных явлений также связан с поражением проводящих волокон нейронов пирамидного пути. Дело в том, что при прогрессирующем разрушении миелиновых оболочек наступает момент, когда нервные импульсы полностью перестают проводиться по ним. При этом мышечное волокно, которое ранее иннервировалось пораженным нейроном, теряет возможность сокращаться. Это нарушает мышечную силу и точность в выполнении произвольных движений, то есть развивается парез. В таком состоянии движения в конечностях частично сохраняются за счет активности оставшихся (неповрежденных) двигательных нейронов.
Когда пораженными окажутся все нейроны, иннервирующие какую-либо мышцу, она полностью потеряет способность сокращаться, то есть окажется парализованной. Если же парализованными окажутся все мышцы какой-либо конечности, человек утратит возможность выполнять ею какие-либо произвольные движения, то есть у него разовьется паралич.
Стоит отметить, что парезы различной степени выраженности могут наблюдаться во время обострений рассеянного склероза даже на начальных стадиях заболевания, что связано с отеком тканей и временным нарушением проведения импульсов по нервным волокнам. После стихания воспалительных явлений проводимость частично или полностью восстанавливается, в связи с чем парез исчезает. В то же время, на поздних стадиях рассеянного склероза параличи связаны с необратимым разрушением нервных волокон головного и/или спинного мозга и носят необратимый характер (то есть остаются у пациента до конца жизни).
Тонус скелетных мышц обеспечивается так называемыми двигательными нейронами, которые расположены в спинном мозге. Их активность, в свою очередь, регулируется нейронами коры головного мозга. В нормальных условиях нейроны головного мозга угнетают активность нейронов спинного мозга, в результате чего тонус мышц поддерживается на строго определенном уровне. При поражении белого вещества (проводящих волокон) нейронов головного мозга их угнетающее влияние исчезает, в результате чего нейроны спинного мозга начинают посылать большее число нервных импульсов к скелетным мышцам. Мышечный тонус при этом значительно возрастает.
Так как мышцы-сгибатели у человека развиты сильнее, чем мышцы-разгибатели, пораженная конечность пациента будет пребывать в согнутом состоянии. Если врач или другой человек попытается разогнуть ее, он будет испытывать сильное сопротивление, обусловленное возрастающим тонусом мышечных волокон.
Стоит отметить, что при поражении нервных волокон спинного мозга может наблюдаться обратное явление – тонус мышц будет снижаться, в результате чего мышечная сила в пораженной конечности будет уменьшаться.
Мозжечок – это структура центральной нервной системы, являющаяся частью головного мозга. Одной из основных его функций является координация практически всех целенаправленных движений, а также поддержание тела человека в равновесии. Чтобы правильно выполнять свои функции, мозжечок соединен нервными волокнами с самыми различными участками центральной нервной системы (с головным мозгом, спинным мозгом).
Одним из признаков поражения мозжечка является тремор. Тремор – это патологическое состояние нервно-мышечной системы, при котором наблюдается быстрое, ритмичное дрожание конечностей (рук, ног), головы и/или всего туловища. При рассеянном склерозе возникновение тремора связано с поражением нервных волокон, передающих в головной мозг информацию о положении тела и его частей в пространстве. При этом центры мозга, ответственные за конкретные целенаправленные движения не могут нормально работать, в результате чего посылают в мышцы хаотичные сигналы, что и является непосредственной причиной патологического дрожания (тремора).
Онемение может наблюдаться в одной, нескольких или сразу во всех конечностях, а также в области живота, спины и так далее. Также пациенты могут жаловаться на онемение кожи лица, губ, щек, шеи. Во время обострения заболевания данный симптом может носить временный характер (что связано с развитием воспалительных реакций и отеком нервных волокон) и исчезать после стихания воспалительного процесса в ЦНС, в то время как по мере прогрессирования рассеянного склероза чувствительность в определенных участках тела может исчезать навсегда.
Мышечные боли при рассеянном склерозе встречаются относительно редко и могут быть обусловлены нарушением мышечной иннервации и мышечной атрофией (уменьшением мышечной массы). Также причиной болей может быть поражение чувствительных нервных волокон, ответственных за восприятие боли в каком-либо определенном участке тела. Пациенты при этом могут жаловаться на боли в спине (преимущественно в поясничном отделе), боли в руках, ногах и так далее. Боли могут быть острыми, колющими или жгучими, тянущими, иногда стреляющими.
Другой причиной болей в мышцах может быть развитие судорог и спазмов (крайне сильных и продолжительных мышечных сокращений). При этом нарушается обмен веществ в мышечной ткани, что сопровождается накоплением в ней побочных продуктов обмена веществ и появлением ноющих болей. Такая же боль может возникать в мышцах при их выраженном переутомлении, развивающемся на фоне мышечной атрофии.
Когнитивные функции – это способность человека воспринимать и запоминать информацию, а также воспроизводить ее в нужное время, мыслить, взаимодействовать с другими людьми посредством речи, письма, мимики и так далее. Другими словами, когнитивные функции определяют поведение человека в обществе. Формирование и развитие данных функций происходит в процессе обучения человека с самого его рождения и до глубокой старости. Обеспечивается это клетками центральной нервной системы (головного мозга), между которыми постоянно образуется множество нейронных связей (так называемых синапсов).
Предполагается, что на поздних стадиях развития рассеянного склероза происходит поражение не только нервных волокон, но и самих нейронов (тел нервных клеток) в головном мозге. При этом их общее число может уменьшаться, в результате чего человек не сможет выполнять те или иные функции и задачи. При этом также будут утрачиваться все навыки и умения, приобретенные в процессе жизни (в том числе память и способность запоминать новую информацию, мышление, речь, письмо, поведение в социуме и так далее).
Другими признаками неврита зрительного нерва могут быть:
- нарушение восприятия цветов (человек перестанет различать их);
- боли в глазах (особенно при движении глазных яблок);
- вспышки или пятна перед глазами;
- сужение полей зрения (пациент видит только то, что расположено прямо перед ним, в то время как боковое зрение постепенно ухудшается).
Также стоит отметить, что одним из первых признаков рассеянного склероза может быть двоение в глазах (диплопия). Однако данный симптом встречается намного реже, чем неврит зрительного нерва.
Это патологический симптом, который возникает в результате поражения нервов глазодвигательных мышц и снижения остроты зрения. Суть его заключается в том, что у пациента появляются частые, ритмичные подергивания глазных яблок. Нистагм может быть горизонтальным (когда подергивания происходят в горизонтальной плоскости, то есть вбок) или вертикальным, когда подергивания происходят в вертикальной плоскости. Важно отметить, что сам пациент этого не замечает.
Чтобы выявить нистагм, нужно стать напротив пациента, поместить перед его лицом какой-либо предмет или палец, после чего медленно смещать данный предмет вправо, влево, вверх и вниз. Пациент при этом должен следить за передвигающимся предметом глазами, не поворачивая головы. Если в какой-либо момент глазные яблоки пациента начнут дергаться, симптом считается положительным.
Функции тазовых органов также контролируются нервной системой организма, в частности ее вегетативным (автономным) отделом, который обеспечивает поддержание тонуса мочевого пузыря, а также его рефлекторное опорожнение при наполнении. В то же время, сфинктер мочевого пузыря иннервируется центральной нервной системой и отвечает за осознанное его опорожнение. При поражении нервных волокон любого из отделов нервной системы может наблюдаться нарушение процесса мочеиспускания, то есть недержание мочи или, наоборот, ее задержка и невозможность самостоятельно опорожнить мочевой пузырь.
Стоит отметить, что подобные проблемы могут наблюдаться при поражении нервов, иннервирующих кишечник, то есть у пациента может отмечаться понос или длительные запоры.
При прогрессировании рассеянного склероза также возможно появление определенных психических нарушений. Обусловлено это тем, что зоны головного мозга, ответственные за психическое и эмоциональное состояние человека, также тесно связаны с другими отделами центральной нервной системы. Следовательно, нарушение функций ЦНС может отражаться на психоэмоциональном состоянии больного.
У пациентов с рассеянным склерозом могут наблюдаться:
- Депрессия – длительное и стойкое снижение настроения, сопровождающееся безразличием к окружающему миру, заниженной самооценкой, снижением трудоспособности.
- Эйфория – необъяснимое состояние душевного комфорта, удовлетворения, никак не связанное с реальными событиями.
- Синдром хронической усталости – патологическое состояние, при котором человек чувствует усталость и утомленность на протяжении всего дня (в том числе сразу после пробуждения), даже если при этом он не выполняет абсолютно никакой работы.
- Насильственный смех/плачь – данные симптомы встречаются очень редко и лишь в далеко зашедших случаях заболевания.
- Галлюцинации – человек видит, слышит или ощущает то, чего в реальности нет (данный симптом также встречается крайне редко и обычно при остром начале рассеянного склероза).
- Эмоциональная лабильность – у пациента отмечается неустойчивость психики, ранимость, плаксивость, которые могут сменяться повышенной раздражительностью и даже агрессивностью.
При рассеянном склерозе может отмечаться незначительное (до 37 – 37,5 градусов), реже – выраженное (до 38 – 39 градусов) повышение температуры тела. Причиной этого может быть аутоиммунный воспалительный процесс, во время которого клетки иммунной системы атакуют миелиновую оболочку нервных волокон. При этом иммунокомпетентные клетки разрушаются, выделяя в окружающую среду биологически-активные вещества. Данные вещества, а также продукты клеточного распада могут стимулировать центр терморегуляции в головном мозге, что сопровождается усиленной теплопродукцией и повышением температуры тела.
Стоит отметить, что повышение температуры тела может быть обусловлено не только самим аутоиммунным процессом, но и другими факторами. Так, например, вирусная или бактериальная инфекция может быть первопричиной обострения рассеянного склероза, в то время как повышение температуры будет обусловлено реакцией организма на вторжение в него чужеродного агента. В то же время, после стихания обострения заболевания, а также во время стадии клинической ремиссии температура тела пациента остается нормальной.
В абсолютном большинстве случаев заболевание имеет острое начало, которое провоцируется воздействием различных факторов (например, вирусной или бактериальной инфекцией).
Первыми признаками обострения рассеянного склероза могут быть:
- ухудшение общего самочувствия;
- общая слабость;
- повышенная утомляемость;
- головные боли;
- боли в мышцах;
- повышение температуры тела;
- озноб (дрожь во всем теле, сопровождающаяся ощущением холода);
- парестезии (чувство показывания или ползания мурашек в различных участках тела) и так далее.
Через несколько дней признаки воспалительного процесса стихают, общее состояние пациента нормализуется, а признаки поражения центральной нервной системы исчезают (после первого приступа они обычно проходят полностью и бесследно, в то время как при повторных обострениях могут частично сохраняться нарушения чувствительности, двигательной активности и другие симптомы).
Стоит отметить, что иногда заболевание начинается с подострой формы. В данном случае температура тела может повышаться незначительно (до 37 – 37,5 градусов), а общие признаки воспалительного процесса будут слабо выраженными. Симптомы поражения отдельных нервных волокон при этом могут появляться через 3 – 5 дней, однако также будут исчезать бесследно через определенный промежуток времени.
Тошнота не является характерным признаком заболевания, хотя ее появление может быть связано с особенностями течения или лечения патологии.
Причиной тошноты при рассеянном склерозе может быть:
- нарушение пищеварительной функции;
- неправильное питание;
- головокружение;
- прием некоторых препаратов (для лечения основного заболевания);
- депрессия (при которой нарушается моторика желудочно-кишечного тракта, что сопровождается застаиванием пищи в желудке).
Первые признаки заболевания у детей и подростков практически не отличаются от таковых у взрослого человека. В то же время, стоит отметить, что у детей исключительно редко встречается первично-прогрессирующая форма рассеянного склероза (являющаяся одной из наиболее тяжелых). В большинстве случаев заболевание носит ремитирующий характер (с чередованием периодов обострений и клинических ремиссий), причем тяжелые осложнения также развиваются относительно редко. Основными проблемами детей и подростков с рассеянным склерозом являются психические и эмоциональные расстройства (частые депрессии, синдром хронической усталости, повышенная утомляемость и так далее).
Развитие заболевания (и переход его в стадию вторичного прогрессирования) наблюдается, в среднем, через 25 – 30 лет с момента постановки диагноза, после чего течение рассеянного склероза не отличается от такового у более пожилых пациентов.
Вопросы о рассеянном склерозе
Обострение рассеянного склероза
Скорее всего, это симптомы, усилившиеся на фоне интоксикации (не простуда). Лечите простуду и все пройдет. Гормоны на фоне простуды повторять точно не нужно.ю они снижают иммунитет и могут ухудшить состояние.
Скорее всего, это симптомы, усилившиеся на фоне интоксикации (не простуда). Лечите простуду и все пройдет. Гормоны на фоне простуды повторять точно не нужно.ю они снижают иммунитет и могут ухудшить состояние.
Александр Геннадьевич, спасибо за ответ.
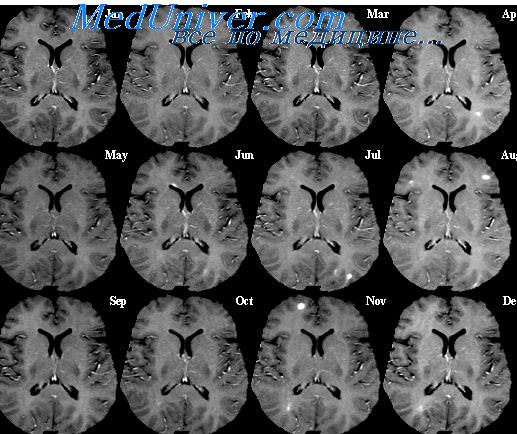
Повторные клинические эпизоды, появление новых очагов на МРТ - подтверждение ремиттирующего течения заболевания, для которого показано назначение ПИТРС.
Это впечатление, основанное на Вашем описании. Оптимально, конечно, приехать на очную консультацию, где мы сможем подробно все обсудить.
Уважаемый Александр Геннадьевич, большое спасибо за ответ. Мне в силу обстоятельств не так просто выбраться в СПб, но если сложится, то обязательно запишусь к Вам на очную консультацию.
Подскажите ещё пожалуйста - как можно узнать об активности процесса в настоящее время? Иммунологический анализ крови даёт такую информацию?
Здравствуйте.
Хотела узнать для себя имеет ли отношение к РС диагноз: гипотонический желудок. Гастроптоз 1-2 степени.
Уже неделю, как желудок практически встал. Не нервничала, инфекций, травм нет, операций - не переносила. Проблем с желудком в принципе никогда не испытывала, до пульс- терапии Солумедролом в мае. На его фоне у меня случился острый приступ гастрита.
В весе после гормонов набрала 8 кг.
Врач рентгенолог, который делал гастрографию направляет меня к неврологу - лечить основное заболевание, так как гипотония желудка - это нарушение нервной иннервации. Но моя врач - невролог отказывается как - то консультировать меня по данному вопросу.
Я, конечно, иду на консультацию и к гастроэнтерологу.
Но, сейчас в моей голове остро стоит вопрос : "Не обострение ли? "
Вроде, как новый симптом, по - сути же это такой же парез, как и в конечностях. ?
Сейчас от РС у меня следующие осложнения: ЧАЗН, Тугоухость 2 ст, правосторонняя гемигипистезия, нижний парапарез, правосторонний гемипарез, тазовые нарушения в виде императивных позывов, задержки можи и недержание мочи и кала.
Спасибо за Ваше время и ответ на мой вопрос.
С уважением Татьяна.
Прахова Лидия Николаевна
доктор медицинских наук, врач-невролог высшей категории
заведующая отделением Неврологии и лаб. Нейрореабилитации Института мозга человека РАН,
За эти дни снова перечитала массу литературы и статей, потому что мнение двух сурдологов и Ваше разняться.
Так и не поняла, интересно. почему по Вашему мнению нейросенсорная тугоухость не последствия РС?
Во многих источниках говорится об обратном. Хочется разобраться до конца.
Оба мои сурдолога, у которых я (не одновременно) была на консультации отправляют меня лечиться к неврологу.
Так же разниться мнение гастроэнтерологов по отношению к гипотоническому желудку и назначают лечение лишь от последствий - гастрита. и направляют к неврологу для улучшения нервной инервации. Поясняют тем, что раз глоточный рефлекс нарушен и нарушено глотание, то затронут и блуждающий нерв, который отвечает и за работу желудка. Есть версии, что если подробно исследовать и мой кишечник - обнаружатся проблемы и с ним, "проблемы то у вас и так уже имеются, в виде недержания\задержки кала. Возможно и гипотония имеется, но специальных обследований Вы не проходили. "
Вот как - то так.
Уже не смешно. и я ищу аргументы.
PS: в последние дни усилились парастезии и головокружение, ухудшилась и без того измененная чувствительность, вернулись болевые ощущения в левую стопу.
Может все - таки мне стоит провести пульс - терапию?
В дальнейшем клиническая картина чаще всего складывается из симптомов, характеризующих поражение главным образом пирамидных, мозжечковых, реже чувствительных путей, отдельных черепно-мозговых нервов и расстройств сфинктеров. Парезы конечностей постепенно нарастают и переходят в конечных стадиях процесса в пара- и тетраплегии с резко выраженной спастической гипертонией. Поражаются все виды чувствительности, чаще по радикулоневритическому типу (А. Б. Роговер), реже по проводниковому, особенно редко по броунсекаровскому и сегментарному. Нередко нарушаются вибрационная чувствительность и глубокое мышечное чувство (чаще на ногах, чем на руках); нередко больные жалуются на головную боль, боли в позвоночнике, суставах. Если для начала заболевания характерно поражение II пары черепно-мозговых нервов в виде ретробульбарного неврита, еще нет изменений на дне глаза и возможно восстановление зрения, то в дальнейшем течении в ряде случаев отмечаются снижение зрения, сужение полей зрения на красный и зеленый цвет, иногда скотомы, полная или частичная атрофия височных половин дисков зрительных нервов. Побледнение височных половин дисков зрительных нервов не всегда можно считать патогномоничным для рассеянного склероза, так как и оно встречается при оптохиазмальном арахноидите и при других формах, а иногда является физиологическим.
Поражение вестибулярного нерва при рассеянном склерозе выражается в головокружении, неустойчивости, чувстве проваливания, нистагме. Реже, чем вестибулярный нерв, страдает кохлеарный; при этом наблюдается транзиторная глухота.
Сухожильные рефлексы в большинстве случаев повышены как на нижних, так и на верхних конечностях.
В зависимости от преобладания мозжечковых явлений, а также присоединения корешковых расстройств возможны и гипотония, и понижение сухожильных рефлексов, а в редких случаях и их отсутствие (пояснично-сакральная и псевдотабетическая формы).
Один из наиболее частых симптомов при рассеянном склерозе — отсутствие или снижение брюшных рефлексов, наблюдаемое иногда в самых ранних стадиях процесса, когда еще нет сколько-нибудь выраженной картины рассеянного склероза. Реже отмечаются снижение и выпадение кремастер-рефлекса. Из патологических рефлексов чаще всего наблюдаются рефлексы Бабинского и Россолимо. Для длительно текущих случаев с глубокими спастическими парезами характерны все экстензорные и флексорные патологические рефлексы. Из координаторных расстройств к наиболее частым симптомам рассеянного склероза. Шарко относил нистагм, интенционное дрожание и скандированную речь (триада Шарко). Однако не всегда в картине рассеянного склероза имеется вся триада. Особенно часто наблюдается нистагм (горизонтальный, вертикальный или ротаторный), он может возникать как в самом раннем периоде заболевания, так и в течении его, иногда исчезать, а затем вновь появляться.
Часто отмечается интенционное дрожание, в далеко зашедших случаях наряду с ним наблюдается атаксия в руках и ногах, адиадохокинез, расстройство почерка. Дрожание чаще выражено в руках и ногах, реже — в туловище и голове.
Часто наблюдается атактическая походка, реже симптом Ромберга. Речь замедлена, отрывиста, с распадением слов на составные слоги; скандированная речь встречается менее часто. Редки в клинической картине гиперкинезы, хотя при патологоанатомическом исследовании находят поражение стриопаллидарной системы. Иногда при рассеянном склерозе отмечаются насильственный смех и плач. В 70—80% случаев наблюдается расстройство сфинктеров (недержание или затруднение мочеиспускания, императивные позывы, запоры). В длительно текущих случаях отмечаются половая слабость, расстройство менструаций. Трофические нарушения в виде легкой, иногда диффузной атрофии мышц конечностей, туловища с небольшим количественным снижением электровозбудимости встречаются нечасто. Более тяжелые атрофии наблюдаются в конечных стадиях.
Из психических расстройств характерны эйфория, различной степени снижение интеллекта (снижение критики, памяти, инициативы), изменения в эмоциональной сфере.
Изменения спинномозговой жидкости при рассеянном склерозе отмечаются в 25—60% случаев: небольшое повышение давления, повышение количества белка (0,4—0,6%, редко больше), положительные глобулиновые реакции, небольшой лимфоцитоз (15—20 клеток в 1 мм 3 , редко больше), в значительном проценте случаев положительная коллоидная реакция (по типу реакции при прогрессивном параличе, сифилисе мозга). Ряд авторов указывает на увеличение глобулиновой фракции белка в спинномозговой жидкости, полученное при электрофорезе на бумаге.
При рассеянном склерозе может повышаться температура до субфебрильной, при этом иногда наблюдается лейкоцитоз. Имеются данные, указывающие на нарушение антитоксической функции печени, изменение содержания альбуминов и глобулинов сыворотки крови и альбумино-глобулинового коэффициента, сдвиг коагуляционной ленты Вельтмана (см. Велътмана коагуляционная лента), колебания содержания холестерина, неорганического фосфора, меди и т. д. По мнению М. М. Корина, лабильность этих изменений позволяет рассматривать их как вторичные, обусловленные нарушениями коррелятивной деятельности нервной системы.
Выделяют следующие формы рассеянного склероза: церебральные (спинальные явления мало выражены), спинальные и цереброспинальные. При церебральных формах наблюдаются гемипарезы, вестибулярные явления, симптомы поражения варолиева моста (парезы VI, VII пары черепно-мозговых нервов), стволово-церебеллярные нарушения (реже чисто церебеллярные). Спинальные формы протекают с парапарезами, параплегиями, расстройством чувствительности и функции сфинктеров.
Некоторые авторы отрицают чисто спинальные формы рассеянного склероза и указывают, что при тщательно собранном анамнезе удается установить в прошлом приступы головокружения, диплопию и другие церебральные явления. В конечных стадиях заболевание в большинстве случаев протекает по цереброспинальному типу, этому соответствует и патологоанатомическая картина (множество бляшек в головном и спинном мозге).
Течение рассеянного склероза хроническое, прогрессирующее, с обострениями и ремиссиями. Описываются острое, подострое и хроническое течение и стационарные формы, что относится к случаям с многолетними ремиссиями. Новые вспышки возникают после какой-либо инфекции, травмы, во время беременности, после родов и других ослабляющих моментов.
Отсутствие ремиссий наблюдается в 10—40% случаев (Ферраро); по данным Патнема, ремиссии бывают в 44% свежих случаев. Ремиссии могут продолжаться от нескольких месяцев до нескольких лет (2—4 года). Первая ремиссия всегда более длительна, чем последующие; чем длительнее течение заболевания, тем реже и короче ремиссии.
По мнению некоторых авторов, ремиссия обусловлена ремиелинизацией (часто в свежих случаях), что приводит к обратному развитию процесса.
Продолжительность течения рассеянного склероза колеблется, по данным разных авторов, от 2 до 35 лет. Смерть наступает (за исключением острых случаев, протекающих с бульбарными явлениями) от присоединяющихся интеркуррентных заболеваний (пневмонии, тифы и др.), уросепсиса и сепсиса, вызванного обширными пролежнями.
Большинство больных PC жалуются на быструю утомляемость от умеренной до выраженной степени, существенно нарушающей повседневную активность больного. Выраженность этого симптома может нарастать при усилении спастичности, депрессии, присоединении инфекции, истинных нарушениях сна или при частых пробуждениях вследствие никтурии при дисфункции мочевого пузыря.
После устранения вышеперечисленных нарушений пациента обучают управлению утомляемостью: экономному расходованию своих сил посредством разумного распределения времени и упрощения работы. Некоторые пациенты не переносят повышения температуры. Они жалуются на сильную усталость и даже усугубление имеющейся неврологической симптоматики в жарких помещениях при повышении температуры тела (даже до субфебрильных цифр), связанном с сопутствующим заболеванием или с физической нагрузкой. Чувствительным к гипертермии больным следует рекомендовать снижение температуры помещений дома до комфортной, ношение легкой одежды.
Кроме того, им следует сразу же снижать повышенную температуру тела при простудных заболеваниях.
- Амантадин снижает утомляемость и обладает умеренным эффектом у большинства больных PC. Препарат назначается в дозировке 100 мг два раза в сутки. Если после месяца приема препарата не отмечается улучшения, дальнейшее лечение нецелесообразно.
- Пемолин можно назначать больным, которым предстоит кратковременное пребывание в ситуациях, требующих от них по возможности хорошей физической формы. Сильный стимулирующий эффект препарата может оказать значительный вред при его частом использовании, поэтому не рекомендовано длительное применение этого средства. Начальную дозу 18,75 мг, назначаемую в утренние часы, можно увеличивать до 37,5 мг и более.
- Экспериментальные препараты. Предварительные клинические испытания блокаторрв кальциевых каналов 4-аминопиридина и 3,4—диаминопиридина показали положительное влияние этих препаратов на выраженность утомляемости и чувствительности к гипертермии. Однако потенциальная возможность ряда побочных эффектов требует дополнительной оценки эффективности и безопасности этих средств при длительном применении
У больных PC нередко наблюдаются поведенческие расстройства, обусловленные депрессией, эйфорией, эмоциональной лабильностью, деменцией, когнитивными нарушениями. В редких случаях наблюдаются маниакально-депрессивные (биполярные) расстройства, возбуждение, выраженные тревожные состояния и психоз. Диагностика этих нарушений весьма актуальна, т. к. некоторые из них требуют назначения специальных препаратов, которые могут существенно улучшить состояние больного и повысить качество его жизни.
Депрессия часто встречается при PC. Данные о частоте этого осложнения по данным разных авторов варьируют, составляя от 25 до 50%. Этиология депрессии, вероятнее всего, комплексная, складывающаяся из биологических, психологических и социальных компонентов. Следует учитывать все факторы и назначать индивидуальное лечение каждому больному. Когда депрессия преимущественно является реакцией больного на основное заболевание, врачу рекомендуется больше заострять внимание пациента на лечении PC. Так как эффективность лекарственных препаратов для борьбы с PC ограничена, то многим больным приходится добавлять к основному лечению антидепрессанты.
- Дезипрамин является основным препаратом выбора для лечения депрессии у больных PC, потому что обладает меньшим по сравнению с другими антидепрессантами антихолинергическим побочным действием. Рекомендуется начать прием дезипрамина с 25 мг на ночь и постепенно наращивать дозу в течение нескольких недель до 75—100мг/сут. Если в течение 4—6 недель видимого эффекта не наблюдается, то дозу можно увеличить до максимальной — 150-200 мг/сут., разделенной на несколько приемов.
- К альтернативным антидепрессантам относятся амитриптилин, доксепин, тразодон и имипрамин. Имипрамин хорош тем, что наряду с депрессией он одновременно воздействует и на расстройства мочеиспускания у больных со спастическим мочевым пузырем.
- Электросудорожная терапия играет лишь ограниченную роль в лечении депрессии при PC, т. к. сам по себе этот вид лечения может спровоцировать обострение.
Обычно больные критичны к своим дефектам и эти расстройства приводят к нарушению их социальной жизни. Во многих случаях помогает амитриптилин. Можно назначать его на ночь, начиная с дозы 25 мг, и при необходимости увеличивать дозу. Большинству больных не требуется более 100 мг для достижения положительного эффекта. Если амитриптилин оказывается неэффективным, то можно попробовать назначить препараты леводопы или бромокриптин.
Выраженные тревожные состояния редко наблюдаются у больных PC. При наличии такой симптоматики показан альпразолам в дозе 0,25—0,50мг два—три раза в сутки. При неэффективности последнего назначается альтернативный препарат — диазепам. Оба средства вызывают привыкание, поэтому они требуют тщательного контроля за состоянием больного при их применении. Отмена препаратов должна быть постепенной. Психоз редко встречается при PC. Обычно он манифестирует ажитированной депрессией и чаще является осложнением терапии стероидами, нежели самостоятельным феноменом PC. Назначаются общепринятые в психиатрической практике антипсихотические средства.
Читайте также:


