Алгоритмы лечения боли в спине
Согласно данным Всемирной организации здравоохранения (ВОЗ), свыше 40% населения земного шара страдает различными заболеваниями опорно-двигательного аппарата, важное место среди которых занимают различные боли в спине (дорсалгия) [1] . По мнению ученых, к этому приводят тяжелый физический труд, физическое перенапряжение, вынужденная статическая рабочая поза, избыточный вес, травмы и переохлаждения [2] .
Боль в спине опасна тем, что от нее страдают люди трудоспособного возраста. Болевой синдром ограничивает человека в движениях, иногда приходится отказываться от работы или увлечений из-за проблем со спиной. По данным отечественных публикаций, боль в спине занимает второе место по количеству дней и третье место по случаям временной нетрудоспособности среди всех классов болезней. Около 42% пациентов, имеющих I или II группу инвалидности, страдают хроническим болевым синдромом в спине [3] .
Однако большинство заболеваний, приводящих к боли, можно предотвратить. Если болезнь уже возникла, то чем раньше начать лечение, тем больше вероятность благополучного исхода или длительной ремиссии.
Почему болит спина?
Существует множество заболеваний, при которых может возникнуть боль в спине.
Проблемы в позвоночнике и нервной системе
При малоподвижном образе жизни, постоянных нагрузках на позвоночник, после травм и в результате врожденных заболеваний соединительной ткани может развиваться значительное число заболеваний:
- остеохондроз позвоночника;
- грыжа (пролапс) или протрузия межпозвонкового диска;
- смещение позвонков относительно друг друга;
- опухоли позвоночника, спинного мозга и корешков;
- врожденные или приобретенные деформации позвоночника (кифосколиоз, сколиоз, гиперлордоз) и так далее.
Позвонки могут страдать при остеопорозе, онкологических заболеваниях и туберкулезе. В результате поражения позвонков или дисков уменьшается просвет межпозвонковых отверстий, через которые от спинного мозга отходят нервные пучки, и может происходить сдавление спинномозговых корешков. Основное проявление в этом случае — выраженная и длительная боль, обостряющаяся при определенном положении тела. Иногда боль возникает не в результате сдавления, а при воспалении в области нервных корешков при их раздражении.
Проблемы со стороны мышечной системы
Боли в спине могут возникать при длительном напряжении или, наоборот, растяжении мышц или связок. В результате нахождения в неудобном положении или при переохлаждении образуется локальный мышечный гипертонус — на ощупь можно обнаружить уплотненную чувствительную мышцу. Чаще это мышцы, испытывающие длительную нагрузку и отвечающие за положение тела: мышца, поднимающая лопатку, трапециевидная мышца, широчайшая мышца спины, квадратная мышца поясницы и мышца, выпрямляющая позвоночник. Болевые ощущения при этом могут быть сконцентрированы в одной точке или распространены по области, боль имеет тянущий и ноющий характер. Мышечный спазм также может возникать в ответ на сдавление нервных корешков при поражении позвоночника — как защитная реакция и попытка организма обездвижить больной участок.
Соматические заболевания
Заболевания других органов могут также проявляться болью в спине. Это так называемые отраженные боли в спине при болезнях внутренних органов (сердца, легких, желудочно-кишечного тракта, мочеполовых органов). Особенностью соматических заболеваний будет наличие и других проявлений: например, при проблемах с пищеварением также возможна тошнота или рвота, связь боли с приемом пищи, а при заболеваниях почек может меняться цвет мочи. Такие боли проявляются, кроме области спины, в брюшной полости, малом тазу, грудной клетке. В зависимости от расположения боли возможные причины отличаются.
Боль в спине на уровне грудной клетки, между лопаток, может говорить:
- о проблемах с сердцем, например стенокардия или инфаркт миокарда;
- о проблемах с сосудами — аневризма аорты, тромбоэмболия легочной артерии;
- о заболеваниях пищевода или желудка — эзофагит, рефлюксная болезнь, гастрит или язва желудка.
Боли в спине на уровне нижних краев ребер встречаются:
- при проблемах с почками, при почечной колике;
- при остром панкреатите и панкреонекрозе (носят опоясывающий характер).
Боли в области поясницы могут указывать на:
- камень в мочеточнике в результате мочекаменной болезни;
- аневризму брюшной аорты или тромбоз сосудов брыжейки;
- воспалительные заболевания кишечника, например язвенный колит;
- воспаления органов малого таза (могут отдавать в область крестца).
Независимо от уровня расположения боли, причиной, встречающейся реже, может быть онкологическое заболевание — метастазы в позвоночник или лейкоз. Многие указанные соматические заболевания, например проблемы с сердцем и сосудами, могут быть смертельно опасны. При этом поставить правильный диагноз в домашних условиях практически невозможно. И чтобы исключить возможный риск для жизни, нужно обратиться к врачу и пройти соответствующее обследование.
Первым этапом при обследовании обычно является прием врача-терапевта или врача общей практики. Врач уточняет, чем человек болел или болеет, а также какие заболевания встречаются у его родственников. На приеме терапевт может провести общий осмотр, оценить состояние пациента, выполнить функциональные пробы, заподозрить наличие различных заболеваний и направить на необходимые исследования или на консультацию к другому специалисту.
Из инструментальных методов могут потребоваться следующие исследования:
- Рентгеновский снимок в двух проекциях позволяет оценить состояние позвонков, увидеть кальцинаты в межпозвонковых дисках и связках.
- КТ, или компьютерная томография, — продвинутая версия рентгенологического исследования. Позволяет получать поперечные изображения (так называемые срезы) исследуемой области. Используется при сложных поражениях позвоночника.
- МРТ, или магнитно-резонансная томография, оценивает состояние мягких тканей, а также используется для получения изображения спинного мозга.
- УЗИ, или ультразвуковое исследование, используется реже — для диагностики соматических заболеваний. УЗИ помогает исследовать состояние сосудов и сердца, а также почек.
- Электрокардиограмма помогает исключить инфаркт миокарда.
- Фиброгастроскопия показана при подозрении на болезни желудка.
Лабораторные исследования, которые могут быть назначены при болях в спине:
- Общий анализ мочи для оценки работы почек.
- Общий анализ крови — нужен реже — при болях в спине помогает обнаружить наличие в организме очагов воспаления или диагностировать лейкоз.
- Биохимический анализ крови при болях в спине — необходим гораздо реже — при наличии подозрения на какое-либо заболевание. Так, анализ на креатинин используется при оценке работы почек, а исследование тропонина показано при подозрении на инфаркт миокарда. Исследование уровня кальция может потребоваться при диагностике остеопороза.
Лечение боли в спине зависит от причин, которыми она вызвана. Тактика ведения пациентов с неспецифической болью включает следующие меры [5] :
- наблюдение и лечение у врача общей практики или участкового терапевта с еженедельной оценкой динамики состояния при острой боли или обострении хронической;
- при хронической боли в спине — осмотр раз в четыре–шесть недель и информирование пациента о причинах хронической боли в спине и ее доброкачественной природе;
- для устранения боли назначение лечения с доказанной степенью эффективности;
- исключение постельного режима и обеспечение достаточного уровня повседневной активности;
- коррекция тактики лечения при ее неэффективности в течение четырех–шести недель;
- консультация невролога при неэффективности терапии на протяжении шести недель.
При выявлении серьезного поражения спинного мозга или позвоночника применяются методики лечения диагностированного заболевания. В большинстве случаев назначается госпитализация для проведения комплексного обследования и лечения [7] .
Боль, вызванная заболеваниями внутренних органов и сосудов, лечится соответствующим специалистом.
Лекарственные препараты для лечения неспецифической боли нижней части спины
В первую очередь для купирования боли используются НПВС (нестероидные противовоспалительные препараты) в уколах и таблетках. Они уменьшают воспаление в области ущемленного нерва и облегчают состояние пациента. При неэффективности НПВС можно использовать более сильные анальгетики, но их назначают обычно в условиях стационара. В лечении хронической боли эффективны трициклические антидепрессанты, которые снижают интенсивность болезненных ощущений. При расстройствах с преобладанием тревоги и нарушений сна показаны короткие курсы бензодиазепинов.
Миорелаксанты, препараты для расслабления мышц, также могут применяться при острой мышечной боли в спине. Лечение миорелаксантами показано и при сдавлении корешков спинного мозга, чтобы снять усугубляющий состояние спазм мышц на уровне пораженного позвоночного сегмента.
Диуретики могут быть назначены в комплексе для уменьшения отека тканей и, как следствие, для уменьшения компрессии нервного корешка. С похожей целью, для снятия отека и воспаления, могут применяться кортикостероиды — как более сильные противовоспалительные средства. Дополнительно врач может посоветовать средства, защищающие нервную ткань, антиоксиданты, витаминные препараты.
Обезболивающие блокады
Если при сильном болевом приступе не помогает прием анальгетиков, то возможно выполнение паравертебральной блокады. В этом случае раствор местного анестетика (прокаина, лидокаина) вводится непосредственно в пораженную зону. Эффект наступает очень быстро и длится несколько часов и больше. Противопоказанием может служить аллергия на вводимый препарат.
Мануальная терапия
Массаж, приемы мануальной терапии и акупунктуры хорошо помогают в тех случаях, когда боль в спине обусловлена спазмом мышц. Массажные движения способствуют расслаблению мышечной ткани, улучшают кровообращение и помогают снять отек. При остром периоде радикулопатии массаж может быть противопоказан. Кроме этого, не рекомендуется проводить массаж в зоне проекции грыжи межпозвонкового диска. Для применения мануальной терапии противопоказанием может стать чрезмерная подвижность или смещение позвонков относительно друг друга.
Вытяжение позвоночника (тракционная терапия)
Тракционная терапия помогает уменьшить болевые проявления, снимает гипертонус мышц, способствует декомпрессии нервных корешков. Однако применять этот метод противопоказано в остром периоде заболевания, при наличии секвестрированных грыж и других заболеваний. Существует множество видов тракционной терапии. Вытяжение может проводиться с использованием бассейна и без него. Каждый из видов и технических приемов имеет свои положительные стороны и недостатки, что следует всегда учитывать при ее назначении. Другой необходимой стороной правильного выбора данного метода является строгое определение показаний, а также индивидуальный подбор оптимальной величины воздействующей нагрузки [9] .
Согласно действующим в РФ клиническим рекомендациям по лечению хронической боли в спине, пациентам с болями в нижней части спины назначение тракционной терапии не рекомендуется. Причина заключается в том, что, как показали научные исследования, подобное воздействие не приносит пользы [10] .
Упражнения
Занятия лечебной физкультурой используются в периоде восстановления и ремиссии. Их задача — укреплять мышцы спины, снимать излишнее напряжение. Для расслабления мышц можно использовать упражнения постизометрической релаксации. Они основаны на феномене расслабления мышцы при ее растяжении и задержке в таком положении. Согласно данным американских исследователей, при слабых и умеренных хронических болях в пояснице хорошо помогает йога, а именно вини-йога [11] .
Физиотерапия
Методы механического и физического воздействия, такие как магнитотерапия, электростимуляция или лазерная терапия, также используются при лечении хронической боли в спине. Эти методы улучшают кровоснабжение в пораженной зоне, активируют передачу нервных импульсов, способствуют питанию тканей. При острой боли в спине показаны местные тепловые процедуры.
Оперативное лечение
Большинство эпизодов боли в спине поддается консервативному лечению. Однако в некоторых случаях приходится прибегать к хирургической помощи. Показанием к срочной операции будет сдавление спинного мозга. Если лечение боли в спине в полном объеме не дает результата, а боль сохраняется больше трех–четырех месяцев, в этом случае врач также может порекомендовать операцию. Целью оперативного вмешательства обычно является устранение причины давления на нервный корешок. Это может быть операция открытого типа, то есть удаление диска или участков позвонка.
Однако в настоящее время все большее распространение получают малоинвазивные операции, например эндоскопическая дискэктомия (при остеохондрозе позвоночника) или пункционная вертебропластика, которую проводят пациентам с переломом позвоночника травматического характера, возникшего вследствие остеопороза, опухолевого процесса или метастаз. Они меньше травмируют окружающие ткани, пациент быстрее восстанавливается после операции. Малоинвазивная хирургия подходит не для всех типов проблем с позвоночником. Важную роль играют предварительное обследование пациента и соответствующий опыт хирурга.
Если болит спина, лечение может быть направлено и на причину, и на следствие. Чаще всего именно симптоматическое лечение позволяет избавиться от боли. Кроме того, оно более доступно. Бережное отношение к своему здоровью и своевременное обращение к врачу даст возможность определить характер боли и вовремя провести нужное лечение. Это позволит свести к минимуму влияние боли в спине на жизнь человека.
Таблетки следует принимать после еды, запивая достаточным количеством воды. Максимальная суточная доза для взрослого человека составляет три таблетки.
* Имеются противопоказания. Перед применением необходима консультация специалиста.


Боль в суставах часто беспокоит пожилых людей, а также тех, кто ведет малоподвижный образ жизни, страдает ожирением и заболеваниями костной ткани.
Причинами болевых ощущений в мышцах могут быть избыточные нагрузки, травмы и растяжения, а также заболевания сосудов и суставов.

Болевые ощущения могут быть следствием серьезных проблем со здоровьем, однако облегчить состояние помогают анальгезирующие средства.

Некоторые обезболивающие препараты не вызывают привыкания и продаются без рецепта врача.
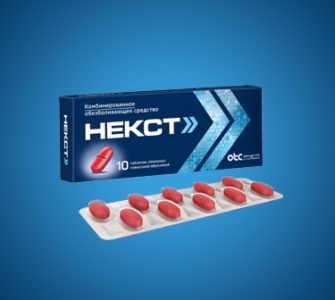
Препарат Некст ® , содержащий парацетамол и ибупрофен, помогает уменьшить боль и воспаление.

Не верьте мифам, гласящим, что при болях в спине противопоказаны физические нагрузки. Не только йога, но и пилатес, цигун, танцевальные практики иногда помогают избавиться от болевого синдрома. После консультации с врачом можно посещать даже силовые тренировки, разумеется, при умеренной работе с весом.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Анализ частоты обращаемости в амбулаторную сеть в нашей стране показал, что от 40 до 70% пациентов поликлиник приходят к врачу с жалобой на боль, при этом наиболее распространенной является боль в спине [7–10, 12]. В зависимости от причин возникновения боли в спине подразделяют на специфические и неспецифические [1, 2, 8, 13, 15, 23]. Неспецифический характер боли в спине наблюдается в 90% случаев. Частота возникновения специфических болей в спине не превышает 8–10%, компрессионная радикулопатия пояснично-крестцовых корешков отмечается не более чем у 3–5% больных с болями в спине. Однако именно симптомы специфической боли необходимо выявлять в первую очередь при диагностическом исследовании [8, 21, 22].
- начало стойкой боли в спине в возрасте до 15 и после 50 лет;
- немеханический характер боли (боли не уменьшаются в покое, в положении лежа, в определенных позах);
- связь боли с травмой;
- постепенное усиление болей;
- наличие онкологии в анамнезе;
- возникновение боли на фоне лихорадки, снижения массы тела;
- жалобы на длительную скованность по утрам;
- симптомы поражения спинного мозга (параличи, тазовые нарушения, расстройства чувствительности);
- изменения в анализах мочи, крови.
Важно помнить, что методы визуализации с высокой частотой выявляют дегенеративно-дистрофические изменения в позвоночнике даже у больных без боли в спине. Так, по данным МРТ поясничного отдела позвоночника асимптоматические грыжи межпозвонковых дисков выявляются у лиц до 40 лет в 30–40% случаев, а у лиц старше 60 лет – в 100% [8, 22]. Дегенеративно-дистрофические изменения в позвоночнике, которые врачами часто диагностируются как остеохондроз, могут считаться лишь предпосылкой к возникновению боли в спине, но не ее непосредственной причиной. Наличие у пациентов с неспецифической болью в спине признаков дегенеративно-дистрофического поражения тканей позвоночника не коррелирует ни с характером боли, ни с ее интенсивностью, поэтому, несмотря на соблазн отнести рентгенологически выявляемые признаки остеохондроза позвоночника к причине возникновения боли, до сих пор не было получено убедительных доказательств такой связи. В современных отечественных и зарубежных методических рекомендациях по диагностике боли в спине рентгенологическое исследование не является компонентом первичного обследования [1, 15, 23].
Методы визуализации и консультации соответствующих специалистов рекомендуется назначать пациентам с болями в спине в неясных случаях, когда возникают подозрения на специфический характер боли, который может быть следствием опухолевого, воспалительного или травматического поражения позвоночника, инфекционных процессов, метаболических нарушений, заболеваний внутренних органов, повреждения мышц, поражения нервной системы и т. д.
Наличие лихорадки, локальной болезненности в паравертебральной области характерно для инфекционного поражения позвоночника. Его риск повышен у пациентов, получающих иммуносупрессивную терапию, страдающих ВИЧ-инфекцией, туберкулезом, инфекционными заболеваниями мочевыводящих путей. Причинами инфекционных осложнений могут быть недавно перенесенные инфекционные заболевания, туберкулез, саркоидоз, опоясывающий герпес, операции на позвоночнике, очаги в глубоких отделах мягких тканей. Лейкоцитоз может быть единственным лабораторным признаком, указывающим на дисцит или эпидуральный абсцесс.
Сохранение боли в покое и ночью, беспричинное снижение массы тела, наличие онкологического заболевания в анамнезе, а также возраст пациента старше 50 лет могут свидетельствовать о наличии первичной или метастатической опухоли позвоночника. Метастатическое поражение структур позвоночника встречается чаще, чем первичные опухоли. Метастазы в позвоночник обнаруживаются у 70% пациентов с первичными опухолями. Среди опухолей, которые наиболее часто метастазируют в структуры позвоночника, – опухоли молочных желез, легких, предстательной железы, почек, лимфома, меланома и опухоли ЖКТ. Боль в спине, которая будит пациента ночью, может также указывать на опухоль.
В половине всех случаев у пациентов с аневризмой брюшной аорты первым симптомом является боль в спине. Поэтому наличие пульсирующего объемного образования в области живота при пальпации – серьезный повод для проведения дополнительных диагностических процедур.
Компрессионный перелом позвоночника можно заподозрить при наличии травмы позвоночника, а также у лиц с остеопорозом вследствие возрастных нарушений кальциевого обмена. Остеопороз наиболее часто выявляется у женщин в постклимактерическом периоде, у лиц, принимающих глюкокортикоиды. Факторами риска также являются курение, употребление алкоголя и сидячий образ жизни.
Наличие выраженной скованности в спине, особенно по утрам, постепенное появление болей, усиление боли ночью могут свидетельствовать о ревматическом заболевании.
Если пациент жалуется на слабость в ногах, нарушение мочеиспускания, у него отмечаются снижение чувствительности в аногенитальной области и тазовые нарушения, следует заподозрить компрессию конского хвоста.
При осмотре пациента важно обращать внимание на возможные высыпания на кожных покровах, изменение позы, осанки, походки, объема движений в позвоночнике, тазобедренных суставах, на степень напряжения и болезненность мышц, локализацию миофасциальных триггерных точек. При этом слабовыраженная ортопедическая симптоматика при сильных болях может служить признаком серьезной сопутствующей патологии. Неврологическое обследование позволяет выявить повреждение корешков и структур спинного мозга.
Потенциально опасные причины возникновения специфических болей в спине представлены в таблице 1.
После тщательного сбора анамнеза у пациентов с болью в нижней части спины необходимо провести неврологический и ортопедический осмотры. При неврологическом исследовании выявляют признаки расстройства чувствительности, трофики, движения, изменение сухожильных рефлексов. При ортопедическом осмотре обращают внимание на позу, осанку, наличие и степень сколиоза, асимметрии конечностей. Важным является определение соответствия или несоответствия выраженности ортопедической симптоматики и боли. Как правило, слабовыраженная ортопедическая симптоматика при сильных болях – это признак серьезной сопутствующей патологии.
Клинически неспецифическая боль в спине является скелетно-мышечной болью, в которой традиционно выделяют мышечно-тонический (рефлекторный) болевой синдром, миофасциальный (МФБС) и артропатический болевой синдром [1, 8, 22].
Мышечно-тонический болевой синдром возникает вследствие ноцицептивной импульсации, идущей от пораженных дисков, связок и суставов позвоночника при статической или динамической перегрузке. Более чем в половине случаев источником ноцицептивной импульсации становятся дугоотростчатые (фасеточные) суставы, что подтверждается положительным эффектом блокад проекции этих суставов местными анестетиками. Ноцицепторы, содержащиеся в футлярах спинномозговых корешков, в твердой мозговой оболочке, задних и передних продольных связках, также могут участвовать в формировании боли. Вследствие ноцицептивной импульсации происходит рефлекторное напряжение мышц, которое вначале имеет защитный характер и иммобилизирует пораженный сегмент. Однако в дальнейшем тонически напряженная мышца сама становится источником боли. При этом обнаруживаются участки кожной и мышечной гипералгезии, мышечное напряжение, ограничение движения в соответствующем сегменте позвоночника. При наклонах в переднезаднем или боковом направлениях болевые ощущения могут усиливаться. Облегчение боли отмечается в положении лежа на боку с согнутыми ногами в коленных и тазобедренных суставах.
МФБС возникает в условиях действия избыточной нагрузки на мышцы, при этом синдроме пальпируемая мышца ощущается спазмированной в виде тугого тяжа. В мышце обнаруживаются болезненные уплотнения (триггерные зоны), давление на которые вызывает локальную и отраженную боль.
Развитие МФБС во многом обусловлено сенситизацией (повышением возбудимости) ноцицепторов, локализованных в мышцах [2]. При сенситизации ноцицепторов нервное волокно становится более чувствительным к повреждающим стимулам, что клинически проявляется развитием мышечного напряжения и гипералгезии. Неврологические нарушения не характерны для данной патологии.
Лечение пациентов с неспецифической болью в спине должно быть направлено в первую очередь на регресс болевой симптоматики, способствующий восстановлению активности пациента и снижению риска хронизации боли [1, 8, 23]. Важным представляется активное вовлечение пациента в процесс лечения, убеждение его в доброкачественном течении его болезни, разъяснение ему причин возникновения заболевания и тактики лечения.
В острый период необходимо ограничить физические нагрузки, следует избегать подъема тяжестей, длительного пребывания в сидячем или лежачем положении. При неспецифической боли в спине нет необходимости в соблюдении постельного режима. Небольшая физическая нагрузка не только не опасна, но и полезна, т. к. ранняя двигательная активность способствует улучшению трофики тканей и выздоровлению. Согласно рекомендациям, основанным на результатах многочисленных рандомизированных контролируемых исследований, эффективными при лечении неспецифической боли в спине являются [1, 8, 23]:
- сохранение физической активности (хороший уровень доказательности), польза от сохранения постельного режима не доказана;
- использование парацетамола и нестероидных противовоспалительных препаратов (НПВП) (хороший уровень доказательности);
- использование миорелаксантов центрального действия (хороший уровень доказательности).
Острую болевую симптоматику у пациентов с неспецифической болью в спине рекомендуется купировать парацетамолом и НПВП. Анальгетические и противовоспалительные свойства НПВП обусловлены ослаблением синтеза простагландинов вследствие ингибирования активности циклооксигеназ (ЦОГ-1 и ЦОГ-2) как в периферических тканях, так и в структурах ЦНС. Среди неселективных НПВП (н-НПВП) используются диклофенак, ацеклофенак, кетопрофен, лорноксикам, ибупрофен, блокирующие обе изоформы ЦОГ. Из селективных ингибиторов ЦОГ-2 (селективные НПВП (с-НПВП)) назначают целекоксиб, мелоксикам. Практически все НПВП, используемые в медицинской практике, апробированы при боли в спине и показали хороший обезболивающий эффект [5]. Нет данных, свидетельствующих об анальгетических преимуществах какого-либо представителя группы НПВП при купировании неспецифической боли в спине. НПВП при острой неспецифической боли в спине обычно назначают на 10–14 дней.
К класс-специфическим осложнениям, напрямую связанным с основным механизмом действия НПВП и возникающим наиболее часто, относятся поражение слизистой ЖКТ и риск развития кардиоваскулярных нарушений и функции почек [5]. Поэтому тактика лечения НПВП должна быть связана с безопасностью пациента и зависеть от его возраста, индивидуальной переносимости препарата и спектра сопутствующих заболеваний. Выбранное средство должно максимально устранять боль и не вызывать серьезных побочных эффектов.
В настоящее время благодаря многочисленным рандомизированным клиническим исследованиям наименьший риск развития серьезных осложнений со стороны ЖКТ отмечается при использовании НПВП с селективным ингибированием ЦОГ-2 – целекоксиба и мелоксикама [5].
В клинических рекомендациях по применению НПВП, подготовленных экспертами Ассоциации ревматологов России, Научного общества гастроэнтерологов России и Российского общества по изучению боли определены следующие критерии назначения НПВП [5]:
- Эффективность всех НПВП в рекомендуемых терапевтических дозах одинакова (нет четких доказательств обратного) (уровень доказательности А).
- Наиболее редко серьезные осложнения со стороны ЖКТ возникают при использовании с-НПВП (уровень доказательности А). Среди н-НПВП большая безопасность доказана для ацеклофенака, диклофенака и ибупрофена (уровень доказательности А).
- Комбинация НПВП и ингибиторов протонной помпы существенно снижает риск развития осложнений со стороны ЖКТ (уровень доказательности А).
- Напроксен, ибупрофен и с-НПВП более безопасны в отношении риска дестабилизации артериальной гипертензии и сердечной недостаточности (уровень доказательности В).
- Напроксен и целекоксиб более безопасны в отношении риска развития кардиоваскулярных катастроф (уровень доказательности В), тем не менее их применение у больных с высоким риском развития последних возможно только на фоне антиагрегантной терапии.
- Ибупрофен более безопасен, чем многие другие НПВП, в развитии кардиоваскулярных катастроф, однако он существенно снижает антиагрегантную эффективность ацетилсалициловой кислоты и не должен с ней сочетаться (уровень доказательности В).
- Напроксен более опасен в плане развития ЖКТ-осложнений, чем многие другие н-НПВП, поэтому соотношение кардиоваскулярного/ЖКТ риска для этого препарата в целом неблагоприятно. Наиболее благоприятно это соотношение для целекоксиба (уровень доказательности В).
- Применение низких доз ацетилсалициловой кислоты существенно снижает риск развития кардиоваскулярных катастроф на фоне приема любых НПВП (за исключением ибупрофена).
A – метаанализ рандомизированных контролируемых исследований или данные одного рандомизированного контролируемого клинического исследования.
B – данные контролируемого нерандомизированного исследования или исследований с высоким уровнем дизайна (например, когортные исследования).
Мелоксикам является первым представителем класса с-НПВП, специально созданным для снижения риска развития осложнений со стороны ЖКТ. На сегодняшний день этот препарат стал одним из наиболее популярных НПВП в России. Эффективность мелоксикама в дозе 7,5–15 мг/сут хорошо доказана при лечении острой и хронической неспецифической боли в спине. Время полувыведения препарата составляет 20–24 ч, поэтому он назначается 1 р./сут. Основные доказательства безопасности мелоксикама – масштабные рандомизированные контролируемые исследования MELLISSA и SELECT, согласно которым общее число осложнений со стороны ЖКТ на фоне приема мелоксикама в дозе 7,5 мг/сут было статистически значимо меньше, чем при приеме диклофенака и пироксикама [16, 17]. Важным достоинством мелоксикама является низкий риск развития гепатотоксических и кожных реакций, а также развития и обострения бронхоспастических состояний, что делает возможным его назначение больным, у которых подобные реакции отмечались на фоне приема ацетилсалициловой кислоты и других н-НПВП. Недавно в России было проведено рандомизированное исследование, в котором у пациентов с нижнепоясничным болевым синдромом проводилось сравнительное изучение эффективности оригинального препарата мелоксикама и дженерика (Амелотекс®) [9]. Пациенты распределялись по группам с помощью генератора случайных чисел, при этом в группах не отмечалось существенных различий по профессиональному составу, возрасту, сопутствующей патологии – факторам, которые могли бы повлиять на исход лечения. Мелоксикам вводился в триггерные точки по 15 мг/1,5 мл ежедневно в течение 3 сут с последующим назначением таблетированной формы 15 мг ежедневно в течение 20 сут. Авторы отметили одинаковую эффективность в сравниваемых группах. При этом после введения оригинального мелоксикама и Амелотекса® не было отмечено местных побочных явлений [9].
Использование центральных миорелаксантов устраняет мышечное напряжение, способствует регрессу боли и восстановлению двигательной активности пациента с неспецифической болью в спине [1, 8, 23]. В клинической практике при лечении таких больных используются в первую очередь толперизон, тизанидин и баклофен. Существуют также доказательства того, что комбинация НПВП и миорелаксантов у пациентов с неспецифической болью в спине более эффективна, чем монотерапия этими препаратами. Эта комбинация позволяет сократить сроки лечения и уменьшить риск развития побочных эффектов НПВП за счет снижения продолжительности использования последних.
В комплексную терапию целесообразно также включать лечебную физкультуру, методы рефлексотерапии, мануальной терапии (постизометрическая релаксация), массаж. Как правило, такое сочетание медикаментозных и немедикаментозных методов лечения способствует ускорению выздоровления пациентов с неспецифической болью в спине.
Поражение спинномозговых корешков при острой протрузии межпозвонкового диска характеризуются наличием острых простреливающих, реже – жгучих болей, парестезий и других сенсорных нарушений, иррадиирующих в дистальную зону дерматома и сочетающихся со снижением чувствительности в зоне иннервации соответствующего корешка, реже – с двигательными нарушениями в зоне пораженного корешка. Как правило, радикулярные боли сочетаются с рефлекторным мышечно-тоническим болевым синдромом.
Ключевую роль в развитии корешковой боли могут играть отек, ишемия и асептическое воспаление нервных корешков и окружающих тканей, которые возникают вследствие выделения провоспалительных субстратов, высвобождаемых из пульпозного ядра диска в эпидуральное пространство [8]. В этих условиях могут существенно изменяться морфофункциональные свойства нервных волокон, повышаться возбудимость ноцицепторов, расширяться диапазон стимулов, способных их активировать, возникать перекрестное возбуждение в нейронах спинномозговых узлов. Болевой синдром при компрессионной радикулопатии имеет смешанный характер и включает в себя симптомы ноцицептивной и невропатической боли.
Консервативное лечение больных с компрессионной радикулопатией наряду с использованием НПВП включает применение вазоактивных препаратов с целью уменьшения отека и улучшения микроциркуляции. С учетом роли невропатического механизма в формировании болевого синдрома показано применение антиконвульсантов (прегабалин, габапентин). Эффективным методом лечения пояснично-крестцовой радикулопатии в стационарных условиях считают лечебные эпидуральные блокады с кортикостероидами для быстрого купирования болевого синдрома. При этом использование блокад на 75% повышает эффективность общепринятой терапии [8]. В комплексную терапию компрессионной радикулопатии нередко включают витамины группы В (В1, В6, В12). Данные витамины в комплексном лечении пациентов с корешковой болью применяются на протяжении многих лет. К настоящему времени опубликовано много исследований, отражающих эффективность использования витаминов группы В у пациентов с острыми болями в спине [3, 4, 6, 14, 18–20]. Во многих работах подчеркивается, что как комбинация, так и раздельное применение витаминов В1, В6 и В12 обладает анальгезирующим эффектом. Обезболивающее действие витаминов группы В связывают с торможением ноцицептивных нейронов в спинно-мозговых ганглиях, дорзальных рогах спинного мозга и ядрах.
Таким образом, обезболивающая терапия является не простым симптоматическим лечением, а требует индивидуального обоснованного подхода, учитывающего все преимущества и возможные нежелательные явления при приеме пациентом тех или иных лекарственных средств.
Только для зарегистрированных пользователей
Читайте также:


