Алкоголь и атеросклероз сосудов шеи сердца головного мозга
Вред спиртных напитков очевиден, однако не стоит считать, что атеросклероз и алкоголь — это такие уж несовместимые понятия. Есть мнение, что употребление в небольших количествах спиртосодержащих напитков при атеросклерозе дает положительный эффект. Для справки: ВОЗ запрещает употреблять алкоголь как средство для лечения каких-либо заболеваний!

Описание заболевания
Атеросклероз — это поражение крупных артерий, которое приводит к расстройствам гемодинамики. При атеросклерозе на внутренних оболочках сосудов откладываются холестериновые бляшки, в результате чего просвет сосудов сужается, а органы начинают получать недостаточное количество питательных веществ.
Проявляется атеросклероз в основном стенокардическими приступами и ведет к развитию опасных заболеваний: кардиосклероз, инфаркт, ишемическая болезнь сердца, аневризмы. В настоящее время заболеваемость атеросклерозом крайне распространена, этот недуг встречается чаще чем онкология, травмы и инфекционные заболевания.
Причинами атеросклероза являются следующие неустранимые факторы:
![]()
возраст;- пол — мужчины болеют чаще;
- наследственность.
Имеются также устранимые факторы:
- курение;
- несбалансированное питание;
- сидячий образ жизни.
Кроме того, атеросклероз развивается в результате заболеваний:
- артериальная гипертония;
- нарушение липидного обмена;
- сахарный диабет;
- ожирение;
- интоксикации и инфекционные заболевания.
Общими симптомами атеросклероза являются:
- человек плохо выглядит (старше своих лет);
- в области век и локтей появляются ксантомы — желтые бляшки.
- боли в груди;
- замирание сердца;
- перебои в работе сердца;
- одышка.
При атеросклерозе артерий головного мозга:
- головные боли;
- головокружение;
- плохая память.
При атеросклерозе нижних конечностей:
- слабая пульсация в бедренных и подколенных артериях;
- боли в мышцах ног при ходьбе;
- язвенные и некротические изменения стоп.
Как влияет алкоголь на сосуды?
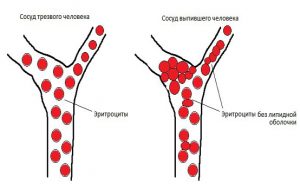
Спиртное расширяет сосуды, и даже способствует растворению холестерина, но так происходит только в том случае, если доза спиртного небольшая и нерегулярная.
Если пить много и часто, то происходит обратный эффект: алкогольные напитки начинают разрушать вещества, которые нужны организму для того, чтобы избавляться от холестериновых бляшек. Причем алкоголь, который длительное время попадает в кровь, приводит к тому, что сосуды сначала расширяются, но через некоторое время резко сужаются. Такие скачки быстро изнашивают сосуды, делают их более хрупкими и даже могут привести к их разрыву.
Влияние алкоголя на мозг
Исследования, которые много лет проводятся учеными, показали, что люди, часто и в больших дозах употребляющие спиртные напитки, имеют с сосудами головного мозга больше проблем, чем те, кто не пьет совсем. Под влиянием спиртосодержащих напитков в мозговых артериях происходят процессы, которые обратить вспять невозможно:
- отек мозга;
- инсульт;
- отклонения психики.

К тому же лечение этих недугов также не даст положительной динамики. Ученые исследовали мозг людей, которые скончались от алкогольного отравления, и выяснили, что у них в мозгу происходили изменения, точно такие же, как при отравлении ядами и химическими веществами.
Употребление спиртных напитков в умеренном количестве
Так можно ли употреблять спиртные напитки при атеросклерозе и ишемической болезни сердца? Ученые проводят исследования не только по поводу вреда алкоголя, но и его пользы. В ходе этих исследований было определено, что те люди, которые умеренно употребляют алкогольную продукцию, меньше рискуют умереть от ишемии сердца, чем те, кто злоупотребляет или вообще отказывается от алкоголя.

Умеренная доза спиртных напитков влияет на свертываемость крови, растворяет холестерин и слегка расширяет сосуды, усиливая кровообращение. Все эти факторы препятствуют закупорке сосудов.
Что такое умеренные дозы? Для мужчин это не более 50 г водки, или бокала сухого вина, или 0,5 л пива в сутки. Женская доза — в 2 раза меньше. При атеросклерозе лучше употреблять сухое красное вино из винограда. В отличие от водки, в вине в небольших количествах, но все же имеются полезные вещества — катехины и биофлавоноиды.
Курение при атеросклерозе
А вот курение и атеросклероз сосудов — понятия несовместимые. Курение приводит к тромбозу, инсульту, инфаркту, ишемическому кризу.
Никотин и вредные смолы, содержащиеся в табачном дыме, приводят к воспалительным процессам в стенках сосудов, что в результате истончает их. Кроме того, курение повышает артериальное давление, так как оказывает на сосуды суживающее действие. В результате уровень холестерина в крови увеличивается, кровоток замедляется, а сосуды закупориваются. Такие явления могут привести к летальному исходу. Так что курить при атеросклерозе категорически запрещено! Некоторые думают, что курение кальяна менее вредно, это не так: в нем тоже содержится никотин.
На атеросклероз влияет как алкоголь, так и курение. Особенно, если эти пагубные привычки совмещаются. Алкоголь даже в малых дозах приводит к расширению сосудов, а если выпив бокал вина, закурить сигарету, то сосуды тотчас сужаются, а это опять вредная для сосудов “гимнастика”. Поэтому если человек хочет сохранить свои сосуды здоровыми и никогда не знать, что такое атеросклероз, необходимо избавляться от пагубных привычек, вести здоровый и активный образ жизни, правильно питаться. А по вечерам можно в спокойной обстановке расслабиться и выпить бокал хорошего красного вина.
Атеросклероз — это заболевание сосудистой системы, характеризующееся хроническим и прогрессирующим течением, возникает преимущественно у людей пожилого возраста.
Патогенез этой болезни состоит в образовании атеросклеротических бляшек на интиме артерий, перекрытии просвета сосудов и нарушении кровоснабжения органов и мягких тканей.
Эта болезнь часто сочетается с другими патологиями, такими как стенокардия, сахарный диабет второго типа, гипертоническая болезнь, метаболический синдром и ожирение.
В большинстве случаев прогноз при отсутствии адекватного лечения неблагоприятный из-за возникновения осложнений, таких как геморрагический или ишемический инсульт, инфаркт миокарда, транзиторная ишемическая атака и гангрена нижних конечностей.
Факторы риска развития атеросклероза:
- Длительная гиперхолестеринемия вследствие нарушения диеты, семейной склонности к дислипидемии, ожирения, метаболического синдрома, эндокринных заболеваниях (гипотиреозе, болезни Иценко-Кушинга, сахарном диабете).
- Повреждения стенки сосудов крупного и среднего калибров — из-за гемодинамических причин (повышенное давление крови в местах бифуркации сосудов), при злоупотреблении алкоголем, курении, недостаточной физической активности, повышенном давлении, склонности к тромбозам и тромбоэмболии.
Возможно ли избежать возникновения атеросклероза и ишемической болезни сердца с помощью регулярного потребления алкоголя?
Бытует мнение, что у людей, регулярно употребляющих алкоголь, сосуды без атеросклеротических бляшек.
Чаще всего такое утверждение можно услышать от врачей-патологоанатомов.
Но следует помнить, что это лишь субъективное мнение, сформированное на протяжении работы.
У людей, употребляющих алкогольные напитки в больших количествах, есть риск смерти от других заболеваний еще до развития атеросклеротических изменений сосудов.
Также на отсутствие бляшек на секционном исследовании влияет недостаточность питания и сниженное усвоение белков и жиров у алкоголиков.
Алкоголь на самом деле имеет способность в некоторой мере растворять жиры, так как по своей химической природе этиловый спирт — это амфифильное вещество, растворяющее и водные, и жировые соединения.
Эффекты алкоголя при чрезмерном употреблении
Прием алкогольных напитков в таком количестве, которое сможет повлиять на атеросклеротические бляшки и реологию крови, неизбежно приведет к алкоголизму и связанных с ним заболеваниям — алкогольной кардиомиопатии, энцефалопатии и алкогольной болезни печени.
Также излишнее количество алкоголя влияет на соотношение фракций холестерина — снижает липопротеиды высокой плотности (антиатерогенные) и повышает липопротеиды низкой и очень низкой плотности, триглицериды.
Нарушается и витаминный обмен, а именно витаминов группы В, что сказывается на когнитивных способностях, нервной проводимости и работе желудочно-кишечного тракта.
На стенку сосудов алкоголь влияет следующим образом — сначала значительно расширяет их, а потом сужает.
Такое влияние негативно сказывается на артериях, пораженных атеросклерозом и может привести к разрыву бляшек и значительному нарушению кровообращения.
Влияние больших доз крепких напитков на уровень липидов крови также может быть связанно с культурой застолья и употреблением в качестве закусок к алкоголю пищи, богатой холестерином.
Действие спиртного при употреблении малых доз
При умеренном употреблении действительно, атеросклероз и алкоголь совместимы, кроме того, существуют медицинские исследования о пользе небольших доз алкогольных напитков.
Полезными признаны такие порции — пива — 0,33 л, вина — 150 миллилитров, водки или коньяка — по 50 миллилитров.
Именно эти дозы считаются терапевтическими, и могут применяться в лечении и профилактике болезней сердечно-сосудистой системы.
Доказано, что умеренное употребление спиртных напитков снижает риск смерти от инфаркта, инсульта, тромбозов и тромбоэмболий.
Употребление 1-2 порций алкоголя снижает риск осложнений после перенесенной операции по решунтированию.

Также умеренное потребление влияет на количество фибрина и фибриногена в плазме крови, и увеличивает количество профибринолизина — фермента, растворяющего кровяные сгустки, соответственно снижая риск возникновения тромбов и эмболов в сосудах.
Небольшие дозы таких напитков, так вино, содержат кроме этилового спирта, еще и антиоксиданты (ресвератрол и другие), которые положительно влияют на все виды обменов в организме, и также предупреждают рестеноз — воспаление и нарушение проходимости стентов в полости сосудов.
Медицинские исследования показали, что у женщин, умеренно употребляющих вино, ниже склонность к набору избыточной массы тела, чем у тех, кто совсем не употребляет алкоголь. На протяжении 10 лет исследования первая группа набрала в среднем на 2 килограмма меньше, чем те, кто обходился без вина.
Полностью противопоказано употребление спиртных напитков при:
- При нарушениях работы печени, таких как вирусные, химические и токсические гепатиты, цирроз.
- При патологиях желудочно-кишечного тракта — язвенной болезни желудка или двенадцатиперстной кишки и неспецифическом язвенном колите.
- Болезнях поджелудочной железы — остром и хроническом панкреатите, панкреонекрозе.
- Аллергических заболеваниях — бронхиальной астме и отекеКвинке в анамнезе.
- Перенесенных осложнениях ишемической болезни — инфаркте міокарда и инсульте.
- Нарушениях психики и органических заболеваниях головного мозга, таких как эпилепсия и менингит.
- Онкологических процессах любой локализации.
- Тяжелой гипертонической болезни с поражением других органов.
- Перенесенных ранее черепно-мозговых травмах.
Нежелательно употреблять спиртное при алкоголизме у близких родственников, быстром опьянении от малых доз и нарушениях памяти после застолья.
Необходимо помнить, что алкоголь не является самостоятельным средством для профилактики или лечения любого заболевания, и не может заменять медикаментозные препараты.
Также важна и культура употребления алкогольных напитков — пить можно только во время еды, на голодный желудок даже небольшая доза может спровоцировать химический ожог слизистой, и в дальнейшем привести к язвенной болезни.
Рекомендовано употреблять алкоголь вместе с вечерним приемом пищи или за два часа до него.
Как закуску необходимо употреблять нежирные продукты, например овощные салаты, мясо птицы, нежирные сорта сыра, фрукты.
При употреблении некоторых лекарственных препаратов запрещены спиртные напитки, например при лечении гипертонии бета-блокаторами и диуретиками, при приеме курса антибактериальной терапии и при лечении нестероидными противовоспалительными средствами (Аспирин).
Также запрещено сочетать антидепрессанты и алкоголь, это может привести к прогрессированию заболевания.
Диета и физические нагрузки при лечении атеросклероза

Лечение атеросклероза состоит в сочетании немедикаментозных и медикаментозных методов — изменение способа жизни, соблюдения диеты, отказе от вредных привычек, медикаментозных средств.
При необходимости проводится в процессе лечения патологии хирургическое вмешательство.
Диета при атеросклерозе гипокалорийная, гиполипидемическая, и направлена на постепенное замещение продуктов животного происхождения.
К таким продуктам относятся:
- свинина;
- баранина и другие жирные сорта мяса;
- субпродукты;
- сало;
- куриные яйца.
Жирная и жареная еда и фастфуды постепенно заменяются на молочно-растительную пищу.
Рацион должен включать в себя продукты, богатые клетчаткой. К такой пище относят салаты; капусту; зелень; злаки и бобовые; цельнозерновой хлеб; отруби.
Следует в рацион ввести источники полезных ненасыщенных жиров (рыбу, растительные масла, авокадо, семена и орехи) и белков (белок яиц, мясо птицы, нежирная телятина, говядина, молочные продукты).
Рекомендовано употреблять в день 1,5 — 2 литра негазированной воды, уменьшить употребление чая и кофе, полностью исключить газированные воды, энергетические напитки.
Важную роль в лечении атеросклероза имеет физическая активность, начиная с минимальной. Рекомендуется практиковать:
- ходьбу;
- аэробику;
- бег;
- разминку;
- лечебную физкультуру;
- занятия в спортивном зале;
- плавание.
Необходимо помнить, что начинать заниматься физкультурой нужно постепенно, следить за самочувствием, пульсом и уровнем артериального давления.
Повышать количество нагрузок целесообразно только при нормальной переносимости и отсутствии противопоказаний.
Использование медикаментозного лечения
При отсутствии положительных результатов от использования диеты и спортивных нагрузок применяется медикаментозная терапия.
Для проведения лечения при помощи медпрепаратов используются средства, относящиеся к различным группам фармацевтических средств.
Применение медикаментов следует сопровождать соблюдением установленной диеты и спортивных нагрузок для организма.
Медикаментозное лечение включает:
- Препараты с гиполипидемическим действием статины (Симвастатин, Ловастатин, Аторвастатин, Флувастатин, Правастатин);
- Никотиновая кислота, фибраты(Фенофибрат, Безафибрат, Ципрофибрат), пробукол, секвестранты желчных кислот.
- Антиагреганты — Ацетилсалициловая кислота, Магникор,Аспаркам, Кардиомагнил, Плавикс, Клопидогрель.
- Препараты с антикоагулятным действием — Гепарин, Еноксипарин.
- Вазоактивные препараты — Вазопростан, Цилостазол.
- Спазмолитические препараты (Но-шпа, Дротаверин, Папаверин, Риабал).
- Витаминопрепараты(витамины С, группы В, аскорутин), седативная и успокаивающая терапия (Афобазол, Глицин, Валокордин, Донормил), ноотропные препараты (Аминалон, Ноотропил, Билобил, Фенотропил).
- Местное лечение осложнений атеросклероза (антибактериальные мази), фитотерапия.
Также необходимо лечить сопутствующие заболевания.
Для лечения стенокардии применяют нитраты для купирования болевых приступов, антиагреганты и антикоагулянты.
Гипертоническую болезнь лечат путем использования ингибиторов АПФ, антагонистов кальция, бета-блокаторов, диуретиков и антагонистов рецепторов ангиотензина.
Терапию сахарного диабета применяют применяют пероральные сахаропонижающие препараты, например Метформин.
Антагонисты кальция также положительно влияют на тонус сосудов и расширяют их, увеличивая приток крови к органам.
Особенно важным это свойство является при атеросклерозе сосудов головного мозга. Применяют такие препараты, как Верапамил, Амлодипин, Коринфар, Адалат, Нимодипин.
В профилактике атеросклероза главным является комплексный подход, который состоит в лечении сопутствующих заболеваний (гипертонической болезни, сахарного диабета и других), соблюдении рациональной гипокалорийной диеты и минимальной физической активности.
Требуется проводить мониторинг показателей давления (нормальные цифры — меньше 130 на 90, оптимальное — меньше 120 на 80) и липидного профиля крови (уровень общего холестерина — меньше 5,5). Уровень глюкозы в крови должен быть в пределах от 3,3 до 5,5. Следует также своевременно лечить хронические болезни.
О влиянии алкоголя на организм рассказано в видео в этой статье.
Сочетать алкоголь и атеросклероз является опасным для жизни человека, так как спиртные напитки повреждают стенки сосудов, что провоцирует формирование новых бляшек, а токсины из спирта способствуют усиленной гипоксии жизненно важных тканей и органов. Это может привести к инфарктам, инсультам, нарушению мозговой функции. Однако, при умеренном и правильном употреблении алкоголя он способен оказывать положительное влияние на состояние сердечно-сосудистой системы.

Атеросклероз у алкоголиков возникает гораздо чаще, чем у людей, не употребляющих горячительные напитки.
Какой вред алкоголя для организма?
Научно доказано, что спиртные напитки оказывают огромное влияние на здоровье человека. В первую очередь алкоголизм нарушает работу нервной системы. Это обусловлено интоксикацией, которая приводит к гипоксии и ишемии нейронов, как наиболее чувствительных клеточных элементов организма. Длительное употребление алкоголя вызывает угнетение мозговой функции и выраженное слабоумие.
Спиртные напитки провоцируют усиленную работу миокарда, что со временем вызывает его гипертрофию и увеличение сердечного выброса. Из-за нарушения трофики сосудов, обусловленных воздействием токсинов они больше не способные обеспечивать сердце достаточным количеством кислорода и питательных веществ, а в сочетании с усиленной нагрузкой на орган это приводит к инфарктам. Людям, страдающим от алкоголизма, свойственны инфекционно-дистрофические заболевания дыхательных путей.
Основной удар алкоголя на организм принимает на себя желудок, так как он отвечает за всасывание этого вещества в кровь. При этом водка или другие виды спирта травмируют слизистую органа, что провоцирует формирование эрозий и язв, развиваются гастриты и диспепсии. Переработкой спиртных напитков занимается печень, которая способствует выведению токсинов из крови.
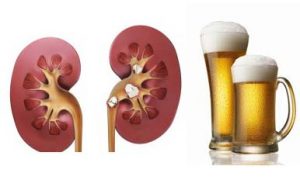
Чрезмерное употребление алкоголя пагубно влияет на работу почек, вызывая их недостаточность.
Токсины из алкоголя отрицательно воздействуют на почки, уничтожая их эпителиальную ткань. Это приводит к недостаточности органа. При регулярном злоупотреблении горячительными напитками нарушается выработка в костном мозге иммунных клеток крови, что вызывает восприимчивость к инфекциям и возрастание вероятности аллергической реакции.
Влияние на развитие атеросклероза
Эксперты выяснили, что спиртные напитки за счет скопления токсинов в организме приводят к повреждению сосудистой стенки, что вызывает усиленное формирование атеросклеротических бляшек на их поверхности. При поражении сердца атеросклеротическим процессом и одновременном приеме горячительных напитков риск инфаркта возрастает в 2 раза, что обусловлено усилением нагрузки на миокард. Мозг при атеросклерозе испытывает гипоксию, которая усиливается при приеме алкоголя в результате воздействия содержащихся в нем токсинов. Можно сделать выводы, что спиртные напитки ухудшают тяжесть течения атеросклеротической болезни, а их регулярное употребление приводит к тому, что формируются новые холестериновые бляшки.
Приносит ли алкоголь пользу?
Если пить спиртные напитки в небольших дозах и выбирать натуральные их виды, такие как красное или сухое вино, то они могут положительно воздействовать на общее самочувствие организма. За счет сосудорасширяющего эффекта умеренное употребление спирта приводит к нормализации тонуса сосудистого русла, стимуляции работы сердца и улучшению иммунного статуса.

В лечебных целях спиртосодержащие напитки разрешено пить во время еды, но не превышая допустимую норму.
Получить положительный эффект, употребляя алкоголь при атеросклерозе можно, если придерживаться таких правил:
- пить в первой половине дня;
- прием горячительных напитков сочетать с пищей;
- не превышать допустимую дозу;
- нельзя пить пиво или напитки, что содержат ароматизаторы или красители;
- не менять выбранный алкоголь.
Безопасные количества
Красное вино при атеросклерозе приводит к расширению просвета сосудов и поэтому именно его лучше выбирать для положительного воздействия на сердечно-сосудистую систему. Нормы употребления спиртных напитков зависят от пола и комплекции человека, так как значение имеет сколько миллилитров попадает на килограмм массы тела. Так, для мужчин, имеющих вес 60—80 кг суточная норма вина 250, а для женщин не более 150 мл. Такие цифры являются приблизительными и зависят также от возраста человека, так как молодой организм менее приспособлен к алкоголю и поэтому хуже его переносит.
Когда нельзя пить спиртное?
Запрещается употреблять алкоголь женщинам в период беременности или во время кормления грудью ребенка. Если пара готовится к зачатию младенца от спирта также лучше отказаться, ведь он оказывает отрицательное влияние на подвижность сперматозоидов. Спиртное запрещается в период полового созревания и при работе, что требует значительной координации движений и усиленной концентрации внимания, а также при вождении автомобиля. Запрещается пить, принимая сильнодействующие лекарственные средства, так как это усиливает токсический эффект на печень. Нельзя принимать спиртное при алкоголизме или генетической предрасположенности к нему, ведь может возникнуть зависимость.
Основная функция сонных артерий шеи — снабжение кровью головного мозга и обеспечение его питательными веществами и кислородом. От нормальной работы сосудов зависит правильное функционирование мозга, нервной системы, органов чувств. Когда человек ведет неправильный образ жизни, переутомляется, недосыпает, находится под постоянными стрессами — повышается риск появления серьезных заболеваний. И первое из них — атеросклероз артерий шейного отдела.
Что такое атеросклероз
Атеросклерозом называют хроническое поражение кровеносных сосудов мышечно-эластического и эластического вида, которое возникает на фоне нарушенного белкового и липидного обмена. Сопровождается болезнь отложением на стенках сосудов холестерина и фракциями липопротеидов.
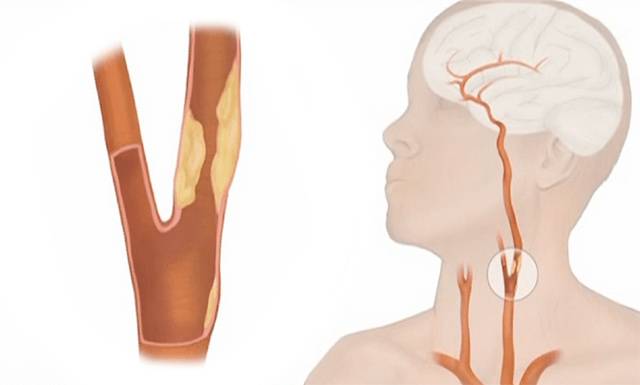
Болезнь начинает развиваться, когда нарушается целостность внутренней стенки сосуда. При нарушенном липидном обмене происходит образование вредного холестерина из липопротеидов низкой и очень низкой плотности, который начинает откладываться в месте повреждения. Это приводит к появлению на сосудной стенке желтых уплотнений.
На начальной стадии атеросклероза сосудов шеи возможно немедикаментозное лечение: для восстановления целостности сосудов достаточно лишь следить за питанием, заниматься спортом и отказаться от вредных привычек.
На второй стадии происходит образование атеросклеротических бляшек из соединительных тканей, которые постепенно заполняют просвет артерии. При разрыве происходит полная закупорка сосуда, которая ведет к инфаркту. Если бляшка продолжает уплотняться, то развивается ишемия сердца. На последней стадии болезни бляшка уплотняется солевыми отложениями минеральных соединений, что повышает ломкость сосуда. Атеросклеротические бляшки способны частично сузить просвет, а также привести к окклюзии или его полной закупорке.
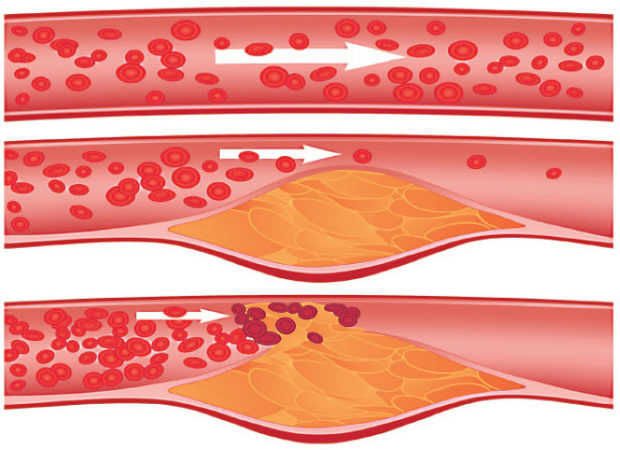
Заболевание подразделяют на 2 вида. При нестенозирующем атеросклерозе сосудов шеи бляшки растут вдоль сосудистой стенки. При стенозирующем нарост происходит внутри.
Атеросклероз способен вызвать нарушения работы мозга и привести к инвалидности. Развивается болезнь из-за неправильного жирового обмена, а к распространенным причинам атеросклероза сосудов шеи относят:
- Наследственность;
- Стрессы, депрессию;
- Лишний вес;
- Отсутствие физических нагрузок, гиподинамию;
- Гипертонию 2 и 3 степени;
- Сахарный диабет;
- Хронические заболевания печени и ССС;
- Нарушение работы щитовидной железы;
- Нарушение режима отдыха;
- Вредные привычки;
- Возраст.
Еще один важный фактор — пол. У мужчин возникает недуг чаще и раньше, чем у женщин. Объясняется это тем, что женщины обычно ведут более подвижный образ жизни, быстрее реагируют на эмоции, следят за питанием и имеют большую продолжительность жизни.
Ранняя стадия атеросклероза сосудов шеи не имеет выраженной или специфической симптоматики, и ее часто путают с усталостью, переутомлением, авитаминозом. На этом этапе болезнь можно выявить только по результатам общего анализа крови, если в титрах появляется повышенное содержание холестерина.

При прогрессировании атеросклероза шеи появляются такие симптомы, как:
- Головокружения;
- Сильные боли в области шеи;
- Головные боли;
- Слабость;
- Рассеянность;
- Бессонница.
Стеноз сосудов по мере развития ухудшает кровообращение головного мозга, что приводит к нарушению памяти и быстрой усталости, снижению остроты зрения и слуха. На поздних стадиях признаки атеросклероза сосудов головы и шеи усиливаются и проявляются в виде:
- Внезапной слепоты одного глаза;
- Онемением и покалыванием в руках и ногах, которое сопровождается потерей контроля двигательных функций;
- Потерей сознания;
- Проблем с речью, формированием предложений и сложностей в выражении мыслей;
- Трудностей с поиском привычных вещей;
- Потерей ориентации в пространстве;
- Снижения работоспособности и невозможности долго концентрироваться на чем-то;
- Нарушения кратковременной и длительной памяти.
Болезнь приводит к ряду осложнений. Атеросклероз магистральных артерий вызывает постепенное сосудное сужение, стеноз легких, инфаркт и инсульт.

Если сосуды головного мозга сужены или закупорены, то развивается ишемический инсульт, а если происходит кровоизлияние в результате разрыва сосуда — то геморрагический.
Диагностика стеноза сонных артерий
Во время общего осмотра врач устанавливает следующие физиологические признаки болезни:
- Повышенная волосатость ушной раковины;
- Патология ногтей на пальцах стопы;
- Большое количество жировиков;
- Отечность;
- Выпадение волос;
- Внезапная и сильная потеря веса без диет и физических нагрузок.
После осмотра прослушиваются систолические шумы и сердечные тоны, проводится пальпация внутренних органов. При сборе анамнеза определяют наличие ожирения, повышенного давления и гипертонии, диабета. Важную роль играет образ жизни пациента, условия работы, питание. Эти факторы способствуют развитию атеросклероза сосудов и осложнений.
Лабораторную диагностику стеноза сонных артерий начинают с общего и биохимического анализа крови и мочи. Большое количество гомоцистеина в крови приводит к повреждению внутренних стенок сосудов и началу отложения холестерина. Нормальное значение этого показателя:
- Для мужчин — 5-15 мкмоль/л;
- Для женщин — до 12 мкмоль/л.

Триглицеридами называют нерастворимые жиры, которые переносятся по крови липопротеидами очень низкой плотности. Превышение нормального показателя (1,7 ммоль/л) говорит о высоком риске атеросклероза. По коэффициенту атерогенности судят о развитии атеросклероза, осложненном ишемией сердца. Рассчитывают его как разницу между показателями общего холестерина и ЛВП, разделенную на уровень липопротеидов высокой плотности. Его норма — 1,98-2,51. Чем выше значение коэффициента, тем выше риск летального исхода от болезни.
При превышении уровня холестерина назначают дополнительный анализ на аполипротеин. Его норма — 1,08-2,25 г/л для женщин и 1,04-2,03 г/л — для мужчин. Пониженные показатели говорят о недостатке хорошего холестерина и риске развития атеросклероза шейных артерий.
Нормальные показатели липопротеидов:
- ЛПНП — 2,1-4,7 ммоль/л;
- ЛПОНП — 0,2-0,5 ммоль/л.
- Для общего холестерина, который включает в себя все липопротеидные фракции, норма установлена в 3,5-5,2 ммоль/л.
При анализе мочи определяют уровень лактатдегидрогеназа, который характеризует процессы обмена глюкозы. Если показатель превышен (норма — 120-246 U/L), то это говорит о развитии дополнительной ишемии и риске инфаркта миокарда.
После проведения лабораторных анализов назначается дополнительная инструментальная диагностика. Зависит она от симптомов заболевания и возраста пациента, наличия сторонних хронических болезней.
Ангиография или контрастный рентген проходит при введении в сосуды через катетер контрастного вещества и последующего рентгеновского сканирования. Метод позволяет оценить состояние мелких и крупных кровеносных сосудов, наличие атеросклеротических уплотнений. Запрещена процедура при аллергии на йод, острых психических расстройствах, сердечной, почечной или печеночной недостаточности, беременности и во время лактации. После ангиографии первый прием пищи должен быть через 8-10 часов.
При помощи КТА (компьютерная томографическая ангиография) исследуют сосуды мозга и шеи. Этот способ позволяет не только выяснить их состояние, но и определить скорость течения крови. Из-за меньшего излучения томографы имеют всего несколько противопоказаний. К ним относятся:
- Клаустрофобия;
- Аритмия;
- Вес пациента: некоторые модели рассчитаны на вес до 100 кг.
УЗИ применяют для обследования артерий сердца и сонных артерий. Метод основан на исследовании сосудов при помощи ультразвуковых волн. Когда они проходят через участки разной плотности, то происходит изменение волны и ее отражения. Датчик фиксирует эти изменения, а процессор преобразует их в картинку на мониторе. УЗИ — это простой и доступный метод диагностики, не имеющий противопоказаний или ограничений для проведения.

Еще один диагностический метод — допплерометрия. Это совмещение УЗИ с функцией Допплера, что позволяет оценить проходимость артерий, скорость кровотока по сосудам и измерить степени стенозирования сосудного просвета.
МРТ относится к современным и более совершенным методам диагностики, позволяющим рассмотреть процессы, происходящие в организме. Больного помещают в капсулу, оснащенную магнитами. При помощи специального ПО происходит отражение на экране монитора состояния сосудов и артерий в реальном времени.
Методики лечения атеросклероза
После проведения диагностических процедур больного могут дополнительно направить на консультацию к врачу-кардиологу, если выявлены болезни сердца, или к неврологу, если обнаружены патологии сосудов мозга. Определение точной клинической картины необходимо для назначения комплексного метода лечения атеросклероза сосудов шеи.
Обычно назначается лекарственная терапия. К хирургическому вмешательству прибегают только в случаях, когда жизни пациента угрожает опасность. Комплексный метод предполагает вместе с приемом препаратов перемену образа жизни, соблюдение диеты, регулирование дневного режима и при необходимости — смену работы.
Традиционная терапия не дает мгновенных результатов, и в зависимости от степени заболевания лекарственные средства принимаются курсами или постоянно на протяжении многих лет. Лекарства имеют ряд побочных эффектов и совместимостей, поэтому принимать их нужно строго по назначению врача. Самолечение может закончиться обострением заболевания, инфарктом, развитием необратимых осложнений.

Для лечения атеросклероза сосудов шейного отдела позвоночника используют несколько групп лекарств. Первая и самая важная — статины. Их роль — блокирование ферментов, отвечающих за выработку клетками печени холестерина. Применение статинов уменьшает холестериновое отложение на стенках сосудов, понижает содержание липидов в бляшках и препятствует развитию тромбоза. Статины прописывают пациентам даже после перенесенного инсульта и инфаркта миокарда.
Следующая группа препаратов — это фибраты. Нужны они для сокращения количества жиров и активации липопротеинлипазов. Лекарства способствуют интенсивному процессу окисления липидов, улучшают питание стенок сосудов и уменьшают выраженность воспалительных внутренних процессов.
Лекарства гиполипидной группы направлены на увеличение количества белка и понижение в крови уровня холестерина, на балансирование пропорций ЛПНП и ЛПВП. Никотиновая кислота относится к группе лекарственных препаратов, но представляет собой витамин В3. Ежедневное употребление приводит к постепенному понижению объема холестерина и ЛПНП, повышению ЛПВП и улучшению способности крови растворять тромбы.
Если у пациента наблюдается непереносимость статинов, то назначают препараты из группы секвестрантов желчных кислот. Они связывают желчные кислоты, которые стимулируют всасывание жиров в ЖКТ. В результате происходит понижение уровня холестерина в крови и нормализация липидного уровня. Для разжижения крови назначают лекарства из группы дезагрегантов.
Одновременно с лекарственными препаратами больным назначаются антиоксидантные и витаминно-минеральные комплексы, гормональные и сосудорасширяющие лекарства, биостимуляторы.
Необходимость операции определяется по результатам диагностики и анализов врачом-кардиологом, неврологом, хирургом и нейрохирургом. Хирургические методы лечения атеросклероза назначают пациентам с высокой степенью стенозирования сосудов. Традиционная медикаментозная терапия на этой стадии болезни положительных эффектов уже не даст.
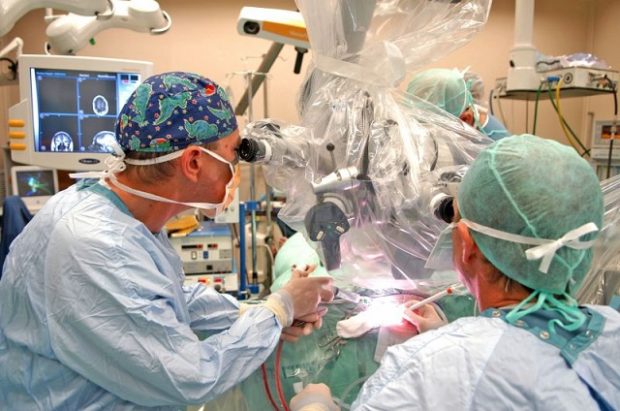
Каротидное стентирование предназначено для расширения диаметра кровеносных сосудов. В пораженную артерию вводят эластичный катетер, который к месту поражения сосудов доставляет основной катетер со специальным баллоном. В баллон подается воздух, в результате чего происходит расширение просвета и уменьшение атеросклеротической бляшки.
Эндартерэктомия представляет собой очищение стенок сосудов через надрезы. Еще один вид хирургического лечения — шунтирование. Это вживление в поврежденный сосуд шунта, по которому кровь идет в обход поврежденного участка. Обычно в роли анастомоза выступает часть вены или искусственный сосуд.
Применение средств народной медицины необходимо согласовывать с врачом: не все они сочетаются с лекарственными препаратами и могут спровоцировать появление неприятных побочных эффектов. Обычно народные средства назначают на начальной стадии атеросклероза шейных сосудов и в дополнение к лекарственной терапии.
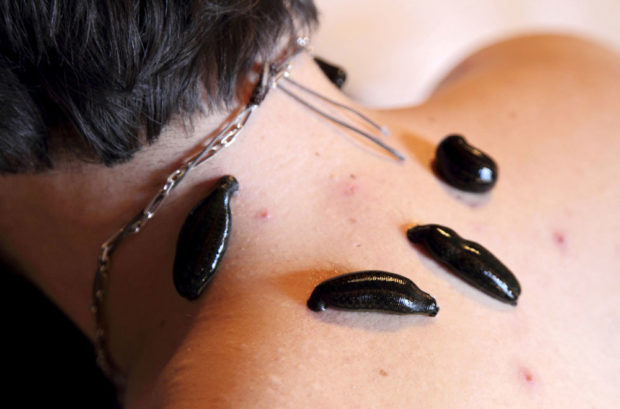
По назначению врача может быть проведено лечение атеросклероза сосудов шеи пиявками. Гирудотерапия включает от 7 до 12 сеансов, периодичность которых подбирается индивидуально. Размещают пиявок за ушами. Активные биологические вещества, содержащиеся в их слюне, понижают уровень холестерина, восстанавливают капиллярную структуру, улучшают движение биологических жидкостей.
Из простых народных методов рекомендовано нерафинированное кукурузное масло. Ежедневный прием 1 ст.л. улучшит состояние и эластичность сосудов. Перед завтраком можно принимать смесь из кукурузного или оливкового масла с медом и свежим соком лимона. Все компоненты берутся в равных пропорциях, а взрослому человеку нужно всего 1 ст.л.
При атеросклерозе и как его профилактика полезен свежий картофельный сок, смешанный с соком моркови или сельдерея. Еще один эффективный рецепт: 2 головки чеснока и лимон, смешанные в чаше блендера со стаканом горячей воды. Настаивают полученное пюре в течение 3-4 дней, а принимают перед завтраком по 40 мл.
Профилактика стеноза сонных артерий
Основная профилактическая мера — это ведение здорового образа жизни. Организация здорового питания при атеросклерозе сосудов необходима для успешного лечения, предотвращения развития осложнений, медленного понижения веса. Диета направлена на ограничение и исключение из рациона продуктов, повышающих в крови холестерин.
Под запрет попадают жирные сорта мяса и рыбы, сыров, молочных продуктов, копчености и фаст-фуд, консервы. Ограничить стоит выпечку и сладости, продукты из пшеничной муки. Жареную пищу необходимо заменить на еду, приготовленную на пару или в духовке.
Полезны при атеросклерозе артерий шеи крупы, особенно гречка, булгур и дикий рис. От обычного белого риса лучше отказаться. А дневной рацион желательно включить больше овощей, фруктов, свежей зелени. Бульоны можно варить из нежирного мяса индейки или телятины, овощные, рыбные. Наваристые супы разрешено есть не чаще, чем 2 раза в месяц. Также нужно употреблять больше морепродуктов, сухофруктов, орехов, меда и семечек. Полезны при атеросклерозе ржаные отруби и продукты из ржаной, миндальной, рисовой муки.

Профилактика и лечение болезни предусматривает соблюдение водно-солевого обмена. Под ним подразумевается отказ от соленой пищи: максимальная дневная норма соли — 5 г. Воды необходимо выпивать до 2,5 л. В этот объем не входит чай, соки, молочные напитки, настои и отвары. Только чистая вода способствует разжижению крови и выведению из организма токсинов и шлаков.
Отказ от вредных привычек — также важная часть профилактики болезни. Курение стимулирует развитие заболевания сосудов, повышает кровяное давление и частоту сердечного ритма, провоцирует активное отложение холестериновых клеток на стенках сосудов и понижает уровень кислорода в крови. У диабетиков при поражении сосудов через 2 минуты после выкуренной сигареты наблюдается снижение кровотока на 20% и развитие приступов стенокардии.
Для предотвращения развития болезни необходимо увеличить ежедневные физические нагрузки. Полезны длительные прогулки на свежем воздухе, плавание, катание на лыжах, лечебная физкультура, йога, разные виды аэробики и танцевальной аэробики, верховая езда и велопрогулки.

Обычно атеросклероз развивается на фоне таких факторов, как нарушенное питание и частые стрессы, лишний вес, гипертония или сахарный диабет. Симптоматика заболевания на ранних стадиях слабовыраженная, ее можно спутать с переутомлением. Диагностика и лечение атеросклероза зависит от стадии недуга, силы симптомов, возраста, веса и индивидуальных особенностей. Во время постановки диагноза пользуются лабораторными и инструментальными методами исследования. Если болезнь находится не в запущенной стадии, то назначают лекарственную терапию. Сложная ситуация, угрожающая жизни пациента, требует хирургического вмешательства. В дополнение к медикаментам назначают диету и лечебную физкультуру для улучшения кровообращения, снижения веса и повышения сопротивляемости организма.
Читайте также:



