Асимметричный шейный тонический рефлекс лечение
Как мы уже говорили в предыдущих статьях, ДЦП – это территория не угасших врожденных рефлексов. Особенно патологичны тонические рефлексы. Как их распознать?
Лабиринтный тонический рефлекс (ЛТР)
Когда ребенок лежит на спине, рефлекс проявляется легким напряжением мышц-разгибателей шеи, спины и нижних конечностей, а в положении на животе наоборот повышен тонус мышц сгибателей. Этот рефлекс затухает, в положении на спине, к концу первого месяца жизни, а на втором месяце — в положении на животе. Рефлекс играет важную роль для формирования координации движений, т.к. вызывается изменением положения головы в пространстве, которое, в свою очередь, стимулирует аппарат лабиринтов, находящихся во внутреннем ухе.
У детей с ДЦП ЛТР сохраняется и проявляется в усилении напряжения мышц разгибателей в положении на спине и напряжении мышц сгибателей в положении на животе. В результате ребенок на спине лежит запрокинув голову, ноги напряжены и вытянуты (иногда скрещены), руки чаще вытянуты, пальцы сжаты в кулак. При тяжелой степени выраженности ЛТР ребенок может лежать, касаясь поверхности только затылком и пятками (поза опистотонуса). При попытке приподнять и наклонить голову ребенка к груди напряжение в мышцах увеличивается и ребенок вслед за головой приподнимается всем туловищем.
В положении на животе — голова прижимается к груди, руки и ноги сгибаются во всех суставах, руки прижимаются к груди, ноги подтягиваются к животу, таз приподнят. Как следствие, такая поза тормозит развитие двигательных навыков, ребенок не может поднять голову, опереться на руки, прогнуть спину.
В дальнейшем, при сохранении лабиринтного тонического рефлекса у ребенка развивается патологическая поза сидения. А именно: голова опушена, спина круглая, из-за напряжения в мышцах бедра и сгибания бедренных суставов, мала площадь соприкосновения с поверхностью опоры. Ребенок сидит неустойчиво, что бы сохранить равновесие опирается на руки. Попытка поднять голову, зачастую приводит к потере равновесия.
На фоне сохранения ЛТР происходит задержка или недостаточное развитие реакции оптической опоры на руки, поэтому при падении вперед дети не вытягивают руки и, как правило, получают травмы головы и лица. При стоянии на коленях ребенок так же испытывает большие затруднения т.к. не может разогнуть руки и опереться на них.
Подрастая, дети используют всевозможные компенсаторные позы, стремясь преодолеть разгибательный тонус ЛТР, например, сидят с опущенной головой и наклонившись вперед, согнув ноги в коленях, при стоянии, что бы сохранить равновесие так же сгибают ноги в коленях и тазобедренных суставах. Эти компенсаторные позы в свою очередь приводят к формированию патологичного двигательного стереотипа, вторичным деформациям туловища и конечностей, образованию контрактур в суставах.
Симметричный шейный тонический рефлекс (СШТР)
СШТР проявляется в изменении тонуса мышц конечностей в зависимости от положения головы. При сгибании головы – рефлекторно сгибаются руки и разгибаются ноги. При разгибании головы – разгибаются руки и сгибаются ноги. Действие СШТР сохраняется при любом положении тела – стоя, сидя, лежа на боку, спине, животе.
Для ребенка до 8 месяцев это врожденная рефлекторная реакция, у детей с ДЦП эта реакция сохраняется и после 8 месяцев. Слабо выраженный симметричный шейный тонический рефлекс, в возрасте старше 8 месяцев, не приводит к серьезным патологиям. Сильная выраженность приведет к формированию контрактур в конечностях.
Кроме того, не угасший СШТР препятствует, синхронизации дыхания, произвольному открыванию рта, движениям языка, что влечет за собой нарушения речи.
Следует помнить, что при сильно выраженном ЛТР, шейные тонические рефлексы заметны слабо. При уменьшении выраженности лабиринтного тонического рефлекса (ЛТР), шейные тонические рефлексы становятся заметнее.

Патология симметричного шейного тонического рефлекса. а) при запрокидывании головы, б) при опущенной голове.
Асимметричный шейный тонический рефлекс (АШТР)
Рефлекс проявляется тем, что при повороте головы в сторону разгибается рука со стороны, в которую повернута голова и сгибается рука с противоположной стороны. Поза фехтовальщика. В норме рефлекс затухает на 2-4 месяце жизни, у детей с ДЦП этого затухания не происходит.

Асимметричный шейный тонический рефлекс.
Длительное сохранение тонических рефлексов всегда является патологичным и требует особого внимания. ДЦП – это территория задержавшихся тонических рефлексов!
Для их подавления обязательно требуется проведение соответствующих реабилитационных мероприятий. Лучшим способом подавления тонических рефлексов является специальная рефлексонормализующая гимнастика.

У здоровых детей слабый асимметричный рефлекс возможно выявить в возрасте от 2х до 4х месяцев, после он быстро угасает. При ДЦП так не происходит, рефлекс остаётся надолго. Патология выявляется в течении нескольких лет. Таким образом, данный патологический рефлекс не даёт ребёнку развиваться быстро и правильно. Малыш не может самостоятельно схватить погремушку или любую другую интересующую его вещь, исследовать её, иногда при сильном рефлексе даже невозможен спокойный поворот головы, из-за чего нельзя уследить за подвижными предметами, нельзя лечь на живот. Навык ориентирования в пространстве не развивается, потому что взгляд малыша не сфокусирован.
Из-за невозможности сфокусировать взгляд ребёнок не координирует движения, что мешает развитию письменных, изобразительных и других навыков. Малышу трудно рисовать, ему сложно учиться читать и писать, держать ручку, он не может правильно пользоваться столовыми приборами и так далее.
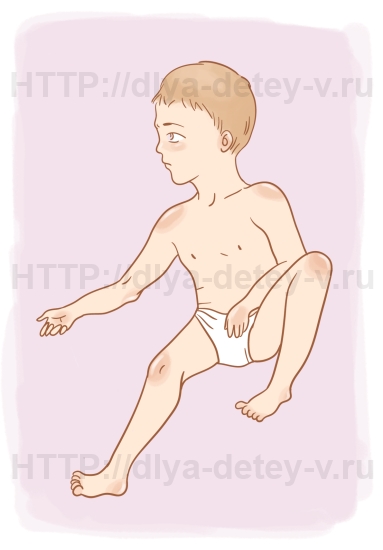
При другом варианте рефлекса, когда ребёнок может спокойно ворочать головой в положении на животе, а его руки расходятся в стороны. Вернуть руки в исходную позицию малыш при этом не может. Это приводит к утрате способности опираться на них и затруднению ползания.
Вариантом рефлекса может быть его проявление лишь с одной стороны. При этом патология выявляется лишь при повороте головы только в какую-то одну сторону: только справа или только слева. При легком варианте течения проявления рефлекса видны при положении стоя. В этом случае, на поворот головы приходят в движение ноги. Нога со стороны поворота будет разгибаться и отводиться, а также вывернется наружу, другая нога согнётся. Стопа второй ноги также согнётся, то есть станет на носок.
В спокойном состоянии этот рефлекс может быть не заметен, поэтому необходимо внимательно наблюдать за ребёнком в период его наибольшей активности: во время плача, смеха или раздражения. Тогда можно заметить или почувствовать напряжение мышц – проявления патологического рефлекса.
Клинически можно оценить выраженность данного рефлекса по степени нарушения двигательных и нервных функций:
3. Положительный. Когда рефлекс чаще обнаруживается только на животе и стоя, а на спине проявляется редко, то такое его проявление считают за умеренно положительным и обозначают двумя плюсами (++).
4. Слабоположительный рефлекс тогда, когда его проявления видно только в позиции на спине при повороте головы ребёнка. Там, куда повёрнута голова, тонус мышц-разгибателей усилен. Ощущается сопротивление сгибанию при проверке рефлекса. В этом варианте рефлекс можно обнаружить у ребёнка лишь в возбуждённом состоянии, при плаче, смехе или при выполнении плохо изученного, нового движения (+).
При различных сочетаниях патологических рефлексов развиваются различные варианты течения ДЦП. При сильном асимметричном шейном рефлексе, а особенно при сочетании его с лабиринтным тоническим и симметричным шейным рефлексами ДЦП идёт по типу тетрапареза, то есть теряется мышечная сила всех четырёх конечностей. Если же отсутствует лабиринтный рефлек, асимметричный рефлекс при этом высокий и проявляется с обеих сторон, развивается гиперкинетическая форма ДЦП, характеризующаяся повышеннием подвижности ребёнка.
При такой форме нередки подвывихи тазобедренных и других суставов, возможны судороги. При лёгкая степень асимметричного рефлекса и одностороннее его проявление ведут к гемипарезу, то есть к параличу мышц только с одной стороны. Степень этого нарушения зависит лишь от того, насколько сильно выражен асимметричный рефлекс.
Для детей с проявлениями асимметричного рефлекса характерны спастическая кривошея из-за постоянно повёрнутой головы, вывихи суставов, особенно тазобедренных, при гиперкинетическом варианте течения, развивается сколиоз.
В качестве дополнительного исследования для диагностики асимметричного рефлекса используется УЗИ желудочков мозга через незакрытый большой родничок. При этом исследовании можно довольно часто обнаруживают неодинаковое увеличение боковых желудочков мозга.
Если данный патологический рефлекс проявился у ребёнка после 4х месяцев, то его необходимо срочно погасить. Это достигается с помощью специально разработанных упражнений в комплексе с лечебной физкультурой.
Роль рефлексов в формировании патологии движений при детских церебральных параличей
При опущенной голове повышается тонус мышц-сгибателей верхних и мышц-разгибателей нижних конечностей. Руки согнуты в локтевых суставах, правая кисть сжата в кулак, голени разведены в стороны, стопы находятся в состоянии подошвенного сгибания за счет повышения тонуса мышц-разгибателей стопы.
В результате того, что лабиринтный установочный рефлекс с головы на шею отсутствует, а тонический лабиринтный рефлекс остается активным, голова постоянно опущена на грудь. Плечо приведено к туловищу, предплечье пронировано (повернуто ладонью вниз), повышен тонус сгибательной мускулатуры рук.
Патологическая установка конечностей, создающаяся под влиянием тонического лабиринтного и симметричного шейного тонического рефлексов
Асимметричный шейный тонический рефлекс наблюдается у здоровых детей до 14 месяцев. Возникает в результате растяжения мышц шеи, связок и суставов шейного отдела позвоночного столба. При этом поворот головы в сторону сопровождается повышением тонуса мышц-разгибателей тех конечностей, в сторону которых обращено лицо, а в противоположных конечностях повышается тонус мышц-сгибателей. Реакция рук отчетливее чем реакция ног.
Патологическая поза ребенка, больного ДЦП, обусловленная асимметричным шейным тоническим рефлексом
Тонические рефлексы у здорового ребенка постепенно угасают. Начиная со 2-го месяца жизни развиваются установочные рефлексы, определяющие возможности статики, локомоции и, в значительной степени, произвольных движений. Особенно сложной и в то же время важной в плане становления установочных рефлексов является деятельность структур головного мозга, ответственных за преодоление силы земного притяжения. Процесс установки тела человека в вертикальное положение контролируется сложной системой различных структур головного и спинного мозга, развитие которых происходит постепенно на протяжении первых двух лет жизни.
На первых этапах становления антигравитационных механизмов основную роль играют структуры вестибулярного аппарата. Последний называется вполне сформированным уже к моменту рождения. Первым, наиболее примитивным, проявлением деятельности вестибулярного аппарата является тонический лабиринтный рефлекс, описанный выше. Более сложный установочный рефлекс, контролируемый деятельностью лабиринтов, — лабиринтный выпрямляющий рефлекс на голову.
Ребенок с появлением этого рефлекса начинает отрывать голову от поверхности, на которой лежит, приподнимать верхнюю половину туловища и, опираясь на предплечья, удерживать ее приподнятой. Данный рефлекс стимулирует развитие цепных симметричных рефлексов, направленных на приспособление туловища к вертикальному положению (шейного симметричного цепного установочного рефлекса и шейного асимметричного цепного установочного рефлекса).
В дальнейшем, по мере развития мозга, появляется еще ряд выпрямляющих реакций и рефлексов.
Так, шейная выпрямляющая реакция, заключающаяся в том, что вслед за пассивным или активным поворотом головы в сторону происходит ротация всего туловища, позволяет ребенку к 4 месяцам поворачиваться со спины на бок.
Выпрямляющий рефлекс, действующий на голову, способствует выпрямлению головы относительно других частей тела.
Выпрямляющий рефлекс, действующий с тела на тело, к 6-8 месяцам видоизменяет примитивную шейную выпрямляющую реакцию, вводя ротацию туловища между плечами и тазом. Во втором полугодии ребенок может поворачивать сначала голову, затем плечевой пояс и, наконец, таз. Ротация в пределах оси тела дает ребенку возможность переворачиваться со спины на живот и наоборот, садиться, вставать на четвереньки и принимать вертикальную позу.
Выпрямляющие реакции, сочетаясь друг с другом, образуют ряд последовательных поз и движений, направленных на приспособление головы и туловища к вертикальному положению. Они достигают согласованности в возрасте 10-15 месяцев и затем совершенствуются.
У детей раннего возраста наблюдаются защитная реакция рук и рефлекс Ландау. Они не относятся к истинным выпрямляющим рефлексам, но на определенных стадиях способствуют развитию двигательных актов.
Защитная разгибательная реакция рук возникает в ответ на внезапное перемещение тела вперед, в сторону, назад и способствует тому, что ребенок в положении сидя может поддерживать свою массу тела руками, вытянутыми вперед.
Рефлекс Ландау комбинируется с выпрямляющими рефлексами и является их частью. Он возникает в возрасте 5-6 месяцев (отдельные элементы раньше) и на втором году жизни начинает угасать. Рефлекс Ландау состоит из двух фаз. Первая обеспечивает разгибание шеи, верхних конечностей и верхней половины туловища у здорового ребенка 5-6 месяцев, положенного на край стола так, чтобы его грудь не касалась поверхности стола. Он может удержаться в таком положении 1-2 минуты.
Рефлекс Ландау у здорового ребенка:
а — первая фаза; б — вторая фаза; в — отрицательный рефлекс Ландау у ребенка, больного ДЦП
Вторая фаза формируется у ребенка в возрасте 8-10 месяцев, и заключается в следующем. Ребенка помещают на поверхность стола так, чтобы ноги и таз не имели опоры. Здоровый ребенок в таком положении поднимает ноги вверх, располагая их на одной линии с туловищем. Иногда разгибание спины и ног может быть настолько сильным, что ребенок изгибается дугой открытой кверху. Для выявления состояния этого рефлекса у маленьких детей врач держит ребенка на руках в положении лежа на животе.
Они обеспечивают сохранение равновесия при сидении, стоянии, ходьбе и осуществляются в результате взаимодействия вестибулярного аппарата, базальных ганглиев, ядер субталамической области, мозжечка и коры головного мозга. Это самая высокая форма развития автоматических двигательных реакций, которая развивается и совершенствуется в определенной последовательности до 5-6 лет.
При церебральных параличах в результате поражения мозга в период его интенсивного роста и дифференциации последовательность двигательного развития нарушается. Наряду с замедленным становлением нормальных постуральных механизмов (обеспечивающих вертикальную позу) активизируются тонические рефлексы, которые сосуществуют с патологическим мышечным тонусом (спастичностью, ригидностью, тоническими спазмами или, наоборот, гипотонией) и усугубляют дефекты локомоции.
С января 2017г. в нашем центре ввелась новая процедура на гашение патологических рефлексов, с использованием укладок, лечение положением.

Независимо от возраста вашего ребенка – 1 год, 5, 10, 15 лет, внимательно изучите его движения. Если вы видите ярко выраженные тонические рефлексы или их элементы – начинать реабилитационные мероприятия нужно с их устранения. Это важно! Любая другая гимнастика, механотерапия или занятия на тренажерах, безусловно, будут способствовать развитию вашего ребенка и возможно он научится держать голову, сидеть, стоять, ходить, но он никогда не сможет делать это правильно! Тонические рефлексы и компенсаторные позы не позволят сформироваться правильным двигательным навыкам.
УПРАЖНЕНИЯ ДЛЯ УСТРАНЕНИЯ ЛАБИРИНТНОГО ТОНИЧЕСКОГО РЕФЛЕКСА (ЛТР)
1. Исходное положение — лежа на спине на твердой горизонтальной поверхности. Под голову можно положить небольшой валик, что бы придать ей согнутое положение. Руки согнуть и положить на грудь. Ноги согнуть и подтянуть к животу. Удерживать в таком положении ребенка от нескольких секунд до нескольких минут, постепенно увеличивая время нахождения в данной позе (рис.1). Хорошо иллюстрирует данное упражнение первая укладка по системе Бобат.
2. Исходное положение – лежа на животе на твердой горизонтальной поверхности с опорой на предплечья. Руки согнуты в предплечьях и прижаты к туловищу по бокам, ладошка открыта. Голова в разогнутом положении. Удерживайте ребенка в таком положении от нескольких секунд до нескольких минут, постепенно увеличивая время нахождения в данной позе (рис. 2). Сначала, под влиянием тонуса мышц, предплечья будут согнуты под острым углом. Сразу не пытайтесь увеличить угол. Постепенно по мере увеличения времени нахождения в данной позе увеличивайте и угол опоры на предплечья.
3. Для выполнения следующего упражнения необходимо участие двух взрослых. Ребенка укладывают на прочную простынь, поднимают её за четыре конца и, создавая наклон, осторожно перекатывают со спины на живот и в обратном направлении. Это упражнение хорошо развивает вестибулярный аппарат ребенка, активизирует рецепторы, отвечающие за определение тела в пространстве, учат координации и чувству равновесия. Постепенно увеличивайте время и количество перекатов, от одного в каждую сторону, до многократных перекатов.
4. Самое приятное упражнение и для ребенка и для взрослого. Возьмите ребенка на руки в положении на спине. Одна рука взрослого находится под головой ребенка, придавая ей изгиб. Вторая под коленями ребенка, согните ноги ребенка в коленях и прижмите их к животу. Постарайтесь руки ребенка согнуть и зафиксировать на груди. Покачайте его в таком положении. Именно качайте, а не трясите! В чем приятность? Вы можете выполнять это упражнение во время прогулок на улице. Сядьте на качели и качайте ребенка в указанной позе. 
УПРАЖНЕНИЯ ДЛЯ УСТРАНЕНИЯ ШЕЙНОГО СИММЕТРИЧНОГО ТОНИЧЕСКОГО РЕФЛЕКСА (ШСТР)
1. Первое упражнение то же, что используется для устранения ЛТР. Исходное положение — лежа на спине на твердой горизонтальной поверхности. Под голову можно положить небольшой валик, что бы придать ей согнутое положение. Руки согнуть и положить на грудь. Ноги согнуть и подтянуть к животу. Поза эмбриона. Удерживать в таком положении ребенка от нескольких секунд до нескольких минут, постепенно увеличивая время нахождения в данной позе.
2. Исходное положение как в первом упражнении. Голова согнута, подбородок касается груди, ноги согнуты в коленях и подтянуты к животу. Руки выпрямляем и укладываем вдоль туловища, ладошка открыта. Удерживать в таком положении ребенка от нескольких секунд до нескольких минут, постепенно увеличивая время нахождения в данной позе.
3. Исходное положение то же. Ноги и голова в согнутом положении. Руки выпрямляем в локтевых и плечевых суставах и вытягиваем вверх за голову. Удерживаем ребенка в таком положении от нескольких секунд до нескольких минут, постепенно увеличивая время. Если влияние тонических рефлексов и, как следствие, сопротивление ребенка велико, возможно для выполнения упражнений вам потребуется помощь второго человека.
4. Исходное положение лежа на животе на горизонтальной поверхности. Ноги вытянуты, опора на предплечья, ладошка открыта. Установите руки ребенка так, что бы угол изгиба в локте равнялся 90 градусам. Удерживайте ребенка в таком положении и сначала пассивно (с вашей помощью) осторожно поворачивайте голову ребенка в стороны – налево, направо, вверх, вниз. Затем просите его поворачивать голову самостоятельно, удерживая тело ребенка в исходном положении. Задача добиться, что бы движения головы автоматически не вызывали движений туловища и конечностей.
УПРАЖНЕНИЯ ДЛЯ УСТРАНЕНИЯ АСИММЕТРИЧНОГО ШЕЙНОГО ТОНИЧЕСКОГО РЕФЛЕКСА (АШТР)
Давайте вспомним как проявляется шейный асимметричный тонический рефлекс. Поза фехтовальщика. Со стороны, в которую поворачивается голова ребенка рука автоматически выпрямляется, а с противоположной стороны сгибается. Если в рефлекс втянуты и нижние конечности, то тоже самое происходит и с ногами. Задача упражнений устранить автоматические движения конечностей в зависимости от поворота головы.
Исходное положение лежа на спине на горизонтальной поверхности. Попросите ребенка повернуть голову в сторону или стимулируйте этот поворот игрушкой, голосом, прикосновением. Осторожно удерживайте голову в повернутом состоянии и согните в локте руку ребенка со стороны, в которую повернута голова, а с затылочной стороны выпрямите. Т.е. придайте позу обратную позе фехтовальщика. Удерживайте ребенка в таком положении от нескольких секунд до нескольких минут, постепенно увеличивая время нахождения в данной позе. Затем повторите упражнение с поворотом головы в другую сторону и соответственно измените положения рук. Если в рефлексе задействованы и нижние конечности, значит в упражнении должны участвовать и ноги.
Все вышеперечисленные упражнения должны выполняться не только ежедневно, а по несколько раз в день и до тех пор пока тонические рефлексы не будут устранены полностью. От этого будет зависеть степень и выраженность вашего диагноза, а так же дальнейший реабилитационный прогноз.
Если ваш ребёнок еще мал, времени на устранение рефлексов потребуется меньше, чем старше ребенок тем больше времени займут занятия. Сделать конкретный временной прогноз или установить конкретные временные рамки вряд ли возможно. Так как двух одинаковых ДЦП не бывает, все очень индивидуально.
Вполне возможно, что ваш ребенок не будет испытывать желания выполнять упражнения, мало того будет активно возражать. Терпения Вам. Проявите смекалку, уговорите, отвлеките, займите чем-то интересным во время нахождения ребенка в нужном положении.
Как следует из формулировки, церебральный паралич характеризуется расстройством движения и поддержания позы, в частности:
- мышечной слабостью, не позволяющей совершать мышечные сокращения достаточной силы;
- мышечной спастичностью, не позволяющей мышцам
растягиваться в достаточной степени, чтобы их сокращения были эффективными; - нарушением контроля сокращения-расслабления
мышц агонистов и антагонистов, необходимого для совершения движений; - задержкой угасания примитивных тонических рефлексов, препятствующих развитию произвольной двигательной активности;
- задержкой или нарушением развития реакций поддержания позы, которые необходимы для сидения, ходьбы
и сохранения равновесия; - сенсорными проблемами, в том числе нарушением
проприоцептивной афферентации (то есть мышечносуставной чувствительности); - апраксией;
- изменением опорно-двигательного аппарата под влиянием статодинамических перегрузок;
- патологическими биомеханическими компенсаторными
механизмами при неоптимальном двигательном стереотипе.
Первичные нарушения связаны непосредственно с повреждением ЦНС: мышечная слабость, мышечная спастичность, мышечный дисбаланс, патологическая двигательная активность (гиперкинезы).
Вторичные нарушения возникают со временем вследствие первичных проблем и мышечно-скелетного роста:
- мышечное укорочение,
- контрактуры,
- подвывихи и вывихи суставов,
- прогрессирующие деформации скелета.
Третичные нарушения являются защитными механизмами, с помощью которых растущий организм ребенка приспосабливается к первичным и вторичным нарушениям. Это нарушения походки, нарушения функциональной адаптации, нередуцируемые компенсаторные установки, снижение двигательной активности.
Например, в типичном случае спастической диплегии первичным нарушением будет спастичность трехглавых мышц голеней, вторичным нарушением – формирование эквинусной контрактуры голеностопных суставов, третичным – компенсационная рекурвация (переразгибание) коленных суставов при ходьбе. Если первичное нарушение – слабость глазодвигательных мышц, то развивающимся из нее вторичным нарушением будет косоглазие, а третичным – нарушение бинокулярного зрения.
Клинические патологические синдромы различны при разных формах ДЦП. Рассмотрим подробнее, с какими синдромами мы можем столкнуться при клиническом осмотре пациентов Мышечная слабость (парез). Парез выражается в снижении способности мышцы производить мышечное сокращение и совершать работу, а также в утрате способности к быстрой активации, то есть неспособность быстро сокращаться и резко активизировать сокращение.

Первичное снижение силы мышц происходит из-за уменьшения нисходящих импульсов к мотонейронам спинного мозга вследствие повреждения коры мозга и нарушения созревания проводящих путей. Недостаточность и дезорганизация сигналов вызывают снижение скорости активации двигательных единиц и снижение синхронизации их активации. Это приводит к нарушению произвольного контроля движения и нарушению реципрокного торможения. Кроме того, если регуляция движения происходит только на примитивном стволовом уровне или уровне среднего мозга, это не позволяет реализоваться всему потенциалу мышечной активности.
Вторичное снижение мышечной силы происходит из-за низкой двигательной активности пациентов с церебральным параличом, в результате чего мышцы не получают нагрузки, необходимой для поддержания силы. Вследствие описанных причин изменяется и структура мышц. В мышечных волокнах нарушается синтез миозина, изменяется длина и поперечное сечение мышечных волокон, происходит избирательная атрофия быстрых волокон. Эластичность мышечной ткани снижается.
Сила мышц оценивается в процессе выполнения активных движений. Если возможен контакт с ребенком, специалист просит его выполнить движения максимальной амплитуды:
- поднять руки вверх;
- вытянуть их перед собой и удерживать их в этом положении;
- сжать кистью палец или кисть врача; удерживать в руке предметы;
- в позе лежа – удерживать конечности в позе Баре;
- преодолевать активное сопротивление руки врача силой мышц.
При активном разгибании голеней в коленных суставах (в положении сидя) можно оценить силу четырехглавых мышц, необходимую для удержания вертикального положения.
При вставании на мыски оцениваем силу икроножных мышц. При отсутствии контакта с ребенком оценить силу его мышц можно наблюдая за его спонтанной двигательной активностью.
При разных формах церебрального паралича сила различных мышц может быть нормальной или сниженной. Даже при спастической диплегии сила мышц нижних конечностей снижается неравномерно в разных мышцах: в одних она может быть достаточной, а в других значительно снижена. В отличие от периферических параличей, при ДЦП распределение мышечной слабости происходит не в областях иннервации определенных нервов, а в группах мышц по принципу общей функции: разгибатели бедер, голеней, тыльные сгибатели стоп.
При гемипаретической спастической форме церебрального паралича сила конечностей снижена с одной стороны – как правило, в руке больше, чем в ноге; в дистальных отделах больше, чем в проксимальных (то есть с преобладанием слабости в кисти и стопе). Распределение выраженности пареза связано с неполным перекрестом проводящих двигательных путей нервной системы для проксимальных отделов конечностей. В результате эти отделы связаны частично и с полушарием со стороны пораженной части тела. При атактических формах также может быть впечатление снижения мышечной силы за счет мышечной гипотонии при отсутствии пареза как такового.
При описании клинической картины у конкретного пациента желательно указывать мышцы или группы мышц, в которых парез наиболее выражен.
Мышечный тонус в различных группах мышц может быть нормальным, повышенным или сниженным в зависимости от формы ДЦП. Изменения мышечного тонуса необходимо описывать отдельно в каждой мышце, где есть такие изменения. При дистонических формах возможны колебания мышечного
тонуса от низкого до нормального либо резкие внезапные повышения мышечного тонуса по типу дистонических дуг. Особую проблему составляют сочетания дистоний с мышечной спастичностью.
Мышечная спастичность – это скорость-зависимое повышение мышечного тонуса (то есть чем выше скорость растяжения мышцы – тем больше ее сопротивление растяжению), сопровождающееся усилением сухожильных рефлексов. Мышечная спастичность связана с гипервозбудимостью рецепторов растяжения и является частью синдрома поражения верхнего мотонейрона.

Для описания мышечного тонуса каждой отдельной мышцы используются стандартизированные шкалы – Модифицированная шкала Эшуорта и Модифицированная шкала оценки мышечного тонуса Тардье


Несомненным достоинством шкалы оценки мышечного тонуса Эшуорта является простота использования, а недостатком – отсутствие четких градаций. Шкала Тардье имеет более четко очерченные критерии оценки мышечного тонуса.
На формирование патологического двигательного стереотипа при ДЦП влияют помимо спастичности и другие нарушения:
- нарушения реципрокного торможения: так называемый
- феномен ко-контракции, когда происходит одновременная активация мышц сгибателей и разгибателей;
- патологические синкинезии (синергии): непроизвольные содружественные движения и повышения мышечного тонуса, сопровождающие выполнение активных движений;
- повышение рефлекторной возбудимости (усиление стартл-рефлекса);
- патологические тонические рефлексы: лабиринтно-тонический, симметричный шейный тонический, асимметричный шейный тонический и др.
Их действие особенно сильно проявляется при перемене положения тела.
Тонический лабиринтный рефлекс можно наблюдать при изменении положения головы ребенка, что стимулирует отолитовый аппарат лабиринтов, находящихся во внутреннем ухе и играющих важную роль при координации движений. Рефлекс проявляется повышением тонуса мышц-разгибателей (экстензоров) шеи, спины и нижних конечностей при положении ребенка на спине. В положении на животе активизируется тонус мышц сгибателей, а активность экстензоров тормозится. У здорового ребенка старше двух месяцев этот рефлекс уже не выявляется.

У детей с ДЦП тонический лабиринтный рефлекс сохраняется и проявляется максимальным напряжением мышц-разгибателей туловища в положении на спине. При попытке наклона головы вперед в положении лежа на спине происходит резкое разгибание шеи и спины, голова и туловище выгибаются дугой, руки слега отводятся в стороны. В положении на животе под влиянием лабиринтного рефлекса голова прижимается к груди, руки и ноги сгибаются во всех суставах и приводятся к туловищу. В таком положении ребенок не может опереться на руки, поднять голову, повернуть ее в стороны, согнуть ноги и встать
на четвереньки.
Поворот с живота на спину возможен только блоком, без торсии (скручивания, вращения) верхней части туловища.
В положении сидя возникает патологическая поза с наклоном головы и туловища вперед, сгибанием ног во всех суставах, кифозированием спины. Для сохранения равновесия ребенку необходимо опираться на руки. При попытке поднять голову нарастает спастичность мышц-разгибателей, и ребенок падает назад.
Выраженность тонического лабиринтного рефлекса находится в прямой зависимости от степени повышения мышечного тонуса. Иногда принять позу сидя невозможно вовсе из-за высокого тонуса экстензоров. Симметричный шейный тонический рефлекс заключается в том, что в зависимости от движения головы вперед или назад изменяется тонус мышц конечностей: при разгибании головы назад повышается тонус мышц-разгибателей верхних и мышц-сгибателей нижних конечностей. Наклон головы к туловищу приводит к противоположному эффекту. Этот рефлекс у здоровых младенцев угасает к 8 месяцам, у детей с ДЦП существует значительно дольше, нарушая формирование выпрямительных реакций и препятствуя принятию вертикальной позы. При сохранном симметричном шейном рефлексе ребенок, поставленный на колени, не сможет разогнуть руки и опереться на них, чтобы поддержать массу своего тела.
В таком положении голова наклоняется, плечи втягиваются, руки приводятся к корпусу, сгибаются в локтевых суставах, кисти сжимаются в кулаки. Мышечный тонус в разгибателях ног, наоборот, повышается, так что их трудно согнуть в тазобедренных и коленных суставах и поставить ребенка на колени.
С ростом ребенка при наличии у него выраженной мышечной спастичности, а также на фоне сохранности тонических рефлексов, долгого пребывания в нефизиологичных позах, провоцирующих мышечное напряжение, происходят необратимые процессы дегенерации мышечной ткани с параллельным ее замещением соединительной тканью (фиброзное перерождение), снижается или утрачивается способность мышцы к сокращению, наступает ее атрофия, укорочение. Амплитуда движения в суставе в этом случае ограничена, разница между амплитудой движения в медленном и быстром темпе несущественная или вовсе отсутствует.
Читайте также:


