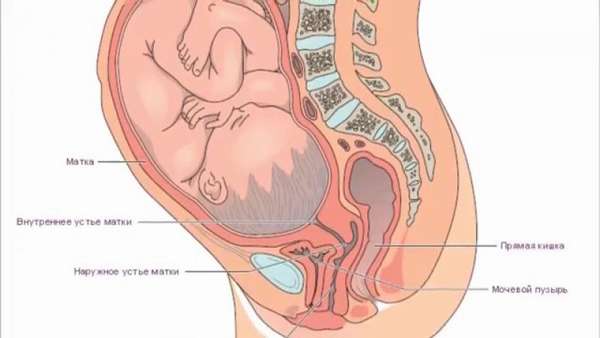
Беременность не выпрямляется поясница
В каких случаях важно обратиться к остеопату во время беременности? Рассказывают эксперты семейной клиники OSTEO POLY CLINIC, врачи Светлана Мишина и Ольга Прокудина.

За время беременности будущая мама должна дважды пройти диспансерный осмотр у целого ряда специалистов: окулиста, терапевта, стоматолога, хирурга, кардиолога, ЛОР-врача. Все эти врачи осматривают беременную женщину, своевременно выявляют патологии, которые могут отразиться на ходе беременности, и дают рекомендации будущей маме по нормализации ее состояния. Остеопат в этот обязательный список рекомендованных беременной врачей не входит – а должен! Ведь у каждой будущей мамы существует минимум 10 важных поводов обратиться к этому врачу, что позволит решить возникшие проблемы наиболее естественно, без использования медикаментов и благодаря этому превратить беременность из трудного состояние в очень комфортное и приятное.
1. Токсикоз
Причины такого явления, как токсикоз, до сих пор до конца не изучены. Предполагается, что на состояние женщины влияет целая совокупность факторов, среди них можно выделить наследственность, стрессы, вредные привычки, неправильный образ жизни, даже психологическая готовность к материнству. Но самая главная причина возникновения утренней тошноты, непереносимости запахов и головокружений – гормональная перестройка, которая происходит в женском организме с началом беременности. Она может спровоцировать обострение чувствительности обонятельных и осязательных центров, нервных рецепторов. Застойные явления в печени и желчном пузыре также могут стать одной из причин токсикоза. Примерно каждая третья беременная с 6-8 недель и до конца первого триместра (в норме – не позднее 16 недели) испытывает неприятные ощущения разной степени интенсивности.
Если токсикоз мешает спокойно жить и наслаждаться беременностью, можно попробовать скорректировать это состояние с помощью остеопатических техник. Действуя очень мягко, врач уменьшает застойные явления в печени, почках, желчном пузыре, снимает напряжение и нормализует состояние этих органов. Глобальная работа по уравновешиванию всех диафрагм, нормализация тонуса матки, выравнивание давления, снятие всех видов напряжения, включая психологическое, – все это поможет ослабить неприятные проявления токсикоза в первой половине беременности.
2. Головная боль
Головная боль во время беременности может возникнуть как у женщин с нормальным давлением, так и с повышенным или пониженным. Наиболее частая причина возникновения головной боли – проблемы с оттоком, наблюдаемые в области черепа. Поэтому в качестве меры, призванной избавить будущую маму от головной боли, остеопат прежде всего нормализует работу краниосакральной оси, расслабляет твердые мозговые оболочки, работает с диафрагмами (тазовой, верхней апертурой, грудобрюшной диафрагмой), нормализует работу шейных позвонков. Все это помогает улучшить отток и приток крови к головному мозгу, выровнять давление и предотвратить возникновение головной боли.
3. Изжога
4. Запор

5. Гипертонус
Напряжение мышц матки может возникнуть по самым разным причинам. Например, из-за гормональных нарушений – если наблюдается избыток мужских гормонов или нехватка женских. Причиной может стать патология развития матки, некоторые заболевания (в том числе никак не связанные с репродуктивной системой), стресс (вот почему будущим мамам нельзя нервничать!) и т. п. Гипертонус может оказаться опасным для дальнейшего развития беременности: в первом триместре он мешает эмбриону нормально закрепиться в стенке матки, а во втором и третьем – может стать причиной отслойки плаценты и привести к преждевременным родам. Остеопат мягко воздействует на проблемные участки, устраняя симптомы натяжения окружающих матку тканей, выравнивая ее положение, устраняя зажимы и расслабляя ткани, находящиеся в гипертонусе. Все это облегчает состояние будущей мамы и благоприятно воздействует на будущего малыша.
6. Венозный застой
Застой венозной крови может привести к таким проблемам, связанным с беременностью, как варикозная болезнь вен, геморрой. Эти проблемы возникают из-за нарушения оттока, а еще из-за гормональных изменений, которые затрагивают и сосуды: гормоны беременности действуют расслабляюще на стенки сосудов и на венозные клапаны, препятствуя их нормальной работе. Также причина нарушения оттока – в растущей матке. К 16-17 неделям матка находится между пупком и лоном. В этот период часто появляются тяги — натяжение тканей — проявление фиброза либо спаек в маточных связках. Женщина может наблюдать возникновение отеков или начало развития варикоза. Именно в это время лучше всего обратиться к остеопату, который при помощи мягких висцеральных техник снимет натяжения в зоне малого таза, нормализует тонус тканей (в том числе и мышц тазового дна, тазовой диафрагмы, а также сосудистой стенки), активизирует кровоток в органах малого таза и нижних конечностях. Все это станет отличной профилактикой варикоза или средством, которое естественным образом уменьшит проявления венозного застоя.
7. Боль в позвоночнике, крестце, копчике

8. Отеки
Обычный лимфодренаж во время беременности противопоказан. Но остеопатические лимфодренажные техники в корне отличаются от классического лимфодренажного массажа. Они направлены в первую очередь на перераспределение жидкостного обмена в организме, нормализацию лимфо- и кровотока и, как следствие, избавление от отеков путем выведения лишней жидкости наиболее щадящими способами. Благодаря работе с диафрагмами опытный остеопат сможет нормализовать давление в брюшной полости, убрать застой в тазу, нормализовать работу внутренних и половых органов – тем самым снизить риск возникновения отеков в дальнейшем.
9. Неправильное положение плода
Примерно до 30 недели беременности ребенок активно двигается в матке, занимая самые разные положения. Но ближе к родам – обычно на 32-34 неделе – он инстинктивно должен занять правильное положение – так называемое головное предлежание, при котором малыш расположен головкой вниз. Такой классический и наиболее удобный для рождения вариант наблюдается примерно в 90% случаев.
Однако иногда малыш не успевает или не может перевернуться, занимая в матке либо тазовое предлежание (когда головка малыша поджимает мамину диафрагму), либо располагаясь диагонально или поперечно. Тазовое предлежание не является абсолютным показанием к кесареву сечению, естественные роды при таком положении ребенка возможны, хотя ожидаемо пройдут сложнее. Диагональное или поперечное положение, которое не исправилось к моменту родов, является показанием к кесареву сечению.
10. Подготовка к родам
Перед родами работа остеопата направлена на устранение ограничения подвижности матки, улучшение мобильности в окружающих суставах и тканях, подготовку связочной, мышечной и скелетной систем женщины к родам. Надо сказать, что в конце беременности сама природа способствует тому, чтобы эти улучшения происходили легче, чем обычно, – перед родами выделяется ряд гормонов, расслабляющих связки и способствующих большей подвижности тканей, которые будут участвовать в родах.
В момент родовой деятельности, когда головка плода начинает выходить, в тазовых костях в норме происходят незначительные движения: седалищные бугры сближаются, крылья подвздошных костей расходятся, пятый поясничный позвонок с крестцом отходят назад. Здоровье малыша и качество родового процесса тесно связаны с этим моментом. Если у женщины поясничный позвонок неподвижный, это может привести к конфликту между тазом и головкой плода. Основная задача остеопата — ликвидировать компрессию поясничного позвонка до родовой деятельности.
При выхождении головки копчик отклоняется назад, помогая ей пройти несколько миллиметров. Если у женщины была травма копчика, рождение головки существенно затрудняется. Для ускорения родовой деятельности врачи воздействуют на плод, что может привести к травмированию мышц промежности. Проводя своевременное профилактическое лечение, остеопат поможет предотвратить возникновение подобной проблемы. На последних неделях беременности специалист подготовит шейку матки и мышцы тазового дна к родовой деятельности.
Беременность — это прекрасное время, когда женщина готовится стать матерью. В этот момент в женском организме происходят серьезные изменения, которые спровоцированы увеличившейся нагрузкой на все системы органов и тканей. Зачастую они доставляют будущей маме существенный дискомфорт, который может проявляться таким симптомом, как постоянные и периодические боли в спине.
Основные причины болей
Существует огромное количество патологических состояний, которые могут проявляться болями в спине. С наступлением беременности их список значительно увеличивается. Для удобства условно делят все причины болей в спине на те, что непосредственно связаны с беременностью, и на другие патологические состояния.
Связанные с беременностью причины
Справка. В акушерской практике принято делить беременность на триместры. Их всего три.
Первый триместр начинается с момента зачатия и заканчивается 12-й неделей беременности. Происходит формирование основных органов и систем плода. В этот период необходимо максимально избегать каких-либо посторонних воздействий на малыша. В конце первого триместра ориентировочный вес ребенка — 15-20 гр.
Второй триместр начинается с 13 и заканчивается 27 неделей беременности. В это время происходит активный рост ребенка. К концу 2 триместра малыш весит около 1,5 кг.
3-й триместр беременности начинается с 28 недели и заканчивается родами. Ребенок набирает свой окончательный вес, матка максимально растягивается и готовится к родам. Эта информация нужна для лучшего понимания причин, которые могут вызвать боли на разных сроках беременности.
Если поясница болит при беременности на раннем сроке, в первом триместре беременности, причиной может быть повышенный тонус матки и отслойка плодного яйца. Кроме болей в пояснице, могут появиться тянущие или схваткообразные боли в животе, кровянистые выделения из половых путей, резкая слабость, бледность, головокружение.
Важно. В случае появления вышеперечисленных симптомов необходимо немедленно вызвать бригаду скорой медицинской помощи. Это состояние очень опасно для будущей матери и ребенка.

Во втором триместре малыш активно набирает вес, и организм женщины не всегда может быстро приспособиться к новой нагрузке. В этом случае боли в пояснице могут быть вызваны перенапряжением широчайших мышц спины, мышц, выпрямляющих туловище, или зубчатых мышц спины. Так же, как и в первом триместре, боли могут быть связаны с маточным тонусом и угрозой преждевременных родов.
Что же делать, если поясницу тянет во втором триместре беременности? Если боли в пояснице непостоянны, не причиняют существенного дискомфорта, возникают после шевелений или после продолжительной ходьбы, вызывать скорую помощь не стоит, однако рассказать о своих ощущениях при следующей явке в женскую консультацию однозначно следует.
Если сильные боли в спине появляются во время беременности в третьем триместре, это может быть связано как с избыточным напряжением в мышцах спины (чем лечить это состояние, расскажем в следующем разделе), так и с началом родовой деятельности.
Когда беременность приближается к завершению, у женщины могут возникнуть схваткообразные боли на 35-37-40 неделе беременности. Это так называемые ложные или подготовительные схватки. Матка активно готовится к родовому процессу, становится возбудима. Любые шевеления плода или ваши движения в пространстве могу спровоцировать подобные проявления. Это состояние не опасно и физиологично.
Что делать, если на большом сроке ломит и начинает болеть низ спины? Подобное состояние может означать наступление родов. Необходимо срочно вызвать скорую помощь.
Не связанные с беременностью причины
Теперь разберем состояния, которые также могут вызвать боли в поясничной области, но при этом не связаны с беременностью. Это, как правило, различные соматические патологии, которые уже были до беременности. Основными причинами болей в спине могут быть патологии почек и ЖКТ, заболевания позвоночника.
По данным статистики, пиелонефрит считается одной из самых частых патологий почек по время беременности. Это инфекционное заболевание, которое вызвано микробами, в норме присутствующими в человеческом организме.
Беременность — состояние физиологического иммунодефицита, при котором защитные силы организма ослаблены. Поэтому любое переохлаждение, стресс, вредное влияние внешних факторов могут привести к проявлению или обострению уже имеющегося заболевания.
Как правило, основными симптомами в этом случае будут не только сильные боли в поясничной области, но и озноб, повышение температуры, изменение цвета мочи. Это заболевание требует немедленного обращения к врачу и лечения в стационаре.
Важно! Не занимайтесь самолечением, не принимайте препараты без назначения врача. Это может плохо повлиять на нормальное развитие вашего ребенка.
Боль в поясничной области, в области лопаток, в животе может быть симптомом различных патологических состояний: ГЭРБ, гастрит, холецистит, панкреатит и другие.
Гастроэзофагеальная рефлюксная болезнь — воспаление слизистой оболочки нижней части пищевода вследствие повторяющегося заброса желудочного и/или дуоденального содержимого. Основной симптом этого заболеваний — изжога. Однако боли в загрудинной области, в области лопаток также могут сопровождать данную патологию. Особенно это касается поздних сроков, когда после 38 недели беременности матка достигает максимальных размеров, спина в области лопаток может ныть и болеть.
Хронический холецистит — хроническое рецидивирующее заболевание, характеризующееся наличием воспалительных изменений в стенке желчного пузыря. Основной симптом — тянущие боли в области правого подреберья после приема жирной, жареной пищи. Боль может распространяться на область спины. Заболевание сопровождается тошнотой, рвотой. Основная особенность — четкая связь с нарушением режима питания.
Панкреатит — полиэтиологическое заболевание, характеризующееся воспалительно-деструктивными изменениями поджелудочной железы. Симптомы хронического панкреатита разнообразны, но в большинстве случаев выделяют следующие признаки: ощущение тяжести в животе, левом подреберье, опоясывающие боли в пояснице, тошнота, рвота, жидкий стул.
Как правило, эти симптомы появляются после погрешности в диете (жирная, жареная пища). Часто боль может менять свой характер и локализацию, отдавать в область между лопаток, левую лопатку, плечо и др.
Диспептические явления могут привести к раздражению кишечника непереваренной пищей и миграции боли в нижние отделы живота. В этом случае живот может побаливать, тянуть справа и слева как на ранних (11-12 неделя), так и на поздних сроках беременности.
Остеохондроз — это хроническое заболевание, которое характеризуется структурными изменениями межпозвоночных дисков, которыми и обусловлен основной клинический симптом. Межпозвоночные диски могут смещаться, деформироваться и раздражать близлежащие нервные окончания, что приводит к резким болевым ощущениям.

Заболевание может проявляться на раннем этапе беременности (4-5 неделя) и характеризоваться болями в крестце справа и слева, в пояснице и грудном отделе. На поздних сроках — 36-37 недель — в связи с увеличенными размерами матки и возросшей нагрузкой на позвоночный столб боль может быть острой, даже простреливающей.
Методы диагностики
Для установления точной причины болей в спине у беременной женщины требуется проведение полного комплекса лабораторных и инструментальных исследований. Минимальный комплекс — общий анализ крови, биохимический анализ крови, общий анализ мочи, микроскопия мазка на флору, УЗИ, КТГ.
Когда обратиться к врачу
По мере роста вашего малыша нагрузка на мышцы спины сильно возрастает. Это может вызывать болевые ощущения в поясничной области. Однако боль может вызвать не только бысро растущий вес ребенка, но и другие патологические состояния. Не существует такого срока беременности, когда в норме должна начать болеть поясница.
В каждом конкретном случае нужен индивидуальный подход.
Когда начинает болеть спина впервые при беременности, нужно обязательно обратиться за консультацией к врачу.
Чем могут быть опасны боли
Самое опасное осложнение беременности, которое может сопровождаться болевыми ощущениями в поясничной области, — прерывание беременности, что при несвоевременном обращении за медицинской помощью может закончиться выкидышем и кровотечением. Это опасно не только для жизни малыша, но и для жизни женщины.
По данным статистики, кровотечения —, вторая по распространенности причина материнской смертности. Поясница в этом случае может болеть в первом, втором и третьем триместре беременности —, в начале и в конце.

Еще одно опасное состояние — это отслойка плаценты. Оно характеризуется тянущими болями в пояснице, животе, появлением кровянистых выделений из половых путей. Стоит отметить, что кровянистые выделения появляются не всегда. Это связано с особенностями расположения образовавшейся гематомы. Это серьезное осложнение беременности, которое в 16% случаев заканчивается летальным исходом.
Важно! При появлении болевых ощущений обязательно обратитесь к врачу. Только после проведения полного обследования специалист сможет назвать основную причину недомоганий.
Методы лечения
Методы лечения болей в пояснице разнообразны и должны подбираться индивидуально, в зависимости от причин, вызвавших данный симптом.
Медикаменты
На сегодняшний день не существует препаратов, абсолютно безопасных для применения во время беременности. Так или иначе каждый из них влияет на организм матери и, соответственно, на плод. Чтобы оценить безопасность применения того или иного препарата в каждой конкретной ситуации, существует их классификация по FDA.
Справка. FDA (Food and Drug Administration) — Американская администрация по контролю за лекарствами и пищевыми продуктами. Занимаются оценкой степени риска применения препаратов для матери и плода. Выявили 5 категорий риска. А, B, C, D — препараты, которые при определенных показаниях можно применять при беременности. Х — запрещенный к применению при беременности препарат. О том, к какой категории относится конкретное лекарственное средство, можно прочитать в инструкции.
Народные средства
Народные средства могут применяться только тогда, когда причина болей в спине — уставшие от нагрузок мышцы. В этом случае можно использовать разогревающие (не противовоспалительные!) мази, массаж и упражнения. Если имеются воспалительные заболевания позвоночника, разогревающие мази могут усилить воспаление и боль.
Перед применением проконсультируйтесь со специалистом.

Что касается противовоспалительных мазей, в состав которых входят НПВС, их не рекомендуют применять во время беременности, т. к многие препараты данной фармакологической группы обладают тератогенным действием, и даже в микродозах могут повлиять на развитие малыша.
Массаж
Лучший способ снять мышечное напряжение — это массаж. Безопасный для беременной женщины и малыша, он не только быстро снимет мышечное напряжение, но и при системном применении улучшит кровоснабжение во всем позвоночнике. Выполнять массаж лучше лежа на боку, чтобы избежать излишнего давления на матку.
Ношение бандажа
Ношение бандажа во время беременности — вопрос, который по сей день вызывает большое количество споров. Мнения врачей различных специализаций кардинально отличаются. Поэтому решение по данному вопросу придется принимать самостоятельно. Что стоит знать? Врачи лечебной физкультуры настоятельно рекомендуют воздержаться от ношения бандажа во время всей беременности.
Бандаж снимает нагрузку с мышц передней брюшной стенки, лишая их тем самым ежедневной тренировки. В силу того, что мышцы этой группы активно работают во время потуг, их расслабленность и нетренированность могут удлинить родовой акт. Если боль в спине вас беспокоит, отвлекает от нормальной жизни, не терпите ее.
Лечебная физкультура
Беременность — это динамический процесс, который не предполагает полный отказ от движений в течение всех 40 недель. В связи с возросшими нагрузками на весь костно-мышечный аппарат лечебная физкультура необходима для здоровья и хорошего самочувствия будущей мамы. Однако нужно помнить, что не каждая беременность протекает нормально.
Если на ранних сроках были эпизоды кровянистых выделений, по УЗИ ставился диагноз предлежание плаценты, даже о незначительных нагрузках придется забыть.

Вот несколько упражнений, которые помогут снять напряжение с мышц спины. Перед тем, как приступить к выполнению, убедитесь, что удобно одеты, противопоказаний к выполнению физических упражнений нет.
Чтобы немного размяться, спокойным шагом сделайте несколько кругов по комнате (1-2 мин).
- Исходное положение — стоя. Ноги на ширине плач. Одна рука на поясе, вторая вытянута вверх. Осторожно совершайте наклоны вправо за левой рукой и влево за правой рукой (5-10 повторений).
- Исходное положение — стоя на четвереньках. Спина прямая. Медленно выгибайте поясницу и тянитесь позвоночником вверх, вернитесь в исходное положение, затем прогнитесь в позвоночнике и тянитесь животом вниз (5-10 повторений).
- Исходное положение — стоя на четвереньках. Спина прямая. Поднимайте разноименные руку и ногу до уровня, параллельного полу. Удерживайте 5-10 секунд, поменяйте руку и ногу (5-10 повторений).
- Исходное положение — стоя на четвереньках. Спина прямая. Руки остаются на полу, сядьте на пятки, тянитесь руками вперед (10-15 секунд на все упражнение).
Важно! Во время выполнения упражнений внимательно прислушивайтесь к своему организму. Упражнения предназначены для снятия напряжения мышц спины. Во время их выполнения болей быть не должно.
Методы профилактики
Основной метод профилактики болей в спине во время беременности — ведение здорового образа жизни. Во время вынашивания ребенка постарайтесь избегать избыточных нагрузок, длительного нахождения в стационарном положении, стрессов и неудобных матрасов.
Больше гуляйте, выполняйте легкие физические упражнения. Это залог вашего здоровья и здоровья вашего будущего ребенка.
Заключение
Боль в пояснице — очень частое состояние во время беременности. У этого симптома нет единственной причины. Именно поэтому при появлении болевых ощущений стоит немедленно обратиться к врачу.
На сегодняшний день медицина шагнула далеко вперед. Почти все патологические состояния поддаются лечению. Не терпите боль, обратитесь за консультацией к специалисту.
Одна из наиболее частых жалоб во время беременности – боли в спине. Боли в спине могут возникать практически на любом сроке беременности, а иногда преследуют женщин и в течение нескольких месяцев после родов. По мере того, как ребенок растет и становится тяжелее, увеличивается давление на спину и поясницу, чтобы поддержать растущий живот. На интенсивность боли в спине также влияет положение плода в утробе матери.
Кроме того, из-за значительного увеличения размера живота у беременной женщины смещается центр тяжести. Пытаясь приспособиться к этому, она вынуждена все больше прогибать спину в области поясницы. Кроме того, быстрое увеличение веса дает дополнительную нагрузку на весь опорно-двигательный аппарат, в частности на позвоночник.

Помимо этого из организма будущей матери забирается большое количество питательных веществ, необходимых для роста и развития малыша, включая витамины и кальций, которые требуются для нормальной работы опорно-двигательного аппарата. Если не восполнять их недостаток в полной мере, то это может вызвать различные заболевания, проявляющиеся, в том числе в виде болей в спине и костях таза.
Способствуют развитию болей ношение неудобной обуви на высоком каблуке, длительное стояние, неправильная поза при выполнении работы сидя, да и просто слабые мышцы, которые с трудом справляются с возросшей нагрузкой. Все это провоцирует возникновение болей в различных отделах спины и таза.
Иногда боли в области спины и таза являются симптомами имевшихся еще до беременности болезней опорно-двигательного аппарата и других внутренних органов. Так, например, боли в любом участке спины могут быть связаны с остеохондрозом позвоночника, межпозвоночными грыжами, сколиозом и другими заболеваниями позвоночника. Обычно боли провоцируют длительная работа в неудобном положении и чрезмерная физическая нагрузка. При резком усилении нагрузки в области спины может появиться резкая боль, которая препятствует нормальному разгибанию позвоночника. В такой ситуации необходимы рекомендации невролога.
Во время беременности обычно возникает боль в поясничном отделе позвоночника или боль в области таза.
Такие боли у беременных практически не отличаются от обычных поясничных болей. Боли обычно усиливаются при длительном положении сидя, при подъемах тяжести, или при длительном стоянии.
Эти боли встречаются в 3 раза чаще, чем боли в поясничном отделе позвоночника. Эти боли носят глубокий характер и распространяются в области талии с одной или с обеих сторон. Эти боли могут иррадиировать (отдавать) в ягодицы. Ниже колен такие боли обычно не распространяются. В покое они проходят не сразу, а по утрам может присутствовать незначительная скованность. Боли могут обостряться при следующих действиях:
- поворотах в постели;
- подъему по лестнице;
- в положении сидя и в момент вставания;
- при подъеме тяжести, поворотах или наклонах;
- при ходьбе.
Виды деятельности, сопряженные с длительным пребыванием в одном и том же положении (у компьютера) увеличивают риск появления боли. В отличии от обычной боли, фитнесс и интенсивные физические упражнения не обязательны для решения этой проблемы.
- Движение. Старайтесь как можно чаще менять положение тела в течение дня (по меньшей мере, каждые полчаса);
- Плавание или ванна. Плавание или погружение в ванну с теплой водой поможет уменьшить давление на позвоночник;
- Изменение позы во время сна. Попробуйте спать на левом боку, проложив подушку между коленей. Такое положение улучшит кровоснабжение матки и уменьшит давление на седалищный нерв. Третью подушку можно подложить под правую руку, чтобы предотвратить боли в верхнем отделе позвоночника;
- Смена ног. Если вам приходится много стоять в течение дня, попробуйте воспользоваться скамеечкой высотой 15—20 сантиметров. Ставьте на скамеечку попеременно то одну, то другую ногу;
- Удобный стул и подушка. Пользуйтесь стулом с жесткой спинкой и садитесь на него как можно глубже. Под поясничный изгиб подложите подушку, которая обеспечит лучшую опору для позвоночника;
- Скамеечка для ног. Когда вы сидите, используйте скамеечку для ног, чтобы колени располагались немного выше бедер;
- Растяжка спины. Любые упражнения, которые подают таз вперед и делают спину плоской, помогают предотвратить боли в спине. Если за день у вас устала спина, попробуйте стать на четвереньки и выгнуть спину, как кошка, а затем расслабьтесь;
- Активность. Если проблемы со спиной у вас были еще до беременности, то дополнительный вес и отеки могут усугубить их. Поддерживайте активный образ жизни, отдавая предпочтение упражнениям с низкой ударной нагрузкой, таким, как плавание. Эффективными средствами для профилактики болей в спине могут оказаться упражнения на растяжку;
- Помощь. Многим женщинам помогают такие средства, как акупунктура, массаж или мануальная терапия;
- Бандаж для живота. Иногда специальный бандаж для живота помогает равномерно распределить дополнительный вес. Только не пытайтесь приспособить бандажи, которые используются в тяжелой атлетике, — они слишком сильно сдавливают живот;
- Туфли и сумка. Носите обувь на низком каблуке с надежной опорой для свода стопы. Подумайте о том, чтобы заменить сумку, которую вы носите на ремешке через плечо, на легкий рюкзак.
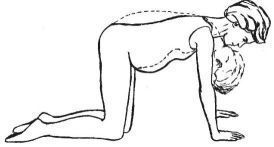
При боли в спине очень хорошо помогают ежедневные упражнения. Выберите себе упражнения для спины, которые не вызывают сильного дискомфорта и которые вам легко выполнять. Существуют хорошие упражнения, разработанные специально для беременных женщин (например, йога для беременных).
Одно из самых эффективных упражнений для устранения боли в спине во время беременности выполняется следующим образом: встаньте на четвереньки, держа голову на одной линии с позвоночником, при вдохе втяните живот в себя (насколько это возможно, конечно), изгибая позвоночник дугой вверх удерживайте это положение в течение нескольких секунд на выдохе расслабьте живот и спину, выпрямляя позвоночник и возвращаясь в исходная положение.
Повторяйте упражнения от 5 до 10 раз (в зависимости от самочувствия и физической формы) вечером перед сном или во время обострения болей в спине.
Читайте также:


