Блокада шейного отдела позвоночника отзывы что это такое
- Общая информация о процедуре
- Показания к проведению
- Противопоказания
- Техника манипуляции
- Отзывы
- Видео по теме
Боли в различных отделах позвоночного столба являются неотъемлемым симптомом многих заболеваний опорно-двигательного аппарата. Для купирования применяют широкий ассортимент лекарственных препаратов, но при выраженном болевом синдроме иногда приходится прибегать к более мощным и быстродействующим средствам.
Блокада шейного отдела позвоночника проводится с лечебно-диагностической целью. Манипуляция представляет собой инъекционное введение препарата непосредственно в болезненную зону. С одной стороны, лекарство выключает одно из звеньев болевого механизма, а с другой – позволяет врачу понять, что болевой синдром вызван патологическим процессом именно в позвоночнике.
Общая информация о процедуре
Блокада шейного сплетения представляет собой инвазивное введение анестезирующего вещества (раствора новокаина или лидокаина) в область шеи с целью купирования болевого приступа. В состав блокады также могут входить другие лекарственные препараты, жидкие витаминные комплексы и прочие компоненты, включенные в терапевтическую схему.
Механизм действия заключается в блокировке каналов натрия в нервных окончаниях. Импульсы в клетках возникают благодаря разнице электрического потенциала в самой мембране и снаружи. Под воздействием раздражающего фактора (давление, другие импульсы и т. д.) клеточный потенциал начинает меняться. На определенном этапе в процесс вступает натрий, который также участвует в формировании импульса.
Болевой синдром – не что иное, как мощный импульс, посылаемый клетками к мозгу. При угнетении нервной проводимости на определенном участке боль исчезает. Выбор средства для блокады зависит от характера болевых ощущений. Лидокаин действует быстрее и сильнее, поэтому используется для экстренного купирования боли. Новокаин работает медленнее, но эффект сохраняется дольше, таким образом, его можно применять для устранения продолжительных болей.
Новокаиновые и лидокаиновые блокады практикуются неврологами и анестезиологами много лет. Для выполнения манипуляции врач должен хорошо знать локализацию нервных корешков и их проекцию на тело, поэтому неопытные специалисты даже при наличии сертификата не допускаются до проведения процедуры.
Блокаду выполняют с помощью стерильного инструментария – шприца и специальной тонкой иголки, диаметр которой позволяет легко входить в прилежащие к позвоночнику ткани. Вводимый раствор должен быть строго стерильным, непросроченным, поэтому при наличии каких-либо внешних изменений (помутнение, хлопья и др.), невозможности определить дату изготовления, в несоблюдении условий хранения применять его категорически запрещается.
Блокаду выполняет врач-анестезиолог, хирург или невролог в стерильных больничных условиях (процедурный кабинет, малая операционная). Врачу ассистирует медицинская сестра или медсестра-анестезиолог. При сильном болевом синдроме может потребоваться фиксация пациента, так как присутствует риск облома иглы.
Показания к проведению
Лидокаиновые блокады нашли широкое применение при болевых синдромах, связанных с заболеваниями опорно-двигательного аппарата. Процедура также используется при выполнении небольших оперативных вмешательств.
В каких случаях ставится блокада:
- сильные боли из-за ущемления нервных корешков;
- болевой приступ препятствует осуществлению диагностических мероприятий;
- анестезия при проведении небольших хирургических вмешательств, когда общий наркоз не требуется;
- совместное введение с лекарственными препаратами и витаминами.
Боли в шее часто возникают при таких заболеваниях, как остеохондроз шейного отдела, остеопороз и других патологиях опорно-двигательного аппарата. Дискомфорт негативно сказывается на общем состоянии пациента, существенно снижая качество жизни. Блокады с анестетиками являются универсальным средством лечения заболеваний позвоночника и предотвращают развитие других болезненных симптомов.
Обычно назначают курс из нескольких процедур, которые входят в программу стационарного лечения или выполняются при амбулаторном посещении ЛПУ. Предпочтителен первый вариант, когда больной непрерывно находится под наблюдением медработников и при ухудшении состояния своевременно может получить помощь. При некоторых заболеваниях, например, при межпозвоночной грыже, у пациента возникает сильнейшая боль, которая препятствует проведению диагностических мероприятий (рентгенография, УЗИ).
С целью нормализации состояния выполняют блокаду. Вместе с раствором может быть введено контрастное вещество, которое улучшает визуализацию поврежденной области. Малые хирургические вмешательства, не требующие глубокого проникновения в ткани, также выполняют с новокаиновой блокадой. Например, таким образом удаляются жировики на шее, некоторые доброкачественные образования.
Лечебная блокада представляет собой комбинацию витаминных и лекарственных препаратов. Состав вводится непосредственно в шейный отдел позвоночника, благодаря чему эффект наступает максимально быстро.
Противопоказания
Решение о возможности постановки блокады принимает лечащий врач, ориентируясь на историю болезни пациенты, результаты лабораторных и инструментальных методов обследования. Выделяют абсолютные и условные противопоказания к применению.
К первым относятся:
- эпилептические приступы в анамнезе;
- тяжелые нарушения функции печени;
- гиперчувствительность к используемому анестетику;
- тяжелые заболевания сердечно-сосудистой системы;
- различные неврологические патологии.
Блокада противопоказана эпилептикам, так как процедура может вызвать спонтанную активность нейронов и привести тем самым к новому приступу. Таким людям назначают альтернативные методы обезболивания – местную анестезию и медикаментозные средства.
Непредсказуемая реакция после процедуры может развиться и при ряде заболеваний нервной системы. Воздействие препарата на нервную ткань может вызвать усиление боли, спазмы, судороги и нежелательные явления. У больных деменцией прерывание нервного импульса может спровоцировать разрушение миелиновой оболочки. Используемые для блокады препараты метаболизируются в печени, поэтому такие заболевания, как гепатиты, циррозы, жировая дистрофия печени являются противопоказанием.
Среди относительных противопоказаний выделяют:
- изменения костной структуры;
- воспалительные процессы на коже;
- специфика болезней, по поводу которых назначена блокада.
Потенциальный эффект зависит от места проведения пункции, поэтому врач должен обладать большим опытом и владеть отточенной техникой манипуляции. Последствия неправильного выполнения процедуры, игнорирования противопоказаний или несоблюдения правил асептики и антисептики могут быть самыми разными, вплоть до гнойного воспаления спинномозговых оболочек и летального исхода.
Следует учитывать, что блокады с гормональными противовоспалительными средствами и витаминами (В12) избавляют от боли только на время и не влияют на отдаленные результаты терапии и прогноз заболевания. Эпидуральная анестезия не снижает количество пациентов, нуждающихся в нейрохирургическом лечении, также эта методика неэффективна при отсутствии грыжи диска позвонка и стенозе канала позвоночного столба.
Техника манипуляции
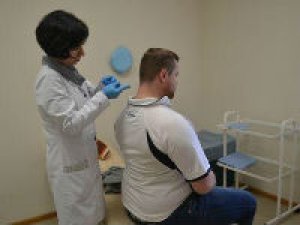
Пациент прекращает прием пищи за три часа до процедуры (перекус должен быть легким). Если пациент лечится амбулаторно, на машине лучше не приезжать, так как после введения анестетика может нарушиться координация. Больной укладывается на живот, место пункции обнажается (область шеи).
Под головной конец помещается жесткая подушка или валик. Врач осматривает кожные покровы, проводит пальпацию с целью выявления уплотнений и других образований. Если никаких изменений не найдено, кожа обеззараживается антисептиком.
В шприц набирается нужно количество вещества, остальной объем заполняется физраствором. Далее место укола еще раз обрабатывается, после чего игла вводится аккуратным движением. На место пункции прикладывают ватный шарик, смоченный спиртом. Пациент должен лежать еще пять минут, затем в течение получаса наблюдается врачом. Обезболивающий эффект по отзывам пациентов наступает практически сразу.
Паравертебральной блокадой шейного отдела позвоночника называется процедура, во время которой устраняется острая боль на длительное время. Это осуществляется с помощью инъекций с медицинскими препаратами. По частоте паравертебральные процедуры выполняются намного чаще в сравнении с другими аналогичными манипуляциями.
Описание блокады
Блокады состоят из смеси лекарственных препаратов и витаминов. После их введения в больное место они сразу начинают усваиваться и действовать, изначально минуя кровь и ЖКТ. С помощью блокады происходит временное отключение одного звена из болевой дуги.

Процедура может использоваться для лечения и диагностики, когда врач затрудняется поставить точный диагноз. Бывает, что необходимо подтверждение заболевания или из-за болей невозможно сделать пациенту рентген, УЗИ.
Проводится анестезия анатомических структур и если боль в некоторых местах снижается, они и определяются как источник негативных ощущений. Инъекции могут делаться в конкретные участки для обезболивания нерва (в сустав или его сумку).
Преимущества метода
Преимущества метода – больной чувствует облегчение после первого же укола. В запущенной форме заболевания может потребоваться несколько процедур – от 2-х до 15-ти. Между инъекциями соблюдается пятидневный перерыв. Вместе с болью блокада снимает отечность с нервных корешков. Одновременно оказывается противовоспалительное действие, устраняются спазмы.
После правильно выполненной процедуры осложнения крайне редки. Инъекция делается как можно ближе к нерву, что обеспечивает быстрый эффект. Метод можно применять многократно.
Виды блокады
Блокада разделяется на нескольких разновидностей:
- затылочного большого нерва;
![]()
лестничной передней мышцы;- звездчатого узла;
- артикулярная.
В зависимости места воздействия блокада делится на несколько подвидов. Тканевая – когда укол вводится рядом с пораженным фрагментом позвоночника. Проводниковая осуществляется несколькими способами и блокирует нервные волокна. Ганглионарная – препарат вводится в нервные сплетения и узлы. Во время рецепторной блокады лекарство вкалывается в мышцы, сухожилия, связки.
Препараты для блокады
Блокада в шейный отдел позвоночника делается с помощью новокаина. Это хороший анестетик широкого действия. Новокаин быстро снимает спазмы мускулатуры. Действие препарата длится всего полчаса, но этого достаточно, чтобы мышцы пришли в тонус. Сразу создается барьер для боли. Новокаин как обезболивающее средство намного слабее, чем лидокаин и его аналоги, но зато менее токсичен и почти полностью выводится с помощью почек.
Блокада делается и с добавлением гидрокортизона. Он заранее смешивается с новокаином. Гидрокортизон относится к кортикостероидам и дополнительно оказывает сильный противовоспалительный эффект. Одновременно снимает отеки и надолго гасит болевые ощущения. Препарат относится к антиаллергенным, предупреждает появление негативных реакций.
Показания для проведения блокады
Паравертебральная блокада проводится не более 4-х раз за год. Процедура показана, только если другие способы консервативного лечения оказались безрезультатными. Показания для блокады:
- Остеохондроз, при котором происходят дистрофические изменения в суставах. Одновременно наблюдается повреждение дисков.
- Опухоли позвоночника.
- Радикулопатия – это корешковый синдром или проявления невралгии. Появляется после сдавливания нервов и сопровождается острых приступов боли.
- Травмы позвоночника.
![]()
Деформирующий спондилез – это защитная реакция организма. На позвонках образовываются костные наросты (иначе называются остеофиты). Они доставляют не только неудобство, но и причиняют сильные боли. Остеофиты не пропадают сами, требуют комплексного лечения.- Стеноз позвоночника – хроническое заболевание, которое постоянно прогрессирует. Центральный канал столба постепенно сужается. Появляются сильные длительные боли. Заболеванию чаще подвержены люди старческого возраста.
- Грыжа межпозвоночных дисков сопровождается разрывом фиброзного кольца. Дополнительно происходит смещение пульпозного ядра. В шейном отделе такие явления наблюдаются редко.
Блокада проводится и в качестве диагностики. Из-за сильных болей в шее человеку невозможно провести полноценное УЗИ или рентген. Это становится возможным только после инъекции. Одновременно в раствор для более четкого результата вводится контрастное вещество. Оно позволяет точно обнаружить во время рентгена или УЗИ поврежденные ткани, их форму и размеры.
Блокада шейного отдела позвоночника используется для проведения операций, не нуждающихся в глубоком проникновении в тело. При этом могут быть удалены доброкачественные новообразования или жировики. Укол делается людям, которые из-за болезней или пожилого возраста не могут перенести наркоз.
Противопоказания к процедуре
Все противопоказания для блокады выявляются в индивидуальном порядке. Однако есть общие запреты. К абсолютным противопоказаниям относятся:
- Эпилепсия, опасная своими приступами. Введение лекарства из-за слабой нервной системы может спровоцировать приступ, который нарушит сердечную и дыхательную деятельность.
- Перенесенный инфаркт и другие сердечные заболевания. Блокада может спровоцировать летальный исход.
- Неврологические реакции. Это может привести к судорогам, спазмам и нарушениям функционирования внутренних органов. Существует вероятность усиления болей.
- Заболевания печени, при которых даже небольшая дозировка может стать угрозой.
- Индивидуальная непереносимость препаратов.
- Низкое артериальное давление.
![]()
Лихорадочное состояние.- Беременность.
- Детский возраст.
- Геморрагический синдром.
- Повреждения и раны кожного покрова в месте предполагаемой инъекции.
К относительным противопоказаниям относятся:
- Остеопороз, при котором происходит разрушение костной структуры. Блокада может вызвать обострение процесса и ухудшение общего состояния.
- Остеомиелит – это гнойное заболевание позвонков. Жидкость во время укола может попасть в нервные ткани. Это спровоцирует их абсцесс и отмирание. Восстанавливать их потом очень долго, трудно и дорого.
Блокада не делается при воспалении подкожно-жировой клетчатки. Укол может вызвать абсцесс и нагноение тканей, а ампутировать их в области шеи невозможно. Престарелый возраст относится к относительным противопоказаниям. Таким людям инъекции проводиться могут, но с большой осторожностью.
Новокаиновые блокады противопоказаны при выраженной брадикардии, высокой чувствительности к лекарствам. Инъекции нельзя делать при наличии у пациента синдрома синусового узла.
Техника проведения процедуры
За 2-3 часа до проведения процедуры нужно сделать легкий перекус. Это повысит уровень глюкозы в крови и воспрепятствует потере сознания во время операции. Пища должна быть не белковая, иначе она увеличит нагрузку на печень. Если операция проводится в поликлинике – больному нельзя садиться за руль. После процедуры возможно временное нарушение координаций движения.
Пациент оголяется до пояса (женщинам снимать бюстгальтер не обязательно), укладывается на живот, шея должна быть полностью доступна. Под нее помещается жесткая подушка. Место укола сначала прощупывают на наличие костных наростов. Затем они очерчиваются специальным маркером. После этого кожа обрабатывается антисептиком.
В шприц набираются нужные препараты и физиологический раствор. Он улучшает способность клеток принимать лекарство. Больной может и просто сидеть. Только при этом он поворачивает голову в противоположную от укола сторону. Сначала проводится условная линия между бугорком поперечного отростка позвонка шеи и сосцевидным в височной части. Вторая черта – параллельно первой, на 0,5 см ближе к позвоночному столбу.

По ней и определяется место инъекции. Первый укол вводится чуть ниже сосцевидного отростка. Между последующими инъекциями соблюдается такой же интервал. Лекарство должно вводиться не глубже трех сантиметров. После ввода блокады игла аккуратно вынимается, отверстие обрабатывается антисептиками.
Пациент лежит еще 5 минут, пока ткани рубцуются. После блокады желательно не покидать медицинское учреждение в течение получаса. Если за этот промежуток появятся побочные эффекты – нужно срочно сообщить о них врачу.
Побочные эффекты
Негативные реакции в основном возникают из-за применения новокаина или гормональных средств. Могут появиться:
- коллапс;
- анафилактический шок;
- головокружение;
- крапивница;
- головокружение;
- слабость;
- артериальная гипотензия.
Появление побочных эффектов сводится к минимуму. Это обуславливается тем, что лекарство сразу попадает в очаг поражения, а только потом – в кровоток.
Осложнения после блокады
Неправильно проведенная процедура может стать причиной повреждения спинного мозга, и как следствие – развитие частичного паралича. После операции пациента могут некоторое время одолевать мигрени и боли в спине. При использовании нестерильного оборудования возрастает риск занесения инфекции, что способствует появлению миелита и менингита.
Из-за введения адреналина могут появиться вегетососудистые реакции в виде брадикардии, тахикардии, нарушения сердцебиения. После процедуры больному рекомендуется постельный режим.
Отзывы о паравертебральной блокаде
Ирина Симонина, Москва
Стоимость блокады в Москве
Стоимость блокады может варьироваться в зависимости от клиники, условий нахождения в стационаре. На процедуру разрешается проходить с собственными препаратами, тогда цена будет значительно ниже. В среднем стоимость операции – от 1400 рублей. За дальнейшее обследование и контроль доплачивается отдельно.
Блокаду нельзя делать самостоятельно. Неправильно проведенная процедура может стать причиной появления побочных эффектов или тяжелых осложнений, вплоть до летального исхода. Одноразовая инъекция способна только временно избавить от боли. Для полного излечения может потребоваться до 15 уколов.

- Интересные факты
- Как это работает
- Результативность
- Показания
- Какие бывают
- Возможные последствия
- Отзывы
- Видео по теме
Блокада шейного отдела позвоночника может назначаться при многих патологиях, которым сопутствует выраженный болевой синдром и серьезный неврологический дефицит – например, при обострении остеохондроза или межпозвоночной грыже.
Иногда шейные блокады служат средством для купирования острых шоковых состояний при переломах ребер, травматической асфиксии на фоне ожогов органов дыхания, а также при плевропульмональном шоке, обусловленном механическим повреждением тканей и органов грудной клетки.
Интересные факты
Со временем в методику блокад вносились коррективы, и на сегодняшний день это не только универсальный способ избавить человека от боли в любом месте, но и метод эффективного лечения, который позволяет вводить нужные лекарства непосредственно в патологический очаг.
Как это работает
Лечебные блокады по праву считаются наиболее действенным способом устранения сильных болей, которые часто сочетаются с выраженными неврологическими нарушениями. Основным из таких нарушений является корешковый синдром при защемлении спинномозговых нервных корешков.
За счет локального введения лекарств напрямую в болевой очаг удается снять болевой синдром или существенно снизить его интенсивность буквально за считаные минуты. По свидетельству пациентов, болеть перестает в течение 3-5 минут с момента укола.
Терапевтический эффект от манипуляций определяется воздействием на нервные пучки, которые состоят из сенсорных (чувствительных) и моторных (двигательных) волокон. Лекарства могут вводиться в места, где находятся нервные ганглии – крупные узлы, состоящие из нервных и глиальных клеток. Вот почему лечебные блокады могут называться ганглионарными.
Скорейшее купирование болевых ощущений в шейно-воротниковой зоне – это не единственный эффект от процедуры. Она также помогает снизить интенсивность воспаления, что имеет важнейшее значение с точки зрения предотвращения гнойного поражения тканей и лимфатических узлов. Кроме того, блокада активизирует метаболизм в костно-хрящевых структурах и межпозвонковых дисках, особенно при совместном введении витаминов группы В.

Результативность
При грамотном подборе лекарств в соответствии с видом и характером течения патологии блокада шейного сплетения позволяет достичь следующих результатов:
- нормализуется тонус мышц, проходят спазмы, что проявляется в снижении или устранении жгучих и простреливающих болей в шее, вызванных защемлением нервов спазмированными мышцами;
- исчезает кашлевый рефлекс, если проводится вагосимпатическая блокада по Вишневскому или Бурденко;
- снижается отек мягких тканей.
Ряд экспертов утверждает, что после выполнения блокады увеличивается устойчивость организма к инфицированию данного участка, улучшаются обменные процессы в паравертебральных (околопозвоночных) тканях. Однако научного подтверждения данным фактам нет.
Показания
Инъекции в шейный отдел позвоночника по методу лечебной блокады показаны, в первую очередь, пациентам с острой или хронической болью высокой интенсивности, не позволяющей выполнять повседневные обязанности в быту и на работе и значительно ухудшающей качество жизни.
Подобные боли типичны для поздних стадий остеохондроза, грыжевых выпячиваний. Их также могут вызывать:
- спондилодисцит – воспалительный процесс в межпозвоночном диске;
- смещение, соскальзывание позвонков (спондилолистез);
- радикулопатия, или корешковый синдром, обусловленный компрессией нервных окончаний;
- миофасциальный болевой синдром;
- неврит – воспаление периферических нервов;
- миозит – воспаление шейных мышц.
Какие бывают
Лечебные блокады классифицируются по технике выполнения на следующие виды:
- мышечные;
- ганглионарные или периневральные, при которых блокируются нервные сплетения;
- корешковые, когда осуществляется блокада того нерва, что вовлечен в патологический/воспалительный процесс;
- подкожные;
- внутрикожные.
Практически все лекарственные блокады – это анестезирующие процедуры, поскольку их делают для снятия болей посредством анальгетиков или местных анестетиков. Для борьбы с воспалением применяются гормональные препараты. Смешанные инъекции предполагают введение двух и более препаратов, подобранных в соответствии с основной патологией, имеющихся симптомов и сопутствующих осложнений.
Наиболее распространенная техника, используемая при лечении боли на фоне остеохондроза и других заболеваний позвоночного столба. Лечебный раствор вводится в ткани рядом с позвоночником, в зоне выхода спинномозговых нервов.
В зависимости от места введения препаратов блокады делятся на следующие типы:
- метамерно-рецепторный. Цель (место введения) – биологически активные (триггерные) точки;
- тканевые. Цель – мягкие ткани, включая мышцы, сухожилия, связки;
- ганглионарная. Цель – нервные ганглии либо сплетения;
- проводниковые. Цель – нервные волокна или пучки.
Паравертебральные блокады делают с разными местными анестетиками – Новокаином, Лидокаином, Ультракаином, Бупивакаином; стероидными гормонами – Преднизолоном, Гидрокортизоном, Дексаметазоном.
Для паравертебральных блокад могут также использоваться блокаторы гистаминовых рецепторов и сосудорасширяющие средства. Улучшить нервную проводимость и восстановить нервную ткань помогают витамины группы B и стимуляторы метаболизма.
Технику вагосимпатической блокады разработал нейрохирург Вишневский, а позже ее доработал профессор Бурденко. Сегодня в современной нейрохирургии используются оба метода.
В ходе процедуры блокируются нервные узлы (ганглии), то есть осуществляются периневральные манипуляции. Вагосимпатическая техника не применяется при остеохондрозе, поскольку вводимые лекарства воздействуют на симпатический и блуждающий нервы. Она показана, если наблюдается:
- приступ бронхиальной астмы;
- плевропульмональный шок, при котором произошло механическое воздействие на рецепторы висцеральной и париетальной плеврической легочной оболочки;
- наличие воздушных масс в плевральной полости – пневмоторакс;
- переломы грудины и/или ребер;
- признаки удушья травматического происхождения;
- термические и химические ожоги органов дыхания;
- послеоперационная пневмония.
Для осуществления вагосимпатической блокады используется раствор Новокаина 0.25%.
Больной лежит на спине с подложенным под лопатки валиком и головой, повернутой в сторону, противоположную месту укола. Сначала кожу предварительно обезболивают, затем вводят основное лекарство в объеме от 50 до 70 мл.
Врач начинает медленно опускать длинную иглу в область проекции нервно-сосудистого шейного пучка, который находится над подъязычной костью. Через каждые 2 см вводят раствор Новокаина, благодаря чему больной почти не ощущает боли и дискомфорта на протяжении всей процедуры.
Место инъекции – середина заднего края грудино-ключично-сосцевидной мышцы. Иглу вводят до упора в 5 шейный позвонок, затем оттягивают иглу на себя и выходят из-под пятой фасции.
Для оценки правильности выполнения блокады следует проверить наличие положительного синдрома Бернара-Гонера: у больного должно опуститься веко, сузиться зрачок и глазная щель. Кроме того, на стороне инъекции западает глазное яблоко, кожа заметно отекает и краснеет.
Достаточно редкий способ, который подразумевает введение анестетиков в эпидуральное пространство. Его нечастое применение связано с высокой вероятностью повреждения спинного мозга, так как анестетик в данном случае воздействует на нервы, расположенные между твердой оболочкой спинного мозга и позвоночным каналом.
Эпидуральную блокаду делают преимущественно при проведении операции в области шейного отдела позвоночника. Ее также могут назначать для купирования хронического болевого синдрома злокачественной природы, причем данная техника эффективна при болях не только в спине, но и в руках, а также в районе грудной клетки.
Перед проведением эпидуральной блокады врач учитывает возможные риски. Более чем у половины пациентов снижается частота сердечных сокращений и кровяное давление, несколько реже отмечались явления дыхательной недостаточности. Поэтому людям с заболеваниями дыхательной системы такие процедуры делаются с осторожностью, по строгим показаниям.
Возможные последствия
Лечебные блокады рекомендуется применять в комплексе с другими методиками, в качестве экстренного средства. Несмотря на высокую эффективность, процедура может вызывать негативные побочные реакции и приводить к серьезным осложнениям. Чаще всего это преходящие нарушения – головные боли, перепады давления, изменение сердечного ритма. Как правило, они проходят за несколько дней.
Однако бывают и другие осложнения:
- повреждение кровеносных сосудов иглой, что влечет за собой образование гематом и кровоподтеков;
- выраженные аллергические реакции, вплоть до отека Квинке, бронхоспазма и сердечной недостаточности. Причиной обычно становятся Лидокаин или Новокаин;
- избыточная инфильтрация тканей лекарствами, что провоцирует их некроз (отмирание);
- повреждение нервов, приводящее к онемению и покраснению лица, расстройству мимики и речи;
- инфицирование тканей в местах уколов;
- галлюцинации.
Непосредственной причиной бронхоспазма как побочного эффекта становится сужение просвета бронхов и бронхиол
Самые опасные последствия могут быть при проведении блокады неспециалистом: возможно резкое нарушение дыхания, внутренние кровотечения, гипотонические кризы – падение давления до критических цифр, мышечные судороги. Не исключаются и отдаленные последствия в виде атонии кишечника, аритмии и др.
Читайте также:





