Боль в позвоночнике покраснение

Краткое содержание: Боль в позвоночнике в течение жизни испытывает почти каждый человек. Если боль приобретает постоянный характер- необходимо обратиться к врачу. Большинство причин боли в позвоночнике видно при проведении МРТ позвоночника.
Ключевые слова: Боль в позвоночнике, межпозвонковая грыжа, протрузия межпозвонкового диска.
Что это такое?
Боль в позвоночнике может быть симптомом множество разных заболеваний и состояний. Основной причиной боли может быть как проблемы с самим позвоночником, так и заболевания других частей или органов нашего тела.
Боль в позвоночнике встречается очень часто. Приблизительно половина людей, страдающих от боли в позвоночнике, имеют эпизоды боли в будущем. Первым шагом в лечении боли в спине является выявление возможной медицинской проблемы, например, грыжи межпозвонкового диска или перелома.
Строение позвоночника
Наш позвоночник — это комплексная структура, обеспечивающая поддержку таза, ног, грудной клетки, рук и черепа.
Позвоночник состоит из костей, называющихся позвонками.
Между каждой парой позвонков расположены эластичные межпозвонковые диски. Эти диски выполняют функцию амортизаторов трения. Межпозвонковые диски состоят из внешней плотной оболочки (фиброзного кольца) и мягкого гелеобразного центра (пульпозного ядра). Позвонки соединяются друг с другом с помощью пары маленьких суставов, называемых дугоотростчатыми. Сеть соединительной ткани, называемой связками, скрепляет позвоночник.
Слои мышц обеспечивают структурную поддержку и движение. Спинной мозг проходит через центр позвоночного столба и соединяет головной мозг с остальными частями тела.
Типы проблем с позвоночником
Существует множество различных проблем с позвоночником, каждая из которых может стать причиной боли в спине, включая:
- повреждение мягких тканей (растяжение или разрыв);
- проблемы с межпозвонковым диском;
- проблемы с осанкой;
- ишиас (защемление нерва);
- стресс;
- структурные проблемы;
- болезни;
- перелом.
Причины боли в позвоночнике
Существует множество возможных причин боли в позвоночнике. Зачастую бывает сложно определить, какая структура позвоночника поражена, так как любая из них при повреждении или же вследствие болезни потенциально может привести к возникновению болевого синдрома. Большинство людей с болью в позвоночнике не имеют значительного повреждения позвоночных структур. Обычно причиной боли являются мышцы, выстояние межпозвонкового диска, связки и суставы позвоночника.
Некоторые распространённые причины боли включают:
- грыжа межпозвонкового диска или протрузия диска являются осложнениями остеохондроза позвоночника. При выпячивании межпозвонкового диска сдавливаются структуры сосудисто-нервного пучка, что приводит к образованию боли, как в позвоночнике, так и в других местах. Например, при грыже диска шейного отдела характерна не только боль в шее, но и боль в плече, руке, головная боль и онемение пальцев рук. При грыже диска боль приобретает постоянный характер.
- артрит. Остеоартрит и анкилозирующий спондилоартрит (болезнь Бехтерева) являются двумя формами артрита, связанными с болью в позвоночнике;
- растяжение связок и мышц. Если ваша спина в плохом состоянии, или же у вас имеются начальные проблемы с позвоночником, то вы становитесь более восприимчивыми к повреждению мягких тканей, таким как растяжение или разрыв связок, сухожилий или мышц. Перерастяжение связки или мышцы может привести к их повреждению. Чрезмерная или повторяющаяся нагрузка также может повредить мышцы;
- остеопороз. Остеопороз — заболевание, характеризующееся потерей плотности и силы костей. Позвонки становятся настолько пористыми и хрупкими, что начинают легко ломаться. Боль при остеопорозе связана с переломом позвонка;
- ишиас. Ишиас развивается, когда нерв, идущий от поясничного отдела позвоночника в ногу, защемляется грыжей межпозвонкового диска, что и вызывает боль. Ишиас в отличие от боли в пояснице является симптомом грыжи диска среднего или большого размера;
- стресс. Одним из побочных эффектов стресса является усиление мышечного напряжения. Это может привести к усталости, ощущению скованности в позвоночнике и локализованной боли;
- структурные проблемы. К структурным проблемам с позвоночником можно отнести неправильную осанку в течение длительного времени, кифоз — изгиб верхней части спины, который иногда называют горбом; и сколиоз, при котором позвоночник искривляется вбок. Такие проблемы могут привести к возникновению боли, так как они накладывают дополнительную нагрузку на структуры позвоночного столба.
- спондилоартроз и спондилез, которые являются осложнениями остеохондроза позвоночника также могут быть причиной постоянного болевого синдрома в позвоночнике;
- болезнь или повреждение костей позвоночника (позвонков), включая перелом вследствие автомобильной катастрофы или другой травмы;
- камни в почках или инфекцию почек (пиелонефрит).
К редким причинам боли в позвоночнике относятся:
- опухоль позвоночника или рак, метастазировавший в позвоночник из других органов тела;
- инфекцию, в том числе, инфекцию дискового пространства, кости (остеомиелит), брюшной области, таза или крови.
Симптомы
Боль в спине значительно варьируется. Некоторые симптомы позволяют предположить, что боль в спине может быть вызвана более серьёзными причинами. Эти симптомы включают высокую температуру, недавно полученную травму, потерю веса, историю рака и неврологические симптомы, такие как онемение, слабость или потеря контроля над мочеиспусканием или дефекацией. Боль в спине обычно сопровождается другими симптомами, которые могут помочь выявить причину. К примеру:
- растяжение связок или мышц позвоночника. Боль в позвоночнике начинается в тот же самый день, когда произошла травматизация. Мышцы спины, ягодиц и бёдер обычно воспалены и напряжены. Спина может иметь зоны, которые болят при прикосновении или надавливании;
- грыжа или протрузия межпозвонкового диска. Люди с протрузией или грыжей позвоночника часто страдают от сильных болей в позвоночнике. Если грыжа пережимает нервный корешок, то боль, в зависимости от локализации сдавления, может распространяться на руку или ногу. Боль усиливается при наклоне и повороте;
- фибромиалгия. В дополнение к боли в позвоночнике, при фибромиалгии обычно имеются другие болезненные или напряжённые области в туловище, шее, плечах, коленях и локтях. Боль может проявляться как чувствительность при прикосновении или быть изматывающий, скованность обычно наиболее остро ощущается утром. Люди часто жалуются на усталость больше обычного, особенно на ощущение усталости по утрам. У пациентов с фибромиалгией обнаруживаются области, болезненные при прикосновении, которые называются болевыми точками;
- спондилоартроз позвоночника. Наряду с болью в позвоночнике наблюдаются скованность и трудности при наклоне, которые обычно развиваются со временем;
- воспалительный артрит, включая анкилозирующий спондилит (болезнь Бехтерева) и другие сходные состояния. При подобных заболеваниях боль в поясничном отделе позвоночника сочетается с утренней скованностью в позвоночнике и/или бёдрах. Также могут наблюдаться боль и скованность в шее, груди или ощущение невероятной усталости. Другие симптомы могут включать псориаз, боль в глазах и их покраснение, диарею. Симптомы зависят от заболевания, которое привело к возникновению боли в спине. Эта группа болезней является относительно редкой причиной боли в позвоночнике;
- остеопороз. Это распространённое состояние характеризуется утончением и, как следствием, ослаблением костей, что грозит переломами. Чаще всего остеопороз встречается у женщин в период менопаузы. Сам по себе остеопороз не вызывает боли. Боль при остеопорозе может стать результатом перелома, в том числе, и компрессионного перелома позвоночника;
- рак позвонков или близлежащих структур. Боль в позвоночнике постоянная и может ухудшаться в положении лёжа. Также характерны онемение, слабость и покалывания в ногах, при этом симптомы имеют тенденцию к ухудшению. Если рак распространяется на спинномозговые нервы, которые контролируют мочевой пузырь и кишечник, то может наблюдаться потеря чувствительности при мочеиспускании и дефекации. Тем не менее, симптомы рака позвоночника недостаточно специфичны. Например, потеря чувствительности при мочеиспускании и дефекации при проблемах с позвоночником обычно указывает на наличие синдрома конского хвоста — состояния, которое требует незамедлительного медицинского вмешательства;
- стеноз (сужение) позвоночного канала. Боль, онемение и слабость распространяются на спину и ноги. Симптомы усиливаются, если пациент стоит или идёт, но уменьшаются в сидячем положении;
- пиелонефрит. Люди с инфекцией почек обычно ощущают внезапную интенсивную боль прямо под рёбрами со стороны позвоночника, которая может отдавать в нижнюю часть живота или (иногда) в пах. Пиелонефрит также может сопровождаться высокой температурой, ознобом, тошнотой и рвотой. Моча может быть мутной, окрашенной кровью, необычно густой или с неприятным запахом. Также могут наблюдаться и другие симптомы, связанные с мочеиспусканием. Например, потребность мочиться чаще или дискомфорт во время мочеиспускания.
Образ жизни, располагающий к возникновению боли в позвоночнике
Большинство случаев боли в позвоночником усиливаются из-за некоторых привычек или нездоровых особенностей, включая:
- недостаток упражнений;
- лишний вес или ожирение;
- пребывание в сидячем положении длительное время;
- неправильную осанку;
- стресс;
- плохие условия труда.
Диагностика
Ваш врач задаст вопросы относительно симптомов и медицинской истории. Врач исследует мышцы спины и выполнит некоторые манипуляции для выявления локализации боли, болезненности мышц или их слабости, скованности, онемения или аномальных рефлексов. Например, если у вас есть проблема с межпозвонковым диском, у вас может наблюдаться боль в пояснице, когда врач поднимает вашу выпрямленную ногу.
Симптомы и медицинский осмотр могут дать врачу достаточно информации для диагностики проблемы. Тем не менее, в случае с болью в позвоночнике, врач может лишь отметить, что ваша ситуация не является серьёзной. Если врач решил, что боль в позвоночнике вызвана растяжением мышц, ожирением, беременностью или другой причиной, которая не считается серьёзной, дополнительные исследования могут быть не нужны. Тем не менее, если врач подразумевает наличие более серьёзной проблемы, например, затрагивающей позвонки и спинномозговые нервы, в особенности если боль в спине продолжается более 3 недель, вам может быть рекомендовано выполнение одного или нескольких диагностических тестов, включая:
- рентген позвоночника;
- анализ крови;
- анализ мочи;
- магнитно-резонансная томография позвоночника (МРТ);
- компьютерная томография (КТ);
- исследование нервной проводимости или электромиография для выявления повреждения нервов и/или мышц;
- сцинтиграфия костей, особенно если у вас имеется история рака.
Лечение длительной боли в позвоночнике
Если вас сильно беспокоит боль в спине, или же она не проходит в течение 3 недель, вам необходимо посетить врача, который сможет проконсультировать вас по поводу лечения.
Лечение может включать:
- приём сильных болеутоляющих препаратов;
- посещение занятий лечебной гимнастикой, где вас обучат специальным упражнениям, призванным укрепить ваши мышцы и исправить осанку;
- физиотерапия, ручной массаж;
- массаж с помощью специальных приспособлений (валиков, медицинских банок);
- иглоукалывание;
- вытяжение позвоночника;
- консультирование (например, когнитивно-поведенческая терапия).
Операция на позвоночнике может быть рекомендована только в тех случаях, когда консервативное лечение не дало результатов.
Когда необходимо обратиться к врачу
Обратитесь к врачу, если:
- сильная боль в позвоночнике делает невозможным ведение обычной жизни;
- боль в спине возникла после значительной травмы;
- лёгкая боль в спине усилилась после нескольких дней или продолжается более 1-2 недель;
- боль в позвоночнике сопровождается потерей веса, лихорадкой, ознобом или урологическими симптомами;
- у вас появились слабость, онемение или покалывание в ноге;
- у вас появились онемение в паху, прямой кишке или возникли проблемы с контролированием мочеиспускания или дефекации;
- когда-то вы болели раком, и вы ощущаете постоянную боль в позвоночнике.
Прогноз
Состояние большинства людей с болью в позвоночнике улучшается после консервативного лечения.
Профилактика боли в спине
В большинстве случаев боль в позвоночнике может быть предотвращены при помощи изменения стиля жизни. Некоторые рекомендации включают:
- регулярные упражнения. Это необходимо для улучшения осанки и усиления мышечной поддержки позвоночника. Выделите 30 минут в день для умеренной тренировки. Если хотите, вы можете разделить это время на несколько коротких блоков;
- поднимайте и переносите тяжести безопасным способом. Если вы собрались поднять тяжёлый предмет, сядьте на корточки, возьмите объект и держите его близко к телу и поднимитесь, используя ноги, при этом спину нужно держать прямо. Попросите помощи у другого человека или используйте оборудование (например, тележку), если груз тяжёл настолько, что вы не сможете комфортно перенести его самостоятельно;
- поддерживайте здоровый вес тела. Лишний вес и ожирение оказывают дополнительную нагрузку на ваш позвоночник;
- следите за осанкой. Это особенно важно делать, когда вы сидите за рулём или за столом длительное время. Не сутультесь, держите спину прямо и используйте дополнительную поддержку, если это нужно (подушку под спину или скамеечку для ног);
- делайте регулярные перерывы. Во время езды на машине, длительного пребывания в положении сидя или стоя делайте перерыв, по крайней мере, каждый час. Это поможет изменить позицию суставов или расслабить мышцы. Во время перерыва пройдитесь и сделайте несколько упражнений;
- расслабляйтесь. Выучите какие-нибудь техники расслабления для снятия стресса и связанного с ним мышечного напряжения. Попробуйте массаж, прикладывание тепла и холода, а также лёгкие упражнения.
- поменяйте матрас. Слишком мягкий или слишком жёсткий матрас может усилить боль в спине. Избегайте сна на животе.
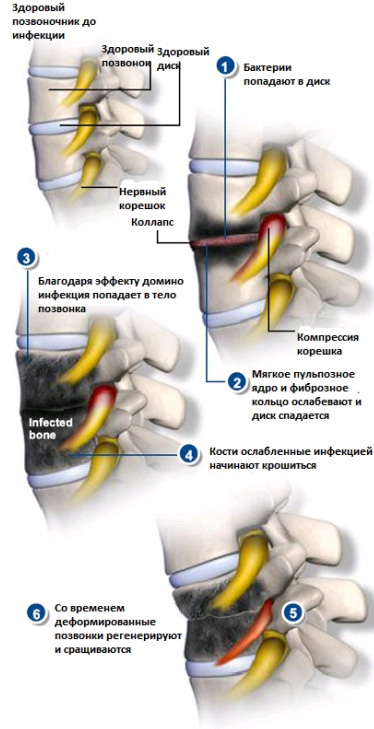
Инфекционные заболевания позвоночника могут иметь совершенно разную природу и возникать, как спонтанно образованным самостоятельным очагом, или же как осложнение уже имеющегося заболевания. К счастью, инфекции позвоночника встречаются довольно редко, особенно в развитых странах.
Тем не менее, во всех случаях это – серьезное заболевание, угрожающее здоровью и жизни больного, которое необходимо правильно лечить.
Причины возникновения инфекций позвоночника – кто в группе риска?
Есть определённые предпосылки, которые несут в себе риск инфицирования позвоночника и развития инфекции в его структурах.
- Имеющие избыточный вес, страдающие ожирением.
- Лица с сахарным диабетом, с другой эндокринной патологией.
- Люди с неправильным питанием, недоеданием.
- Имеющие вредные привычки – курение, наркомания, алкоголизм.
- Лица, страдающие артритом.
- Перенесшие операции или какие-либо манипуляции в области позвоночника, люмбальные пункции.
- Хирургические вмешательства вследствие других заболеваний. Особенно, если впоследствии отмечались воспаления или инфицирование хирургических ран.
- Люди, перенесшие трансплантацию органов.
- С состоянием иммунодефицита – СПИД, состояние после радиологического лечения или химиотерапии при онкологии.
- Лица, страдающие онкологическими заболеваниями.
- Перенесшие инвазивные урологические процедуры.
- Имеющие какие-либо воспалительные или инфекционные заболевания (особенно туберкулез, сифилис).
Чаще всего возбудителем инфекционных поражений позвоночника является золотистый стафилококк (Staphylococcusaureus). В последнее время специалисты отмечают рост инфекций позвоночника под воздействием грамотрицательных бактерий, из которых наиболее часто при данном заболевании выделяется синегнойная палочка (Pseudomonas).
Комментарий Кравченко Бориса Сергеевича, хирурга, врача ультразвуковой диагностики:
Также болевые ощущения в области позвоночника могут указывать на менингит или миелит.
Помимо этого, и внутренние органы таким образом могут свидетельствовать о том, что с ними не все в порядке.
Например, часто боль в поясничном отделе говорит о воспалении половой системы, придаточных органов или недугах толстой кишки. И это — лишь небольшой перечень возможных отклонений.
Поэтому при болях в спине настоятельно рекомендую пройти необходимые обследования и не затягивать с лечением , если оно потребуется.
Признаки и симптомы инфекционного поражения позвоночника – план диагностики
Симптомы инфекции позвоночника могут иметь отношения к различным её видам, но всё же есть различия, которые зависят от конкретной инфекции.
![]()
Сильные и постоянные боли в области спины. Особенно, когда они возникают сами по себе, а не как последствие травм или ушибов области позвоночника. Однако стоит помнить, что очень часто боли при инфекции позвоночника отсутствуют или носят непродолжительный, стертый характер.- Повышения температуры может не быть (лихорадка бывает лишь у 25% заболевших), но в некоторых случаях держится температура до 37,5 градусов без симптомов ОРВИ, простуды. При остром инфекционном процессе температура тела может повышаться до 39-40 градусов.
- Общее недомогание, вялость, сонливость, слабость.
- Иногда отмечается ригидность шейного отдела позвоночника.
- Симптомы интоксикации встречаются лишь в некоторых случаях.
- Признаки воспаления ран после операции, истечение серозного или гнойного содержимого из них.
- Покраснение отдельных участков кожи над позвоночником.
- Утрата чувствительности на отдельных участках тела, ощущение онемения, мурашек в руках и ногах.
- В запущенных случаях больной может потерять контроль над дефекацией и мочеиспусканием.
- Без лечения и при быстром прогрессировании заболевания могут возникать судороги и параличи.
Как видно из списка симптомов, признаков, с точностью указывающих именно на инфекционный процесс в позвоночнике, нет. Именно поэтому как можно раньше необходима точная диагностика, позволяющая выявить природу возникших стертых симптомов.
При воспалении и инфекционном поражении позвоночника в большинстве случаев будет повышена СОЭ. Лейкоцитоз в начале болезни отмечается только у 30% заболевших.
- Посев крови на определение возбудителя.
- Лабораторное исследование тканей, содержимого из ран, абсцессов, взятых при помощи биопсии или пункций, на предмет выявления возбудителя заболевания.
- Рентген позвоночника
Рентгенография показывает обычно сужение промежутков между позвонками, участки повреждения костной ткани – эрозия, деструкция (которые, однако, могут не присутствовать в самом начале заболевания, а появятся гораздо позже)
При помощи МРТ можно точно диагностировать заболевание и определить область, который затронут патологическим процессом.
- Компьютерная томография
Этот метод используется сейчас реже, чем МРТ. Однако к нему прибегают, когда у больного отмечаются очень сильные боли в спине, и из-за них МРТ проводить проблематично.
Итак, наиболее результативными диагностическими мерами являются анализ крови на реакцию оседания эритроцитов (СОЭ) и МРТ позвоночника.
Виды инфекционных заболеваний позвоночника – особенности диагностики и лечения
Это – инфекционно-воспалительное поражение диска между позвонками. Чаще всего диагностируется у пациентов детского возраста.
Причина дисцита в подавляющем большинстве случаев остается не выявленной, но большинство специалистов утверждают всё-таки об инфекционной природе заболевания.
- Частым спутником дисцита является боль в спине. Маленькие дети могут отказываться ходить и двигаться. На диагностических мероприятиях ребенок откажется сгибаться или наклоняться из-за сильной боли.
- Тем не менее, температура тела при дисците очень часто остается в пределах нормы, не замечается также лихорадка или признаки интоксикации.
- На рентгенограмме дисцит проявит себя расширением тканей позвоночника. В боковой проекции может быть заметна эрозия концевых пластин на смежных позвонках.
- Как правило, СОЭ в анализе крови будет увеличено.
- Компьютерная томография или МРТ позволят выявить точную локализацию поражения.
- Биопсия для выявления возбудителя заболевания выполняется, если известно, что больной употреблял наркотики внутривенно, или же если заболевание возникло после хирургических или медицинских манипуляций. В других случаях чаще всего возбудитель – золотистый стафилококк.
- Большинство специалистов сходятся во мнении, что в лечении этого заболевания необходима иммобилизация. Как правило, выполняют гипсовую иммобилизацию.
- Необходима также терапия антибиотиками.
Инфекционное поражение при данном заболевании затрагивает костные ткани позвонков. Возбудителями остеомиелита позвоночника могут быть и грибки, и бактерии – в этих случаях говорят о бактериальном или пиогенном остеомиелите.
В ряде случаев остеомиелит позвоночника вторичен, когда это — последствия других инфекционных процессов в организме больного, при которых возбудитель заносится в ткани позвоночника гематогенным путем. Как правило, нарастание симптомов очень длительно по времени – от начала заболевания до его диагностирования проходит иногда от 3 до 8 месяцев.
- Остеомиелит позвоночника почти всегда сопровождается болями в спине, часто – очень сильными. Со временем боль увеличивает интенсивность и становится постоянной, не проходит даже в состоянии покоя, в положении лежа.
- Как правило, остеомиелит позвоночника проявляется повышением температуры тела.
- В анализе крови можно увидеть повышение СОЭ и лейкоцитоз.
- При прогрессировании заболевания у больного может развиться нарушение мочеиспускания.
Неврологические симптомы при остиомиелите позвоночника возникают, когда в значительной степени оказываются пораженными костные ткани позвонков, с их распадом и деструкцией.
Возбудителем остиомиелита позвоночника чаще всего является золотистый стафилококк.
Лечение остиомиелита позвоночника:
- Длительный период интенсивной терапии антибиотиками. Как правило, в течении полутора месяцев больному вводят антибиотики внутривенно, а затем в течение следующих полутора месяцев – перорально.
- При туберкулезном поражении и при некоторых других инфекциях позвоночника для лечения остеомиелита иногда требуется оперативное вмешательство.
Это – гнойный воспалительный процесс в пространстве над твердой оболочкой спинного мозга. Гнойные массы могут инкапсулироваться и сдавливать нервные корешки. Кроме этого, возникает и расплавление самих нервных структур и окружающих тканей, что приводит к необратимым последствиям, выпадению некоторых функций, напрямую угрожает здоровью и жизни больного.
В самом начале заболевания симптомы могут быть незначительные. Может появляться покалывание в месте воспаления или в конечностях по ходу нервных корешков, слабость.
Для того, чтобы заподозрить эпидуральный абсцесс, специалист должен осмотреть спину и определить, нет ли асимметрии, отека, местных выпячиваний, очаговых покраснений кожи. Специалист должен проверить также неврологический статус больного.
- У больного берут образец крови для определения СОЭ (при эпидуральном абсцессе этот показатель будет увеличен), а также для посева – на определение возбудителя.
- МРТ покажет наличие компрессии участков спинного мозга, жидкости в паравертебральном пространстве, остеомиелита и участков разрушения котных тканей, если они имеются. При эпидуральном абсцессе МРТ является самым результативным и точным методом диагностики.
- Операция по всткрытию абсцесса и удалению пораженных тканей, если у больного появился стойкий неврологический статус, а боли не купируются даже сильными обезболивающими средствами.
- Дренирование раны.
- Антибиотикотерапия.
При операциях на позвоночнике сегодня всё чаще используют жесткие металлические фиксаторы, обеспечивающие иммобилизацию позвоночного столба в послеоперационный период и более быстрое сращение поврежденных костных тканей.
Но фиксаторы – это, по сути, импланты, которые для организма чужеродны. Очень часто происходит инфицирование зон, где установлены фиксаторы, даже несмотря на антибиотикотерапию.
Инфицирование позвоночника и тяжесть протекания этого осложнения зависят от состояния человека, наличия у него других заболеваний.
Симптомами послеоперационной инфекции являются появление болей в зоне выполненной операции, выделения из хирургических ран, припухлость и покраснение тканей в месте операции, образование гематом или абсцессов.
На возникшее инфекционное поражение организм больного может ответить повышением температуры – от субфебрильной до очень высокой, слабостью, симптомами интоксикации.
- Повышенный показатель СОЭ, лейкоцитоз в анализе крови.
Лечение послеоперационного инфицирования позвоночника:
- Проводят диагностическое оперативное вмешательство для визуализации процесса, с одновременной санацией хирургической раны.
- Хирургическое дренирование раны.
- Введение антибиотиков в рану.
- Терапия антибиотиками широкого спектра действия.
Наиболее часто послеоперационное инфицирование позвоночника бывает вызвано золотистым стафилококком.
Очень часто туберкулезное инфицирование позвоночника протекает скрыто у больного туберкулезом. Заражение происходит из первичного очага в мочеполовой системе или легких.
Туберкулезное поражение позвоночника проявляется вначале незначительными, со временем усиливающимися болями в зоне воспаления. Иногда от начала инфицирования до точной постановки диагноза может пройти несколько месяцев.
Чаще всего туберкулезное инфицирование поражает грудной отдел позвоночника, затем распространяясь на пояснично-крестцовый или шейно-грудной отделы.
Клиническая картина и неврологический статус при туберкулезном инфицировании позвоночника не отличается от любого другого инфекционного поражения.
От других поражений позвоночника, вызванных инфекцией, туберкулезный спондилит отличается наличием нестабильности позвоночника и смещением позвонков, это обусловлено поражением связок и задних элементов позвонков. При запущенном заболевании у больного появляется так называемая триада Потта: абсцесс на позвоночнике, горб в грудном отделе вследствие сильного искривления позвоночного столба, потеря чувствительности, или частичный или полный паралич верхних, нижних конечностей ниже зоны поражения.
Диагностика основывается на:
- Изучении анамнеза – наличие туберкулеза у больного.
- Как правило, анализ крови при туберкулезном спондилите не показателен – обычно СОЭ не более 30.
- Рентгенография поможет визуализировать очаги воспаления на передних углах тел соседних позвонков, скопление жидкости в паравертебральном пространстве с отслойкой передней продольной связки, изменения в тканях дужек позвонков, мягких тканях вокруг позвоночного столба.
- МРТ или КТ поможет выявить точную локализацию очага воспаления или абсцесс.
- Прежде всего, против возбудителя – этиотропная терапия.
- Противовоспалительная терапия, витаминотерапия.
- При абсцессах, большом натеке с компрессией спинного мозга и нервных корешков – хирургическое лечение.
Заражение происходит от употребления в пищу продуктов от зараженных животных или от контакта в ними. Инкубационный период может быть до 2 месяцев, после чего у больного возникают лихорадка, повышение температуры тела, кожные высыпания.
Заболевание поражает опорно-двигательный аппарат, в результате чего возникают множественные очаги нагноений в мышцах, суставах, связках, в том числе и в позвоночнике.
Симптомы заболевания могут начинаться появлением болей в пояснице и крестце, усиливающимися при любой нагрузке, при вставании, ходьбе, прыжках.
- Изучение анамнеза – наличие бруцеллеза у больного, подтвержденное лабораторными исследованиями.
- Для определения зоны повреждения позвоночника выполняются рентгенография, МРТ или КТ.
- Антибиотикотерапия.
- Противовоспалительная терапия, обезболивающие препараты.
- Лечебная физкультура.
- Санаторно-курортное лечение в периоде реабилитации.
Читайте также: