Болезни спины и таза
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

О том, какие заболевания могут вызывать боли в области тазовой кости и каким образом можно проводить их безопасное и эффективное лечение, читайте в предлагаемом материале. Здесь представлены самые распространенные причины развития болевого синдрома. даны советы опытных докторов относительно того, как правильно себя вести при появлении подобного симптома заболевания опорно-двигательного аппарата. Тут вы сможете познакомиться с самыми современными и эффективными методиками проведения комплексной восстановительной (а не симптоматической, как в официальной медицине) терапией подобных патологий.
Если у вас возникли сильные боли в тазовых костях, и вы территориально находитесь в Москве или Московской области, то мы готовы предложить вам посетить совершенно бесплатно манулаьного терапевта или врача невролога в нашей клинике. Первичная консультация предоставляется бесплатно. В хорде осмотра врач поставит диагноз, расскажет о том, какие обследование могут потребоваться для его уточнения. затем вам будет предоставлена исчерпывающая информация о том, как именно следует проводить восстановительное лечение того заболевания, которое было обнаружено у вас.
Позвоните нам и запишитесь на бесплатный прием на любое, удобное для визита, время.
Причины боли в тазовых костях
Среди распространенных заболеваний опорно-двигательного аппарата человека существуют такие патологии, которые можно диагностировать по совокупности клинических признаков. Таким заболеванием является остеохондроз пояснично-крестцового отдела позвоночника. Существует несколько разновидностей деформации межпозвоночного диска. При задних локализациях протрузии и грыжевого выпячивания фиброзного кольца единственным постоянным симптомом болезни может стать боль в тазовых костях на стороне поражения.
Вторая распространенная патология, которая на начальной стадии также может проявляться исключительно одним признаком, это тазобедренный коксартроз. Это дегенеративное и деформирующее заболевания опорно-двигательного аппарата, которое без должного лечения всегда приводит к инвалидности и утрате способности самостоятельно передвигаться в пространстве. Коксартроз тазобедренного сустава – это разрушение хрящевой ткани в суставной полости вертлужной впадины, вокруг головки бедренной кости.
Третье заболевание – расхождение лонных костей, наблюдающееся у беременных женщин или у пациентов с массивными опухолями в полости малого таза. Давление на тазовое дно провоцирует расхождение симфизов. Первый симптом подобного состояния – боль в тазовых костях.
Четвертая вероятная патология – защемление седалищного нерва. При этом состоянии боль не локализуется исключительно в области тазовых костей, она распространяется по задней поверхности бедра и может доходить до пятки.
Также не стоит исключать синдром грушевидной мышцы, миофасциальный болевой синдром, дисплазию тазобедренного сустава, вывих головки бедра, рубцовую деформацию связочного и сухожильного аппарата, остеопороз и остеопению, вальгусную деформацию бедренной кости и шейки и многие другие заболевания.
Потенциальные причины боли в тазовых костях включают в себя следующие факторы риска, которые по возможности стоит исключать из своей жизни:
- избыточная масса тела и ожирение (увеличивает многократно давление на позвоночный столб и кости таза, нижние конечности и их крупные суставы);
- малоподвижный образ жизни и отсутствие регулярных адекватных физических нагрузок на мышечный каркас спины и нижние конечности (в таких условиях мышечная ткань частично атрофируется и утрачивает способность полноценно осуществлять кровоснабжение и диффузное питание хрящевой ткани межпозвоночных дисков и суставов);
- нарушение осанки и неправильная постановка стопы (при обнаружении следует немедленно обратиться к остеопату для проведения курса коррекции, в противном случае развитие деформирующего остеоартроза тазобедренных суставов будет неминуемо);
- неправильная организация рабочего и спального места, в результате чего в процессе долгого статичного положения тела нарушается кровоснабжение отдельных участков);
- недостаточное употребление в течение дня чистой питьевой воды, в результате чего наблюдается нарушение химических параметров крови и изменение кислотно-щелочной реакции, что провоцирует разрушение хрящевой ткани в организме человека;
- выбор тесной, сдавливающей обуви и одежды;
- прием гормональных препаратов и противовоспалительных нестероидных средств (они разрушают хрящевую кань и приводит к инвалидности);
- тяжелые физические нагрузки однообразного типа в ходе выполнения профессиональных обязанностей.
Это далеко не полный перечень вероятных причин возникновения боли в тазовых костях у женщин и мужчин. Не стоит забывать про отказ от курения, употребления алкоголя, жирной и солёной пищи. Изменение привычного для пациента образа жизни – это всегда первый, но самый важный шаг на пути к полному выздоровлению. К этому нужно быть готовым.
Боль в тазовых костях у женщин при беременности
Примерно в 90 % случаев боли в тазовых костях у женщин тесным образом связаны с беременностями и родами. Даже спустя 10 – 15 лет этот негативный симптом может появится, если в течение ведения беременности грубо нарушались рекомендации врача.
Почему вызывает беременность боль в тазовых костях, догадаться не трудно. Ответ заложен в анатомическом строении таза. Он образован двумя тазовыми костями, крестцом и копчиком. Спереди тазовые кости образуют лобковым симфиз, который в период подговори к родовой деятельности, может размягчаться и немного расходиться. Сзади тазовые кости прикрепляются к крестцу.
До достижения возраста 25-ти лет крестце обладает подвижностью, затем полностью сращивается. Поэтому роды после 25-ти лет считаются потенциально опасными для здоровья матери в плане расхождения тазовых костей.
Боль в тазовых костях при беременности может свидетельствовать о следующих патологических процессах в организме будущей матери:
- чрезмерное давление растущей матки на внутреннюю поверхность тазовой кости (необходимо исключать многоплодность и многоводие);
- нарушение кровотока в полости малого таза, что провоцирует дистрофические процессы в области вертлужных впадин;
- симфизит (расхождение тазовых костей на поздних сроках, может привести к инвалидности женщины, требует немедленного хирургического родоразрешения);
- деформации тазобедренных суставов под влиянием возросшей физической нагрузки;
- изменение осанки и искривление позвоночника в пояснично-крестцовом отделе.
Мануальная терапия может применяться для лечения всех этих заболеваний с 30-ой недели беременности. Если у вас присутствуют боли в тазовых костях, то посетите бесплатную консультацию доктора в нашей клинике мануальной терапии. Врач ортопед проведет осмотр, поставит диагноз и даст все необходимые индивидуальные рекомендации по дальнейшему ведению беременности.
По мере необходимости женщине следует оказаться от тяжелых физических нагрузок. Также следует выполнять специальный комплекс упражнений, который поможет подготовиться к родовой деятельности. Носите обязательно дородовый бандаж и откажитесь от обуви на высоком каблуке. Она чрезвычайно негативно влияет на опорно-двигательный аппарат беременной женщины.
Боль в тазовых костях и ногах сзади при ходьбе
Боль в тазовых костях и ногах может быть признаком пояснично-крестцового остеохондроза, сопровождающегося протрузии диска. В этом варианте развития дорсопатии происходит быстрое сдавливание волокна корешкового нерва, приводящее к дальнейшей транзиторной компрессии седалищного нерва.
После выхода от позвоночного столба он направляется к тазобедренному суставу. затем искривляется и уходит в сторону ягодицы. Далее он следует до подколенной ямки по задней поверхности бедра.
При компрессии седалищного нерва сначала появляется боль в тазовых костях сзади, а затем она распространяется по всей поверхности бедра. Может сопровождаться гиперестезиями кожи, покалываниями, чувством ползания мурашек, нарушением чувствительности, онемением.
Впервые появляется боль в тазовых костях при ходьбе внезапно, напрмиер, после наклона туловища. После кратковременного отдыха этот симптом заболевания полностью проходит. Но боль возвращается уже в скором времени. Повторный приступ длится дольше. Затем для его купирования требуется медицинская помощь.
Диагностировать защемление седалищного нерва сможет врач невролог. В нашей клинике невролог ведет первичный бесплатный прием пациентов. Можете воспользоваться этой возможностью и записаться на прием.
Боль в тазовых костях, спине и пояснице
Первое, что можно заподозрить в случае, когда боль в пояснице отдает в тазовые кости, это пояснично-крестцовый остеохондроз. Он может быть изолированным, может сочетаться со спондилоартрозом и нестабильностью положения позвонков, может быть осложненным протрузией межпозвоночного диска или его грыжевым выпячиванием. Для постановки точного диагноза необходим осмотр специалиста. Также важно своевременно сделать рентгенографический снимок и уточнить локализацию патологического процесса.
Длительно существующие боли в тазовых костях и пояснице всегда приводят к развитию разрушительного процесса. боль – это сигнал организма о неблагополучии в том или ином отделе тела. если игнорировать этот сигнал, то разрушение продолжается. И, если на ранней стадии остеохондроз пояснично-крестового отдела позвоночника дает минимальную боль и может быть вылечен быстро и просто, то на поздней стадии человек буквально загибается от боли и требуется длительное лечение.
Если у вас есть боль в спине и тазовых костях, то советуем как можно быстрее обратиться к опытному доктору для проведения диагностики и постановки точного диагноза. Затем можно использвоаться методики мануальной терапии для восстановления здоровья позвоночного столба и тазобедренных суставов. В нашей клинике мануальной терапии мы применяем следующие способы лечебного воздействия:
- тракционное вытяжение позвоночного столба помогает устранить компрессию корешкового и седалищного нерва при пояснично-крестцовом остеохондрозе;
- остеопатия и массаж позволяют восстановить кровоснабжение, отведение лимфатической жидкости и улучшить микроциркуляцию в очаге поражения тканей;
- лечебная гимнастика и кинезиотерапия укрепляют мышечный каркас спины и мышцы нижних конечностей, что способствует быстрому устранению негативных симптомов и предупреждению рисков повторного развития заболевания в будущем;
- рефлексотерапия для запуска процесса регенерации тканей за счет использования скрытых внутренних резервов организма;
- лазерное лечение и друге виды физиотерапии.
Курс лечения может быть разработан только индивидуально. Доктор должен поставить точный диагноз и учесть все сопутствующие проблемы со здоровьем у пациента. Только после диагностики врач сможет поставить диагноз и начать лечение. Пожатому, если вам требуется медицинская помощь, запишитесь на первичную бесплатную консультацию в нашу клинику.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
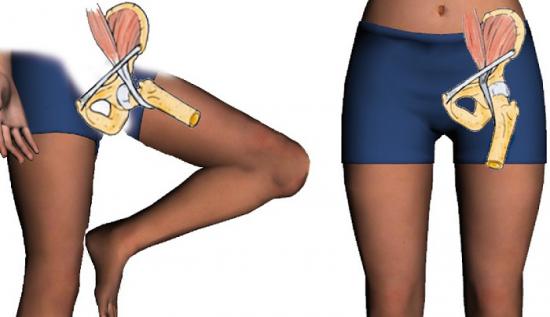
Тазовая кость – часть человеческого скелета, находящаяся у основания позвоночного столба. Таз обеспечивает соединение нижних конечностей с туловищем, является вместилищем и опорой для органов. Это наиболее крупная кость скелета, которая играет важную роль в функционировании опорно-двигательного аппарата, объединяет корпус с нижними конечностями, имеет сложное анатомическое строение, испытывает большие нагрузки.
Кости таза человека
Копчик, две парные тазовые кости, крестец – структуры, образующие основу таза, соединены в тазовое кольцо с полостью внутри, в этой полости расположены жизненно важные органы. До 16–18-тилетнего возраста части тазовой кости и крестцовые позвонки соединяются с помощью хрящей, которые в дальнейшем окостеневают, приводя к сращению костей.

Тазовая кость у женщин более широкая, чем у мужчин и расположена ниже. Крылья подвздошной кости расходятся в стороны для обеспечения наилучшего протекания беременности и родовой деятельности. Различия в анатомии формируются с появлением менархе (первая менструация) под действием половых гормонов. При угнетении функции яичников и снижении продукции эстрогенов женский таз сужается.
Тазовая кость: анатомия и строение
Как устроена тазовая кость? Тазовые кости состоят из трех сросшихся костей, это можно увидеть на фото:
В задней части тазовые кости участвуют в образовании крестцово-копчикового соединения, а в передней они соединены лонным (лобковым) симфизом. Это вертикальное полуподвижное сочленение в виде волокнисто-хрящевого диска. Стабильность поддерживают четыре связки (верхняя, нижняя, передняя, задняя), из которых более мощными являются верхняя и нижняя.
Функции
Тазовое кольцо выполняет следующие функции:
![]()
является центром тяжести скелета;- защищает органы, размещенные внутри тазовой полости от травмирования;
- поддерживает позвоночник в вертикальном положении;
- красный костный мозг участвует в кроветворении.
Не менее важным является поддерживание матки в нужном положении при вынашивании ребенка.
Опора и движение
Местом соединения трех костей таза служит вертлужная впадина, которая круглой связки соединяется с головкой бедра. Она имеет отвесные края, достаточную площадь и прочность, чтобы выдержать давление, и не сломаться под тяжестью верхней части тела.
В перемещениях туловища пространстве тазовый пояс принимает прямое участие. Благодаря анатомическим особенностям таза человек, в отличие от животных обладает прямохождением. Таз обеспечивает равновесие тела, правильное распределение нагрузки, опору для позвоночного столба.
Плавность движений происходит благодаря связкам, наиболее прочными из которых являются подвздошно-бедренные (10 мм в диаметре). Эта группа связок замедляет движения при поворотах и разгибаниях.
Защита
Органы, находящиеся в тазу, надежно защищены массивной костью. К ним относятся:
![]()
прямая кишка;- мочевой пузырь;
- внутренние репродуктивные органы.
Защитная функция особенно важна при вынашивании плода.
Нагрузки на тазовую область
Тазовая область испытывает большие нагрузки, ведь она является центром тяжести всего тела, поэтому давление идет и от верхней части туловища, и от нижней. Давление осуществляется за счет взаимодействия сил гравитации при движениях и действующих сил мышечной ткани таза.
Это особенно выражено при излишнем весе, работе, связанной с поднятием тяжестей. Нагрузки также значительно повышаются в период гестации.
Причины болей в тазу
Как может беспокоить тазовая кость? Боль в тазовом поясе появляется по следующим причинам:
В гинекологической практике надо также отметить климактерический период, когда изменение гормонального фона приводит к вымыванию кальция из костной ткани.
Типичные болезни, прогноз
Как поражается тазовая кость? Заболевания таза можно условно разделить на несколько групп:
- Врожденные аномалии: гипоплазия (врожденный синостоз), инфантильный таз (косое сужение), расхождение лонного сочленения, узкий таз.
- Онкологические заболевания: остеосаркома, хондросаркома, фибросаркома, гистиоцитома. Наихудший прогноз у сарком, поскольку это агрессивные, быстроразвивающиеся виды онкообразований. Но данные формы опухолей встречаются нечасто.
![]()
Воспалительные процессы – наиболее опасная болезнь тазового кольца инфекционного генеза – гематогенный остеомиелит, протекающий с остро выраженными симптомами. На исход влияет возраст пациента, степень запущенности гнойного воспаления, своевременность лечения, масштабы оперативного вмешательства. Неблагоприятный исход у запущенных форм, при которых развилась дистрофия костной ткани.- Дегенеративно-дистрофические заболевания – развиваются по причине нарушения минерального обмена. Наиболее опасное состояние – остеопороз. Исход неблагоприятный: такие болезни способствуют нарушению прочности, а при травмировании приводят к глубокой инвалидности.
Диагноз подтверждается при использовании МРТ, компьютерной томографии, рентгенологического исследования. Как лечебно-диагностическая манипуляция во многих случаях показана пункция и биопсия тазовой кости. Противопоказания: инфаркт, геморрагический диатез, ОНМК, сахарный диабет и сердечная недостаточность в декомпенсированной стадии.
Возможные травмы, прогноз
Травматизм с нарушением целостности костей таза – распространенное патологическое состояние.
Перелом тазовой кости бывает:
- Стабильный – односторонний, двусторонний, изолированный, краевой, при них не разрывается тазовое кольцо.
- Нестабильный – характеризуется разрывом тазового кольца, возможным смещением кости под воздействием нагрузки, бывает ротационно-нестабильный, при котором вертикальная стабильность сохранена (отломки смещаются в горизонтальной плоскости) и вертикально-нестабильный смещенный (отломки смещаются по вертикали).
Основные проявления: резко выраженная болезненность, ограниченность в движениях, гематомы, выступающие отломки, кровопотеря (300–3500 мл). Сосуды костной ткани не спадаются, и остановить кровотечение сложно.
Боли в костях таза во время беременности
Во время вынашивания, нагрузки на таз увеличиваются, особенно во втором третьем триместре. Дискомфорт наблюдается и на ранних сроках гестации, но обусловлен он не излишним давлением, как на поздних сроках, а выраженной нехваткой кальция в организме матери.

Незадолго до родов происходит незначительное (1,5–2 см) расхождение тазовых костей за счет размягчения хрящей лонного сочленения. Это нужно для того, чтобы малыш легче проходил по родовым путям. Тазовые кости даже после легких родов будут возвращаться в свое физиологическое положение еще долгое время, в среднем на это уйдет до восьми недель. Послеродовое схождение костных структур таза сопровождается выраженной болезненностью.
Профилактика болезней и травм
В целях профилактики заболеваний и травмирования тазового пояса необходимо укреплять кости, развивать мышцы.
- плавание;
- конный спорт;
- езда на велосипеде;
- упражнения на тренажерах.
Данные занятия способствуют равномерной нагрузке на разные группы мышц, помогают избежать перекоса таза, формируют правильную осанку и стройную фигуру. Все тренировки должны проходить под руководством и наблюдением опытного тренера.
Советы врача
Сохранить здоровье опорно-двигательного аппарата, в частности тазобедренного сустава, поможет:
- правильное распределение физических нагрузок;
- контроль веса;
- полноценное питание, богатое кальцием и другими микроэлементами, рекомендуются зеленые овощи, бобовые, грецкие орехи, рыба.
При травмах нельзя затягивать с обращением в медицинское учреждение. От этого во многом зависит, насколько полноценно удастся восстановить утраченные функции. Тоже касается и грамотной реабилитации, особенно для людей в пожилом возрасте, когда процесс срастания костных тканей затруднен сопутствующими болезнями и нарушениями.

Болезни поясницы знакомы практически каждому взрослому человеку. Они обычно развиваются постепенно, давая периодически болевой синдром, который поначалу проходит самостоятельно, без применения фармаколочгеиские препаратов. Но по мере своего развития болезни позвоночника и поясницы начинают существенно ухудшать качество жизни человека. Становится трудно, а порой и невозможно, совершать определённые действия. Большинство современных людей, которые не увлекаются физкультурой, в возрасте 40 – 45 лет уже не могут наклонившись вперед себя и сохраняя прямые ноги, дотронуться ладонью до поверхности пола. Хотя в норме гибкость позвоночного столба должна позволять человеку делать это без особых усилий.
В чем причина утраты гибкости и почему все настойчивее с возрастом начинают беспокоить боли в области поясницы? Какие причины могут способствовать развитию болезней поясницы и чем опасны эти состояния. Обо всем поговорим в этом материале. Здесь также даны актуальные советы по проведению эффективного и безопасного лечения.
Болезни поясницы спины подразделяются на воспалительные, дегенеративные дистрофические, травматические, инфекционные, опухолевые, ревматические. Каждая группа подразделяется по месту локализации, степень поражения тканей, периоду своего течения.
У современного человека чаще развивается дегенеративная дистрофическая болезнь межпозвоночных дисков (остеохондроз) и её осложнения, такие как протрузия, межпозвоночная грыжа, экструзия и т.д. На втором месте стоят травматические поражения и их последствия. Чрезмерное растяжение связочного и сухожильного аппарата приводит к нестабильности положения тел позвонков, их соскальзыванию, ретролистезу и антелистезу. Все это негативно сказывается на состоянии спинного мозга. Смещение или нестабильность положения тела позвонка приводит к сужению спинномозгового канала. В результате этого нарушается иннервационная функция вегетативной нервной системы, развиваются многочисленные соматические заболевания.
Немногим пациентам известно такое название болезни поясницы как спондилоартроз, поскольку такой диагноз врачи общей практики ставят крайне редко. Нужно обладать определённым опытом и специальными знаниями, чтобы на обычном рентгенографическом снимке увидеть характерные изменения на суставных поверхностях межпозвоночных фасеточных и дугоотросчатых сочленений костей. Но тем не менее, деформирующий спондилоартроз встречается очень часто. Именно он ограничивает подвижность и резко снижает гибкость позвоночного столба.
Далее в статье разберем и другие болезни поясницы спины, названия которых могут оказаться для вас незнакомыми. Но они встречаются довольно часто. И во многих случаях при их развитии врач ставит пациенту ошибочный диагноз остеохондроза. Поэтому проводимое лечение в большинстве случаев не приводит к полному выздоровлению, а переводит патологию в хроническую форму.
Причины болезней поясницы
Существуют разнообразные причины болезней поясницы, но все они сводятся к тому, что на ткани оказывается патогенное воздействие факторов риска. Именно их разберем в первую очередь. Итак, заполучить болезнь поясницы высока вероятность у следующих пациентов:
- ведущих малоподвижный образ жизни и занятых преимущественно сидячим трудом;
- имеющих избыточную массу тела;
- страдающих от нарушения обмена веществ и замедления процессов метаболизма;
- избегающих регулярных физических нагрузок на мышечный каркас спины и поясницы;
- не считающих необходимостью следить за своей осанкой, постановкой стопы и выбором соответствующей обуви для повседневной носки и занятий спортом;
- неправильно организующих свое рабочее и спальное место;
- занимающихся тяжелой атлетикой;
- выполняющих тяжелую физическую работу, связанную с подъемом и переносом различных тяжестей и грузов.
Ведущая причина развития болезней поясницы – дегенеративные дистрофические изменения в хрящевых тканях позвоночного столба. Спусковым механизмом является нарушение диффузного питания. Природой устроено так, что межпозвоночные диски нуждаются в большом количестве жидкости, но при этом не имеют собственной капиллярной кровеносной сети. Они могут получать жидкость и питание с помощью диффузного обмена с окружающими мышцами и с замыкательной пластинкой, расположенной между ним и телом позвонка.
Диффузный обмен происходит только в момент работы мышц. Для этого на них должна оказываться регулярная достаточная физическая нагрузка. При сокращении миоциты выделяют жидкость. Она усваивается хрящевой тканью фиброзного кольца (наружной оболочки) межпозвоночного диска. При сжатии межпозвоночный диск также выделяет жидкость. В ней растворены продукты распада и окисления, метаболиты. Они усваиваются миоцитами, передаются в венозный кровоток и отправляются к клеткам печени для очищения и деактивации. Так все работает при физиологической норме.
Если мышечный каркас не нагружен и не работает, то постепенно фиброзное кольцо межпозвоночного диска утрачивает жидкость и обезвоживается. Это становится причиной потери эластичности и прочности. Его поверхность покрывается трещинами, которые заполняются отложениями солей кальция. В результате кальцинации фиброзное кольцо утрачивает способность получать жидкость при диффузном обмене с окружающими мышцами. Оно начинает забирать жидкость из пульпозного ядра, которое поддерживает нормальную высоту и форму межпозвоночного диска. Формируется протрузия (уменьшение высоты и увеличение занимаемой площади).
Дегенеративные дистрофические изменения в межпозвоночных дисках провоцируют остеохондроз, дорсопатию, протрузию и межпозвоночную грыжу. Они становятся вероятной причиной люмбалгии и люмбоишиалгии.
Помимо дегенеративных дистрофических изменений в области поясницы часто происходит деформация связочного и сухожильного аппарата. Связки утрачивают свою удерживающую способность. При этом тела позвонков могут смещаться относительно друг друга. Происходит разрушение фасеточных и дугоотросчатых суставов. Могут развиваться такие заболевания как спондилоартроз, спондилит, ретролистез и антелистез.
Воспалительная реакция может быть асептической, инфекционной и ревматоидной (аутоиммунной). Ревматоидные болезни поясницы – это болезнь Бехтерева, системная красная волчанка, ревматоидный спондилоартрит.
Травмы спины могут привести к компрессионному перелому тела позвонка, трещине остистого отростка, растяжению и разрыву связок, сухожилий и мышц. Другие причины развития болезней поясницы – опухоли, метастазы, туберкулез, искривления позвоночника и т.д.
Признаки и симптомы болезней поясницы
Первые признаки болезни поясницы могут выражаться в систематическом появлении боли. Симптомы болезни поясницы могут сначала появляться после непривычных физических нагрузок и проходить после непродолжительного отдыха. Затем они проходят только после приема фармакологических препаратов. При дальнейшем развитии для уменьшения боли требуется медицинская помощь.
Помимо болевого синдрома при болезнях поясницы могут присутствовать и другие проявления:
- нарушение подвижности, скованность, особенно в утренние часы, сразу после пробуждения;
- снижение гибкости и выносливости позвоночного столба;
- онемение отдельных участков нижних конечностей и передней брюшной стенки;
- слабость в ногах и их повышенная утомляемость при привычных физических нагрузках;
- парестезии, сосудистые патологии нижних конечностей;
- нарушение функции внутренних органов брюшной полости и малого таза.
При появлении подобных симптомов следует обратиться на прием к неврологу или вертебрологу. Эти доктора занимаются лечением болезней поясницы. Они проведет обследование, поставят точный диагноз и назначат эффективное лечение.
При каких болезнях болит поясница
Боль в пояснице – признак болезни, которая может поражать разные структурные части. Вот при каких болезнях болит поясница:
- болезнь Бехтерева – образование анкилостомозов между телами позвонков и утрата подвижности позвоночным столбом;
- дегенеративное дистрофическое заболевание межпозвоночных дисков (остеохондроз) и его осложнения в виде межпозвоночной грыжи и протрузии;
- деформирующий спондилоартроз (разрушение хрящевого слоя в фасеточных и дугоотросчатых суставах);
- разрушение подвздошно-крестцовых сочленений костей;
- симфизит и расхождение тазовых костей (встречается в основном у беременных женщин);
- перекос костей таза, синдром короткой ноги;
- туберкулез или опухоль позвоночного столба.
также боли могут быть отраженного характера, развивающиеся при заболеваниях внутренних органов брюшной полости. Поэтому необходимо проводить дифференциальную диагностику с почечной и печеночной коликой, желчнокаменной болезнью, язвой желудка и двенадцатиперстной кишки, язвенным неспецифическим колитом и т.д.
Не занимайтесь самостоятельной диагностикой и лечением, обращайтесь своевременно за медицинской помощью.
Болезнь суставов поясницы
Болезнь суставов поясницы называется спондилоартроз или спондилоартрит. В первом случае процесс носит хронический разрушительный характер. При развитии артрита наблюдается воспаление. Часто спондилоартрит становится спусковым крючком для развития спондилоартроза.
При разрушении межпозвоночных суставов сначала истончается хрящевой синовиальный слой. Затем он полностью разрушается начинают формироваться остеофиты на суставных поверхностях костей. В запущенной форме спондилоартроз может привести к полной утрате подвижности в поясничном отделе позвоночника.
Болит поясница и пятка – что за болезнь
Что за болезнь, при которой болит поясница и пятка – этот вопрос часто задают пациенты с остеохондрозом в запущенной форме. Следует понимать, что межпозвоночные диски осуществляют амортизационную функцию и защищают от компрессии корешковые нервы, выходящие из спинномозгового канала через боковые фораминальные отверстия.
Эти корешковые нервы участвуют в иннервации нижних конечностей. Самый крупный нерв, выходящий из пояснично-крестцового нервного сплетения – седалищный. Он проходит через грушевидную мышцы в ягодичной зоне, спускается по задней поверхности бедра в подколенную ямку и там разделяется на малоберцовую и большеберцовую ветви. В дальнейшем он участвует в иннервации пятки, ступни и пальцев ног. Поэтому при защемлении седалищного нерва на уровне выхода из позвоночного канала, нервного сплетения или грушевидной мышцы наблюдается боль в пояснице и пятке. Болезнь называется ишиас или люмбоишиалгия.
Лечение болезней поясницы
Начинать лечение болезней поясницы необходимо с проведения дифференциальной диагностики. После постановки точного диагноза разрабатывается индивидуальный план терапии. В запущенных случаях показано хирургическое вмешательство. Но большинство дегенеративных дистрофических процессов поддается консервативному лечению.
Например, при остеохондрозе и его осложнениях хирургическая операция не приносит выздоровления. Она лишь позволяет удалить грыжу диска. Т.е. устраняется последствие болезни, а не причина. Соответственно, вскоре после проведения хирургической операции у пациента развивается повторная грыжа диска.
Между тем можно использовать для лечения болезней поясницы методы мануальной терапии, остеопатию, физиотерапию, рефлексотерапию, лечебную гимнастику и кинезиотерапию. Все эти методы позволяют полностью восстановить физиологическую структуру тканей и запустить процесс естественной регенерации.
В частности, с помощью остеопатии можно восстановить нормальное положение тел позвонков, запустить процесс усиления кровоснабжения и микроциркуляции лимфатической жидкости в очаге поражения. Массаж улучшает эластичность мышц, связок и сухожилий, повышает проницаемость хрящевой ткани межпозвоночных дисков.
Лечебная гимнастика укрепляет мышечный каркас, устраняет застойные явления, запускает процесс диффузного питания. Кинезиотерапия позволяет купировать избыточное напряжение в мышцах. Рефлексотерапия запускает процесс регенерации тканей. Физиотерапия ускоряет восстановление здоровья позвоночного столба.
Использовать для лечения болезней поясницы фармаколочгеиские препараты на рекомендуется. Это не дает положительного результата и отрицательно сказывается на общем состоянии организма человека.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:





