Боли в пояснице и парез нижних конечностей
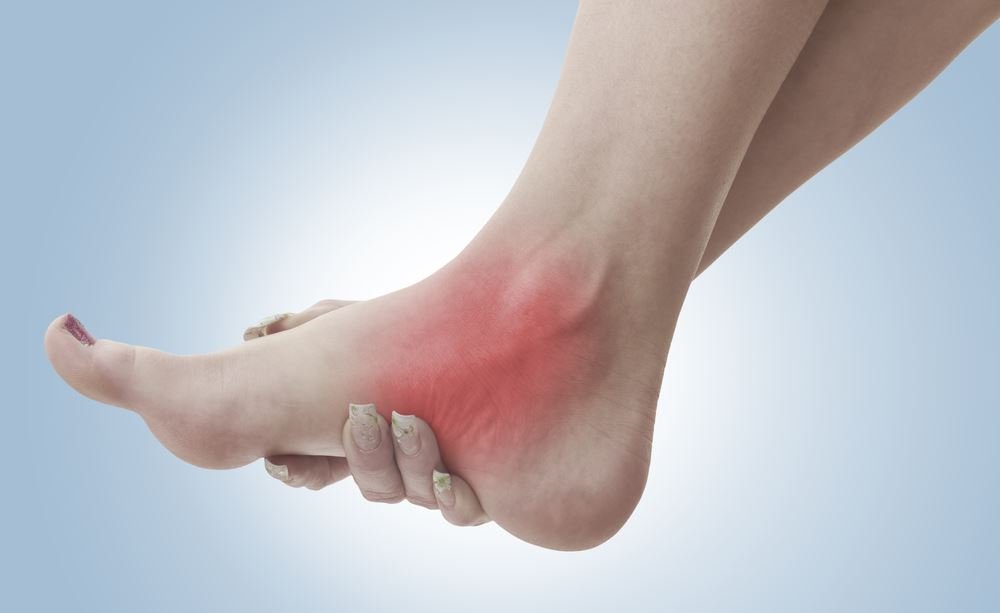
Парез стопы – это достаточно неприятное состояние, при котором пациент не может в полной мере управлять своей ногой. При парезе стопы ноги присутствует ощущение онемения, нет возможности поднять носок или опустить. Ступня свисает и при ходьбе зацепляется за разные предметы, что вызывает нервозность.
Парез стопы при грыже поясничного отдела позвоночника может развиваться как при консервативном лечении, которое не является эффективным и адекватным, так и после неудачно проведенной хирургической операции по иссечению грыжевого выпячивания. В обоих случаях без специальной реабилитации восстановить нормальную функциональность мышц сгибателей и разгибателей в стопе не удастся. Ступня будет продолжать безвольно свисать, при ходьбе это будет создавать дополнительные неудобства.
Лечить парез стопы при грыже позвоночника можно только одним способом – с помощью методов мануальной терапии. Не верьте тем врачам, которые говорят, что существуют фармаколочгеиские препараты, помогающие восстановить иннервацию и вылечить грыжу позвоночника. Таких средств нет. Разрекламированные хондропротекторы не оказывают даже 1 % от потенциально возможного лечебного действия. Это связано с тем, что они не могут проникнуть в очаги поврежденной хрящевой ткани в фиброзном кольце межпозвоночного диска.
Что является причиной появления грыжи? Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков. Почему они появляются? Потому что у них нет собственной кровеносной сети и они могут получать жидкость и питательные вещества только при диффузном обмене с окружающими мышечными волокнами. А если мышцы не работают, то диффузный обмен прекращается. Фиброзное кольцо межпозвоночного диска сначала обезвоживается, затем растрескивается и покрывается плотным слоем солей кальция. На этой стадии оно полностью утрачивает способность впитывать жидкость, выделяемую окружающими мышцами. При тотальном обезвоживании фиброзное кольцо лопается и через образовавшуюся трещины выпадает фрагмент пульпозного ядра. Это и есть межпозвоночная грыжа.
Какими образом могут проникнуть хондропротекторы в ткань фиброзного кольца, если жидкость, выделяемая мышцами, не усваивается? Никаким. Поможет только внутри позвоночное введение фармакологического препарата. Но это чревато негативными последствиями вплоть до полной парализации нижней части тела человека. Хотя есть и другой выход. Это мануальная терапия, которая в сочетании с остеопатией, рефлексотерапией и кинезиотерапией восстанавливает способность фиброзного кольца усваивать жидкость, выделяемую мышцами. В этом случае имеет смысл делать инъекции хондропротекторов. Но вот только процесс восстановления фиброзного кольца в таком случае успешно пройдет и без них. Не стоит тратить значительные суммы денег на фармаколочгеиские препараты, которые по сути могут оказаться совершенно бесполезными.
Лечить парез стопы нужно начинать с восстановления целостности межпозвоночного диска. А уже после этого можно провести курс реабилитации, в ходе которого будет полностью восстановлена чувствительность и работоспособность стопы.
Причины пареза стопы
Существуют разнообразные причины пареза стопы, однако лидирует среди них все-таки межпозвоночная грыжа пояснично-крестцового отдела позвоночника. Так называемая полая стопа может сформироваться при поражениях церебральных структур. Напрмиер, выраженный парез стопы, который в буквальном смысле этого слова не дает ходить, развивается у детей с детским церебральным параличом. Также эта патология может возникать после менингита, энцефалита, у лиц, перенесших инсульт или транзиторное нарушение мозгового кровообращения.
При радикулопатии парез стопы развивается не сразу. Для этой патологии характерны следующие этапы:
- первичная компрессия корешковых нервов, ветви которых отвечают за иннервацию мышц стопы и голеностопа (при этом возникает острая боль в области поясницы, крестца и передней поверхности голени);
- вторичное воспаление с отечностью мягких тканей в очаге защемления корешка и потенциальным нарастанием компрессии (возникает парестезия в области бедра и голени, появляется стреляющая боль в области пятки);
- дистрофия нервного волокна (появляется ощущение онемения в области ягодицы, бедра, голени, снижается мышечная сила);
- атрофия нервного волокна (появляется бледность кожных покровов нижней конечности, возникает парез стопы).
На любом этапе возможно консервативное лечение патологии. Умеренный парез стопы можно вылечить с помощью массажа, лечебной гимнастики и методов мануальной терапии.
А теперь поговорим о настоящих причинах пареза стопы – о том, какие патологические изменения приводят к тому, что мышцы перестают слушаться. Итак, парез стопы появляется в результате действия следующих патологических факторов:
- при атрофии нервного волокна не передается импульс из двигательного центра в головном мозге;
- миоциты не сокращаются в ответ на команду;
- аналогичным образом не происходит расслабления мышечного волокна;
- поражается одновременно и чувствительное нервное волокно, поэтому парез сопровождается ощущением онемения;
- по мере того, как происходит ухудшение иннервации сосудистой стенки кровеносного русла, начинается вторичная атрофия мышечного волокна;
- на фоне снижения мышечной массы в области стопы утрачивается двигательная функция.
Поэтому запускать парез стопы ни в коем случае нельзя. Чем дольше он продолжается, тем сложнее будет проводить реабилитацию и восстанавливать все функции стопы.
Симптомы заболевания парез стопы
Парез стопы – это заболевание вегетативной или центральной нервной системы, которое проявляется в виде отсутствия проводимости нервного импульса. В большинстве случаев парез мышц стопы у взрослого человека развивается как осложнение длительно протекающего без лечения остеохондроза пояснично-крестцового отдела позвоночного столба. Внезапно человек начинает ощущать жгучие боль в нижней части голени, которые распространяются по стопе. После даже непродолжительной ходьбы неприятные ощущения усиливаются.
Вялый парез стопы сначала проявляется в том, что возникает ощущение онемения ноги. Временами может казаться, что не чествуешь, как наступаешь на ногу. Но сначала все эти ощущения проходят спустя несколько минут. Затем продолжительность приступа онемения нарастает. Это происходит до тех пор, пока чувствительность не будет утрачена совсем. На этой стадии начинает утрачиваться моторная функция. Негативное влияние на мышцы сгибатели и разгибатели приводит к тому, что стопа повисает. Пациент больше не может её согнуть, свершать вращательные движения. При ходьбе стопа не амортизирует оказываемые нагрузки, а словно проваливается. Это вызывает панику, хромоту, желание пользоваться посторонней помощью при передвижении. Постепенно пациенты полностью отказываются от самостоятельной ходьбы. Это только ухудшает состояние.
Клинические симптомы пареза стопы включают в себя:
- чувство онемения;
- мышечную слабость;
- невозможность совершать движения стопой;
- плоскостопие или косолапость;
- несостоятельность пальцев невозможно ими двигать);
- бледность кожных покровов;
- снижение уровня наполненности пульсовой волны на внутреннем своде стопы.
Для диагностики используется метод электронейрографии и электромиографии. Для уточнения локализации межпозвоночной грыжи применяется МРТ обследование. После проведенной диагностики врач сможет разработать индивидуальный курс лечения.
Парез сгибателей и разгибателей
Стопа человека – это сложная часть опорно-двигательного аппарата. За счет мышечных сводов она амортизирует оказываемую при ходьбе нагрузку, обеспечивает возможность совершать шаги. Парез нерва стопы может затронуть как полностью все ткани, так и отдельные группы мышц. Чем выше уровень поражения нервного волокна, тем выше вероятность развития полной неработоспособности стопы ноги.
Парез сгибателей стопы проявляется в том, что человек не может согнуть стопу, подтянуть пальцы по направлению к наружной поверхности голени. При попытке совершить подобные движения стопа безвольно повисает.
Парез разгибателей стопы — это невозможность разогнуть полностью стопу, вытянуть пальцы в сторону, противоположную наружной поверхности голени. Чаще всего в клинической практике встречаются случи поражения обеих групп мышц.
Как лечить парез стопы
Перед тем, как лечить парез стопы, нужно диагностировать то заболевание, которое его спровоцировало. Парез не является изолированной патологией нервной системы. Исключение составляют те случаи, когда произошло пересечение нерва в области голеностопного сустава. Но и в этой ситуации страдает только одна какая-то группа мышц.
Лечение пареза стопы начинается с терапии основного заболевания. Если это грыжа позвоночника или радикулопатия на фоне пояснично-крестцового остеохондроза, то сначала нужно восстановить диффузное питание хрящевой ткани межпозвоночного диска. Для этого применяется мануальная терапия, остеопатия, лечебная гимнастика, рефлексотерапия и т.д.
Для лечения пареза стопы в домашних условиях можно использовать комплекс лечебной гимнастики, разработанный индивидуально для пациента и самомассаж. Никакие фармаколочгеиские препараты для этих целей использовать не стоит.
Реабилитация и восстановление при парезе стопы
Реабилитация при парезе стопы должна проводиться в специализированной клинике мануальной терапии. Там врач разрабатывает индивидуальный курс с учётом того, какая причина послужила развитию данного патологического процесса.
Восстановление при парезе стопы возможно при использовании следующих методов воздействия:
- остеопатия – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения, что усиливает трофику всех тканей;
- массаж – для купирования гипертонуса и улучшения кровоснабжения в мышечной ткани;
- рефлексотерапия – для запуска процессов регенерации пораженного нервного волокна за счет задействования скрытых резервов человеческого организма;
- кинезиотерапия – для восстановления работоспособности всех групп мышц стопы;
- лечебная гимнастика – для восстановления функции нижней конечности.
Также применяется физиотерапия, лазерное воздействие, мануальная терапия и многое другое.
Особе значение имеет правильно проводимый массаж при парезе стопы, поскольку именно эта манипуляция позволяет восстановить чувствительность и работоспособность этой части тела. Можно делать самостоятельный массаж, но только по той схеме, которая будет разработана доктором. Самостоятельно разминать ступню не рекомендуется. Можно неловкими движениями нарушить даже тот минимальный кровоток, который сохранился в пораженных тканях.
Полное восстановление пареза стопы при грыже позвоночника возможно только при комплексном подходе. Сроки реабилитации могут растягиваться от 3 до 8 месяцев. Важно подобрать хорошую клинику мануальной терапии и полностью выполнять все рекомендации лечащего врача.
Имеются противопоказания, необходима консультация специалиста.
Мозг человека является главным центром, откуда отправляются сигналы на периферию, к другим органам, и органы откликаются на приказы головного мозга. Однако при определенных обстоятельствах сигналы могут не проходить в нужный момент к одному или нескольким частям организма человека. И тогда эта часть организма постепенно атрофируется, если не находится нужное лечение.

Так у человека возникают неприятные симптомы — парезы конечностей, рук или ног. Сложный механизм данного явления требует детального рассмотрения.
Парезы конечностей как симптом заболевания
Парез конечностей наступает вследствие нарушений работы головного или спинного мозга. Тех его участков, которые отвечают за двигательную активность. При этом мышцы рук и ног перестают слушаться, что не позволяет человеку свободно передвигаться. Очень часто такое состояние провоцирует инсульт.
В международной классификации болезней (МКБ-10) иногда такую патологию относят к коду R 29.8 — другие и неуточненные симптомы и признаки.
При парализации ноги и стопы очень трудно сгибается бедро, пропадает чувствительность. Если произошел парез рук, то становится заметным уменьшение движений. Человек даже не может осуществить обычного рукопожатия.
При длительной парализации мышцы начинают атрофироваться, и восстановить их функции будет все сложнее. Для этого потребуется специальное лечение, массаж и ЛФК.

Виды парезов
Специалисты классифицируют несколько видов парезов.
Это зависит от нескольких факторов:
- мышечная сила;
- места поражения;
- в зависимости от количества пораженных конечностей.
Мышечная сила разделяется по бальной системе:
- Отсчет начинает от 5 баллов. При этом не должно быть заметно никаких двигательных нарушений. Пациент является совершенно здоровым в этом направлении.
- При 4 баллах проявляется небольшое нарушение работы мышц, но они еле заметны. Это легкий парез.
- Если выставляется 3 балла, значит ухудшение мышечной функциональности стало заметнее. Случаются моменты, когда часть руки или ноги не слушается.
- При определении 2 баллов тяжело сгибать руки и ноги.
- 1 балл характеризует тяжелую стадию парализации. Для любых движений необходимо прилагать большую силу воли.
- Полный паралич означает 0 баллов и человек становится полностью обездвиженным.
При определении места наступления парализации различают:
- Спастический парез, еще его называют центральным. В этом случае у человека парализуется одна сторона тела. При этом будут парализованы рука и нога, с одной правой или левой стороны. Этот вариант пареза характеризуют неравномерным или частичным изменением тонуса мышц.
- Периферический парез (или вялый парез) происходит из-за поражения клеток головного мозга. При нем пропадают все рефлексы, мышцы не слушаются. Еще человек становится полностью обездвиженным. Впоследствии мышцы полностью атрофируются.
- Смешанный парез объединяет в себе признаки вялого и центрального парезов.

Виды парезов могут определяться по количеству пораженных конечностей:
- Монопарез. В этом случае страдает только одна конечность.
- Гемипарез. Тогда поражена одна сторона. Левосторонний или правосторонний парез.
- Парапарез. Это когда парализован верх или низ, верхний парез и нижний парез.
- Тетрапарез. В этом случае происходит полная парализация всех рук и ног.

Виды парезов характеризуется характерными симптомами.
Симптомы пареза конечностей
Парез, как и другое заболевание имеет свои симптомы. Их можно выявить при осмотре пациента и проведении исследования.
Симптомы, которые имеет пареза конечностей:
- У человека меняется походка. Она становится неуверенной и похода на переваливание из стороны в сторону. Пациенту очень трудно вставать. Возникают затруднении при любом движении или передвижении, нарушение координации (атаксический синдром).
- Мышцы на руках и ногах ослабевают. Резко снижается или повышается тонус мышц.
- Стопа провисает и не слушается.
- Может проявиться патологический стопный рефлекс.
- При проведении по подошве ногпальцы могут резко разгибаться.
- Ухудшается работа системы кровообращения. Это происходит из-за неподвижного образа жизни и атрофии стенок сосудов. Из-за этого и будет плохо работать сердце.
- Паралич конечностей может сопровождаться парализацией внутренних органов. Особенно этому подвержена пищеварительная система.
Даже не специалист может определить, что у человека парализовало конечности. Но только врач установит причину и назначит лечение.
Как происходит диагностика?
Для выявления причины и вида парализации понадобится консультация нескольких специалистов:
- Нейрохирурга.
- Психиатра.
- Пульмонолога.
- Психоневролога.
- Отоларинголога.
Из методов исследования обязательно используют:
- компьютерную томографию;
- магнитно-резонансную томографию;
- нейроносонографию;
- рентгеноскопию.
Проверяются рефлексы конечностей, обследуется головной мозг. После этого может быть выявлена причина парализации. Основным специалистом, который выбирает диагностику и лечение является невролог.

Чем отличается паралич от пареза?
Врачи различают эти два понятия по степени поражения организма человека.
Парез – это ухудшения работы мышц, затруднение в движениях. Но все-таки при приложении определённых усилий человек может передвигаться сам или с помощью.
Паралич заключается в полной неспособности к передвижению. Человека могут переносить, но он не может двигать руками или ногами.

Причины пареза
Чаще всего парализацию провоцирует поражение нейронов в коре головного мозга.
Но могут быть выявлены и другие факторы, которые спровоцируют парез конечностей:
- Опухоли головного мозга или воспалительные процессы в головном мозге.
- Нарушение работы сосудистой системы, кровоизлияния в мозг (спинальный инсульт).
- Нервная болезнь, которая называется эпилепсией.
- Болезни центральной нервной системы (ДЦП, склероз, сирингомиелия и другие).
- Атрофия мышц.
- Сложные инфекции, которые попали в организм.
- Гнойный очаг в организме, который способен вызвать заражение крови или распространение воспаления во всем организме.
- Сложные травмы, которые могут задеть череп, позвоночник, травмы спинного или головного мозга.
- Нарушение обменных процессов (диабет).
Причины парализации могут носить индивидуальный характер.
Лечение пареза
Для лечения пареза конечностей используют несколько способов. Их должны подбирать каждому пациенту индивидуально. В зависимости от возраста, состояния здоровья и причины парализации.
Для этого используют:
- лекарственные препараты;
- лечебный массаж;
- оперативное вмешательство;
- специальная физкультура.
Выбор лекарственных препаратов должен делать только врач. Они будут зависть от причины парализации.
При парализации обычно используют:
- Миорелаксанты – в виде укола или мазей Сирдалуд, Сибазон, Мидокалм, Тизанидин.
- Спазмолитики – в виде таблеток или уколов Оксивент, Пирен, Дротаверин.
- Прозеин, который не оказывает центральное действие. Его используют при парезах и многих других сложных болезнях.
- Нестероидные противовоспалительные средства. Их довольно много названий, но подбирать их должен только врач.
- Обязательно назначается витаминный комплекс. Он должен способствовать улучшению состоянию иммунитета.
Дозы и длительность приема подберет лечащий врач, для каждого пациента индивидуально.
Для лечения парализации могут использовать физиотерапию. Любой метод, который назначит врач.
Методы физиотерапии:

- лечебный массаж;
- гальванотерапия, используется электрический ток низкого напряжения;
- дарсонвализация — применение импульсного переменного высокочастотного тока;
- индуктометрия — применяется лечебные свойства магнитного поля;
- магнитотерапия — низкочастотное магнитное поле;
- микроволновая терапия и лазерная терапия;
- терапия с применением электромагнитного поля высокой частоты;
- электросон, электростимуляция, электрофорез;
- криотерапия и УФО-терапия;
- ультразвуковой фонофорез.
ДЭНАС – это специальный прибор, который воздействует с помощью импульсов на центральную нервную систему. Его используют при парезах, инсультах. Лечение проводится курсами.
Используют аппарат для разных частей тела:
- На волосистой части головы.
- От переносицы до 2 шейного позвонка.
- От уха до уха.
- В зоне сонных артерий.
- Непосредственно на парализованных конечностях. Если одна здоровая над ней также, но в определенных дозах.
- В шейно-воротничковой зоне.
Это будет способствовать восстановлению двигательной функции, поможет нормализовать давление. Но перед этим лучше получить консультацию лечащего врача.

Все упражнения должны способствовать восстановлению пострадавших мышц.
Есть общий курс, который подойдет всем пациентам при парезе нижних конечностей:
- Упражнение № 1. Попеременно поднимать ногу. Когда нога поднята нужно вдыхать. Пациент при этом лежит на спине.
- Упражнение № 2. В том же положении человек поднимает ноги и притягивает их к груди. Делается это попеременно каждой ногой. Притягивать к груди нужно как можно ближе.
- Упражнение № 3. Рисовать в воздухе ногами круги или восьмерки. Делается это каждой ногой отдельно.
- Упражнение № 4. Пациент должен представить, что он плывет брасом и делает при этом необходимые движения ногами.
- Упражнение № 5. Нужно сгибать и разгибать пальцы ногах.
- Упражнение № 6. Подтягивать стопы ног ближе к себе, насколько это возможно.
- Упражнение № 7. Крутить стопами ног.
- Упражнение № 8. Имитировать езду на велосипеде.

Основное исходное положение является лежание на спине. Но в зависимости от состояния пациента и прогресса в занятиях пациент может сидеть, при выполнении некоторых упражнений.
Заниматься лечебной физкультурой необходимо регулярно. Длительность тренировки составляет около 20 минут. Но на первых порах не более 10 минут. Повтор упражнений доходит до 3 – 4 раз. Нагрузку можно постепенно увеличивать. При этом нужно сделать за артериальном давлением и не переусердствовать.
Лечение новорожденных
Для выбора способа лечения необходимо обязательно обращаться к врачу. Для новорожденных только специалист подбирает метод лечения пареза конечностей.
Специалист проводит обследование и выявляет причину парализации. На основании этих выводов проводится:
- медикаментозная терапия;
- лечебный массаж;
- лечебную физкультуру или гимнастику;
- физиотерапевтические процедуры;
- операция;
При этом нужно учитывать возраст малыша. Некоторые операции можно проводить только взрослым. Но родители не должны отказываться от профилактических мер не при каких обстоятельствах.
Народная медицина
Не исключается использование народной медицины при лечении пареза конечностей в домашней обстановке. Но это должен быть не единственный способ лечения. Все методы согласовываются с врачом и только после этого применяются.
Рецепты народной медицины:
- Прием во внутрь отвара ромашки. Его пьют как травяной чай.
- Отвар шиповника, в него можно добавлять боярышник. Но нужно контролировать количество употребляемого напитка. Они имеют мочегонный свойства.
- Лечение соком сельдерея и свеклы. Можно добавлять морковный сок.
- Настойка валерианы пригодится в виде растирки. Ее втирают непосредственно в больное место.
- Контрастный душ. Начинать понижать температуру нужно постепенно и доводить длительность процедуры можно до минут.
Профилактика
Парез конечностей можно предотвратить. Для этого нужно всю жизнь заниматься физкультурой желать зарядку. Это будет способствовать общему укреплению здоровья. Но необходимо понимать, что сложные болезни могут спровоцировать парализацию рук и ног.
Поэтому после получения травм и перенесенных болезней нужно уделять большее время профилактическим мерам:
- Отказаться от вредных привычек.
- Следить за артериальным давление.
- Своевременно обращаться к врачу, при любых изменениях в работе опорно-двигательного аппарата.
- Контролировать работу сердечно-сосудистой системы. Особенно это касается людей после лет.
- Регулярно проходить медицинские осмотры.
Прогноз развития пареза конечностей
Прогноз и полное излечение пареза зависит от многих факторов. Вылечить полностью парезы сложно, но возможно. Необходимо строго придерживаться советам и рекомендациям лечащего врача.
На это будет влиять:
- возраст больного;
- степень парализации;
- виды пареза;
- принимаемое лечение;
- сила воли самого больного.
Где лечат парез нижних конечностей Москве и Санкт-Петербурге?
Для достижения положительного результата нужно обращаться в специализированные клиники. Они есть во многих городах России.
В Москве лечение пареза могут предложить:
В Санкт-Петербурге такие учреждения находятся на:
Отзывы о лечении пареза нижних конечностей




- Причины
- Симптоматика
- Диагностика
- Лечение
- Медикаментозные средства
- Оперативные методы
- Профилактика

Причины
Обычно боль в пояснице возникает при сдавлении спинномозговых корешков в области позвоночного столба.
Как правило, причиной тому являются:
Реже причиной подобного болевого синдрома являются патологии внутренних органов:
Симптоматика
В запущенных стадиях боль в пояснице отдает в ногу как на стороне поражения, так и на противоположной. Причиной тому значительное нарушение кровообращения при массивном сдавлении спинномозговых артерий. Так, к указанным симптомам присоединяется перемежающаяся хромота, проявляющаяся в виде онемения или слабости ног в процессе ходьбы, из-за чего пациентам приходится постоянно останавливаться.
Одновременно с перечисленными симптомами возникает половая дисфункция – импотенция.
Диагностика
Диагностические мероприятия при болях в пояснице включают:
При подозрении на боли вследствие патологий внутренних органов проводят ультразвуковое исследование брюшной полости, а также комплекс лабораторных исследований (клинический анализ крови, амилаза, креатинин, С-реактивный белок и пр.).
Лечение
В острый период больным назначается покой в виде постельного режима или частичного ограничения физической активности (зависит от выраженности болевого синдрома). Также пациентам рекомендуется непостоянное ношение корсетов, бандажей и прогревание сухим теплом (подогретая ткань, соль или песок).
В межприступный период рекомендуется мануальная и иглорефлексотерапия, а также массаж и физиотерапевтические процедуры (электрофорез, грязелечение, УВЧ и пр.). Для сохранения подвижности позвоночного столба пациентам необходимо заниматься лечебной гимнастикой.
Медикаментозные средства
Стартовыми медикаментами являются препараты, усиливающие отток крови по венам и снижающие тем самым отечность в области ущемления нервного корешка (Диосмин, Троксерутин). Для купирования болевого синдрома назначают нестероидные противовоспалительные средства, а также анальгетики различной силы (Кеторолак, Диклофенак, Нимесулид, Целекоксиб, Анальгин, Трамадол). Выписывать препараты должен ваш врач.
Чтобы избавиться от мышечного спазма, используют миорелаксанты (Толперизон). В большинстве случаев для восстановления и нормализации кровотока пациентам показаны вазодилятаторы, расширяющие сосуды (Петоксифиллин, Винкамин, Циннаризин, Ницерголин).
При появлении неврологических расстройств больным проводят комплексную нейропротективную терапию, которая необходима для восстановления дефицита энергии в нервных клетках (Цитиколин, Церебролизин, Мексидол, Триметазидин). Поддерживающая терапия основана на препаратах витамина В (Тиамин, Биотин, Фолиевая кислота и Цианкобаламин).

Оперативные методы
Хирургическое лечение показано при полной неэффективности медикаментов. Объем оперативного вмешательства зависит от первичной патологии позвоночного столба. Так, может проводиться эндоскопическое удаление межпозвонкового диска (дискэктомия), стабилизация позвоночника с помощью титановых имплантатов и пр.
Профилактика
Профилактические меры болей в пояснице включают:
При появлении болезненности в поясничной области необходимо параллельно проводить обследование почек, желудка, поджелудочной железы, яичников и прочих органов, которые могут давать сходную с патологией позвоночника симптоматику.
Помните, если боль в пояснице отдает в ногу, в 90% случаев это свидетельствует об ущемлении спинномозгового корешка или вовлечении в процесс седалищного нерва. Подобные изменения опасны значительным ухудшением условий жизни пациента с последующей потерей возможности самообслуживания.
Читайте также:


