Болит поясница как кол вбили что это
Что такое межпозвонковая грыжа?

Причины появления межпозвонковых грыж
Грыжи и протрузии не появляются сиюминутно в результате локального повреждения позвоночника, если, конечно, речь не идёт о сильном ударе в спину, что бывает крайне редко. Появление грыж и протрузий — это следствие неправильного положения позвонков. Если всё тело находится в дисбалансе, то нагрузка на позвоночник распределяется неравномерно. Чаще всего места сжатия и растяжения чередуются. Причиной такого перекоса всегда является родовая или приобретённая травма головы или копчиково-крестцовой области. Дисбаланс можно легко заметить, внимательно посмотрев на тело: может быть перекошен таз, смещены лопатки и плечи, ноги могут быть разной длины, шея наклонена, а голова — повернута в какую-либо сторону.
Симптомы межпозвонковой грыжи
Важно понимать, что болит не протрузия и не грыжа. Поэтому, когда вы чувствуете боли в спине, то болят постоянно напряженные мышцы и связки, которые удерживают искривленный позвоночник в правильном положении. Если в определённом месте деформация наиболее выражена, мышцам приходится напрягаться сильнее, чтобы мы могли передвигаться вертикально. Боли могут усиливаться при повышенных нагрузках или стрессах, ведь эмоциональные потрясения также вызывают спазм мышц.

Если боли связаны с ущемлением грыжи в поясничном отделе позвоночника, то их локализация — в области голени. Чем-либо их снять почти невозможно, они изматывают пациента.
Чего нельзя делать при грыже?
Далеко не все знают, чего нельзя допускать при грыже позвоночника. Нередко неверные действия могут ухудшить состояние. Поэтому стоит изучить список запретов. Так, например, следует исключить поднятие тяжестей и тренировки со снарядами — будь то гантели или штанги. Кроме того, стоит избегать нагрузок, когда тело долго находится в вертикальном положении — бег, хоккей, футбол и т.д. Вообще, что касается физкультуры, в этой ситуации стоит отдавать предпочтение плаванию и специально подобранным в индивидуальном порядке комплексам ЛФК.
Также стоит понимать, что грыжу нельзя греть, это касается и лечебных процедур, направленных на прогревание. Из-за воздействия тепла мышцы ослабевают, мышечный корсет теряет тонус и перестает поддерживать поврежденный диск, вследствие чего может проявиться смещение грыжи и дальнейшее ее выпячивание. А последнее — это шаг к защемлению нервных корешков и спинного мозга.
Во время обострения грыжи нельзя делать массажи. И вообще желательно, чтобы такую важную и необходимую процедуру пациенту с проблемами позвоночника делал исключительно массажист-реабилитолог.

Как лечить межпозвонковую грыжу?
В нашем теле всё взаимосвязано. Если нагрузка на позвоночник распределена не симметрично, то телу приходится создавать себе дополнительную опору за счёт выпячивания межпозвонкового диска. Это лишь приспособительная реакция организма. Если предшествующая травма была несильной, то, возможно, дело не пойдёт дальше протрузии. В том случае, если искривление более серьёзное и тело не справляется с нагрузкой, диск будет выпячиваться всё сильнее, пока протрузия не перерастёт в межпозвонковую грыжу.
Лечение грыжи хирургическим путём нецелесообразно. Операция лишит позвоночник опоры, и ситуация может только усугубиться — чаще всего грыжи появляются выше или ниже места операции. Вынужденное выпячивание в виде грыжи, которое создало тело, пройдёт, как только позвоночник будет в балансе. Как показывает практика, грыжевое выпячивание со временем уменьшается. Но самое главное — не результаты МРТ, а способность свободно и легко двигаться.
Когда возникает сильная боль в спине, мы порой оказываемся в затруднительном положении. Это не просто лишает нас способности свободно двигаться, но и полноценно жить. Почему возникают такие ощущения? Что может служить причиной боли в нижней части спины? Как себе помочь?


Боль в нижней части спины — одна из наиболее распространенных проблем с позвоночником. К сожалению, этой проблемой страдают от 30-60% населения. Что интересно, с такими болями сталкиваются как пожилые, так и молодые люди. Нельзя сказать, что хоть кто-то застрахован от этого синдрома.
Описание болей
Боль в нижней части спины чаще всего возникает внезапно, резко. Такой стреляющий тип боли может случиться при неосторожном движении туловищем, при наклоне или после долгого нахождения в неудобном положении. В момент болевого приступа человеку кажется, что боль сковала его настолько, что он не может ни пошевелиться, ни разогнуться.
Некоторые виды синдромов могут быть связаны с крупнейшими нервами нашего организма. Если они поражены, то нарушается нормальная жизнедеятельность человека. Важно, чтобы врач назначил подходящее лечение.
Чаще всего боли в нижней части спины носят локальный характер, то есть возникают все время строго в одном и том же месте. В некоторых случаях положение боли может меняться в зависимости от того, каким положением тела была вызвана. Однако все чаще врачи диагностируют болевые синдромы, при которых неприятные ощущения расходятся к внутренним органам, создавая дискомфорт, и повышая риск применения неправильного лечения. Боль в спине, ощущаемая только одним отделом позвоночника может распространиться на весь позвоночный столб, а также в область лопаток.
Такую резкую и внезапную боль в спине обычно называют спазмом. Основными причинами спазмов является:
- переохлаждение;
- чрезмерная нагрузка;
- неудобное расположение тела.
Причины возникновения болей
Нельзя уверенно сказать, что существует единственно верная причина возникновения болей в нижней части спины. Подобные состояния могут быть вызваны многими факторами и даже внутренними заболеваниями. Однако чаще всего боль в спине вызывается заболеваниями опорно-двигательного аппарата.
Кроме позвоночных заболеваний, для боли в спине можно выделить еще несколько причин, связанных с образом жизни:
- тяжелый физический труд, связанный с регулярным подъемом больших тяжестей;
- отсутствие тренировок для позвоночника, физкультуры;
- сидячая работа, чаще в одном положении;
- долгое времяпровождение за компьютером;
- употребление в пищу вредных продуктов с высоким содержанием соли, специй и пряностей;
- хроническое переедание;
- вредные привычки, такие, как, алкоголь, курение.
Боль в спине при различных диагнозах имеет свои особенности.
Отличия характера боли
Чтобы знать, какую первую помощь необходимо себе оказать, важно уметь определить, какую проблему нужно лечить на данный момент.
Этот вид болевых ощущений может проявляться особо резко при кашле или чихании. Также могут возникать отголоски неприятных ощущений при наклонах вбок или вперед.
При этом диагнозе кроме болей в пояснице может теряться нормальное самочувствие нервных окончаний нижних конечностей. Также возможна потеря нормального функционирования мышц ног. В основном при этом заболевании наблюдает искривление позвоночного столба. Оно может проявляться в виде сколиоза, лордоза или кифоза. Все эти болезни отличаются направлением и степенью наклона позвоночника.
Если при остеохондрозе наблюдается защемление спинного мозга, тогда могут проявить себя и другие симптомы. Например, появится учащенное мочеиспускание, дефекация, потеря чувствительности мочевого пузыря или половых органов.


Нередко остеохондроз проявляется в виде радикулитных болей. От позвоночного столба отходит множество корешков, которые при защемлении вызывают болевой синдром острого типа. Возникает такой синдром внезапно и может длиться от нескольких минут до нескольких часов. Характер болей часто жгучий и распирающий. Некоторые пациенты описывают это состояние, говоря, что им будто кол в спину воткнули.
Во время приступа человек не может ни пошевелиться, ни разогнуться. Любые попытки совершить какое-либо действие, например, встать с кровати, согнуть конечность или чихнуть вызывают острый болевой синдром. Если пациент встает, то наблюдается полная потеря способности движения. Все мышцы напрягаются и не позволяют шевелиться.
Люмбаго по-другому еще называют прострел спины. При этом синдроме возникают резкие болевые ощущения, а также ощущается одновременное напряжение всех мышц поясничного отдела позвоночника. Некоторые симптомы могут возникать в области лопаток. Боль в спине такого типа может возникнуть, независимо от того, были нагрузки, или нет. Чаще всего сразу наступает сильное перегревание тела, а после этого начинается достаточное охлаждение.
Подобные болевые синдромы могут наблюдаться, когда начинается разрушение межпозвоночного студенистого тела. При этом оно сначала просто теряет упругость, а затем начинает распадаться на отдельные фрагменты. При этом возникает давление на ядро, содержащее нервные рецепторы. Из-за таких нарушений начинает чувствоваться боль в спине.
Болевые ощущения при таком диагнозе имеют сильный, рвущий, пульсирующий, прокалывающий характер. Любое движение или надавливание на область поясницы вызывает острые симптомы. Человек не может пошевелиться, застывает в определенном положении. Боль утихает только при расслаблении и в положении лежа. В некоторых случаях исчезновение болезненных ощущений может произойти так же неожиданно, как и возникли.
Ишиасом обычно называют пояснично-крестцовый радикулит, который, прежде всего, поражает седалищный нерв. Так как это самый большой нерв в человеческом организме, такое заболевание вызывает серьезные проблемы. Он берет свое начало в пяти отделах и затем разветвляется на много корешков. Поэтому и проблемы с ним возникают крайне часто.
Болевой синдром при ишиасе настолько силен, что человек лишается полноценной жизни, он не может спокойно ходить, двигаться и даже сидеть. При таком синдроме болевые ощущения чаще всего возникают с правой или с левой стороны. При попытке поменять положение тела неприятные симптомы только усиливаются.
Ощущение прострела постепенно распространяется на нижние конечности, на область лопаток и ягодиц.
Подобный синдром может проявляться в течение всей жизни не один раз. Если такое произошло, важно всегда быть внимательным, стараться избегать положения тела, при котором могут возникнуть неприятные ощущения. Также важно не допускать переохлаждения, а подход к лечению должен быть комплексным.
Боль в спине может возникать также из-за проблем с почками. Например, болевые ощущения тянущего характера могут время от времени беспокоить с правой стороны в пояснице. Скорее всего, дело в правой почке. Также симптомы могут ощущаться и в области живота, пупка, подреберья и даже лопаток. Нередко проблемы с почками дают о себе знать именно через боль в спине.
Если время от времени возникает тянущая боль в нижней части спины, это может свидетельствовать о проблемах с почками. Например:
- гидронефроз;
- пиелонефрит;
- поликистоз почек;
- различные опухоли.
Подход к лечению болей спины
Чтоб боль в спине прошла, важно выбрать правильный метод лечения. Обычно врачи интересуются, каков характер боли, отдает ли она в область нижних конечностей или лопаток, или же она распространяется в зону ребер. Когда выяснена вероятная причина боли, специалист может направить на дополнительные лабораторные исследования. Например, ультразвуковое исследование или магнитно-резонансную терапию.
В зависимости от состояния больного, врачи могут применять противовоспалительные нестероидные препараты, различные обезболивающие мази и гели. Нередко при сильно выраженном болевом синдроме приходится назначать блокаду.
Хороший эффект приносит правильный массаж зоны поясницы и лопаток. Однако эту процедуру должен выполнять только высококвалифицированный специалист, иначе неправильным действием можно только усугубить положение пациента.
Чтобы побороть боль в нижней части спины врачи назначают физиотерапевтические процедуры, лечебную гимнастику или иглоукалывание. Только при редких и очень тяжелых случаях может применяться оперативное вмешательство.
Не понятно почему в статье не рассмотрены случаи когда боли в спине
провоцируются протрузиями или грыжей. Ведь это тоже достаточно частая
причина возникновения болей
Ольга, у моей мамы такая же беда, как и у вас. Только она последние месяца 2 нашла способ эффективный борьбы с такой болью — в аптеке ей пластырь Версатис порекомендовали. Она с тех пор даже таблетки обезболивающие пить перестала, всегда теперь, как только боль начинается, наклеивает этот пластырь — и никаких проблем. Боль буквально за полчаса утихает.





Остеохондроз поясничного отдела позвоночника наиболее частая причина болей в пояснице. Особенно характерно раннее изнашивание дисков LIV-V и LV -S1. Грыжи этих межпозвонковых дисков наиболее часто травмируют корешки L5 и S1,. В натянутом и сдавленном корешке возникают отек, венозный застой, а в последующем за счет травматизации и аутоиммунных процессов (ткань выпавшего диска - аутоантиген) - и асептическое воспаление. Так как эти процессы развертываются в эпидуральном пространстве, здесь развивается асептический спаечный эпидурит.
Невролог про основные виды и причины болей в пояснице.
Люмбаго
Люмбаго - острая внезапная боль в пояснице, часто возникает в момент физического напряжения или при неловком движении, а иногда и без видимой причины. Внезапно или в течение нескольких минут или часов появляется резкая боль, часто простреливающая ("прострел"). Нередко боль жгучая, распирающая ("как будто кол воткнули в поясницу"). Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, повернуться, кашлянуть, чихнуть, согнуть ногу сопровождаются резким усилением болей в пояснице или в крестце.
Люмбалгия
Люмбалгия также может возникнуть в связи с неловким движением, длительным напряжением, охлаждением, но не остро, а в течение нескольких дней. Боли ноющие, усиливающиеся при движениях, в положении больного стоя или сидя и особенно при переходе из одного положения в другое. Интенсивная пальпация обнаруживает болезненность остистых отростков на уровне пораженного позвоночного сегмента, а также паравертебральной области, где проецируются суставы позвонков. Поясничный отдел может быть деформирован, как и при люмбаго, но в меньшей степени. Движения в данном отделе позвоночника возможны.
Люмбоишиалгия
Люмбоишиалгия - боль в поясничном отделе и по ходу седалищного нерва. Болевые и рефлекторные проявления, обусловленные остеохондрозом, распространяющиеся с поясничной на ягодичную область и ногу. Источником болевых импульсов являются рецепторы фиброзного кольца, задней продольной связки, фасеточного сустава и других связок и мышечных образований. Боли ощущаются в ягодице, в задненаружных отделах ноги, не достигая пальцев. Как и при люмбалгии, они усиливаются при перемене тела, при ходьбе и продолжительном пребывании в положении сидя, при кашле, при чиханье. При ощупывании упомянутых выше зон поясничного отдела и тканей ноги обнаруживаются болезненные участки. Наряду с этим обнаруживаются болезненные узелки в самих мышцах. Эти узелки нередко вызывают и отраженную боль, выступая в качестве пусковых пунктов. Таким образом, складывается типичная картина миофасциальных болей.
Рефлекторные проявления люмбоишиалгии простираются не только на мышечные и фиброзные, но и на сосудистые ткани. Вазомоторные нарушения могут быть причиной субъективных (ощущение зябкости, жара) и объективных симптомов (нарушение кровенаполнения, изменение окраски и температуры кожи ноги и др.
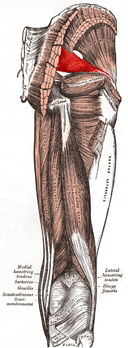
Синдром грушевидной мышцы. Грушевидная мышца (выделена красным на картинке) располагается под слоем большой ягодичной мышцы. Между грушевидной мышцей и крестцово-остистой связкой проходят седалищный нерв и нижняя ягодичная артерия. Эти нервно-сосудистые образования и подвергаются сдавлению между указанными структурами в условиях длительного тонического напряжения (контрактуры) мышцы. Так формируются признаки поражения седалищного нерва: боли в голени и стопе и вегетативные нарушения в них (седалищный нерв богат симпатическими волокнами). При значительной компрессии нерва появляются и симптомы со стороны двигательной, сенсорной и рефлекторной сфер: мышечные гипотрофии, снижение ахиллова рефлекса, резкий преходящий спазм сосудов ноги, приводящий к перемежающейся хромоте. Больной вынужден при ходьбе остановиться, сесть или лечь. Кожа ноги при этом бледнеет. После отдыха больной может продолжать ходьбу, но вскоре повторяется тот же приступ.
Подколенный синдром . Подколенный синдром характеризуется болями в подколенной ямке. Эти мышцы подвергаются перерастяжению, когда место их начала - седалищный бугор - приподнят вместе со всем задним отделом таза. Это происходит при патологически фиксированном гиперлордозе за счет приподнятой пятки (например, при ношении обуви на высоком каблуке) и других неблагоприятных статических ситуациях.
Кокцигодиния. Так называют болевые проявления в области копчика. Он соединяется с крестцом посредством диска. Под влиянием макро- и микротравм (при беременности, родах, подвывихах копчика) возможны как дегенеративные изменения в диске и копчиковых суставах, так и травматизация нервных элементов. Это в свою очередь вызывает мышечно-тонические реакции, дистрофические изменения и боль в области гомолатеральной мышцы, поднимающей задний проход, и в других элементах тазового дна.
Больные жалуются на ноющие, мозжащие боли в области копчика, иррадиирующие нередко в задний проход, нижнюю часть поясницы, половые органы. Боли усиливаются в положении на спине, сидя, при акте дефекации.
При введении указательного пальца в прямую кишку, ощупывая ткани по бокам копчика, при кокцигодинии часто удается определить плотность и болезненность этой зоны - места расположения мышцы, поднимающей задний проход. Течение кокцигодинии - продолжительное, упорное. Обычно наблюдается выраженная невротизация и даже психопатизация больных.
Чтобы успешно назначить лечение и помочь больному опытный невропатолог проводит тщательное неврологическое обследование, назначает дополнительные инструментальные методы: Ro-графию и МРТ поясничного отдела позвоночника, если нужно Ro-графию таза, тазобедренного сустава сустава, электромиографию, при необходимости подключает смежных специалистов: ортопеда, терапевта, ревматолога, нейрохирурга, а также общеклинические анализы, ревмопробы, ЭКГ, УЗИ внутренних органов при необходимости и др.
Наши неврологи успешно занимаются этой проблемой, унас накоплен положительный опыт лечения болей в пояснично-крестцовой области и конечностях, наряду с многообразием форм и причин болей нами разработаны основные принципы и методы диагностики, выработан эффективный алгоритм лечения, к этой патологии мы подходим разнопланово. Очень высокие результаты работы наших докторов-неврологов по методике иглорефлексотерапии, гомеопатии, гомотоксикологиии и гомеосиниатрии, рефлексотерапии. В нашем центре работает высококвалифицированный специалист по лечебному массажу, лечебной гимнастике.
Очень важно, при данной патологии, своевременное обращение к врачу. Отсроченное лечение удлиняет период выздоровления и восстановления.
Наши доктора окажут квалифицированную помощь.
Острая боль в пояснице может возникать по разным причинам. Но, несмотря на нестерпимость болевого синдрома, многие люди не спешат обращаться к доктору. Это является большой ошибкой, которая может привести к непредсказуемым последствиям. Снимая сильные болевые ощущения обезболивающими препаратами, человек постепенно привыкает к дискомфорту и перестает замечать, что качество жизни заметно ухудшилось. При этом патологический процесс продолжает развиваться.

Причины острой боли в пояснице
Частой причиной возникновения болевого синдрома в пояснице является острое растяжение мышц или связок. Оно может быть вызвано повышенными физическими нагрузками при неподготовленном организме. Часто резкая боль связана с возникновением спазма длинных мышц спины; это провоцирует ограниченность в движениях. Смещения болевых ощущений в пах или в ноги при этом не возникает.
Резкий болевой синдром всегда возникает при компрессионном переломе позвонков. Это является следствием травмы при падении. Но такой же симптом наблюдается и при развитии серьезных патологий костно-опорного аппарата. Острую боль провоцирует смещение межпозвоночных дисков.
Еще одной распространенной причиной является поясничный остеохондроз. При обострении патологии болевой синдром усиливается при каких-либо движениях, а также при кашле и чихании. В тяжелых случаях наблюдается нарушение чувствительности определенных участков. При остеохондрозе часто происходит искривление позвоночника в поясничной зоне.
Резкая боль в пояснице при остеохондрозе всегда застает человека врасплох. Она заставляет его буквально застыть в определенном положении. Попытки выпрямиться остаются тщетными, так как острая боль в пояснице значительно усиливается.
Мгновенная боль может быть связана с фасеточным синдромом. В этом случае сдавливается корешок нерва, выходящий из канала позвоночника. Болевые ощущения при этом в значительной степени ограничивают работоспособность.
Спровоцировать резкую боль в пояснице могут следующие факторы:
- переохлаждение;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе (за рулем или за рабочим столом);
- избыточный вес;
- стрессы и др.
Характер болей
Острая боль в пояснице может классифицироваться по месту локализации:
- Локальный болевой синдром проявляет себя в конкретном месте. Иногда такие четко определяемые боли могут иррадиировать в другие участки тела.
- Генерализованные болевые ощущения затрагивают не только поясничную зону, но и всю спину.
Острая боль в пояснице может носить периодический или постоянный характер. В первом случае болевой синдром исчезает сразу после устранения причины боли. Иногда периодический дискомфорт острого характера связан с постоянными тяжелыми физическими нагрузками или физиологическими особенностями. Но намного чаще периодические болевые ощущения в пояснице вызывают заболевания внутренних органов в стадии обострения.
Постоянную острую боль в пояснице провоцируют воспалительные процессы в хрящевых структурах или дистрофия отдельных участков костной системы. Также вызвать болевой синдром постоянного характера может нарушение кровообращения. Постоянные боли объясняются повреждением нервных корешков, отходящих от позвоночного столба.
Заболевания, которые могут вызвать резкую боль
Вызвать резкую боль в поясничной зоне могут заболевания почек. Кроме этого, спровоцировать болевой синдром могут патологии печени и поджелудочной железы, а также различных органов пищеварительной системы.
Обычно при заболеваниях внутренних органов наблюдаются дополнительные симптомы:
- повышение температуры;
- общая слабость;
- ухудшение аппетита;
- скачки артериального давления.
При заболеваниях внутренних органов болевые ощущения могут локализоваться в разных местах, так:
- болезненные ощущения с двух сторон в пояснице возникают при двустороннем воспалении почек: пиелонефрите или гломерулонефрите;
- болевой синдром в одной стороне свидетельствует о почечной колике или об одностороннем воспалительном процессе в почках;
- опоясывающая боль возникает при панкреатите.
Острые поясничные боли у женщин могут быть вызваны:
- Гинекологическими болезнями. Это может быть воспаление придатков, развитие опухолей, миома, аднексит и пр. Как правило, болевые ощущения носят односторонний характер.
- Менструацией. Довольно часто боли связаны с индивидуальными особенностями женского организма.
- Климаксом. В этом случае причиной являются гормональные перестройки, затрагивающие все органы и системы.
- Беременностью. Обычно боли спровоцированы повышенными нагрузками на позвоночник женщины в силу увеличения размеров плода во втором и третьем триместре. При приближении времени родов боли могут быть симптомом начала родоразрешения.
У мужчин провоцирующими факторами являются такие патологии:
- Простатит.
- Эпидидимит (воспаление придатков яичек).
- Опухоли, расположенные в пояснично-крестцовом отделе, проявляют себя острыми болями на последних стадиях развития.
- Иногда болевой синдром острого характера является симптомом аппендицита.
Что делать, если сильно болит поясница
Безусловно, перед тем, как проводить какие-либо лечебные мероприятия, необходимо пройти обследование с целью установки точного диагноза. Сделать это можно, обратившись к неврологу. После проведения осмотра, выполнения анализов и прохождения инструментальных исследований, доктор может дать направление к врачу другой специальности.

В тяжелых случаях при непереносимой боли следует оказать человеку первую помощь. Прежде всего – ограничить физическую активность. Необходимо принять наиболее удобную позу и находиться в ней как можно дольше. Кроме этого, пациенту после приступа поясничной боли необходимо контролировать свои движения как минимум в течение пары дней.
Для уменьшения интенсивности болевого синдрома разрешается принять обезболивающие лекарственные средства. Важно исключить лекарства, если на них имеются аллергические реакции. Кроме того, даже при самой сильной боли нельзя допускать передозировки. Все таблетки должны приниматься в строгом соответствии с инструкцией по применению.
Если непереносимый болевой синдром спровоцирован ушибом, то к поврежденному участку тела следует приложить лед. Заменить его можно куском замороженного мяса. Держать холодный компресс на теле разрешается не более четверти часа.
Снизить интенсивность болей можно с помощью анальгетиков. Как правило, препараты этой группы всегда имеются в домашней аптечке. В некоторой степени уменьшить болевой синдром можно Анальгином, Баралгином, Пенталгином. Более эффективными для снятия боли являются препараты группы НПВС (Кетанов или Кеторол). Нестероидные противовоспалительные средства применяются не только внутрь, но и местно (мазь Кетонал). Важно помнить: анальгетики и НПВС запрещается принимать более 7 дней.
Наркотические анальгетики можно приобрести только по рецепту врача. Они показаны исключительно в тяжелых случаях, когда другие средства оказываются бесполезными. Передозировка сильнодействующих препаратов может привести к летальному исходу.
При выраженных болях и наличии воспаления назначаются кортикостероиды. Такие лекарства показаны, если боль не купируется другими способами. Синтетические кортикостероиды отличаются меньшим количеством побочных эффектов в сравнении с природными аналогами. Но, тем не менее, их длительный прием может вызвать нарушения в работе различных органов.
Для снижения тонуса гладкой мускулатуры назначаются миорелаксанты. Они показаны в случаях, когда определенные болезни позвоночника провоцируют возникновение рефлекторного мышечного спазма, усиливающего болевой синдром. Как правило, данный вид препаратов применяется однократно.
При сильных болях часто применяются антидепрессанты. Это вполне оправданно, ведь люди, страдающие болями, находятся в подавленном и угнетенном состоянии, что не позволяет им вести нормальный образ жизни. Благодаря таким лекарствам удается снять раздражительность и психическое напряжение. Обычно назначаются препараты сбалансированного действия, которые не вызывают сонливости.
Для стабилизации состояния нервной системы применяются витамины группы В. Они могут входить в витаминно-минеральные комплексы, но в тяжелых случаях назначаются отдельные инъекции.
Наиболее эффективным народным способом снятия дискомфорта в пояснице является растирание. Часто для этого применяется настойка эвкалипта, которую можно приобрести в аптеке.
Высокоэффективными для снятия болей в пояснице считаются мази и отвары на основе окопника. Это растение произрастает везде на берегах рек в средней полосе России. Оно обладает противовоспалительными свойствами и способно снижать интенсивность болевого синдрома. Средства, приготовленные в соответствии с рецептурой на основе окопника, можно хранить в холодильнике длительное время и применять в экстренных случаях. В аптеках можно купить и готовые мази с окопником.
Можно использовать и другие народные средства для растираний:
- Мед, смешанный с соком редьки и водкой в пропорции 2:3:1.
- Спиртовой настой Адамова корня (диоскореи обыкновенной). Для этого 200 г корня, натертого на терке, смешивают с полулитром водки и настаивают в течение 5 дней в тёмной емкости в прохладном месте.
Снизить болевые ощущения можно с помощью компрессов, для этого используют:
- Смесь хрена и редьки. Чтобы уменьшить чувство жжения, дополнительно в нее добавляется сметана. Смесь наносят толстым слоем на болевую зону, а затем накрывают салфеткой. Выдерживать компресс нужно как можно дольше.
- Горчичный порошок. Его разводят до консистенции сметаны. Смесью намазываются больные участки, после чего поясница укутывается. Чтобы исключить ожоги, выдерживать горчичный компресс разрешается не более 5 минут.
- Тесто. Замешивается тесто на кефире, после чего выкладывается на спину на слой марли. Такой компресс выдерживается в течение ночи.
Диагностика и лечение
Диагностика болей в пояснице предполагает комплексный подход. Сначала доктор проводит осмотр и сбор анамнеза. После того, как будут сделаны определенные выводы, врач назначает инструментальные исследования для уточнения диагноза.
Для этого используются такие методы:
- Рентгенография. Она позволяет выявить деформации позвоночника, определить наличие переломов, опухолей, остеопороза, характеризующегося утончением костных тканей из-за вымывания кальция в силу различных причин.
- Магнитно-резонансная томография. Благодаря ей можно получить четкое, объемное изображение всего позвоночника. Это позволяет увидеть опухоли и деформации в любом месте, оценить состояние спинного мозга. Исследованием обнаруживаются грыжи межпозвоночных дисков и стеноз, характеризующейся сужением спинномозгового канала.
- Компьютерная томография. Соединение компьютерных технологий с традиционными рентгенологическими методами позволяет увидеть патологии костных и мягких тканей. Результативность метода повышается при применении контрастного вещества.
Курс лечения назначается в соответствии с поставленным диагнозом. Если болевые ощущения вызваны заболеваниями внутренних органов, то терапия проводится с целью излечения основной болезни. Дополнительно применяются обезболивающие лекарственные средства.
Эффективным способом лечения болей в позвоночнике является массаж. Во время процедуры используются различные техники: разминание, поглаживание, давление. Комплексное воздействие позволяет улучшить метаболизм в тканях и уменьшить воспаление.
Полезным для лечения болевого синдрома в пояснице признано иглоукалывание. Благодаря воздействию на определенные точки можно быстро снять болевые ощущения. Такие процедуры показаны при остеохондрозе. Они позволяют расслабить мышцы и снять отечность, а также улучшить подвижность отдельных позвонков. Благодаря иглоукалыванию в короткое время можно стабилизировать состояние, если боль возникла после повышенных нагрузок, вызвана растяжением или травмами. Иглоукалывание является дополнительным методом лечения при обнаружении межпозвоночной грыжи.
Кроме того, назначается специальная гимнастика. При выполнении лечебного комплекса упражнений необходимо контролировать все движения. Нагрузка должна увеличиваться постепенно. При сильных дискомфортных ощущениях упражнения выполняются лежа, что уменьшает нагрузку на межпозвоночные диски.
Показано также физиотерапевтическое лечение: электрофорез, магнитотерапия, ультразвук, амплипульс. В короткое время правильно подобранными процедурами удается снизить интенсивность болевого синдрома и улучшить обменные процессы. Это позволит снять воспаление и отечность в пораженной зоне.
В тяжелых случаях может быть назначено хирургическое лечение.

Профилактические методы
Профилактикой возникновения дискомфорта в спине является правильный образ жизни, который предусматривает умеренные физические нагрузки, сбалансированный рацион и отказ от пагубных привычек.
Очень важно грамотно обустроить спальное место. Предпочтение следует отдавать качественным и удобным ортопедическим матрасам с кокосовым наполнителем. Помимо этого, нужно приучить себя принимать во время сна удобную позу. Доктора рекомендуют спать на боку с немного согнутыми коленями.
Необходимо отказаться от малоподвижного образа жизни. Если на работе длительное время приходится сидеть, следует регулярно выполнять специальные упражнения. При сидении за рабочим столом важно следить за своей осанкой. Спина должна быть ровной, а колени должны находиться выше уровня сиденья. Для этого рекомендуется применять специальные подставки.
Если возникает необходимость перенести какие-либо тяжести, то делать это следует правильно. Нужно нагружать колени, а не поясницу. Для этого груз вначале приподнимается на согнутых коленях, а только затем выпрямляется спина.
Провоцирующим фактором является лишний вес. Именно поэтому следует правильно составлять рацион питания. В меню должны быть полезные блюда, приготовленные из высококачественных продуктов. Кроме этого, рацион должен быть сбалансированным. В нем должно содержаться достаточное количество всех необходимых для здоровья витаминов и минералов. Это позволит поддерживать опорно-двигательный аппарат в хорошем состоянии и укрепить иммунитет.
Видео по теме
Читайте также: