Что такое анкилозирование позвонков
Анкилозирующий спондилоартрит (болезнь Штрюмпелля-Бехтерева-Мари) – это хроническое заболевание двигательной системы, причина которого не известна. Известно только, что оно имеет аутоиммунное основание и что очень важную роль играют гены (90% больных имеет генотип HLA-B27).
Эта болезнь поражает соединительную ткань: суставы крестцово-тазового отдела, мелкие суставы, позвоночник и межпозвонковые связки. Болезнь приводит к постепенному уменьшению подвижности позвоночника, а связки подвергаются чрезмерному окостенению. Анкилозирующий спондилит встречается наиболее часто у мужчин в возрасте 20-30 лет.
Симптомы анкилоза суставов
Больные сначала жалуются на постепенное ослабление, как правило, плохое самочувствие, отсутствие аппетита, нехарактерную симметричную боль в крестцовой области, в области ягодиц и задней поверхности бедер, а также боли в спине, особенно ночью, после физической нагрузки.
Болезнь прогрессирует и ограничивает подвижность позвоночника – через некоторое время касается также других участков позвоночника: грудного и шейного отдела. У некоторых больных возникают также боли в шее и чувство скованности и боли в области ребер.
Заболевание встречается чаще у мужчин (в 2-3 раза). Также протекает тяжелее у мужчин. Болезнь начинается медленно и постепенно прогрессирует. Оценочные эпидемиологические данные показывают, что процент заболеваемости колеблется от 0,05 до 0,23%. Начало болезни, как правило, незаметно.
В ранней стадии можно наблюдать:
- тупая боль в пояснице в области ягодиц;
- нарастание болевых симптомов в течение ночи и утра;
- боли двусторонние, усиливающиеся в состоянии покоя;
- утреннюю тугоподвижность позвоночника;
- общая слабость;
- повышенную температуру;
- отсутствие аппетита;
- снижение массы тела.
По мере развития болезни к выше перечисленным симптомам присоединяются и новые.
Наиболее распространенные болевые синдромы – это:
- боль в нижнем отделе спины или в районе ягодиц, как правило, симметричная, усиливается в ночные часы, после физической активности и вынужденной иммобилизации;
- ухудшение боли в грудной клетке при дыхании (боль исходит от позвоночника вдоль ребер);
- постепенно прогрессирующая болезненные симптомы в других участках позвоночника;
- поражение суставов в пальцах (около 25%), обычно крупных суставов, редко мелких;
- боль в шее (около 40%);
- боль и отеки вокруг суставов ключицы ;
- боль и скованность в районе ребер.
Больной принимает характерную позу – слегка наклоненная вперед, идет, глядя в землю, оглядываясь назад и двигает всё тело.
Внесуставные симптомы включают:
- воспаление радужной оболочки глаза;
- воспаление аорты;
- воспаление предстательной железы;
- фиброз легких;
- амилоидоз;
- воспаление кишечника.
При осмотре отмечается:
- лордоз поясницы;
- углубление кифоза груди;
- болезненность в суставах, особенно тазобедренных суставов;
- смещение лопаток и плеч вперед;
- тенденция к фиксации позиции наклона вперед;
- сужение круга зрения вследствие ограничения подвижности позвоночника, больной поворачивается всем телом .
В случае более молодых больных, в возрасте до 18 лет, может появиться боль и отечность крупных суставов, таких как коленный сустав. Кроме того, случается, что из-за этой болезни появляются пяточные шпоры.
Лечение анкилоза суставов
Лечение мало эффективно, должно проводиться под строгим контролем врача ревматолога.
Терапия проводится чаще всего с использованием:
- противовоспалительных препаратов (нестероидные противовоспалительные препараты), например, диклофенак рекомендуется пациентам, у которых преобладают болевые чувства и скованность в утренние часы;
- иммуносупрессивных препаратов (вызывают снижение активности иммунной системы, а, следовательно, и агрессию организма, лежащей в основе анкилоза суставов);
- глюкокортикоидных (используются, особенно в случаях занятия отдельных суставов, таких как коленный, а подается в местных инъекций несколько раз в год);
- сульфасалазина (препараты, модифицирующие течение болезни);
- этанерцепт, инфликсимаб, адалимумаб (так называемые биологические препараты, избирательно блокируют воспалительные факторы, ответственные за развитие болезни);
- физической терапии (фототерапия, электрификация, бальнеотерапия, ультразвук, массаж ручной и подводный);
- кинезотерапия;
- лечебная гимнастика (утренняя гимнастика, упражнения в бассейне, плавание – в основном классика на спине, спортивные игры, прогулки по трассам различных углов наклона);
- хирургическое лечение (для коррекции вторичных искажений);
- психотерапии (когда у больных появляется невроз, а иногда и депрессия);
- лечение воспалительных очагов в зубах и миндалинах.
Чтобы предотвратить серьёзные повреждения, рекомендуются физические упражнения и физиотерапевтические процедуры, такие как бальнеотерапия и лечебная физкультура, растяжения суставов, что обеспечивает правильную осанку тела. Лечение проводит врач ревматолог.
Применяемые фармацевтические препараты, прежде всего, противовоспалительные, кортикостероиды, ацетилсалициловая кислота, а также иммунодепрессанты. К сожалению, регулярное применение таких препаратов может привести к поносам, болям в животе и тошноте.
Воспаление необходимо уменьшить лекарствами, прежде чем применять какую-либо физиотерапию. Такой порядок вытекает из того, что при движении боль в воспаленных суставах только усиливается и общее состояние пациента ухудшается. Во многих случаях, анкилозирующий спондилит требует от больных использования опоры при ходьбе.
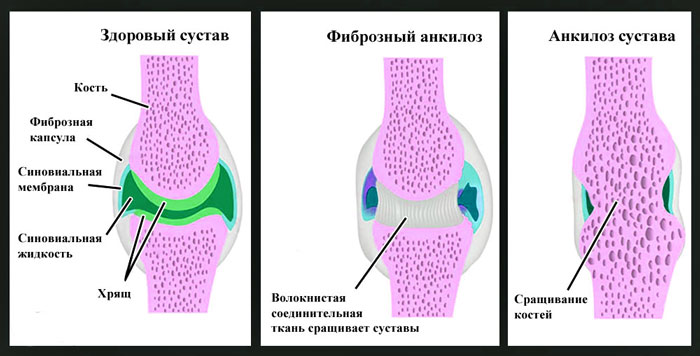
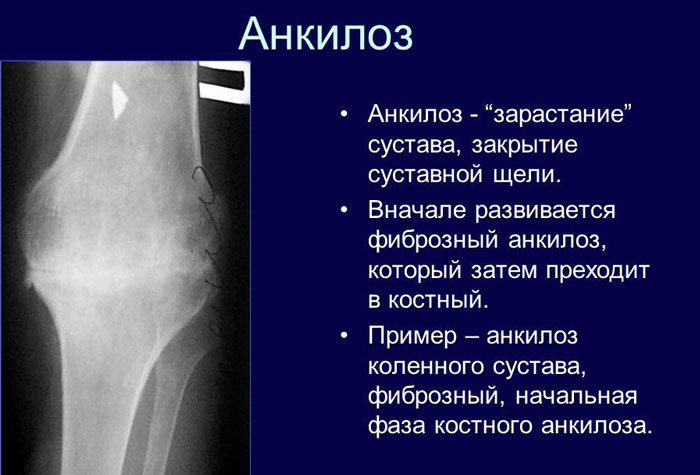
Анкилозом называется неподвижность сустава вследствие сращения суставных поверхностей.
В зависимости от характера ткани, которая развивается между суставными поверхностями, различают следующие анкилозы:
- костные (истинные);
- фиброзные (рубцовые);
- хрящевые (обычно врожденного характера).
В зависимости от распространенности процесса в суставе, анкилозы могут быть:
- полными;
- частичными.
В зависимости от расположения сращений, различают анкилозы:
- внутрисуставные (центральные) – сращение сочленяющихся суставных поверхностей между собой;
- внесуставные (периферические) – образование внесуставной костной перемычки между костями, которые образуют сустав.
Сращение суставных концов при анкилозе может носить следующий характер:
- врожденный (первичный);
- приобретенный (вторичный).
Положение, в котором зафиксирован сустав при анкилозе, может быть:
- функционально выгодным (удобным);
- функционально невыгодным (неудобным).
Наиболее частыми причинами анкилозов являются:
- острые или хронические инфекционные процессы в суставе;
- разрушение суставных концов при закрытых травмах и ранениях;
- инфицированные открытые раны;
- дегенеративно-атрофические процессы в суставе (артрозы);
- неправильное лечение переломов и травм (особенно внутрисуставных) с чересчур длительной иммобилизацией сустава;
- операционные вмешательства (резекция суставных концов костей).
При всех перечисленных процессах происходит разрушение хрящевого покрова суставных поверхностей костей грануляционной тканью, разъедающей хрящевую пластинку и организующей кровяные сгустки. Происходит метапластическая перестройка патологических продуктов в полости сустава, и он становится неподвижным. 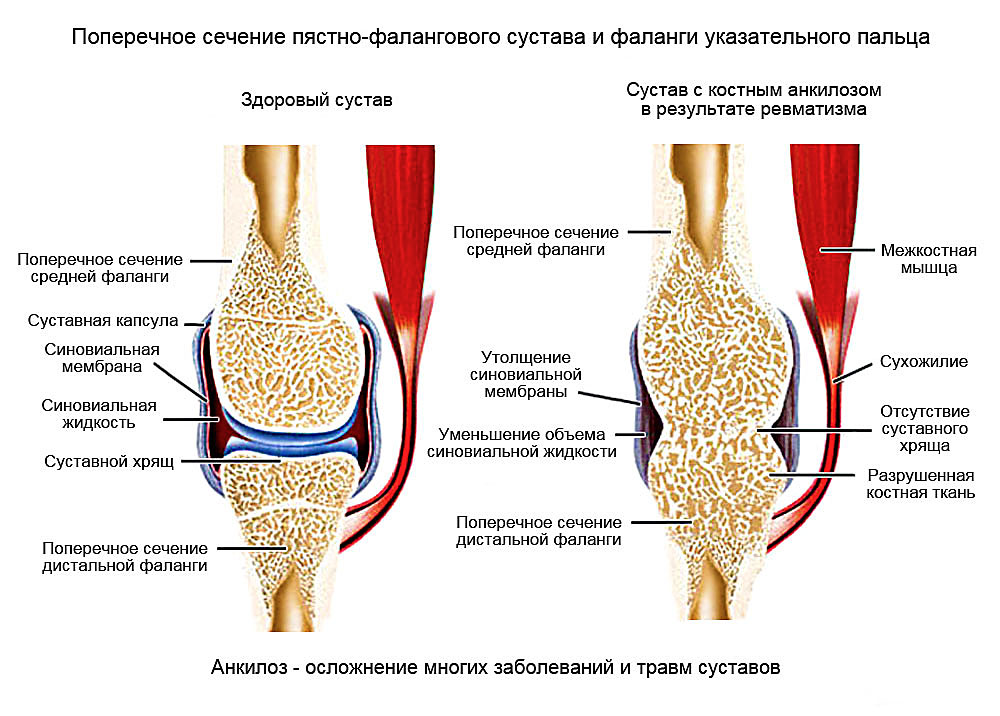
Способствует развитию процесса покой поврежденного сустава (например, при длительной его иммобилизации).
Особенно характерно возникновение анкилозов при повторяющихся повреждениях, закрытых переломах или ранениях, ушибах и травмах с кровоизлиянием внутрь тканей. Также способствуют формированию анкилозов наличие хронических инфекционных процессов в суставе и дегенеративных изменений (артроза). Открытые ранения могут инфицироваться, что приводит к длительному гнойному процессу, разрушению хрящевой ткани и разрастанию костной или фиброзной. Образуется костный и фиброзный анкилозы, соответственно.
Нередко новообразованная фиброзная ткань подвергается оссификации. Т.е. в ней начинают откладываться соли кальция, и со временем она начинает напоминать костную.
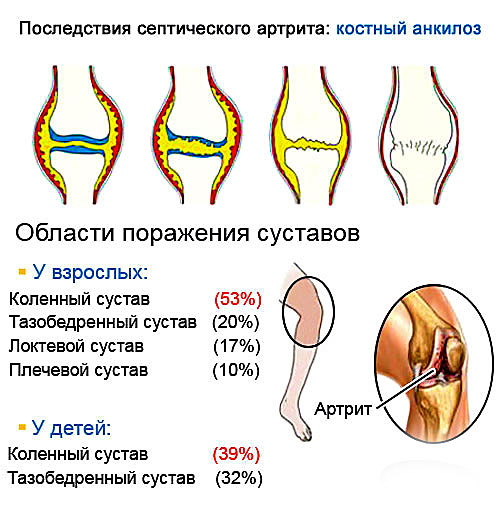
Наиболее часто анкилозы возникают при инфекционных артритах (гнойных, туберкулезных, гонорейных и других). При их возникновении происходит значительное разрушение аппарата сустава, что способствует возникновению анкилоза. Слипчивые формы артритов, встречающиеся при некоторых ревматических, инфекционных или токсических поражениях суставов, также могут привести к формированию анкилозов.
Очень часто анкилозирующие процессы возникают в суставах позвоночника. При этом происходит слияние тел позвонков или их отростков. Воспалительные заболевания челюсти (например, остеомиелит), некоторые инфекционные болезни (скарлатина и другие) могут приводить к возникновению анкилозов височно-нижнечелюстного сустава. Обычно процесс бывает односторонним, но примерно в 25% случаев встречается двустороннее поражение.
Врожденные (первичные) анкилозы могут возникать при дефектах формирования костной и/или хрящевой ткани во внутриутробном периоде. При этом ребенок рождается с фиброзно анкилозированными суставами. Такая патология сустава является разновидностью анкилоза и называется артрогрипозом. Врожденные костные анкилозы встречаются редко и часто являются проявлением генетической формы патологии.
При неврогенных артропатиях центрального происхождения никогда не возникает анкилозов.
Симптомы анкилоза
Главным симптомом анкилоза является отсутствие движений в суставе вследствие сращения его поверхностей. Причем в ходе образования анкилоза сустав может вначале стать тугоподвижным, а затем совсем теряет возможность двигаться.
Другими проявлениями могут быть:
- Нарушение основной функции сустава. В зависимости от характера пораженного сустава, это может быть нарушение походки или полное отсутствие возможности ходить (анкилозы в суставах нижних конечностей), осанки (анкилозы в суставах позвоночника), жевания и речи (анкилозы височно-нижнечелюстного сустава) и другие.
- Хронические боли, возникающие вследствие нарушения статики. Особенно их возникновение характерно для фиброзных форм анктилозов.
- Деформация сустава. Происходит изменение суставных поверхностей. Они могут стать выпуклыми, неровными, значительно утолщенными. Выглядит процесс эстетически неприятно, особенно если поражается височно-нижнечелюстной сустав (характерна асимметрия лица).
- Патология осанки – возникает при анкилозах суставов позвоночника, нижних конечностей.
- Атрофия мышц конечности происходит при длительно существующих анкилозах.
- Если анкилоз возник в период роста организма (в детском возрасте), то пораженная конечность может отставать в росте от здоровой (визуально – она меньше по размеру). При анкилозе височно-нижнечелюстного сустава может развиваться микрогения (недоразвитие нижней челюсти), боле выраженная на стороне поражения.
Симптомы анкилоза зависят от того, в каком положении сустав зафиксирован. Если оно функционально невыгодное (например, коленный сустав согнут под углом), то ходить человек не сможет. Если положение более выгодно функционально – сохраняется способность к некоторым движениям и возможность работать.
Фиброзные анкилозы отличаются от костных тем, что для них характерно возникновение хронических болей в суставе и сохранение некоторой способности к качательным движениям. При костных анкилозах обычно боли нет, а движения отсутствуют полностью.
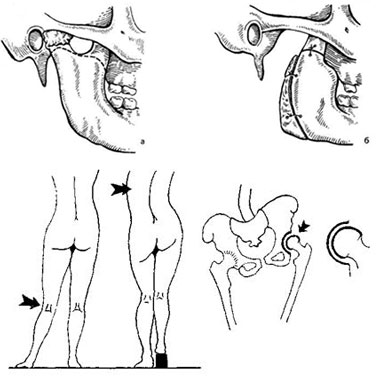
Различные виды анкилозов, в зависимости от их функциональной выгодности, могут быть представлены следующим образом:
- положение плеча в отведении – функционально выгодное, так как сохраняется функция приведения и отведения конечности;
- положение плеча в отведении – функционально невыгодно, при этом функция верхней конечности практически невозможна.
- положение под прямым углом – функционально выгодно;
- выпрямленное положение верхней конечности – функционально невыгодно, резкое нарушение функции конечности.
- умеренное тыльное сгибание кисти – функционально выгодно;
- анкилоз в ладонном отведении кисти – функция кисти резко нарушается.
- выпрямленное положение конечности с небольшим отведением – функционально выгодно;
- согнутое и приведенное положение – функционально невыгодно, больной вынужден пользоваться костылями.
- положение разгибания – функционально более выгодное;
- положение сгибания – резко нарушает функцию конечности, появляется необходимость пользоваться костылями.
- положение стопы под прямым углом – более выгодно;
- положение подошвенного сгибания – ведет к удлинению конечности и нарушению ходьбы.
Такое деление на функционально выгодные и невыгодные типы анкилозов – относительно. Все зависит от вида анкилоза, сопутствующей патологии и других факторов. При любых анкилозах функция будет значительно нарушена при сравнении со здоровым суставом, и будет нарушаться работоспособность больного.
При подозрении на анкилоз обращаются к травматологу или хирургу.
Целями диагностики является установление этиологии процесса и характера анкилоза (костный, фиброзный, хрящевой).
Предположить диагноз анкилоза обычно бывает не сложно, но часто возникают сложности в дифференцировке его от рубцовой контрактуры. Особенно это характерно для тех случаев, когда сохранен небольшой объем пассивных движений в суставе (обычно – качательные движения).
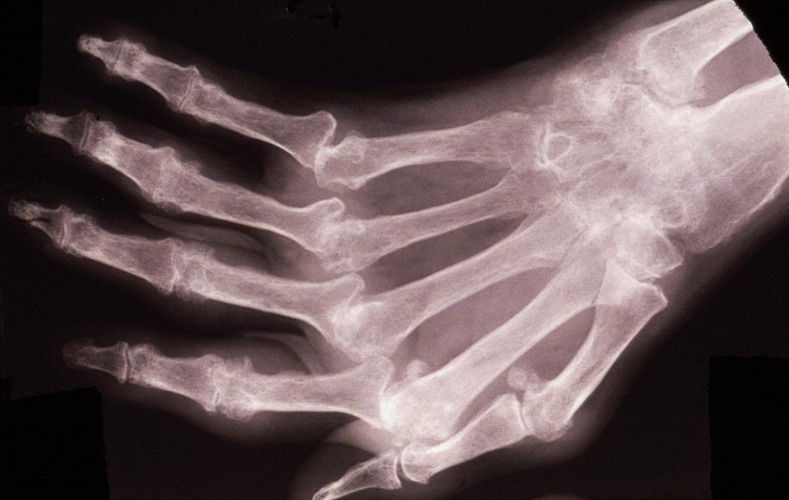
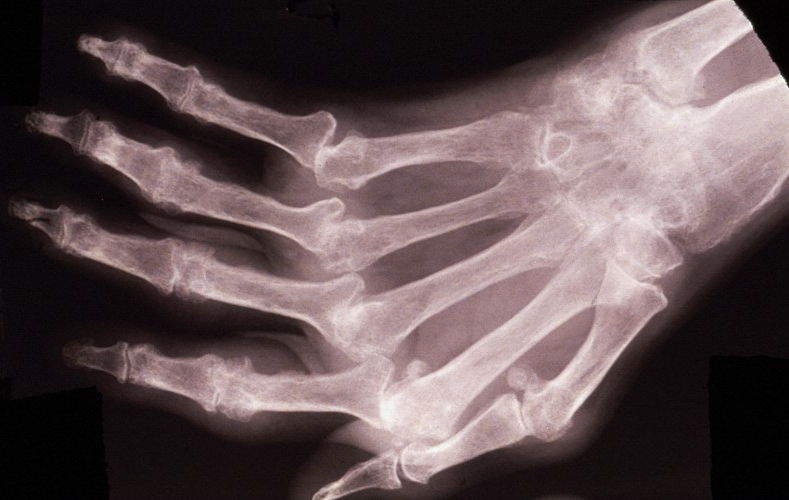
Рентгенологическое исследование – основной метод для дифференциальной диагностики между костным анкилозом и фиброзным, а также другими формами патологии. В ряде случаев оно помогает выявить причину, приведшую к возникновению анкилоза (например, воспалительный процесс в суставе).
Костный анкилоз на рентгене проявляется отсутствием суставной щели, переходом одной кости в другую, отсутствием видимых суставных поверхностей. Если анкилоз затрагивает не всю суставную поверхность, то он является неполным.
Фиброзный анкилоз рентгенологически выявляется на основании сужения суставной щели, изменения конфигурации (уплощения) суставных поверхностей.
Более информативными и современными методами для диагностики анкилозов являются компьютерная и магнитно-резонансная томография.
Вспомогательный характер носят данные лабораторных и других исследований, позволяющие подтвердить этиологию процесса (например, воспалительные изменения в крови при инфекционном артрите).
Лечение анкилоза
Основная цель терапии – максимальное восстановление функции сустава. Лечение должно быть полноценным и начинаться как можно раньше.
Терапия анкилозов может быть:
- оперативной (хирургическая коррекция);
- консервативной (медикаментозные средства, физиотерапевтические процедуры и другие методы).
Если в суставе есть воспалительный процесс, то его купирование выходит на первый план.
Хирургическое лечение в первую очередь проводится в тех случаях, когда сустав зафиксирован в функционально невыгодном положении.
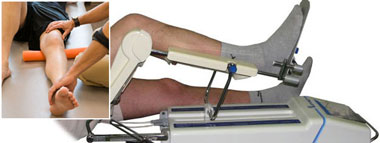
- редрессация – растяжение тканей или сдавление с последующим восстановлением их нормальной конфигурации;
- остеотомия – выпрямление конечности для придания ей более выгодного положения;
- артропластика – разъединение суставных поверхностей с формированием новых, между которыми помещаются прокладки из пластической ткани;
- эндопротезирование сустава – полная замена сустава на искусственный при тяжелых случаях анкилозов.
Противопоказаниями к хирургическому вмешательству являются опасность рецидива основного заболевания, полная атрофия мышц, обширные рубцовые изменения тканей. После купирования воспалительных явлений операция возможна не ранее чем через 6-8 месяцев при отсутствии других противопоказаний. В случае инфицирования послеоперационной раны (нагноения) анкилоз может возникнуть вновь.
- комплексное ортопедическое лечение;
- медикаментозная терапия (нестероидные противовоспалительные средства, антибактериальные и обезболивающие, а также другие препараты, которые часто вводятся внутрь сустава);
- физиотерапевтические процедуры (СМТ, УВЧ, электрофорез);
- лечебная физкультура (ритмическое напряжение мышц руки или ноги в гипсовой повязке);
- массаж;
- мануальная терапия.
При фиброзных анкилозах разрабатываются качательные движения на фоне использования обезболивающих препаратов.
В лечении важны сознательное и последовательное участие больного в процессе терапии, выполнение всех рекомендаций специалистов. Только в этом случае можно рассчитывать на максимальное восстановление функции сустава.
К мерам профилактики возникновения анкилоза относятся:
- рациональное лечение травм;
- применение способов иммобилизации, не нарушающих тонуса мышц, не затрудняющих кровоток и позволяющих ранние активные движения;
- лекарственная терапия, физиотерапевтические процедуры и лечебная гимнастика, направленные на разработку больного сустава и повышения тонуса мышц.
![]()
Своевременное и правильное использование современных методов лечения анкилоза позволяет добиться благоприятного исхода. Однако восстановление полного объема движений в пораженном суставе, особенно после воспалительных процессов, затруднительно.
Чтобы предотвратить развитие артроза в соседних суставах, больному с анкилозом рекомендованы регулярные занятия лечебной физкультурой, массаж, физиотерапевтические процедуры, санаторно-курортное лечение.
Хроническое нарушение в работе опорно-двигательного аппарата, получившее название анкилозирующий спондилит позвоночника, было известно человечеству с античных времен. К такому выводу пришли ученые, занимавшиеся анатомическим исследованием мумий древнеегипетских фараонов. Тем не менее первые упоминания об этой патологии появились в медицинской литературе лишь к середине XVI века. Итальянский анатом Маттео Реальдо Коломбо в своей знаменитой работе De re anatomica (1559) описал два человеческих скелета, имевших характерные для нее патологические изменения. Полная характеристика болезни была дана в конце XIX века в трудах Владимира Михайловича Бехтерева (Россия), Адольфа фон Штрюмпеля (Германия) и Пьера Мари (Франция).
Так что же такое анкилозирующий спондилоартрит (спондилит)? В современной медицинской практике так называют патологию, характеризующуюся воспалением межпозвонковых суставов, прогрессирующим нарушением их подвижности, окостенением связочного аппарата, поддерживающего позвоночник, и формированием анкилозов (участков сращений). С течением времени позвоночный столб утрачивает первоначальную гибкость и трансформируется в цельную кость.
Причины развития патологии

Точные причины анкилозирующего спондилита позвоночного столба неизвестны. Однако существует предположение, согласно которому в основе развития патологического процесса лежат иммунные нарушения. Защитные механизмы, призванные распознавать и обезвреживать опухолевые клетки и патогены, неожиданно направляют свое действие на аутогенные структуры организма – межпозвонковые и голеностопные суставы, колени и локти, крестцово-подвздошные, реберно-грудинные и грудинно-ключичные сочленения, внесуставные ткани. Неадекватная иммунная реакция провоцирует развитие воспалительного процесса на пораженных участках.
К числу факторов, повышающих риск возникновения описанных нарушений, относят:

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- генетическую предрасположенность, маркером которой считается присутствие в организме больного антигена HLA-B27;
- результаты активной жизнедеятельности некоторых штаммов энтеробактерий;
- ослабление защитных сил, обусловленное переохлаждением, аллергической реакцией, инфекциями, гормональными сбоями, травмами суставов и позвоночного столба, хроническим воспалительным поражением органов пищеварительной или мочевыделительной системы.
Статистические данные свидетельствуют о том, что такое нарушение в работе опорно-двигательного аппарата, как анкилозирующий спондилит, обнаруживается в основном у трудоспособных мужчин в возрасте 23—37 лет. Женщины сталкиваются с проявлениями этой патологии в 5—6 раз реже.
Виды анкилозирующего спондилоартрита
В основе классификации анкилозирующего спондилита лежит степень вовлеченности в патологический процесс определенных суставов и внесуставных тканей. Более подробная информация о формах этой патологии представлена в таблице 1.
Таблица 1. Формы анкилозирующего спондилоартрита.
Форма болезни
Наименование структур организма, вовлеченных в патологический процесс
Позвоночник или его определенные отделы
Позвоночник, плечевые и (или) тазобедренные суставы
Позвоночный столб, мелкие суставные структуры кистей и стоп
Многие исследователи дополнительно выделяют висцеральный анкилозирующий спондилит. Данная форма патологии объединяет в себе поражение позвоночника, суставных структур, зрительного аппарата, почек, сердечно-сосудистой и мочевыделительной систем.
Симптомы анкилозирующего спондилита
В своем развитии анкилозирующий спондилит проходит несколько последовательных стадий. Первыми признаками патологии становятся:
- повышенная раздражительность, нервозность;
- сомнологические нарушения (трудности с засыпанием, беспокойный сон, сонливость в дневное время);
- общая слабость;
- легкий дискомфорт в суставах и мышцах.
Дальнейшее развитие клинической картины болезни зависит от особенностей распространения патологического процесса (то есть, от вовлечения в него определенных отделов позвоночного столба, суставных структур, органов и систем человеческого тела).
Признаки поражения позвоночника
Поражение позвоночного столба проявляется скованностью и интенсивными болями в зоне поясницы. Неприятные ощущения появляются ночью и усиливаются в утреннее время, становятся менее выраженными после зарядки и теплого душа. Днем болевой синдром возникает при длительном нахождении в одной и той же позе, исчезает или ослабляется при движении.
При отсутствии лечения состояние человека, болеющего анкилозирующим спондилитом, постепенно ухудшается. Развитие патологии сопровождается:
- распространением болей вверх по позвоночнику;
- ограничением подвижности позвоночного столба (больные испытывают сложности при попытке выполнить наклон вперед или повороты тела в стороны, прогнуть спину);
- деформацией позвоночника (сглаживается естественный изгиб позвоночного столба в пояснице, становится более заметным кифоз в грудном отделе);
- постоянной напряженностью спинных мышц.
Зачастую больные предъявляют жалобы на снижение подвижности грудной клетки, влекущее за собой появление сбоев в работе дыхательной системы.
Симптомы поражения суставов, связочного аппарата
При спондилоартрите, сопровождающемся анкилозом позвоночника, чаще всего поражаются крупные суставы ног и рук, а также сухожилия и связки в зоне фиксации на кости. Мелкие костные сочленения вовлекаются в патологический процесс гораздо реже. Развитие воспаления сопровождается болями, не зависящими от двигательной активности больного человека, постепенным окостенением сухожилий и связок, нарушением подвижности суставных структур.
Внесуставные признаки патологии
Описание симптоматики, характерной для висцерального анкилозирующего спондилоартрита, представлено в таблице 2.
Таблица 2. Внесуставные симптомы анкилозирующего спондилита позвоночника.
Внутренние органы и системы, затронутые патологическим процессом
Признаки поражения
Сердце и сосуды
Воспаление миокарда, клапанов сердца, аорты, развитие аортальной недостаточности, нарушение сердечного ритма.
Тошнота, головокружение, мигрени, недержание мочи, нарушение потенции.
Развитие мочекаменной болезни, нарушение в работе почек, обусловленное отложением в их тканях специфического полисахаридно-белкового соединения амилоида, возникновение гломерулонефрита (поражение почечных клубочков).
В отдельных случаях развитие патологии сопровождается нарушением функций легких и фиброзным изменением легочных тканей.
Диагностика заболевания
Для уточнения предварительного диагноза, поставленного больному, используют следующие методики: изучение анамнеза и жалоб пациента, осмотр больного (пальпацию суставов и позвоночного столба, оценку их подвижности и степени поражения), общий анализ крови и оценку его результатов (признаками развития патологии являются повышение СОЭ и малокровие при отсутствии ревматоидного фактора), рентгенологическое исследование, компьютерную томографию и МРТ позвоночного столба.
В спорных клинических случаях больного направляют на сдачу специфического анализа, позволяющего выявить антиген HLA-B27.
Как лечить анкилоз позвоночного столба
Современная медицина не владеет методиками и средствами, позволяющими полностью излечиться от анкилозирующего спондилита. Поэтому первоочередными задачами проводимого лечения являются блокирование воспалительного процесса, ослабление болей, поддержание естественной подвижности позвоночника и пораженных суставов.
Стандартная схема терапии включает:
- применение нестероидных противовоспалительных средств и глюкокортикоидных препаратов;
- назначение иммунодепрессантов;
- использование биологических модификаторов иммунного ответа (препаратов направленного действия, блокирующих развитие;
- патологического процесса и не препятствующих работе естественных защитных механизмов организма);
![]()
- физиотерапию (магнитотерапию, рефлексотерапию);
- дыхательную гимнастику;
- мануальное воздействие;
- лечебные ванны (азот, радон, сероводород);
- закаливание больного;
- лечебную физкультуру (ЛФК).
Больным рекомендуют спать на ровной и достаточно жесткой постели, избегать повышенных физических нагрузок и психотравмирующих ситуаций, отказаться от курения.
ЛФК при анкилозе позвоночника
Основными задачами ЛФК при анкилозе позвоночного столба являются:

- замедление процесса окостенения сухожилий и связок позвоночника;
- предупреждение деформации позвоночного столба;
- поддержание естественной подвижности позвоночника и суставов;
- укрепление мышц, снятие их спазма;
- ослабление болевого синдрома;
- коррекция нарушений в работе органов дыхания.
Схему ЛФК разрабатывает лечащий врач индивидуально для каждого больного. В таблице 3 представлено описание самых простых и эффективных упражнений, которые могут быть включены в программу борьбы с рассматриваемой патологией.
Таблица 3. Упражнения при анкилозе позвоночника.
Исходное положение
Описание упражнения
Сидя на табурете с жестким сидением
Повернуть голову вправо, затем влево. Повторить 7 раз.
Наклонить голову вправо и коснуться ухом плеча, затем сменить сторону. Выполнить упражнение 7 раз.
Потянуться подбородком к центру левой ключицы, затем сменить сторону. Повторить 5 раз.
Сжать кисти в кулаки, развести руки в стороны. Свести лопатки и прижать подбородок к шее. Задержаться в описанном положении на 6—7 секунд. Выполнить упражнение 7 раз.
Лежа на жесткой и ровной поверхности на спине
Согнуть руки в локтях, упереться ими в пол и на вдохе оторвать грудь от пола. На выдохе вернуться в первоначальное положение. Выполнить 8 раз.
Согнуть ноги в коленных суставах, завести кисти рук за голову, приподнять и тут же опустить таз. Выполнить упражнение 17 раз.
Свести ноги вместе, без помощи рук поднять корпус, потянуться кончиками пальцев к ступням и снова лечь. Повторить 6 раз.
Подвести согнутые в коленных суставах ноги к груди и совершить 6 вращательных движений тазом. Повторить упражнение 3 раза.
Подвести колени к груди, обхватить их руками, раскачаться на спине и постараться сесть. Выполнить 3 раза.
Лежа на полу на боку
Выпрямить ногу и сделать 10 махов вперед и назад. Сменить сторону и снова выполнить упражнение.
Выпрямить ногу и сделать 10 махов вверх. Повторить, лежа на другом боку.
Согнуть ногу в колене и выполнить 7 круговых движений в воздухе. Сменить сторону и повторить упражнение.
Приподнять вверх обе ноги, задержать их в таком положении на 5 секунд. Выполнить упражнение 5 раз и повторить комплекс, лежа на другом боку.
Лежа на жесткой поверхности на животе
Положить кисти рук под лоб и 15—20 раз напрячь ягодичные мышцы.
Положить кисти рук на поясницу, слегка приподнять корпус и развернуть его влево, затем снова лечь. Повторить упражнение 6 раз и сменить сторону.
Выпрямить ноги и приподнять их вверх настолько, насколько возможно. Задержаться в таком положении на 3—4 секунды. Повторить 6 раз.
Развести руки в стороны, сжать кисти в кулаки, прогнуть корпус назад, свести лопатки и попытаться дотянуться подбородком до груди. Выполнить упражнение 8 раз.
Стоя на полу на четвереньках
Опустить таз на пятки и потянуться вперед. Повторить 3—4 раза.
Выгнуть спину вверх, опустив голову вниз, и задержаться на 7 секунд. Затем прогнуть спину вниз, закинув голову назад, и задержаться на 10 секунд.
Положить кисти рук на поясницу и выполнить 10—12 круговых движений корпусом против часовой стрелки. Повторить в другую сторону.
Выполнить 20 махов руками вверх и вниз, затем в стороны.
Выпрямить левую ногу и совершить 7 махов в сторону. Повторить второй ногой.
Наряду с ЛФК, больным рекомендуют регулярно заниматься плаванием и иными видами спорта, способствующими укреплению спинных мышц.
Прогноз при анкилозирующем спондилоартрите
Анкилозирующий спондилит – это неизлечимая патология, неизменно приводящая к инвалидизации больного. Тем не менее пациенты, неотступно следующие врачебным рекомендациям, ответственно принимающие назначенные медицинские препараты и регулярно занимающиеся лечебной физкультурой, на протяжении длительного времени сохраняют активность, способность работать и вести привычный образ жизни.
Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!
Читайте также

Наш эксперт:
Почетный доктор, Доктор Медицинских Наук
Европейского университета,
Член Российской Академии Естественных Наук,
профессор ЕАЕН. Автор 3 книг, по лечению позвоночника,
имеет два патента на изобретения.
Сфера деятельности
Мануальная терапия, остеопатия.
Об авторе.
Читайте также: