Что такое косметический шов на шее
Косметический шов и особенности ухода за ним после хирургического вмешательства
Косметический шов после операции позволяет максимально замаскировать след от хирургического вмешательства. Но почему иногда на прооперированном участке остается грубый рубец в виде рыбьего скелета или просто неаккуратной неровной линии? Дело в том, что косметический шов можно накладывать не всегда ввиду особенностей проведенной операции (место разреза, степень тяжести раны). Поэтому иногда маскировать хирургические швы приходится с помощью дополнительных косметологических процедур.

Шовные материалы для косметического шва
Требования к хирургическим швам формировались в течение всего процесса развития операционного дела. Изначально они должны были быть просто прочными, чтобы исключить риск расхождения раны и попадания внутрь инфекции. Затем стали придавать значение и внешнему виду, особенно на видимых участках тела (лицо, шея). Постепенно стали появляться не только различные типы хирургических швов, но и шовные материалы, а также иглы, от которых тоже зависит заметность будущего рубца.
Кстати! Косметический шов отличается от обычного хирургического именно своим внешним видом. Он почти незаметен и представляет собой тончайшую линию, идущую по естественным очертаниям (иногда он напоминает морщинку или складку, например, на шее или в нижней части живота).
Особую популярность сегодня приобрели саморассасывающиеся нитки, которые не требуют снятия. Они имеют органическую природу, поэтому со временем после зашивания просто исчезают под воздействием биологических жидкостей (кровь, лимфа) и ферментов, в частности, белков. Такие нити часто используются в стоматологии, чтобы врач, снимая швы, лишний раз не тревожил нежные ткани десен.

Косметические саморассасывающиеся швы часто накладываются с использованием шовного материала под наименованием МедПГА. Последние три буквы означают, что нити изготовлены на основе полигидроксиацетиловой кислоты.
Изначально такая нить очень прочная и позволяет крепко сшить края кожи. На 20-й день от ее прочности остается примерно 50%, но этого достаточно для удерживания уже сросшейся раны. Полностью МедПГА рассасывается через 60-90 дней.
Также существует еще три вида саморассасывающихся хирургических нитей, используемых для наложения косметических швов.
- Кетгут. Время рассасывания составляет от 1 до 4 месяцев в зависимости от диаметра нити и прооперированного участка.
- Лавсан. Рассасывается быстрее, чем кетгут: от 12 до 50 дней.
- Викрил. Аналог кетгута. Викриловый шов рассасывается, в среднем, за 70-80 дней.
Виды швов в хирургии
Из всех хирургических швов только некоторые относятся к косметическим. И не всегда врач имеет возможность наложить именно их. Ведь эластичность кожи и ее поверхностное натяжение зависит от оперируемого участка и глубины раны.
-
Простой узловой. Применяется редко из-за видимых косметических недостатков. Рубец получается грубым и заметным.
Поэтому обычные хирургические швы используются только в крайних случаях, когда нецелесообразно рисковать эстетикой из-за сложной или глубокой раны. Также в зависимости от ситуации хирург выбирает, какие использовать шовные материалы, т.е. будут ли это саморассасывающиеся швы, либо через какое-то время их придется снимать.
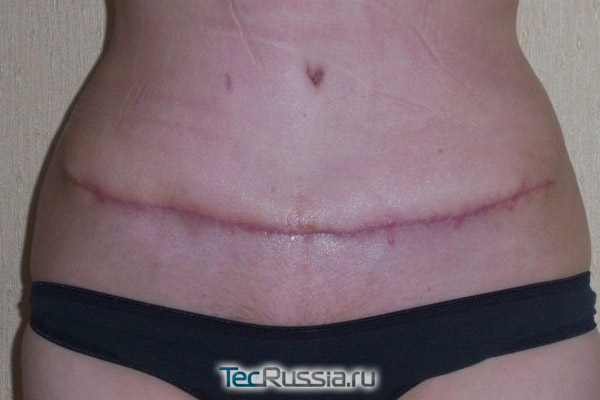
Швы после кесарева сечения

Если бы после кесарева на животе не оставался рубец, то, наверное, большее количество женщин предпочло бы этот способ родоразрешения. Ведь многих пугает не сам факт полостной операции (а по сути это она и есть), а именно наличие некрасивого шрама на животе. К тому же часто мамами становятся совсем молодые девушки, которые не хотят терять свою привлекательность из-за огромного рубца.
Косметический шов после кесарева сечения не будет особо заметен, если выполнялась плановая операция с поперечным разрезом в зоне лобка. Ввиду анатомических особенностей швы будут накладываться непрерывно, и они быстро заживут. Оставшийся тонкий рубец будет проходить по нижней складке живота, т.е. по линии нижнего белья.
Кстати! Если место разреза после кесарева сечения болит, следует обратиться к врачу. Нужно сначала выяснить точную причину боли (инфекция, спазм, спровоцированная операцией грыжа), а не принимать обезболивающие без назначения, как это часто делают мамочки.
При экстренном кесаревом сечении врачи иногда вынуждены делать вертикальный разрез от пупка к лобку. Шрам будет заметен по двум причинам. Во-первых, из-за местоположения, во-вторых, из-за особенностей технологии сшивания. Получившиеся узелки впоследствии уплотнятся, и рубец будет не только широким, но и выпуклым. Устранить подобный дефект поможет пластика шва после кесарева сечения.
Можно ли самостоятельно снимать швы
Врачи обычно запрещают как-либо воздействовать на шов, но пациенты все равно иногда выдергивают торчащие нитки. Если они остались после снятия шва врачом, то, как правило, ничего страшного не происходит. Но если это саморассасывающиеся нити, то лучше ничего не предпринимать, а дождаться, пока они растворятся естественным образом.
Внимание! Только врач знает, как снять те или иные швы правильно и без негативных последствий! Поэтому самостоятельно лучше ничего не предпринимать. К тому же в домашних нестерильных условиях велик риск занести инфекцию в микроранку, образующуюся после вытягивания нити.
Значение имеет не только технология снятия швов, но и время выполнения этой манипуляции. Врач принимает решение после осмотра раны, степени ее срастания и убеждении в отсутствии сепсиса. И даже после того, как доктор снял швы, иногда приходится носить стерильную повязку еще пару дней.
Шов после удаления щитовидной железы
Хирургические вмешательства на щитовидной железе – радикальный способ лечения множества заболеваний, при которых медикаментозная терапия не приносит должного результата.
Обычно послеоперационный период требует соблюдения ряда ограничений, которые помогут избежать возникновения серьезных осложнений. Статистика показывает, что операции на щитовидке проводится у 20% людей с отклонениями в работе этого органа.
Обычно хирургические вмешательства проводятся в следующих случаях:
Полезно! Эффективные методы лечения щитовидки БЕЗ РАЗРЕЗОВ применяются в Белорусских клиниках
Шов после операции
Шов после операции на щитовидной железе при правильном уходе практически незаметен. Однако на его размер и вид влияет способ хирургического воздействия, объем необходимого вмешательства, индивидуальные особенности кожного покрова, а также послеоперационный уход.
Чтобы уменьшить размер рубца, в первые несколько недель нужно особенно внимательно следить и ухаживать за поврежденной тканью. Также старайтесь аккуратно есть – нельзя, чтобы еда попадала на кожу. Это легко может привести к инфицированию или гнойному процессу.
Учитывайте, что инфицирование тканей, расхождение либо нагноение шва являются крайне опасными осложнениями неправильного ухода. Чтобы ускорить процесс заживления, нужно постоянно поддерживать стерильность зоны.
В противном случае вы рискуете столкнуться с серьезными нарушениями в функционировании внутренних органов, а также головного мозга. Если правильно ухаживать за оперируемой областью, вам удастся сделать шов тонким и малозаметным.
«После первой консультации врач сказал, что если бы я помедлила еще месяц, могло случиться непоправимое…«
Особенности послеоперационного периода
Чаще всего пациенты жалуются на сильный отек на щитовидной железе после подобной операции. Из-за этого у них ухудшается самочувствие. Конечно, такое хирургическое вмешательство несомненно отражается на состоянии организма.
Чаще всего пациенты замечают следующие последствия:
- Сильную и тянущую боль сзади шеи.
- Сонливость и повышенную утомляемость.
- Общую слабость организма.
- Опухоль шва.
- Отечность горла.
- Болезненность во время глотания либо говорения.
Обычно такие последствия не требуют специальной терапии и самостоятельно проходят спустя 2-3 недели. В редких случаях из-за допущенных во время операции неточностей у человека может изменяться голос.
Также спровоцировать это может ларингит, который возникает из-за негативного влияния трубок для интубирования. У большинства людей наблюдается общая слабость организма. Это нормальное явление, которое объясняется снижением концентрации кальция в крови.
Чтобы минимизировать проявления негативных последствий после операций на щитовидной железе, врачи рекомендуют придерживаться специальной диеты.
Она основана на натуральных и полезных компонентах, которые помогают восполнить дефицит полезных веществ. В редких случаях после тиреоидэктомии у больных диагностируются нарушения в работе околощитовидной железы. Такое состояние требует отдельного и комплексного медикаментозного лечения.
Очень редко после хирургического вмешательства у людей возникают местные кровотечения. Статистика показывает, что диагностируется это лишь у 0.2% больных. Последствием такого явления могут быть многочисленные гнойные образования и сильнейший отек.
При возникновении таких явлений необходимо незамедлительно обратиться к лечащему врачу, он назначит подходящую терапию. В некоторых случаях такое явление требует обязательного нахождения в стационаре.
Анализы и лечение во время восстановления
После проведенной тиреоидэктомии пациент проходит многочисленные диагностические исследования. Кроме того, он сдает расширенный анализ крови для оценки функционирования щитовидной железы.
Наиболее важным тестом, который проводится спустя месяц после иссечения доли либо всей щитовидной железы, является сцинтиграфия. Она помогает определить риск возникновения серьезных осложнений, таких как опухоль либо метастазы.
Также важно определить уровень тиреоглобулина в крови. Статистика показывает, что люди, у которых этот показатель повышен, рискуют столкнуться с метастазами в легких.
Если же состояние здоровья человека не позволяет провести подобное исследование, его отправляют на рентген. Если в течение долгого времени шов от операции на щитовидной железе не заживает, пациента отправляют на определение наличия остаточных тканей.
Специальная диета
После операций на щитовидной железе человеку придется пересмотреть свое питание, однако кардинальных изменений не произойдет. Очень важно придерживаться здорового рациона, который поможет восполнить дефицит питательных элементов.
Категорически не рекомендуется употреблять жирную, сладкую, соленую либо жирную пищу. Также необходимо полностью отказаться от употребления алкогольных напитков и крепкого кофе.
Пациенты, которые не употребляют пищу животного происхождения, должны обязательно сообщить это этом своему врачу. Дело в том, что соевые продукты не дают гормонам нормально усвояться.
Необходимо навсегда отказаться от низкокалорийных диет, так как недостаток белка в организме также приводит к негативным последствиям со стороны гормонального фона. Из-за этого восстановительный период после операции может значительно затянуться.
Людям, которые перенесли вмешательство на щитовидке, категорически запрещено голодать. Очень важно употреблять как можно больше продуктов, которые богаты витамином С. Он не только способствует ускоренному заживлению ран, но и ускоряет синтез йода.
Беременность после тиреоидэктомии
Многие женщины уверены, что после операций на щитовидке наступление беременности невозможно. Специалисты же утверждают, что удаление этого органа не может стать преградой на зачатии и вынашивании плода.
Однако одно ограничение все-таки есть: после операции необходимо пройти полноценное лечение и немного подождать, чтобы организм успел привыкнуть к своему новому ритму работы.
Женщины, которые перенесли удаление доли либо всей щитовидной железы, должны ответственно подходить к вопросу планирования беременности. Очень важно регулярно консультироваться с эндокринологом, который сможет назначить необходимые лекарственные препараты.
Также во время вынашивания вам придется регулярно сдавать анализ крови на гормоны. Необходимо правильно питаться, полностью отказаться от тяжелых физических нагрузок и вредных привычек.
Как формируются рубцы после операции: 4 главные стадии
Каким бы аккуратным и опытным ни был хирург, какими бы современными шовными материалами он ни пользовался, на месте любого операционного разреза неизбежно остается рубец – особая структура из соединительной (фиброзной) ткани. Процесс его формирования делится на 4 последовательно сменяющих друг друга стадии, причем значимые внутренние изменения после сращения краев раны продолжаются еще как минимум год, а порой намного дольше – до 5 лет.
Что же происходит в это время в нашем организме? Как ускорить заживление, и что нужно делать на каждом из этапов, чтобы шрам остался максимально тонким и незаметным? TecRussia.ru рассказывает во всех деталях и дает полезные рекомендации:
Начинается сразу же, как только получено повреждение (в нашем случае – операционный разрез) и продолжается в течение 7-10 суток.
- Параллельно начинают делиться клетки сосудов, формируя в поврежденной зоне многочисленные новые капилляры. В нашей крови всегда есть защитные белки – антитела, основная функция которых – борьба с чужеродными агентами, поэтому развитая сосудистая сеть становится дополнительным барьером на пути возможной инфекции.
- В результате этих изменений на травмированной поверхности нарастает грануляционная ткань. Она не слишком прочная, и соединяет края раны недостаточно крепко. При любом, даже небольшом усилии они могут разойтись – даже несмотря на то, что сверху разрез уже покрылся эпителием.
- Чрезмерный отек, гематома, присоединение инфекции, нарушают нормальное рубцевание и повышают риск образования грубых шрамов. Еще одна угроза в этот период – индивидуальная реакция на шовный материал, обычно она проявляется в форме местного отека.
- Всю необходимую обработку полеоперационной раны на этой стадии делает врач или медсестра под его контролем. Самостоятельно делать ничего нельзя, да и вмешиваться в естественный процесс заживления пока не имеет смысла. Максимум, что может порекомендовать специалист после снятия швов – зафиксировать края силиконовым пластырем.
Протекает в период 10 – 30 суток после операции:
Основная опасность на этом этапе состоит в том, что уже срастающиеся швы все еще могут разойтись, если пациент чрезмерно активен. Поэтому так важно тщательно соблюдать все послеоперационные рекомендации, в том числе и те, что касаются образа жизни, физической активности, приема лекарств – многие из них направлены как раз на обеспечение условий для нормального, неосложненного рубцевания.
- По предписанию врача можно начинать использование наружных кремов или мазей для обработки формирующегося шва. Как правило, это средства, ускоряющие заживление: Солкосерил, Актовегин, Бепантен и тому подобные.
- Кроме того, хороший результат дают аппаратные и физиопроцедуры, направленные на снижение отечности и недопущение гипертрофии фиброзной ткани: Дарсонваль, электрофорез, фонофорез, магнитотерапия, лимфодренаж, микротоки и т.п.
В этот период – на 30 – 90 сутки после операции – внешний вид шрама постепенно приходит в норму:
- Если на более ранних этапах коллагеновые и эластиновые волокна располагались беспорядочно, то в течение третьей фазы они начинают перестраиваться, ориентируясь по направлению наибольшего растяжения краев разреза. Фибробластов становится меньше, уменьшается и количество сосудов. Рубец уплотняется, уменьшается в размерах, достигает максимума своей прочности и бледнеет.
- Если в это время свежие соединительнотканные волокна подвергаются чрезмерному давлению, напряжению или иному механическому воздействию, процесс перестройки коллагена и удаления его излишков нарушается. В результате рубец может стать грубым, гипертрофическим, а то и вовсе приобрести способность к постоянному росту, превратившись в келоидный. В отдельных случаях такое возможно даже без воздействия внешних факторов – из-за индивидуальных особенностей организма.
На данном этапе стимулировать заживление уже незачем, пациенту достаточно избегать чрезмерных нагрузок на прооперированную зону.
- Если тенденция к излишнему фиброзу становится очевидной, врач назначает инъекции, уменьшающие активность рубцевания – как правило, препараты на основе кортикостероидов (гидрокортизон или подобные). Хорошие результаты дает электрофорез с Лидазой или коллагеназой. В менее сложных случаях, а также в профилактических целях используются нестероидные наружные средства – Контрактубекс, Дерматикс и др.
- Важно понимать, что такая терапия должна проводиться исключительно под наблюдением врача – дерматолога или хирурга. Если назначать себе гормональные мази или уколы самостоятельно, только потому, что внешний вид шва не соответствует ожиданиям или непохож на фото из интернета, можно существенно нарушить процесс восстановления тканей, вплоть до их частичной атрофии.











При формировании кожного шва следует:
- придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
- стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
- использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
- использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
- избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
- ликвидировать полости и карманы в подкожно-жировом слое;
- формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
- использовать съемные или абсорбируемые нити;
- не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
- оставлять в ране минимально возможное количество шовного материала.
Простой узловой шов – одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
- вкол и выкол производятся строго перпендикулярно поверхности кожи;
- вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
- расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
- нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
- при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
- расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки – к появлению диастаза краев раны;
- сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
Шов Мак Миллена-Донати (McMillen-Donati) – одиночный вертикальный П-образный узловой шов с массивным захватом подлежащих тканей и целенаправленной адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. Накладывается с помощью большой режущей иглы. Вкол производят на расстоянии 2 и более см от края раны, далее вкалывают так, чтобы захватить как можно больше и проводят до дна раны, где поворачивают иглу в направлении к срединной линии раны и выкалывают в самой ее глубокой точке. Затем на стороне выкалывания, по ходу стяжка, в нескольким мм от края раны иглу вновь вкалывают и выводят в толщу дермы на противоположной стороне, иглу таким же образом проводят в обратном направлении. При затягивании узла однородные ткани сопоставляются. К недостаткам шва следует отнести неудовлетворительный косметический результат вследствие образования грубых поперечных полос.
Несколько видоизмененным вариантом шва Мак Миллена-Донати является шов по Алльговеру (Allgower), отличающийся тем, что нить не проводится через поверхность кожи с контралатеральной стороны. Одиночные узловые швы кожи имеют как преимущества, так и недостатки. К преимуществам одиночных узловых швов следует отнести их относительную простоту и малые временные затраты для их наложения, наличие естественного дренирования полости ушитой раны в первые дни послеоперационного периода через промежутки между швами, возможность ограниченного раскрытия раны при снятии одного или нескольких швов. К недостаткам одиночных швов относится недостаточный косметический эффект при их использовании, даже при условии технически правильного их формирования. Дело в том, что одиночные швы – съемные, а для правильного формирования рубца необходима иммобилизация краев кожной раны максимально долгое время. Кроме того, при формировании отдельных швов неизбежно появление поперечных полос или рубцов в точках вкола-выкола иглы. Исходя из требований к косметическому эффекту, J. Chassaignac и W. Halstedt предложили формирование непрерывного внутрикожного шва на всю длину раны.
Шов Шассеньяка-Холстеда (Chassaignac-Halsted) - непрерывный внутренний адаптирующий. Шовная нить проходит в толще дермы, в плоскости, параллельной поверхности кожи. Иглу вкалывают на одной стороне разреза, проводя ее только интрадермально. После этого переходят на другую сторону разреза. С обеих сторон в шов захватывают одинаковое количество дермы (0, 5 – 1 см). По сути этот шов – непрерывный горизонтальный П-образный. В конце шва иглу выкалывают на коже, отступив от угла раны 1см. Нить фиксируется либо узлами непосредственно над раной, либо специальными якорными устройствами.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Шов Холстеда-Золтана (Halsted – Zoltan) - двурядный непрерывный. Первый ряд накладывают приблизительно посредине подкожной основы, второй – внутрикожно. Первый укол иглы производят вблизи конца раны, на расстоянии 2 см от одного из краев. Затем иглу вкалывают и выкалывают поочередно в одной и другой стенке раны, проводя ее только по посредине толщины подкожной клетчатки в горизонтальной плоскости (непрерывный П-образный шов). Закончив формирование глубокого ряда шва, нить выводят на поверхность кожи. Оба конца нити натягивают, сближая таким образом края раны. Для формирования второго ряда кончик иглы выводят в дерму. Продолжают шить таким образом, чтобы точки вкола и выкола распологались симметрично относительно линии разреза, как при обычном шве Холстеда. До завершения наложения поверхностного шва нити удерживают натянутыми, затем формируют узел, связывая концы нитей на коже.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 – 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond – медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным – шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.
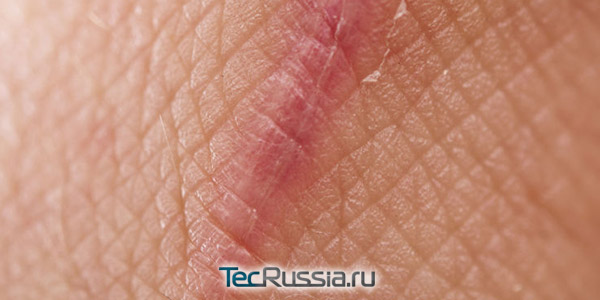 |
Каким бы аккуратным и опытным ни был хирург, какими бы современными шовными материалами он ни пользовался, на месте любого операционного разреза неизбежно остается рубец – особая структура из соединительной (фиброзной) ткани. Процесс его формирования делится на 4 последовательно сменяющих друг друга стадии, причем значимые внутренние изменения после сращения краев раны продолжаются еще как минимум год, а порой намного дольше – до 5 лет.
Что же происходит в это время в нашем организме? Как ускорить заживление, и что нужно делать на каждом из этапов, чтобы шрам остался максимально тонким и незаметным? TecRussia.ru рассказывает во всех деталях и дает полезные рекомендации:
Начинается сразу же, как только получено повреждение (в нашем случае – операционный разрез) и продолжается в течение 7-10 суток.
- Чрезмерный отек, гематома, присоединение инфекции, нарушают нормальное рубцевание и повышают риск образования грубых шрамов. Еще одна угроза в этот период – индивидуальная реакция на шовный материал, обычно она проявляется в форме местного отека.
- Всю необходимую обработку полеоперационной раны на этой стадии делает врач или медсестра под его контролем. Самостоятельно делать ничего нельзя, да и вмешиваться в естественный процесс заживления пока не имеет смысла. Максимум, что может порекомендовать специалист после снятия швов – зафиксировать края силиконовым пластырем.
 |
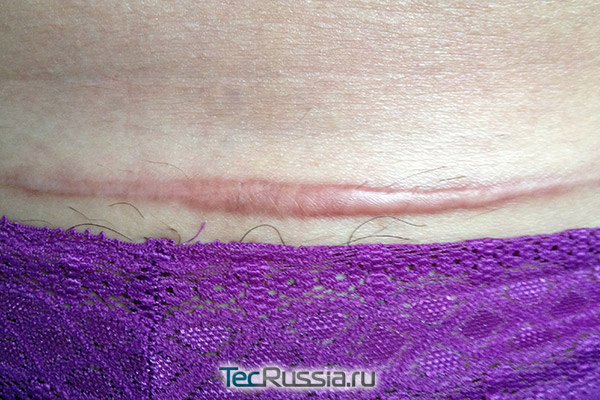
Протекает в период 10 – 30 суток после операции:
Основная опасность на этом этапе состоит в том, что уже срастающиеся швы все еще могут разойтись, если пациент чрезмерно активен. Поэтому так важно тщательно соблюдать все послеоперационные рекомендации, в том числе и те, что касаются образа жизни, физической активности, приема лекарств – многие из них направлены как раз на обеспечение условий для нормального, неосложненного рубцевания.
- По предписанию врача можно начинать использование наружных кремов или мазей для обработки формирующегося шва. Как правило, это средства, ускоряющие заживление: Солкосерил, Актовегин, Бепантен и тому подобные.
- Кроме того, хороший результат дают аппаратные и физиопроцедуры, направленные на снижение отечности и недопущение гипертрофии фиброзной ткани: Дарсонваль, электрофорез, фонофорез, магнитотерапия, лимфодренаж, микротоки и т.п.
 |
В этот период – на 30 – 90 сутки после операции – внешний вид шрама постепенно приходит в норму:
- Если на более ранних этапах коллагеновые и эластиновые волокна располагались беспорядочно, то в течение третьей фазы они начинают перестраиваться, ориентируясь по направлению наибольшего растяжения краев разреза. Фибробластов становится меньше, уменьшается и количество сосудов. Рубец уплотняется, уменьшается в размерах, достигает максимума своей прочности и бледнеет.
- Если в это время свежие соединительнотканные волокна подвергаются чрезмерному давлению, напряжению или иному механическому воздействию, процесс перестройки коллагена и удаления его излишков нарушается. В результате рубец может стать грубым, гипертрофическим, а то и вовсе приобрести способность к постоянному росту, превратившись в келоидный. В отдельных случаях такое возможно даже без воздействия внешних факторов – из-за индивидуальных особенностей организма.
На данном этапе стимулировать заживление уже незачем, пациенту достаточно избегать чрезмерных нагрузок на прооперированную зону.
- Если тенденция к излишнему фиброзу становится очевидной, врач назначает инъекции, уменьшающие активность рубцевания – как правило, препараты на основе кортикостероидов (гидрокортизон или подобные). Хорошие результаты дает электрофорез с Лидазой или коллагеназой. В менее сложных случаях, а также в профилактических целях используются нестероидные наружные средства – Контрактубекс, Дерматикс и др.
- Важно понимать, что такая терапия должна проводиться исключительно под наблюдением врача – дерматолога или хирурга. Если назначать себе гормональные мази или уколы самостоятельно, только потому, что внешний вид шва не соответствует ожиданиям или непохож на фото из интернета, можно существенно нарушить процесс восстановления тканей, вплоть до их частичной атрофии.
 |
Начинается через 3 месяца после операции и продолжается как минимум 1 год:
- Сосуды, пронизывавшие зреющую рубцовую ткань на предыдущих этапах, практически полностью исчезают, а волокна коллагена и эластина постепенно приобретают свою окончательную структуру, выстраиваясь в направлении основных действующих на рану сил.
- Только на этой стадии (как минимум через 6-12 месяцев после операции) можно оценивать состояние и внешний вид шрама, а также планировать какие-то коррекционные мероприятия, если они необходимы.
Здесь от пациента уже не требуется столь серьезных мер предосторожности, как на предыдущих. Кроме того, допускается возможность проведения широкого спектра дополнительных корректирующих процедур:
Кроме местных факторов, о которых было сказано выше, процессы заживления операционных разрезов во многом зависят от следующих обстоятельств:
- Возраст. Чем старше человек, тем медленней срастаются поврежденные ткани – но тем аккуратнее будет итоговый результат. Статистически, грубые гипертрофические и келлоидные рубцы чаще возникают у пациентов моложе 30 лет.
- Наследственность. Предрасположенность к формированию крупных, неконтролируемо растущих шрамов часто бывает семейной. Кроме того, люди со смуглой и темной кожей в большей степени склонны к избыточному делению клеток соединительной ткани.
Также, нарушить нормальные процессы заживления раны и ухудшить итоговое состояние рубца могут:
- ожирение или, наоборот, недостаток массы тела;
- болезни эндокринной системы (гипо-и гипертиреоз, сахарный диабет);
- системные коллагенозы (системная красная волчанка, системная склеродермия и т.д.);
- применение лекарств (кортикостероидов, цитостатиков, противовоспалительных).
Читайте также:


