Что такое паравертебральная блокада шейного отдела позвоночника
Паравертебральной блокадой шейного отдела позвоночника называется процедура, во время которой устраняется острая боль на длительное время. Это осуществляется с помощью инъекций с медицинскими препаратами. По частоте паравертебральные процедуры выполняются намного чаще в сравнении с другими аналогичными манипуляциями.
Описание блокады
Блокады состоят из смеси лекарственных препаратов и витаминов. После их введения в больное место они сразу начинают усваиваться и действовать, изначально минуя кровь и ЖКТ. С помощью блокады происходит временное отключение одного звена из болевой дуги.

Процедура может использоваться для лечения и диагностики, когда врач затрудняется поставить точный диагноз. Бывает, что необходимо подтверждение заболевания или из-за болей невозможно сделать пациенту рентген, УЗИ.
Проводится анестезия анатомических структур и если боль в некоторых местах снижается, они и определяются как источник негативных ощущений. Инъекции могут делаться в конкретные участки для обезболивания нерва (в сустав или его сумку).
Преимущества метода
Преимущества метода – больной чувствует облегчение после первого же укола. В запущенной форме заболевания может потребоваться несколько процедур – от 2-х до 15-ти. Между инъекциями соблюдается пятидневный перерыв. Вместе с болью блокада снимает отечность с нервных корешков. Одновременно оказывается противовоспалительное действие, устраняются спазмы.
После правильно выполненной процедуры осложнения крайне редки. Инъекция делается как можно ближе к нерву, что обеспечивает быстрый эффект. Метод можно применять многократно.
Виды блокады
Блокада разделяется на нескольких разновидностей:
- затылочного большого нерва;
![]()
лестничной передней мышцы;- звездчатого узла;
- артикулярная.
В зависимости места воздействия блокада делится на несколько подвидов. Тканевая – когда укол вводится рядом с пораженным фрагментом позвоночника. Проводниковая осуществляется несколькими способами и блокирует нервные волокна. Ганглионарная – препарат вводится в нервные сплетения и узлы. Во время рецепторной блокады лекарство вкалывается в мышцы, сухожилия, связки.
Препараты для блокады
Блокада в шейный отдел позвоночника делается с помощью новокаина. Это хороший анестетик широкого действия. Новокаин быстро снимает спазмы мускулатуры. Действие препарата длится всего полчаса, но этого достаточно, чтобы мышцы пришли в тонус. Сразу создается барьер для боли. Новокаин как обезболивающее средство намного слабее, чем лидокаин и его аналоги, но зато менее токсичен и почти полностью выводится с помощью почек.
Блокада делается и с добавлением гидрокортизона. Он заранее смешивается с новокаином. Гидрокортизон относится к кортикостероидам и дополнительно оказывает сильный противовоспалительный эффект. Одновременно снимает отеки и надолго гасит болевые ощущения. Препарат относится к антиаллергенным, предупреждает появление негативных реакций.
Показания для проведения блокады
Паравертебральная блокада проводится не более 4-х раз за год. Процедура показана, только если другие способы консервативного лечения оказались безрезультатными. Показания для блокады:
- Остеохондроз, при котором происходят дистрофические изменения в суставах. Одновременно наблюдается повреждение дисков.
- Опухоли позвоночника.
- Радикулопатия – это корешковый синдром или проявления невралгии. Появляется после сдавливания нервов и сопровождается острых приступов боли.
- Травмы позвоночника.
![]()
Деформирующий спондилез – это защитная реакция организма. На позвонках образовываются костные наросты (иначе называются остеофиты). Они доставляют не только неудобство, но и причиняют сильные боли. Остеофиты не пропадают сами, требуют комплексного лечения.- Стеноз позвоночника – хроническое заболевание, которое постоянно прогрессирует. Центральный канал столба постепенно сужается. Появляются сильные длительные боли. Заболеванию чаще подвержены люди старческого возраста.
- Грыжа межпозвоночных дисков сопровождается разрывом фиброзного кольца. Дополнительно происходит смещение пульпозного ядра. В шейном отделе такие явления наблюдаются редко.
Блокада проводится и в качестве диагностики. Из-за сильных болей в шее человеку невозможно провести полноценное УЗИ или рентген. Это становится возможным только после инъекции. Одновременно в раствор для более четкого результата вводится контрастное вещество. Оно позволяет точно обнаружить во время рентгена или УЗИ поврежденные ткани, их форму и размеры.
Блокада шейного отдела позвоночника используется для проведения операций, не нуждающихся в глубоком проникновении в тело. При этом могут быть удалены доброкачественные новообразования или жировики. Укол делается людям, которые из-за болезней или пожилого возраста не могут перенести наркоз.
Противопоказания к процедуре
Все противопоказания для блокады выявляются в индивидуальном порядке. Однако есть общие запреты. К абсолютным противопоказаниям относятся:
- Эпилепсия, опасная своими приступами. Введение лекарства из-за слабой нервной системы может спровоцировать приступ, который нарушит сердечную и дыхательную деятельность.
- Перенесенный инфаркт и другие сердечные заболевания. Блокада может спровоцировать летальный исход.
- Неврологические реакции. Это может привести к судорогам, спазмам и нарушениям функционирования внутренних органов. Существует вероятность усиления болей.
- Заболевания печени, при которых даже небольшая дозировка может стать угрозой.
- Индивидуальная непереносимость препаратов.
- Низкое артериальное давление.
![]()
Лихорадочное состояние.- Беременность.
- Детский возраст.
- Геморрагический синдром.
- Повреждения и раны кожного покрова в месте предполагаемой инъекции.
К относительным противопоказаниям относятся:
- Остеопороз, при котором происходит разрушение костной структуры. Блокада может вызвать обострение процесса и ухудшение общего состояния.
- Остеомиелит – это гнойное заболевание позвонков. Жидкость во время укола может попасть в нервные ткани. Это спровоцирует их абсцесс и отмирание. Восстанавливать их потом очень долго, трудно и дорого.
Блокада не делается при воспалении подкожно-жировой клетчатки. Укол может вызвать абсцесс и нагноение тканей, а ампутировать их в области шеи невозможно. Престарелый возраст относится к относительным противопоказаниям. Таким людям инъекции проводиться могут, но с большой осторожностью.
Новокаиновые блокады противопоказаны при выраженной брадикардии, высокой чувствительности к лекарствам. Инъекции нельзя делать при наличии у пациента синдрома синусового узла.
Техника проведения процедуры
За 2-3 часа до проведения процедуры нужно сделать легкий перекус. Это повысит уровень глюкозы в крови и воспрепятствует потере сознания во время операции. Пища должна быть не белковая, иначе она увеличит нагрузку на печень. Если операция проводится в поликлинике – больному нельзя садиться за руль. После процедуры возможно временное нарушение координаций движения.
Пациент оголяется до пояса (женщинам снимать бюстгальтер не обязательно), укладывается на живот, шея должна быть полностью доступна. Под нее помещается жесткая подушка. Место укола сначала прощупывают на наличие костных наростов. Затем они очерчиваются специальным маркером. После этого кожа обрабатывается антисептиком.
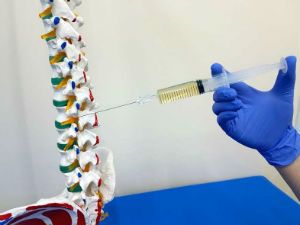
В шприц набираются нужные препараты и физиологический раствор. Он улучшает способность клеток принимать лекарство. Больной может и просто сидеть. Только при этом он поворачивает голову в противоположную от укола сторону. Сначала проводится условная линия между бугорком поперечного отростка позвонка шеи и сосцевидным в височной части. Вторая черта – параллельно первой, на 0,5 см ближе к позвоночному столбу.

По ней и определяется место инъекции. Первый укол вводится чуть ниже сосцевидного отростка. Между последующими инъекциями соблюдается такой же интервал. Лекарство должно вводиться не глубже трех сантиметров. После ввода блокады игла аккуратно вынимается, отверстие обрабатывается антисептиками.
Пациент лежит еще 5 минут, пока ткани рубцуются. После блокады желательно не покидать медицинское учреждение в течение получаса. Если за этот промежуток появятся побочные эффекты – нужно срочно сообщить о них врачу.
Побочные эффекты
Негативные реакции в основном возникают из-за применения новокаина или гормональных средств. Могут появиться:
- коллапс;
- анафилактический шок;
- головокружение;
- крапивница;
- головокружение;
- слабость;
- артериальная гипотензия.
Появление побочных эффектов сводится к минимуму. Это обуславливается тем, что лекарство сразу попадает в очаг поражения, а только потом – в кровоток.
Осложнения после блокады
Неправильно проведенная процедура может стать причиной повреждения спинного мозга, и как следствие – развитие частичного паралича. После операции пациента могут некоторое время одолевать мигрени и боли в спине. При использовании нестерильного оборудования возрастает риск занесения инфекции, что способствует появлению миелита и менингита.
Из-за введения адреналина могут появиться вегетососудистые реакции в виде брадикардии, тахикардии, нарушения сердцебиения. После процедуры больному рекомендуется постельный режим.
Отзывы о паравертебральной блокаде
Ирина Симонина, Москва
Стоимость блокады в Москве
Стоимость блокады может варьироваться в зависимости от клиники, условий нахождения в стационаре. На процедуру разрешается проходить с собственными препаратами, тогда цена будет значительно ниже. В среднем стоимость операции – от 1400 рублей. За дальнейшее обследование и контроль доплачивается отдельно.
Блокаду нельзя делать самостоятельно. Неправильно проведенная процедура может стать причиной появления побочных эффектов или тяжелых осложнений, вплоть до летального исхода. Одноразовая инъекция способна только временно избавить от боли. Для полного излечения может потребоваться до 15 уколов.
- Описание и особенности процедуры
- Показания и противопоказания
- Виды блокад
- Техника проведения процедуры
- Применяемые препараты
- Преимущества и недостатки процедуры
- Цены в Москве
- Самое важное
- Видео по теме
Чаще всего боли в спине являются следствием дегенеративных изменений межпозвоночных дисков. Это серьезная проблема, которая требует скорейшего врачебного вмешательства. Быстро устранить болезненные ощущения и вернутся к нормальной жизни поможет паравертебральная блокада (ПВБ). Ей действие распространяется на определенный участок позвоночника и, кроме обезболивания, выполняет лечебную функцию.
Чтобы избежать осложнений, нужно найти опытного специалиста, который в совершенстве владеет техникой постановки блокад на разных участках позвоночника. Но следует помнить, что паравертебральные инъекции чаще влияют только на симптомы болезни, поэтому не могут использоваться, как основной метод лечения. Врач должен провести грамотную этиологическую и патогенетическую терапию.
Описание и особенности процедуры
Чтобы лучше понять суть процедуры, нужно понять, как делается инъекция паравертебрально. Лекарственное средство с помощью шприца вводят в паравертебральное пространство (ПВП). Это узкая клиновидная щель, которая образована спереди наружным листком плевры, медиально-задней, мадиальной и латеральной поверхностью тел позвонков, фораминальным (межпозвонковое) отверстием, межпозвоночным дисками, а сзади – costo-transversalis.
ПВП соединены поперечными отростками, головками и шейками ребер. Также оно имеет связь с пространством между твердой оболочкой спинного мозга и надкостницей позвонков. В грудном сегменте оно сообщается с межреберным, а в поясничном – с поперечным пространством живота. Медикамент может распространяться сразу на 2 отдела позвоночника, например, из грудного в поясничный и наоборот.
Механизм действия паравертебральной инъекции простой. После введения лекарство воздействует на задние (чувствительные) спинномозговые корешки, а также соединительные ветви. Препарат быстро проникает в ткани, так как нерв при выходе из позвоночного канала не покрыт эпиневральной и периневральной оболочкой. Эффект от процедуры усиливается за счет того, что медикамент проникает в пространство вокруг реберных головок, перидуральную полость, на ганглии (нервные узлы), а также нервные сплетения.
При проникновении к нервным волокнам препарат блокирует ноцицепторы, которые активируются только болевым раздражением. Как следствие, боль и отек исчезает.
Справка . Чаще всего ПВБ проводят с применением смеси анестетика и кортикостероидов.
Паравертебральные инъекции проводят только по медицинским показаниям после проведения инструментальной диагностики. Блокады делает квалифицированный невролог или нейрохирург.
ПВБ обычно совмещают с другими лечебными процедурами (массаж, физиотерапия, коррекция позвоночника и т. д.). Комплексная терапия поможет устранить причины болезни и достигнуть положительной динамики. Курс терапии обычно состоит из 5 – 10 сеансов.
Уколы обычно назначают при обострении болезни (например, остеохондроза) для купирования болевого синдрома и воспаления. В таком случае достаточно 2 – 4 сеансов, а значительное облегчение ощущается уже после первой инъекции.
Показания и противопоказания
ПВБ применяют при заболеваниях позвоночника и мышц, когда другие методы терапии не помогают купировать боль:
- Травмы позвоночного столба
- Остеохондроз
- Грыжа межпозвоночного диска
- Торакалгия (защемление межреберных нервов)
- Компрессия нервных стволов позвоночника при инфекциях, токсическом поражении
- Перелом ребер
- Люмбаго (прострел в пояснице)
- Артроз суставов позвоночника
- Радикулит
- Миозит (воспаление околопозвоночных мышц)
- Почечные или печеночные колики.
Околопозвоночную блокаду проводят во время операции на сердце, почках, органах брюшного пространства. Тогда обезболивающий укол дополняет анестезию.
Справка . ПВБ иногда проводят вместо эпидуральной анестезии во время родов.
Категорически запрещено проводить паравертебральную блокаду позвоночника в таких случаях:
- Повышенная чувствительность к компонентам препарата
- Дисфункция печени, почек, сердца и других органов
- Гипотония
- Заболевания ЦНС
- Онкологические образования или очаги воспаления в паравертебральном пространстве
- Беременность
- Инфекционные заболевания (острая стадия)
- Эпилепсия
- Нарушение свертываемости крови, например, склонность к кровоточивости
- Воспаление кожи, ранения или гнойнички на участке предполагаемого воздействия.
К относительным противопоказаниям к ПВБ относят неправильную осанку, любые искривления позвоночника или грудной клетки. Это обусловлено тем, что существует риск прокола эпидурального пространства.
Виды блокад
Паравертебральную блокаду проводят разными методами:
- Ганглионарная блокада – введение лекарственных средств в сплетение нервных узлов.
- Тканевая – укол делают в околопозвоночные мягкие ткани.
- Проводниковая – введение препарата в жировую клетчатку, окружающую нервный ствол.
Выбор методики осуществляет врач на основании данных о заболевании.
Различают такие виды паравертебральных блокад в зависимости от отдела позвоночника:
1. При поражении шейного отела позвоночника (ШОП) проводят такие виды ПВБ:
- большого затылочного нерва;
- селективная фораминальная периневральная;
- шейная артикулярная;
- передней лестничной мышцы;
- звездчатого узла.
2. Разновидность блокад грудного отдела позвоночника (ГОП):
- костовертебральные;
- вегетативная паравертебральная.
3. Околопозвоночные блокады поясничного отдела позвоночника (ПОП):
- эпидуральная;
- селективная фораминальная периневральная;
- артикулярная.
Вышеописанные виды блокад отличаются показаниями и техникой выполнения.
Техника проведения процедуры
ПВБ проводят в стерильном помещении. Техника выполнения зависит от заболевания и локализации поврежденного участка. При выборе места для прокола стоит ориентироваться на срединную линию, которая проходит по остистым отросткам. Чтобы найти паравертебральную линию, нужно отклониться на 25 мм в сторону.
Процедура проводится в 3 этапа: подготовка, анестезия, а потом сам укол.
Сначала кожу на месте воздействия обрабатывают антисептическими растворами. Для этого подойдет йод и этиловый спирт.
Потом вводится анестетик, для этого врач делает уколы, чтобы обезболить выбранный участок. Проколы тонкой иглой делают в 4 точках, для этого нужно отодвинуться на 2 см в сторону от средней линии возле конкретного остистого отростка. Блокаду ставят шприцом с толстой иглой.
Для ПВБ нужно подготовить такие инструменты и материалы:
- шприцы по 20 мл;
- игла для пункций;
- игла для местной анестезии;
- маркер;
- марлевые салфетки;
- стерильные перчатки.
Паравертебральную блокаду проводят разными способами:
- Иногда врач подводит иглу вслепую, он останавливается, когда чувствует, что сопротивление исчезло. При этом расстояние между точкой прокола и срединной линией составляет 25 – 30 мм. Эта методика дает осложнения в 13% случаев.
- Врач делает прокол в анестезированной точке, медленно продвигает иглу перпендикулярно коже. Когда она упрется в поперечный отросток, то он ее немного отодвигает на себя, вводит под углом выше места прокола (на 15 – 20 мм) и выпускает лекарство. Риск осложнений высокий, так как не учитывается анатомическое строение.
- Датчик УЗИ устанавливают параллельно позвонку над поперечными отростками. Иглу располагают поперечно датчику. При использовании этой техники есть риск повреждения плевральной полости, так как нет возможности контролировать продвижение иглы.
- Датчик размещают перпендикулярно позвонку. Кожу прокалывают немного в стороне от поперечного отростка. Поперечное введение позволяет визуализировать иглу на всем протяжении. Это самый безопасный способ, при котором риск проникновения лекарства в эпидуральное пространство минимальный.
Иногда блокаду вводят через катетер. Однако этот метод грозит многими осложнениями даже при использовании датчика УЗИ. Это обусловлено тем, что катетер скручивается.
Манипуляция призвана купировать, либо хотя бы просто снижать интенсивность боли с локализацией в позвоночнике. Речь идет о введении инъекционных фармакологических средств инъекционно в разные его зоны для повышения эффективности.
Общие сведения
Лечебные блокады считаются наиболее эффективными методами устранения боли и прочих проявлений неврологических патологий. Процедуры основываются на введении в очаг болезни лекарственного средства. Если сравнивать с прочими методами воздействия (массажем, физиотерапией, приемом медикаментов, акупунктурой, мануальной терапией), то лекарственная блокада применяется не так давно – не больше сотни лет. Однако за все это время процедуры успели зарекомендовать себя как весьма эффективный способ устранения боли. Именно эту цель преследует блокада. Боль необходимо устранять достаточно быстро, при минимальном количестве побочных эффектов, временных и материальных затрат. Данным условиям в полной мере соответствует именно метод лечебной блокады.
Побочные действия
При несоблюдении асептических правил паравертебральные блокады могут привести к появлению нежелательных реакций. Так, в месте инъекции иногда возникает боль, зуд, жжение, отек, гематома.
Паравертебральный укол может вызвать гипотензию и даже коллапс. Как известно, внезапная сердечно-сосудистая недостаточность часто заканчивается смертью пациента. Иногда после применения анестезирующих растворов возникают неврологические, дыхательные нарушения, ухудшается работа мочевого пузыря.
Также паравертебральные блокады нередко вызывают специфические реакции, характерные для анестетиков и кортикостероидов. Наиболее распространенный побочный эффект – тошнота и рвота. Реже отмечаются аллергические проявления, нервные, пищеварительные расстройства нарушения работы печени, почек, сердца.
Описание
Блокада представляет собой временное отключение одного из звеньев из дуги болевой реакции. Кроме терапевтического, эта процедура обладает диагностическим значением. В ряде случаев специалист затрудняется с постановкой точного диагноза. Это может быть связано с тем, что клинические проявления дублируются, или недостаточно четко прослеживается связь между симптомами и объективными данными. Бывает и такое, что неврологические признаки не подтверждаются при МРТ. Или, наоборот, показания КТ или магнитно-резонансной томографии не обосновываются клинически. В таких случаях огромную помощь в установлении точного диагноза окажет селективная блокада.
Как действует?
Терапевтический эффект развивается благодаря блокировке препаратами натриевых ионных каналов нервных окончаний. Передача нервного импульса посредством ионов натрия блокируется, связываясь с рецепторами в клетке – так происходит анестезирующий эффект. Медикаментозные средства вводятся непосредственно туда, где локализованы болевые ощущения, обезболивание происходит мгновенно – болевой синдром купируется.
Большинство выпускаемых современных анестетиков обладают еще несколькими лечебными эффектами – спазмолитическим и противовоспалительным действием.
Особенности
Если болезненность снижается при помощи анестезии анатомических специфических структур, это свидетельствует о том, что именно они выступают источником боли. Отдельные селективные инъекции осуществляют в конкретный участок. Так обеспечивается локальная анестезия нерва, который снабжает определенную область. Укол может быть сделан и в пределах анатомического участка, например, суставной сумки либо сустава. В результате блокируются ноцирецепторы в данной зоне. Если дополнительно к локальному анестетику добавляются кортикостероиды, селективные инъекции в таких случаях могут обеспечивать более продолжительный терапевтический эффект от анестезии. Внутрисуставное введение стероидов способствует снижению воспаления и уменьшению дискомфорта, связанного с ним. Такие инъекции используются в случаях, когда суставы не реагируют на традиционное воздействие – отдых, препараты, физиотерапию. Блокада применяется при миозитах, радикулитах, невралгиях, симпаталгиях. Кроме того что купируется болевой синдром, отмечается улучшение нервно-трофической функции.
Какие препараты используются
Инъекции в поясницу при болях бывают с использованием одного, двух или сразу трех лекарственных растворов из разных фармакологических групп. Здесь выделяют следующие возможные лекарственные средства:
- Анестетики – именно они являются основным компонентом блокады. Попадая в нервные волокна, задерживают проведение болевого сигнала, тем самым отключают все чувствительные рефлексы. Чаще всего применяют Новокаин, его действие наступает через 2-5 минут и продолжается до 2 часов. Его аналог Лидокаин продолжает работу до трех часов. Меркаин – действие наступает через 10-20 минут, но продолжительность увеличивается до 5 часов. У него много побочных проявлений, поэтому его используют очень редко.
- Кортикостероиды – обеспечивают остановку воспалительного процесса, быстро и продолжительно устраняют боль и образованные отеки. Еще они обеспечивают противоаллергическое действие. Их применяют для блокад на суставные элементы позвоночника. Самыми популярными из них считаются Дипроспан – используется для тканевых и невральных блокад. Дексаметазон – имеет быстрый, но непродолжительный эффект, используется для блокад в мягких тканях и суставных. Гидрокортизон – обеспечивает быстрое воздействие, поэтому применяется для невральных блокад. Кеналог – оказывает практически мгновенное воздействие, в результате чего используется для блокад суставов и позвоночника.
Также применяются и другие препараты, усиливающие действие основных компонентов, способные дополнительно влиять на излечение. Это могут быть Лидаза, Румалон, витамины из списка В, АТФ, Платифиллин и другие средства. Какое из них применять, зависит от природы образования боли и общего состояния больного.
Преимущества процедуры
Быстрое наступление облегчения обеспечивается благодаря непосредственному проникновению медикамента в патологический очаг и влиянию лекарства на окончания и проводники, распространяющие болезненность. При проведении процедуры вероятность развития побочных эффектов сведена к минимуму. Это обусловлено опять же тем, что медикамент проникает сначала в очаг патологии, а затем только — в системный кровоток. При каждом новом обострении синдрома допускается применять блокаду многократно. Практикой установлен положительный терапевтический эффект инъекций. Благодаря использованию блокады уменьшается напряжение мышц, сосудистый спазм, устраняется воспалительная реакция и отечность в болевом очаге.
Общая техника
Вне зависимости от того, нуждается ли в облегчении болевого синдрома поясничная часть или какая-то другая, техника выполнения блокады является идентичной. Некоторые отличия затрагивают только поиск определенной активной точки.
Методика проводится только стерильными инструментами, а комплекс препаратов подбирается индивидуально. Иногда специалисты пользуются даже озоно-кислородной смесью.
Традиционная паравертебральная манипуляция является сегментарным вмешательством, что означает точечное воздействие. Но так как участки имеют нервные волокна, которые пересекаются, это несколько расширяет спектр деятельности обезболивающего. Так получается добиться яркого терапевтического эффекта за короткий промежуток времени.
Вне зависимости от расположения области поражения, подготовительный этап является обязательным для всех. Сначала нужно обработать участок антисептическими жидкостями, а только потом проводить местную анестезию.
Для этого медперсонал пользуется тонкой иглой, ставя несколько уколов по обе стороны от проблемного позвоночного сегмента. То же самое происходит, если приходится обеспечивать обезболивание родов.
Как только местный наркоз начнет действовать, можно приступать к основному этапу. Теперь придется взять более толстую иглу, прокол которой человек уже не ощутит. Через нее шприцем в очаг поражения медленно вводят предварительно заготовленную лекарственную смесь.
Уже через пару секунд состав начинает обволакивать нервное окончание, что гарантирует обезболивание. Через время пострадавший сам увидит, что отечность начнет спадать, а воспалительный процесс угаснет. Избавиться от отеков позволяет автоматическая реакция организма на лекарства, заставляющие расширять кровеносные сосуды. При улучшении кровотока получается нивелировать отечность около нервного корешка.
Если следовать строго инструкции, доверив собственное здоровье настоящему профессионалу, то процедура действительно окажется высокоэффективной и безопасной.
Паравертебральная блокада
Данное понятие следует считать собирательным. Термин свидетельствует лишь о том, что инъекция осуществляется в непосредственной близости от позвоночного столба. Укол может быть внутрикожным, подкожным, периневральным, внутримышечным либо корешковым. В ряде случаев паравертебральная блокада применяется на ганглиях симпатического пограничного ствола. Например, у пациента уплощение диска. При этом отмечается сближение соседних позвонков и уменьшение вертикального диаметра межпозвоночного отверстия. В передних отделах его величина увеличивается за счет развития остеофитов и прочих костных разрастаний. Уменьшение диаметра отверстия происходит при развитии спондилоартроза, утолщении желтой, межсуставной связки и прочих процессов, обусловленных остеохондрозом. В связи с тем, что ведущим в природе неврологических нарушений при этом является компрессия и раздражение канатика, но не инфекционно-воспалительные реакции оболочек и корешков, такой вариант патологии принято называть фуникулитом. На основании этого применяемая паравертебральная блокада является фуникулярной. Медикаменты вводят при помощи иглы кнаружи от отверстия в зону залегания канатика, а не к спинномозговому корешку.
Медицинские показания
Разобравшись с тем, что это такое, многие пациенты при любом проявлении боли требуют проводить им паравертебральную блокаду. Но желание пациента тут не играет первостепенной роли, так как окончательное решение принимает лечащий врач. Он обязательно учитывает текущее самочувствие подопечного, анамнез, а также свежие результаты анализов.
Основными показаниями для проведения столь сильнодействующего вмешательства стали следующие патологии:
- невралгия;
- остеохондроз;
- радикулит;
- миозит;
- люмбаго;
- протрузия.
Рецепт на покупку фармакологических средств для блокады будет выдан также тем, кто страдает межпозвоночными грыжами, либо столкнулся с ущемлением периферического нерва. Отдельно рассматриваются травмы позвоночника, так как далеко не всегда при их обнаружении можно пользоваться подобной методикой.
По ситуации принимаются узким специалистом решения, когда пациенту диагностировали хронический болевой синдром практически любой локализации. То же самое касается сильного дискомфорта, который возник из-за отека с последующим обширным воспалительным процессом. Первоисточником в данном случае должен стать нервный корешок, который перестал функционировать, как положено.
Способ с введением лекарств прямо в точку поражения идеально подходит при необходимости избавиться от сдавливания нервного ствола, что характерно для спазма мускулатуры.
Применение глюкокортикоидов
Использование анестетика
Паравертебральная новокаиновая блокада представляет собой процедуру, суть которой состоит в том, чтобы ввести препарат в зону наибольшей болезненности. В частности, к таким областям относят триггерные точки при перегруженных суставах и напряженных мышцах, участки прохождения нервов и местонахождения их сплетений. Паравертебральная блокада с использованием анестетика может дать непродолжительный эффект (20-30 минут). Тем не менее даже этого времени бывает вполне достаточно для активации нормального тонуса спазмированной мускулатуры.
Механизм действия
Паравертебральная блокада становится эффективной благодаря прямому, локальному действию анальгетика на соединительные ветви, задние пучки спинномозговых нервов.
На выходе из спинномозгового канала у нерва нет периневрального, эпиневрального слоев. Эта особенность позволяет увеличиться проницаемости анальгетика.
Также анестетик может попадать в соседние полости: на нервные соединения, эпидуральную область вокруг реберных головок, что тоже усиливает обезболивающее действие. Еще анальгезирующее средство ингибирует проводимость и возбудимость нервных волокон.
Эффективность процедуры и противопоказания
Результативность проявляется снятием спазма на всем протяжении мышечного волокна, увеличением двигательного объема в суставе, снижения интенсивности болевой чувствительности локально либо на участке иннервации корешка нерва. Не рекомендована паравертебральная блокада, техника которой будет описана ниже, при выраженной брадикардии, синдроме слабости в синусовом узле, атриовентрикулярной блокаде второй/третьей степеней (исключением считаются случаи, когда для стимуляции желудочков введен зонд), кардиогенном шоке, артериальной гипотонии (выраженной), гиперчувствительности. К противопоказаниям относят наличие данных об эпилептиформных судорогах в анамнезе, спровоцированных анестетиками, а также нарушение печеночной функции.
Ход процедуры
Как проводятся паравертебральные блокады? Техника выполнения предполагает проведение манипуляций в определенной последовательности. Пациент сначала укладывается на живот. Методом пальпации определяется участок максимальной болезненности. Как правило, эта область соответствует проекции канатика, пострадавшего более всего. Применяются также неврологические тесты, помогающие установить место, где будет осуществляться паравертебральная блокада. Техника проведения инъекции должна быть хорошо отработана у специалиста.
Острые случаи
Отзывы
Мнения пациентов о данном методе лечения разнятся и имеют очень широкий спектр оценок. Одни считают, что процедура не очень приятная, но терпимая, тем более, что эффект чувствуется сразу и хватает его надолго (на 6-8 месяцев), следовательно, очень рекомендуют его.
Другие тоже хвалят продолжительный эффект, но для них каждый укол, как пытка, поэтому они находятся в поиске более безболезненных методов. Третьи после инъекции не почувствовали результата или он был очень кратковременным (до 2 недель), что также не добавляет оптимизма их отзывам.
Также некоторые больные недовольны местными аллергическими реакциями, проявляющимися в виде зуда, покраснения, и небольшой слабостью, головокружением, тошнотой после процедуры. О более значительных негативных последствиях блокады никто не сообщал.
Прочие методики
Осложнения
Возможные нежелательные реакции после проведения паравертебральной или эпидуральной новокаиновой блокады можно разделить на несколько групп. Состояния, связанные непосредственно с механизмом проведения процедуры:
- Кровотечение. Наблюдается при повреждении иглой крупного сосуда. Риск осложнения повышается при заболеваниях крови и печени, нарушении в системе гемостаза.
- Инфекционный процесс. Крайне редкое осложнение благодаря применению стерильных одноразовых инструментов. Инфекцией может быть поражена одна из покровных тканей при её недостаточной обработке или мышцы при занесении в них инфекционного агента с иглой.
- Аллергическая реакция. Может наблюдаться при введении любого препарата. Важен сбор полного аллергологического анамнеза пациента и проведение пробной инъекции.
Другие осложнения могут меняться в зависимости от применяемого лекарственного препарата. Новокаин (как и другие местные анальгетики) может вызвать следующие патологические эффекты:
- Эпилептический припадок.
- Подергивания мышц, судорожный синдром.
- Потеря сознания.
- Нарушение работы дыхательного центра.
- Гипертонический криз.
Кроме местных анальгетиков для процедуры нередко используются гормональные препараты – кортикостероиды. Эти средства могут вызывать следующие эффекты:
- Подавление иммунитета.
- Повышение температуры тела.
- Нарушение водно-солевого обмена.
- Стойкую гипертонию.
- Аутоиммунные реакции.
- Несосудистый некроз – редкое осложнение при частом применении стероидов.
Использование смеси Афонина
Это еще один метод проведения паравертебральной пояснично-крестцовой блокады. К участку выхода канатика из отверстия (межпозвоночного) вводят 1.5-8 мг. Общий объем раствора колеблется в пределах 30-80 мл. Доза зависит от количества точек, используемых при блокаде. Терапевтический курс включает в себя однократную инфильтрацию, в случае если результат наступает достаточно быстро. Если эффект появляется медленно, то применяют 2-4 повторные блокады. Каждая следующая инъекция осуществляется на 5-6 сутки после прошлой. При введении пациент может испытывать различные ощущения в области иннервации соответствующих нервных волокон. Например, у больного может появиться чувство тяжести, парестезии, давления, ноющая боль.
Читайте также:





