Дегенерация спинного мозга лечение

Если вы откроете любой учебник неврологии, то там вы не найдете разделов, посвященных исключительно спинному мозгу. Это означает, что заболевания спинного мозга имеют тот же характер, что и поражения нервной системы, просто их локализация другая.
Тот факт, что этот орган, по существу, представляет собой длинный кабель, в котором проводники обеспечивают передачу информации в различных направлениях (центробежно и центростремительно), и обеспечивает особенные симптомы его заболеваний.

В спинном мозге нет ничего специфического. Он может воспалиться, в нем может разорваться аневризма или произойти инсульт, может возникнуть травма. Но все это происходит и в других местах. Поэтому виды заболеваний спинного мозга можно классифицировать по этиологии, или по причинам. Это следующие поражения:
- нарушение спинального кровообращения;
- воспалительные процессы, в том числе инфекционные заболевания;
- наследственные и дегенеративные изменения;
- вертеброгенные поражения.
Познакомимся вкратце с этими группами патологических процессов.
Сосудистые заболевания
Спинальный кровоток, конечно, выражен меньше, чем в головном. И сосудистые заболевания спинного мозга проявляются спинальными инсультами. Чаще всего, ишемия передней спинномозговой артерии приводит к полному поперечному поражению органа. В результате развивается полное отсутствие всех видов чувствительности ниже уровня поражения, двусторонний центральный паралич ног и расстройства мочеиспускания.
Существуют различные локализации и причины сосудистых поражений, но это тема не одной статьи, или даже книги, а многих монографий. Сосудистые заболевания головного и спинного мозга до сих пор являются одним из главных факторов развития стойких нарушений, которые приводят к инвалидности.

Воспалительные процессы
Воспалительные заболевания спинного мозга часто ассоциированы с патологическими процессами в головном. Так, например, базальный менингит, или менингит задней черепной ямки может распространиться на верхнешейные сегменты спинного мозга. Кроме того, поскольку спинной мозг является длинным образованием, то может возникнуть спинальный эпидуральный абсцесс, или гнойный эпидурит.
Он может возникнуть вследствие осложнения первичного процесса, например, пневмонии, или абсцесса легкого, гнойного отита. Обычно гной гематогенным путем метастазирует в оболочки. Этот абсцесс проявляется жестокими корешковыми болями, с присоединением параличей и расстройствами мочеиспускания.
Инфекционные заболевания спинного мозга могут быть вирусной этиологии. Например, полиомиелит, с которым научились эффективно бороться, поражал передние рога, где находились моторные нейроны.
Нейродегенерация
Как правило, изолированных дегенеративных заболеваний спинного мозга не встречается. Страдают как нейроны всей центральной нервной системы. Подобную картину мы видим при деменции, когда в позднем периоде присоединяются парезы и параличи, могут возникать расстройства мочеиспускания.
Вертеброгенные поражения
Пожалуй, это единственная группа заболеваний, которая обязана особенностям нахождения спинного мозга внутри позвоночного канала. Заболевания позвоночника тесно связаны с заболеваниями спинного мозга. Чаще всего, симптомы заболевания спинного мозга возникают в результате компрессии протрузией или грыжей центрального канала.
В том случае, если грыжа представляет собой свободный отломок, который ранил спинной мозг, то возникает картина или поперечного, мили половинного миелита. В том случае, если травма произошла в поясничном отделе позвоночника, то возникает онемение в промежности, задержка мочи, или ее недержание. Появляются жестокие корешковые боли. Это свидетельствует о поражении конского хвоста, или нервов, в которые превращается спинной мозг после его окончания на уровне 2 поясничного позвонка.

Лечением заболеваний спинного мозга занимаются неврологи и нейрохирурги, которые специализируются на спинальной нейрохирургии. Выделение этой специализации необходимо, учитывая особенности положения этого органа, трудность оперативного доступа к нему и необходимость наличия специальных знаний по вертебрологии.
Большое значение имеет реабилитация пациентов. Известно, что в ряде случаев, восстанавливались самые безнадежные пациенты, которым было суждено всю оставшуюся жизнь проводить в постели. Способность спинного мозга к восстановлению разорванных связей в настоящее время изучается, для этого могут применяться клеточные технологии. Нужно не забывать, что этот орган является частью центральной нервной системы, и органом, необходимым для жизни.
Болезни спинного мозга – это большая группа различных патологий, которые различаются по некоторым признакам. Спинной мозг, располагающийся в центре позвоночного столба, играет огромную роль в нервной системе. Поэтому важно знать сами заболевания их симптомы и вовремя начинать терапию.
Симптомы и признаки заболеваний спинного мозга
У болезней спинного мозга очень много признаков. Этот орган разделяется на определенные сегменты, которые связываются с конкретной парой нервных окончаний. Каждая такая пара полностью отвечает за работу определенных органов. Волокна серого вещества перекрещены, именно по этой причине патология с левой стороны является прямым нарушением с правой.
Ткань спинного мозга состоит из двух элементов: серого вещества (нервные клетки) и белого вещества (отростки). Его длина составляет примерно 45 см, он регулирует все функции организма, а его работа происходит при помощи передачи импульсов.
Симптомы могут различной степени. Самыми легкими из них считаются головокружение и тошнота, а также болезненность в мышцах, которая появляется периодически. В зависимости от интенсивности ощущений, состояние может ухудшиться.

Частыми и опасными признаками считаются двигательные нарушения, то есть ограничения движения полным или частичным параличом. Сопровождается это повышенным тонусом в мышечной ткани. Обычно такие нарушения симметричны, но в некоторых случаях могут быть исключения.
Нарушение чувствительности зависит от места нахождения болезни и ее степени. Оно бывает поверхностным, температурным или болевым. Вегетативные нарушения сопровождаются высокой температурой и сильной потливостью. При этом нарушается обмен веществ, меняется характер стула и мочеиспускания. При защемлении нервов болевые симптомы уходят в руки. Если произошло поражение поясницы, то боль будет ощущаться в нижних конечностях.
Кроме основных симптомов, которые сопровождают болезнь, она быть выражена в:
- бесконтрольном опорожнении кишечника,
- болезненности в мышцах,
- атрофии мышц.
Компрессионные заболевания спинного мозга
Некоторые патологии могут вызвать пережатие канала спинного мозга, которое называется компрессией. При этом всегда нарушаются функции этого органа. Этот процесс могут вызвать такие заболевания, как отит, гайморит. При их длительном течении появляются менингиты и энцефалиты. Также опасность возникновения компрессии имеют кровоизлияния, произошедшие вследствие травм или проблем со стенками сосудов. Кроме того, опасны опухоли, остеохондроз, грыжа и артрит.
Опухоли мозга
Абсолютно любые новообразования в спинном мозге опасны, поэтому большее значение уделяется не злокачественности, а расположению опухоли. Обычно выделяют три группы таких образований – экстрадуральные, интрадуральные и интрамедуллярные.
Экстрадуральные самые опасные и быстрее остальных прогрессируют. Они появляются в позвонках или твердой ткани мозга. Интрадуральные возникают под твердой тканью оболочки спинного мозга. Интрамедуллярные располагаются в самом мозге.
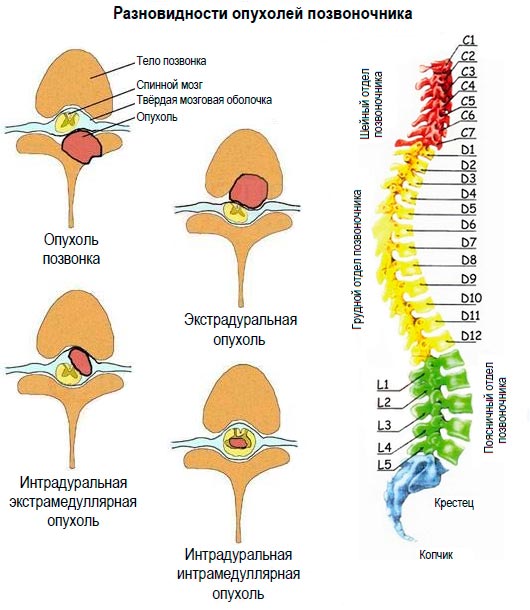
Опухоли лечатся только при помощи операции, которая не всегда проходит удачно. Восстанавливающая терапия назначается только после успешного хирургического вмешательства, иначе будет неэффективной.
Межпозвоночные грыжи
Самыми частыми среди всех заболеваний в спине являются межпозвоночные грыжи. Изначально образуется протрузия, а только спустя время возникает грыжа из-за того, что происходит разрыв фиброзного кольца, которое выполняет фиксирующую функцию ядра диска.
После того, как происходит разрыв, вся жидкость начинает вытекать и, чаще всего, она попадает в спинномозговой канал. Если заболевание затрагивает спинной мозг, начинает развиваться миелопатия (разрушение вещества позвоночника).
Бывают случаи, когда заболевание никак не проявляется, и больной чувствует себя прекрасно, но когда вовлекается в заболевание спинной мозг, то проступают такие симптомы:
- болезненность в пораженной зоне,
- изменение чувствительности,
- потеря контроля над конечностями,
- слабость,
- нарушение работы внутренних органов,
- боль распространяется от поясницы до коленной чашечки.
Эти признаки появляются, когда грыжа достигает огромного размера. Для лечения применяют терапевтическое воздействие, с применением медикаментозных препаратов и физиотерапии.
Некомпрессионные неопластические миелопатии
Радиационная и паракарциноматозная миелопатии считаются болезнями, которые тяжело разграничить. При проведении МРТ виден сильный отек спинного мозга, который лечится с использованием лучевой терапии.
Некротическая миелопатия в момент обострения поражает одновременно несколько отделов в спинномозговом канале. Причина этого – сильные раковые новообразования, которые сопровождаются воспалением. У больных может наблюдаться частичный или полный паралич, возможны нарушения тазовых органов.
Карциноматозный менингит возникает из карциномы. В некоторых случаях он не вызывает миелопатии, при условии, что не развивается расхождение по нервным корешкам, которые становятся причиной инфильтрации спинномозгового канала и провоцируют обостренную компрессию.
Инфаркт спинного мозга
Причиной инфаркта часто становится сильное нарушение спинального кровеносного обращения, в результате которого происходит сильный сбой в работе спинного мозга, так как кровь поступает к нему с сильным затруднением. Такое может случиться в любом позвоночном отделе. В том, который сильнее поражен, и развивается инфаркт.
Чаще всего, определить истинную причину, по которой произошел инфаркт очень сложно. Но самой распространенной является образование тромбов в мелких кровеносных сосудах. Они поставляют кровь к спинному мозгу даже тогда, когда происходит поражение экстравертебральных артерий.
Наиболее часто таким нарушением страдают люди в возрасте старше 50 лет, а у больных в возрасте до 40 лет инфаркт происходит при патологиях аорты и васкулите.
Развитие инфаркта происходит при образовании тромбоза или в момент расслоения аорты. Но он может появиться и по другим причинам – при артериите и сывороточной болезни. Ишемический инфаркт общего типа часто вызывается за счет нарушения спинального кровеносного обращения или при миелоишемии. Когда возникает инфаркт, поражается сразу несколько отделов.
Причиной для развития инфаркта может стать незначительная травма, например, при занятиях спортом. В этом случае его вызывает отколовшаяся от грыжи межпозвонкового диска микрочастица.
Симптомы болезней спинного мозга самые разнообразные. Возникает сильная болезненность в области спины, снизиться чувствительность, как болевая, так и температурная. В некоторых случаях случается двусторонний вялый паралич конечностей. Признаками спинального инфаркта является постоянная боль в голове, тошнота и слабость, которые сопровождаются обмороками.
Воспалительные миелопатии
Заболевания спинного мозга способны активировать воспалительный процесс. Этот синдром обычно развивается в течение нескольких дней или недель. Самой частой причиной считается инфекционная болезнь.
Если обостряется миелит, то больной жалуется на болезненность в области спины и сильную слабость в мышечном корсете, которая развивается очень быстро. К тому же, возможно появление парестезии в нижних конечностях.
Когда спинной мозг поражается вирусом, то могут возникать специфические типы миелита. Частой причиной болезни становится опоясывающий герпес.
Еще одним заболеванием является арахноидит – воспалительный процесс в спинном и головном мозге. Именно он поражает паутинную оболочку. Причин его появления много. Это болезни различного вида и степени тяжести, травмы и воспалительные процессы в носовых пазухах. При назначении лечения сначала ликвидируется инфекционный источник, для этого выписывают антибиотики и различную терапию.
Хронические миелопатии
Заболевания хронического типа могут локализоваться в различных участках и проявлять себя по-разному.
Одной из распространенных причин является спондилез. Он опасен тем, что способен вызывать сильные изменения в межпозвоночных дисках. Эти нарушения вызывают компрессионные отклонения в спинном мозге и нервных корешках. Локализоваться он может в грудном, шейном и поясничном отделах.
Спондилез становится причиной отложения солей, а они значительно сужают каналы позвоночного столба и отверстия между позвонками. Его осложнением является образование грыж между позвонками.
Само заболевание является следующим этапом развития остеохондроза и активно прогрессирует при плохом питании позвоночника, травмах и физических нагрузках. Это заболевание распространяется среди мужского населения старше 40 лет. Ключевым симптомом является болезненность после нагрузок, переохлаждения и при резких движениях. В некоторых случаях может ограничиваться движение позвоночного столба.
Лечение назначается в зависимости от степени и симптомов заболевания спинного мозга, но оно всегда комплексное и направлено на замедление течения болезни, снятие болезненности и симптомов, а также предотвращение возможных осложнений. Используют массаж, физиотерапию и медикаменты.
Еще одно хроническое заболевание – это люмбальный стеноз. Болезнь вызывает сужение центрального канала в позвоночном столбе, в результате чего образуется компрессия в позвоночнике и нервных окончаниях. Патология делится на два вида:
- Врожденный стеноз. Появляется из-за узкого прохода в позвоночном канале и определенных особенностей позвонков и их аномалий.
- Приобретенный стеноз. Вызывается смещением позвонков или их уменьшением, которое произошло после травмы. Болезнь может стать причиной опухолей, протрузий дисков или образования грыж.
Диагностирование заболевание осуществляется при помощи МРТ. Для лечения используют консервативный метод, а в некоторых случаях возможно оперативное вмешательство.
Сосудистые заболевания
Болезнь сосудов спинного мозга вызывается нарушениями в сосудистой системе. Развиваться они могут при компрессионном поражении или в момент изменения стенок, а также при врожденных аномалиях.
Бывают случаи, когда причиной сосудистых отклонений являются аномалии в строении самих капилляров, а также нарушения в венозных руслах. Такие отклонения могут не проявлять себя в течение многих лет. Прогрессировать они могут по-разному.
Лечение этих заболеваний назначают с особой осторожностью, и только после полного обследования с точной постановкой диагноза. Неправильно подобранные методы для терапии заболевания спинного мозга могут вызвать ухудшение состояния. В таких случаях болезнь начинает активно прогрессировать.
Кроме стандартного комплексного лечения в некоторых случаях требуется оперативное хирургическое вмешательство, которое восстанавливает кровообращение в спинном мозге.
Если при обследовании были выявлены острые или осложненные отклонения в кровеносной и сосудистой системе, то одновременно проводится дальнейшее обследование, назначается повторная сдача анализов и препаратов, которые будут снимать симптоматику и улучшать общее состояние больного.
Отклонения в спинном мозге, если не начать своевременное лечение, могут вызвать серьезные осложнения. Заниматься самостоятельным лечением в этом случае недопустимо, так как можно ухудшить состояние. Рекомендуется пройти полное обследование, установить истинные причины болезни и начинать лечение, которое в некоторых случаях назначается индивидуально.
Содержание:

Дегенерация спинного мозга при дефиците витамина В12 встречается относительно редко. Однако до сих пор остаётся неясным, почему нехватка именно этого витамина приводит к повреждению нервной системы.
На этот счёт разработано три теории. Первая гласит, что нехватка цианокобаламина, а именно так называется этот B12, приводит к нарушению образования одного из составляющих миелина, а миелин является оболочкой, которая покрывает каждое нервное волокно.
По второй теории из-за недостатка цианокобаламина организм не может преобразовать углеродную молекулу из 3 атомов в молекулу, которая содержит 4 атома.
И, наконец, третья теория говорит, что нервные окончания повреждаются из-за появления в организме большого количества всевозможных гормонов, количество которых становится несбалансированным именно из-за нехватки В12.
Причины
Что является причинами такого гиповитаминоза? Первая причина – неправильное питание или питание по той или иной диете. Вторая – невозможность усвоить этот витамин в желудке из-за недостатка желудочной кислоты.
Прежде всего, страдает покрытие нервов – миелиновая оболочка, вместо которой образуются аномальные жирные кислоты.
Симптомы
У этого заболевания есть свои симптомы, правда на начальной стадии они редко являются причинами обращения к врачу. Так, например, эта миелопатия характеризуется:
- Появлением неприятных ощущений к руках или ногах. Это могут быть покалывания, мурашки, онемение.
- Слабостью в руках и ногах, но сильнее всего страдают кисти.
- Неуклюжестью.
- Шаткостью походки.
- Неловкостью в движениях.
Причём первые два симптома присутствуют с самого начала болезни, а остальные присоединяются позднее. Все они сначала выражены довольно слабо, но потом проявляются всё сильнее.
Если заболевание длительное время оставалось без лечения, появляются признаки поражения головного мозга. Это нарушение памяти, раздражительность, апатия, спутанность сознания, слабоумие.
Но это далеко не все признаки болезни. К ним также относятся нарушение стула, это может быть диарея или запор, повышенная температура тела, импотенция, бесплодие, боли в языке, гиперпигментация кожи. Однако поставить диагноз только по этим симптомам не представляется возможным, так как требуется обязательно провести анализ крови и определить количество цианокобаламина в организме.
Особенность болезни в том, что без лечения она может привести к необратимым повреждениям нервной системы. Это нередко приводит к развитию инвалидности или даже раннему летальному исходу. Особенно опасна болезнь у детей и у пожилых людей после 60 лет.
Диагностика
Во время диагностирования следует отличать недостаток витамина В12 в организме от других недугов с похожими симптомами. Это:
- Шейный спондилёз.
- Дегенеративная миелопатия с поздним началом.
- Симметричный многоочаговый склероз спинного мозга с поздним началом.
- Рассеянный склероз.
- Синдром Гийена-Барре.
- Нейропатия при болезни Лайма.
- Отравление солями тяжелых металлов.
Для подтверждения диагноза проводится лабораторный анализ крови. При этом отмечается низкий уровень витамина В12. При диагностике следует помнить, что дегенерация спинного мозга при дефиците В12 может сочетаться с рассеянным склерозом.
Лечение

Высокому риску подвержены люди, у которых нарушено всасывание витамина В12 в желудке и кишечнике, а также те, кто придерживаются вегетарианской диеты. Чтобы избежать проблем с нервной системой, таким людям необходимо дополнительно принимать витамин в той или иной лекарственной форме.
Самыми эффективными препаратами принято считать цикомин и альтфарм. Для профилактики эти препараты вводятся в количестве 1 мг всего лишь раз в месяц. Для лечения требуется введение 1 мг ежедневно, на протяжении не менее 2 недель. При лёгком течении заболевания — 500 мкг через день, 2 недели.
Лечение следует проводить только после получения анализов и только по назначению врача, так как рассчитать дозу препарата правильно, а также курс приёма, довольно сложно – делается это строго индивидуально, в зависимости от жалоб пациента.
Дистрофия позвоночника является результатом того, что происходят изменения в структурах самих позвонков и дисков, их костной и мягкотканой основы. Все это приводит к сдавливанию спинного мозга и его нервных окончаний.

Дегенеративно-дистрофические заболевания позвоночника на сегодняшний день включают такие заболевания, как различные поражения позвоночника, его дисков и суставов. Чаще всего такие дистрофические изменения позвоночника называют проявлением остеохондроза.
В основном, поражает это заболевание людей, которые трудоспособны и приводит к различным последствиям, в том числе к инвалидности. Статистика говорит о том, что 70% больничных листов, которые выдают невропатологи, связаны с разнообразными клиническими проявлениями дегенеративно-дистрофических изменений грудного отдела.
Симптомы, которые вызывают изменения позвоночника
Дистрофические изменения в телах позвонков сопровождаются двумя основными симптомами:
- болевые ощущения в области грудного отдела, поясницы;
- нарушение работы позвоночного столба при поворотах и движениях.
Нужно отметить, что боль может наблюдаться как при воспалительных заболеваниях позвоночника и связанных с ним изменения, так и в процессе осложнений при дегенеративно-дистрофических заболеваниях.
Обычно, наличие болевых ощущений говорит о том, что в процесс развития заболевания грудного отдела позвоночника задействованы нервы спинного мозга и он сам. Если у человека наблюдается острая и резкая боль в области грудного отдела и поясницы, то, по всей видимости, развивается такое дегенеративно-дистрофическое изменение, как появление радикулита. Если же боль тупая и ноющая, то, скорее всего, патологические изменения позвоночника связаны с прогрессированием серьезных стадий остеохондроза.

Бывают случаи, когда болевые ощущения, которые сопровождают различные изменения позвоночника, отдают в конечности рук и ног. И чаще всего такая боль возникает при непродолжительных физических нагрузках и во время резких движений.
Нарушение нормальной работы позвоночника во время подвижности не менее важный симптом, чем боль. Когда у человека присутствует остеохондроз, который изрядно игнорируют, последствия могут быть таковыми, что даже просто нагнуться и поднять упавшую вещь будет просто невозможно.
Нужно сказать, что второстепенными симптомами, точнее сказать осложнениями, которые сопровождают дистрофические изменения позвоночника, может стать нарушение функционирования внутренних органов. Такой процесс может наблюдаться, когда повреждаются нервные корешки, которые отвечают за жизнедеятельность внутренних органов.
Грудной отдел позвоночника — что это?
Грудной сектор позвоночника состоит из двенадцати позвонков, которые между собой соединяются суставочными и реберными соединениями. Грудной отдел очень ограничен в подвижности, потому что служит своеобразным каркасом, который должен оберегать внутренние органы от различных повреждений. Поэтому дегенеративно-дистрофическое заболевание позвоночника, связанное с изменениями в грудном отделе имеет последствия для всего организма в целом.
Ограничение в подвижности, прежде всего, связано с такими факторами:
- небольшая высота между дисками позвонков;
- специфические остистые отростки позвонков, они длиннее, чем во всех других отделах.
Поскольку, грудной отдел практически всегда находится в малом движении, то он редко испытывает существенные нагрузки, в отличии от шейного отдела или поясничного.

Развитие дегенеративно-дистрофических изменений в грудном отделе
Из-за того, что подвижность грудного отдела позвоночника очень маленькая, подвержен нагрузкам и травмируется он меньше, чем другие отделы. Поэтому дистрофические изменения здесь в нем развиваются гораздо медленнее. Структура грудного отдела с первых дней жизни человека устроена так, что прогиб позвоночника распределяет большую часть нагрузки на боковые и передние позвоночные отделы.
Данный инцидент имеет свои плюсы и минусы. Плюс в том, что нагрузка на межпозвоночные диски уменьшается, поэтому риск появления грыж между позвонков и протрузий становится меньше. Минус в данном случае в том, что остеохондроз может развиваться в тех областях, которые меньше всего находятся в движениях и на которые приходится больше всего нагрузок.
Проявления дистрофических изменений в грудном отделе
Нужно отметить, что дегенеративно-дистрофические изменения, например, развитие остеохондроза в грудном отделе позвоночника в большинстве случаев не сопровождается симптомами, которые ярко выражены. Это возможно по той причине, что в областях передних и боковых отделах позвонков отсутствуют оболочки спинного мозга и соответственно его нервных ответвлений. Именно из-за этого, остеохондроз может поразить грудной отдел целиком, сделав из него образование, которое не подвластно движению. При этом болевые признаки могут и не появиться.
Таким же образом может проявиться и такое дегенеративно-дистрофическое изменение как грыжа позвоночника. Поскольку она не приводит к зажатию нервных окончаний, она может протекать абсолютно безболезненно на первых стадиях развития.

Однако, в особых случаях, болевые признаки все же дают о себе знать. Чаще всего, когда начинают проявляться боли, это значит, что дегенеративно-развивающиеся процессы начали прогрессировать в межпозвоночных суставах. Так же характерно развитие спондилоартроза или остеоартроза, которое может прогрессировать в реберных соединениях и позвоночно-реберных суставах. в поперечно-реберных сочленениях и реберно-позвонковых суставах. В этих случаях происходит зажатие нервных окончаний, которые вызывают боль в области пораженного нерва.
Но когда происходит сдавливание нервных волокон, процесс становится сложнее. Дело в том, что такая ситуация в итоге приводит к нарушению работы внутренних органов, которую регулируют эти нервные волокна. К тому же, зажатие нервных волокон может не сопровождаться болью, поэтому существует вероятность того, что диагноз заболевания может быть поставлен неверно, а соответственно лечение дегенеративных изменений позвоночника может быть проведено неправильно.
При развитии подобных отклонений люди жалуются на:
- боли между лопатками;
- боли в области грудного отдела, которые усиливаются при дыхании и передвижении;
- нарушение чувствительных рецепторов в зоне изменений;
- ощущения ползания по пораженной области мурашек;
- онемение конечностей и мышц или усиление чувствительности;
- нарушение функционирования внутренних органов.
Как лечить дегенеративно-дистрофические изменения позвоночника?
Лечение подобного явления в основном происходит консервативными способами. Очень редко, когда специалисты назначают хирургическое вмешательство. Его назначают в тех случаях, когда дегенеративно-дистрофические изменения отдела грудных позвонков влияют на естественную работу важных внутренних органов.
Консервативный метод лечения в большинстве случаев дает возможность обойти оперативное лечение. Нужно отметить, что большинство заболеваний позвоночника и суставов лечатся одними и теми же способами, которые являются эффективными. Различие может быть только в некоторых лекарственных препаратах. Например, при заболеваниях, связанных с суставами, специалисты назначают разнообразные хондропротекторы, для того, чтобы снять спазмы в мышцах — миорелаксанты.
Лечение дистрофических изменений позвоночника и его грудного отдела начинается с постельного режима. Он длится около четырех-шести дней. К тому, же такой режим потом не отменяется одним днем, восстанавливать двигательную активность необходимо постепенно.
Основным лекарством в процессе лечения приписывают нестероидные противовоспалительные препараты, которые снимают воспаление и отечность мышц. Это значительно уменьшает давление на нервный корешок, поэтому боль, сначала становятся слабее, а затем полностью пропадает.
Такое медикаментозное лечение является очень эффективным, но, несмотря на это, доктор все равно должен сравнивать пользу от их применения с курсом лечения, поскольку в основном такие препараты могут влиять на жизнедеятельность желудка. Если необходимо для лечения, специалисты могут назначать такие лекарства как анальгетики обезболивающие препараты.
Таким образом, очень важно знать, как проявляются дегенеративно-дистрофические изменения, чтобы вовремя оказать необходимую помощь и избежать множества проблем.
Читайте также:


