Дегидратация межпозвонковых дисков шейного отдела что это такое
Дегидратация межпозвоночных дисков представляет собой патологический процесс, характеризующийся уменьшением объема воды в межклеточном веществе структур. Это приводит к изменению их свойств, что сказывается на функциональном состоянии всего позвоночника. Также дегидратация хрящевой ткани провоцирует развитие других хронических заболеваний, которые снижают качество жизни человека.
Причины и механизм дегидратации
Термин дегидратация обозначает обезвоживание. Оно представляет собой начальный этап дегенеративно-дистрофической патологии структур позвоночника. Патогенез процесса заключается в реализации нескольких механизмов:
- Нарушение питания хрящевой ткани, связанное с изменением свойств синовиальной жидкости или капсулы суставов.
- Постепенное разрушение межклеточного вещества.
- Изменение свойств молекул хондроитина и гиалуроновой кислоты, которые составляют основу межклеточного вещества хрящевой ткани.
- Уменьшение уровня воды между молекулами хондроитина. Явление начинается с пульпозного ядра, которое содержит больше жидкости и имеет меньшую плотность.
На начальных стадиях развития патологического процесса развивается частичное обезвоживание – гипогидратация межпозвонковых дисков. Дегидратация является частью дегенеративно-дистрофического процесса, который представляет собой полиэтиологическое патологическое состояние – развивается вследствие воздействия большого количества причинных факторов, к наиболее распространенным из которых относятся:
- Наследственная предрасположенность, реализуемая на генетическом уровне и определяющая изначальное состояние межклеточного вещества хрящевой ткани межпозвоночных дисков.
- Возраст человека – развиваются инволютивные изменения во всех тканях, включая структуры опорно-двигательной системы.
- Повышенные систематические нагрузки на позвоночник – деятельность, связанная с частым подъемом тяжестей или длительным нахождением тела человека в положении стоя.
- Ожирение 2-3 степени, при котором существенно увеличивается статическая нагрузка на нижние отделы позвоночника, включая поясницу.
- Врожденные или приобретенные деформации позвоночного столба, к которым относятся сколиоз, лордоз, кифоз.
- Перенесенные травмы – ушибы мягких тканей, растяжения, разрывы связок, сухожилий, вывихи или подвывихи суставов, переломы позвонков приводят к изменению анатомического соотношения структур, нарушению их питания с последующим развитием дегидратации межпозвоночных дисков.
Знание причинных факторов помогает подобрать оптимальное лечение патологического состояния, а также разработать эффективные профилактические мероприятия.
Симптомы и проявления
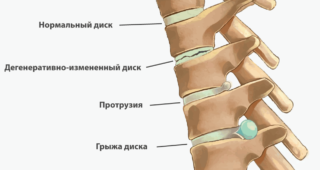
Дегидратация дисков позвоночника развивается медленно в течение длительного времени, поэтому клиническая симптоматика также появляется и нарастает постепенно. В большинстве случаев пациент не может четко указать время появления какого-либо признака заболевания.
Распространенные симптомы дегидратации межпозвонковых дисков:
- Болевые ощущения в спине по ходу позвоночника, которые вначале появляются только после статических или динамических нагрузок, затем по мере прогрессирования патологического процесса становятся постоянными.
- Иррадиация боли – признак вовлечения в патологический процесс спинномозговых корешков. На фоне дегидратации межпозвоночных дисков обычно происходит снижение высоты структур с последующим ущемлением нервных волокон в точке выхода из канала позвоночника.
- Нарушение функционального состояния нервов, которые образованы ущемленными или воспаленными на фоне дегидратации межпозвоночных дисков спинномозговыми корешками – снижается чувствительность кожи, мышечная сила на стороне поражения. Признак указывает на тяжелое течение патологического процесса и неблагоприятный прогноз.
- Вегетативная дисфункция, которая развивается ниже обезвоженных дисков в области иннервации тканей и органов соответствующими нервами – нарушается работа тазовых органов, затрудняется мочеиспускание, дефекация, у женщин нарушается менструальный цикл, у мужчин возникают проблемы с потенцией.
Появление одного или нескольких симптомов с большой долей вероятности указывает на патологический процесс в позвоночнике, включая дегидратацию межпозвоночных дисков. Часто затрагивается грудной и поясничный отдел позвоночного столба. Также может поражаться шейный отдел хребта в области позвонков с2-с7.
Если межпозвоночный диск только начинает гипогидратировать, признаки заболевания полностью отсутствуют.
Методы диагностики
На основании клинической симптоматики можно заподозрить развитие дегидратации межпозвоночных дисков или другие патологические процессы в структурах позвоночного столба. Для достоверной диагностики заболевания необходимо сделать визуализацию, для чего применяются следующие методы инструментального исследования:
Для оценки функционального состояния организма лечащий врач дополнительно назначает клинический анализ крови, мочи биохимические пробы.
Лечение и профилактика

Для возобновления уровня жидкости в межклеточном веществе и ее последующего сохранения в хрящевой ткани выполняются инъекции при дегидратации позвоночных дисков. Применяются специальные препараты, включающие различные формы хондроитина и гиалуроновой кислоты в виде геля. Обычно выполняется несколько инъекций в пораженные межпозвоночные диски.
Одновременно назначается консервативная терапия, которая включает применение медикаментозных средств нескольких фармакологических групп:
- Нестероидные противовоспалительные препараты при появлении боли и воспалительных изменений.
- Хондропротекторы, которые улучшают обмен в хрящевой ткани, а также способствуют насыщению межклеточного вещества жидкостью.
- Витамины группы В для улучшения функционального состояния нервных волокон.
С целью адаптации позвоночника к нагрузкам назначаются физиотерапевтические мероприятия, массаж, лечебная физкультура. Длительность лечения, препараты и их дозировка определяются лечащим врачом индивидуально.
По причине нарушения обменных процессов и в результате дегенеративно-дистрофических процессов возникает дегидратация межпозвоночных дисков. Данное состояние в медицине характеризуется, как потеря воды в центре межпозвоночного диска, оно признано основой для развития многих заболеваний позвоночника.
Дегидратация межпозвоночного диска относится к провоцирующим факторам развития многих позвоночных болезней — остеоартрозов, протрузий, грыж и прочих. Потеря воды приводит к утрате основной, амортизационной функции, диск становится неподвижным, попутно сокращая объем двигательной активности позвоночника.
Клиническая картина
Что происходит при дегидратации межпозвоночных дисков? При нехватке жидкости в межпозвоночном диске снижается амортизация, это ведет к тому, что диск утрачивает способность нормально функционировать — позвоночник приобретает неподвижность. Последующая стадия развития патологии — известкование.
Помимо этого, у больного проявляются следующие признаки, указывающие на развитие патологии:
- Появление ноющей или острой боли, которая может отдавать в ногу.
- Нарушение нормальной подвижности позвоночника.
- Потеря чувствительности.
- Снижение (или полное отсутствие) естественных рефлексов.
Методы диагностики
Определить патологию только по симптомам невозможно. Для подтверждения диагноза назначают МРТ-исследование, по результатам которого определяется стадия заболевания и степень разрушенности межпозвоночного диска.
Консервативное лечение
Первым этапом лечения дегидратации межпозвоночного диска является использование консервативной терапии.
Основы питания при дегидратации межпозвоночных дисков
Рациональное и сбалансированное питание поможет предупредить прогрессирование патологии и улучшить состояние здоровья человека.
Основы правильного питания при дегидратации позвоночных дисков:
- Употреблять достаточное количество жидкости. Диетологи советуют выпивать ежедневно не менее 2-х литров простой воды. При дегидратации межпозвоночных дисков рекомендуется увеличить потребление указанного объема жидкости до 2, 5-3 литров за сутки. Достаточное количество воды в организме способствует накоплению и удержанию жидкости в позвонках. Важно пить чистую простую воду, а не газированные напитки.
- Кушать 5-6 раз за сутки маленькими порциями. Рациональное питание помогает избавить организм от лишних килограммов, что помогает значительно уменьшить нагрузку на позвоночник.
- В основу меню включать белковые продукты. Важно составить рацион так, чтобы основная часть употребляемых продуктов приходилась на долю молочных продуктов, бобовых, рыбы нежирных сортов. Рекомендовано включать в меню и медленные углеводы (крупы), а вот от высококалорийных, сладких и жирных блюд необходимо полностью отказаться.
- Для укрепления костного аппарата важно кушать продукты, обогащенные витаминами А, С, Е, В, Д, а также минералами — кальцием, магнием, фосфором.
- В рационе больного обязательно должны присутствовать продукты, являющиеся натуральными хондропротекторами — холодец, заливное из рыбы, желе.
- Важно полностью исключить употребление любого алкоголя, а также крепкого кофе. Резко ограничить следует соленые, копченые, острые блюда, выпечку, сладости.
О принципах здорового, сбалансированного рациона написано и сказано очень много, но правильно составить индивидуально меню нелегко. Нужно учитывать особенности именно вашего организма, наличие других хронических патологий. Поэтому грамотно разработать подходящий рацион лучше с врачом диетологом.
Лечебная гимнастика
Выполнение регулярных легких физических упражнений очень полезно при различных патологиях позвоночника. Гимнастика способствует укреплению костного аппарата и соединительных тканей, улучшению циркуляцию крови в позвоночнике. При дегидратации межпозвоночных дисков можно использовать практически любой вид лечебных упражнений, хорошим вариантом является йога или плавание. Даже обычная прогулка медленным шагом по парку или лесу будет полезна человеку.
Хирургическое лечение
Когда консервативная терапия не дает должных результатов или заболевание находится в запущенной стадии, то применяется оперативное вмешательство. Чаще всего в процессе операции полностью удаляется разрушенный в процессе дегидратации межпозвоночный диск.
Сочетание разумной лечебной диеты, питьевого режима и умеренных физических нагрузок с медикаментозной терапией — это оптимальный вариант лечения дегидратации межпозвоночных дисков.
Межпозвонковые диски в позвоночнике амортизируют нагрузку и поглощают силу воздействия на него, что предотвращает трение костей друг о друга.
Различают пять отделов позвоночника:
- Шейный отдел: первые семь позвонков в верхней части позвоночника.
- Грудной отдел: 12 позвонков, расположенных сразу под шейным отделом.
- Поясничный отдел: 5 позвонков ниже грудного отдела.
- Крестцовый отдел: 5 позвонков ниже поясничного отдела.
- Копчик: последние четыре позвонка, сращенные вместе и поддерживающие тазовое дно.
Обезвоживание межпозвонкового диска – нормальная часть старения. Диск может уменьшиться в размерах, стать менее гибким по мере того, как нарастает дегидратация, что в конечном итоге приводит к разрыву диска или его дегенерации.
Каковы симптомы?
Симптомы иссушения межпозвонкового диска зависят от отдела позвоночника, в котором они расположены.
Обезвоживание межпозвонкового диска в шейном отделе вызывает появление боли в области шеи, в то время как иссушение диска поясничного отдела вызовет боль в нижней части спины.
Другие симптомы иссушения включают в себя:
- Скованность в движениях, тугоподвижность
- Слабость
- Ощущение жжения
- Онемение стоп или ног
- Ограничение подвижности, боль при движениях
- Ишиалгия
Причины
Наиболее частой причиной иссушения дисков является старение, хотя подобное состояние может развиться и у молодых пациентов.
Другими причинами развития заболевания являются:
- Травматическое повреждение
- Набор или потеря веса
- Повторяющиеся движения, например, подъем тяжестей
Как ставится диагноз?
Иссушение дисков и дегенеративное поражение позвоночника являются наиболее распространенными причинами появления болей в нижней части спины.
Большинство людей узнают о наличии у них этих заболеваний во время визита к врачу по поводу жалоб на боль в спине. Врач собирает анамнез и выполняет осмотр и физическое обследование.
В дополнение к общим вопросам доктор обязательно уточняет у пациента следующее:
- Сроки появления симптомов
- Что облегчает состояние
- Что ухудшает состояние
- Тип и особенности боли
- Как часто появляются симптомы
- Есть ли иррадиация в другие области
Врач также обследует спину, ноги и руки для того, чтобы выяснить, где именно возникает боль и есть ли иррадиация боли куда-либо.
Врач может оценить подвижность руки и ног, а также определить силу различных групп мышц. Также обследуется чувствительность в конечностях и глубоких сухожилиях сгибателей.
Врач проанализирует полученную информацию для того, чтобы выяснить, на каком уровне позвоночника расположен пораженный диск.
Дополнительное обследование может быть назначено уже после первичного осмотра. Оно может включать в себя:
- Рентгенологическое исследование
- Компьютерную томографию
- Магнитно-резонансную томографию
Эти исследования позволят врачу детально изучить кости позвоночника и его структуру в целом, включая форму и размер межпозвоночных дисков.
Иссушенные диски выглядят меньше и тоньше, повреждения также могут затрагивать и кости в результате трения их друг об друга.
Способы лечения
Специфического лечения может не потребоваться, если иссушенные диски не причиняют значительной боли и не оказывают влияния на каждодневную жизнь пациента.
Основные рекомендации включают в себя:
- Избегание болезненных и неудобных поз
- Использование корсета на поясничную область при поднятии тяжестей
- Укрепление мышц поясницы путем выполнения специальных упражнений и снижение веса
- Прием безрецептурных и рецептурных препаратов при необходимости
- Применение инъекций стероидов или местных анестетиков для купирования болевого синдрома и снятия воспаления
Существуют разные методики операций, показанных при данной патологии, например:
- Спондилодез: при этой операции выполняется соединение двух близлежащих позвонков, между которыми находится пораженный диск. Это помогает стабилизировать позвоночник и предотвратить болезненные движения, вызывающие болевой синдром и ухудшение состояния.
- Декомпрессия: хирург удаляет ту часть кости или диска, что выступает за границы своего нормального расположения для того, чтобы освободить больше пространства для спинномозговых нервов.
- Коррекция изгибов позвоночника: хирург путем специальных методов выполняет коррекцию физиологических изгибов позвоночника. Это помогает унять боль и увеличить объем движений.
- Имплантаты: искусственные диски, или спейсеры, могут быть установлены между позвонками для предотвращения трения костей друг об друга.
Пациенты, рассматривающие хирургический способ лечения, должны внимательно обсудить с врачом-специалистом все опции. Второе или даже третье мнение часто помогает определиться с наилучшей стратегией.
Профилактика
Очень важно профилактировать развитие иссушения диска или развитие его дегенеративных изменений.
Методы профилактики также хороши для поддержания общего здоровья организма. Примерами могут быть:
- Достаточная гидратация: недостаточное потребление воды в течение дня может ухудшить общее состояние организма и его функционирование, что скажется и на состоянии дисков.
- Отказ от курения: курение оказывает прямое негативное влияние на состояние межпозвонковых дисков и может ускорить развитие дегенеративных изменений.
- Поддержание здорового веса: избыточный вес и ожирение оказывает дополнительную нагрузку на спину и позвоночник, что может вызвать иссушение и разрушение межпозвонковых дисков.
- Регулярные занятия физическими упражнениями: регулярные кардио нагрузки и упражнения со свободными весами могут помочь укрепить кости и мышцы и обеспечить поддержание хорошего объема движений в спине. Пациенты могут уточнить у своего лечащего врача наиболее подходящие им упражнения. Ключевые моменты:
Что такое дегидратация межпозвоночных дисков
Вода является важной составляющей человеческого организма. Попадает она в позвоночник в самую последнюю очередь, когда все остальные клетки ее уже получили. Данный факт может привести к тому, что вода попадает в позвоночник в недостаточном количестве.
Ее нехватка может привести к различным болезням, затрагивающим позвоночный столб.

Выделяется четыре фазы нехватки воды в межпозвоночных дисках.
- На нулевом этапе патологии не наблюдается никаких значимых изменений, он протекает бессимптомно.
- Начальные признаки, появляющиеся на первой стадии, характеризуются минимальными разрывами внутренних пластин фиброзного кольца.
- На второй стадии разрушение диска значительно увеличивается, но целостность наружных колец остается прежней. Для этой стадии также характерны болевые ощущения, отдающие в ногу.
- В третьей фазе нарушается целостность внешней оболочки диска.
К основным симптомам относятся:
- болевые ощущения;
- ограничение в движении;
- нарушения в мышечной ткани;
- ослабление рефлексов или их полное отсутствие.
Симптоматика этого патологического процесса достаточно специфична, поэтому спутать ее с другими болезнями практически невозможно. Больных беспокоят постоянные болевые ощущения в спине, боль часто передается в конечности. Из-за спазмов в мышцах спины движения пациента скованы, доставляют больному массу неудобств.
Диффузная дегидратация межпозвонковых дисков шейного отдела также характеризуется болью в голове, вертиго, шумом в ушах. При дегидратации позвонков грудного отдела болевые ощущения похожи на приступ стенокардии. Если поражен поясничный отдел, то боль появляется в районе таза и ног.
Причины
Причиной возникновения дегидратации межпозвоночных дисков является нехватка воды в них. Существует также ряд заболеваний, для которых характерен недостаток жидкости в организме, например:
- гемоконцентрация;
- запоры;
- подагра;
- камни в почках и т.д.
Если пациент находится в зоне риска или столкнулся (пусть даже и на какое-то время) с заболеванием, характеризующимся нехваткой водой, то ему необходимо выпивать достаточное количество жидкости в день.
Важно! Стоит помнить, что не всегда слишком много — это хорошо, поэтому не стоит злоупотреблять количеством выпиваемой воды. Достаточно около 1,5-2 литров в день.
Диагностика
Межпозвонковые диски с признаками дегидратации требуют незамедлительной диагностики. Самым эффективным и точным диагностическим методом в этом случае считается магнитно-резонансная томография, с ее помощью можно распознать патологические процессы на ранней стадии.

При нулевой стадии дегидратации пульпозных ядер межпозвонковых дисков нет, на первой выявляются сегментарные изменения, а на второй заметна сильная дегенерация диска, пульпозное ядро тяжело или практически невозможно определить.
Лечение
Лечение дегидратации межпозвонковых дисков позвоночника назначается врачом индивидуально, исходя из результатов диагностики, стадии заболевания и индивидуальных особенностей пациента.
В основном медиками для начала назначается консервативное лечение (без хирургического вмешательства). Лечение заболевания характеризуется комплексным подходом и может включать в себя:
Если обезболивающие препараты для перорального применения не дают результата, то пациенту назначается новокаиновая блокада. В этом случае анестетик вводится в ткани и нервные окончания пораженного участка.
Также нередко назначается ношение специального ортопедического корсета. Он способствует устранению болевой симптоматики, выравниванию осанки, стабилизации позвоночного столба, поддержанию его в правильном/естественном положении, перераспределению нагрузки с различных отделов позвоночника и т.д.
Особое внимание также следует уделить и питанию:
- Выпивать минимум 2 литра жидкости в сутки.
- Есть 5-6 раз в день, но порции должны быть маленькими.
- Питаться продуктами, богатыми белками.
- Следует полностью отказаться от распития алкогольных напитков и крепкого кофе.
- Включать в рацион питания продукты, богатые витаминами и минералами.
- Отказаться от сладостей и жирных продуктов питания.
Хирургическое вмешательство применяется лишь в том случае, если консервативное лечение не принесло результатов и не было зафиксировано положительной динамики. Суть операции заключается в удалении диска, полностью разрушенного из-за нехватки воды.
Операция назначается, если все методы консервативного лечения не принесли никакого успеха на протяжении 6 месяцев.

В качестве профилактики позвоночных заболеваний рекомендуется:
- выпивать достаточное количество жидкости в день;
- избегать травм позвоночника;
- заниматься спортом, при этом важно не переусердствовать с нагрузкой;
- укреплять иммунитет;
- следить за своим здоровьем.
Заключение
При появлении первых признаков дегидратации межпозвоночных дисков рекомендуется обратиться к специалисту. Если патология выявлена на ранней стадии, то повышается шанс того, что консервативное лечение даст результаты и состояние больного улучшится. Если же заболевание диагностировано на поздней стадии и консервативное лечение бессильно, то придется воспользоваться хирургическим методом лечения. Операция является сложной и несет в себе ряд возможных нежелательных осложнений.
Поэтому прислушивайтесь к своему телу, и при первых же симптомах обращайтесь за профессиональной медицинской помощью.
Содержание:

Некоторые МРТ – описания пациентов содержат такое непонятное на первый взгляд слово, как дегидратация межпозвоночных дисков. Что же это за диагноз и чем такое состояние грозит человеку?
Дегидратация диска – это термин, обозначающий не что иное, как нехватку воды. Эта причина считается основой многих заболеваний позвоночного столба. К сожалению, организм устроен таким образом, что до позвоночника вода доходит только в последнюю очередь, когда это важное для жизни вещество уже получат практически все остальные клетки. Поэтому нередко бывает и так, что межпозвоночным дискам вода просто не достаётся.
Какие патологии могут возникнуть в случае дегидратации позвоночника? Во-первых, те, в основе которых лежит потеря амортизационной и опорной функций. Отсюда и начинаются дегенеративно-дистрофические заболевания межпозвоночных дисков, и самыми распространёнными здесь являются быть остеохондроз и спондилоартроз.
Клиническая картина
Признаки дегидратации межпозвоночных дисков имеют четыре стадии. В нулевой стадии каких-либо заметных изменений нет. В первой диагностируются небольшие разрывы внутренних кольцевых пластин фиброзного кольца. Во второй отмечается значительное разрушение диска, однако его наружные кольца пока сохраняются. Основной симптом на этом этапе – боль, которая может отдавать в ногу. И, наконец, третья стадия – нарушение целостности внешней оболочки диска.
Основными диагностическими признаками дегидратации позвоночника сегодня считаются следующие показатели:
- Боль, нарушение подвижности и деформация.
- Чувствительные расстройства.
- Двигательные нарушения в мышцах.
- Снижение или полное отсутствие рефлексов.
Клиническая картина этой патологии довольно своеобразна и спутать её с другими заболеваниями позвоночника не так просто. Чаще всего пациенты жалуются на постоянные боли в спине, часто отдающие в руки или ноги. При движениях или любой физической нагрузке боль значительно усиливается. Из-за спазмирования мышц спины значительно уменьшается объём движений.
Если заболевание затрагивает шейный отдел, то пациент начинает жаловаться на головные боли, головокружение, мелькание мушек перед глазами, шум в ушах. Если патология выявлена в грудном отделе, боли могут напоминать приступ стенокардии. При поражении поясничного отдела болевые ощущения отдают в область таза и в ноги.
Диагностика
Диагностика этого состояния должна проводиться с помощью МРТ-исследования. Другие методы, включая рентгенографию, не дадут чёткой картины, а значит, выявить патологию на ранней стадии будет в этом случае довольно сложно. Так, например, МРТ показывает три стадии этого заболевания. Нулевая говорит, что никаких изменений в пульпозном ядре диска нет. Первая показывает сегментарные нарушения, а вторая – это уже дегенерация диска, причём само пульпозное ядро в этом случае довольно сложно определить.
![]()
Консервативное лечение
Лечение дегидратации межпозвоночных дисков начинается с консервативной терапии. Причём для того, чтобы справиться с заболеванием, применяется комплексная терапия, в которую включены такие методы, как:
- Лечебная терапия.
- Кинезитерапия.
- Лечебные блокады.
- Физиотерапия.
- Массаж.
- Вытяжение позвоночника.
- Рефлексотерапия.
При развитии сильного болевого синдрома можно использовать обезболивающие препараты, но если они не помогают, тогда избавить от боли могут лекарственные блокады, во время которых лекарство доставляется непосредственно к болевому центру. Очень важно, чтобы пациент во время лечения соблюдал все рекомендации врача и не использовал методы самолечения. Большое значение играет и ношение правильно подобранного ортопедического корсета.
Операция
Если заболевание сильно запущено, а консервативное лечение не приносит должного результата, то может быть назначено оперативное лечение, и чаще всего это полное удаление диска, который в период дегидратации полностью разрушился. Однако проводить эту операцию можно, только когда все методы консервативной терапии будут испробованы, и на протяжении полугода ни один не дал результата.
А чтобы не доводить себя до такого серьёзного состояния необходимо полностью обеспечить свой организм водой, и желательно, чтобы это была качественная питьевая вода, а не соки, газированные или минеральные напитки. Только в таком случае можно избежать дегидратации позвоночного столба, а значит — и развития дегенеративно- дистрофических заболеваний.
С течением жизни под действием разных факторов и возрастных изменений межпозвоночные диски, расположенные между телами позвонков, постепенно изнашиваются и истираются. Результатом этого становится развитие остеохондроза, а впоследствии и протрузии диска. Она может наблюдаться только в одном из дисков шейного отдела позвоночника, так и в нескольких. Подобный патологический процесс зачастую сопровождается возникновением болей разной выраженности, а иногда и неврологических нарушений. Но даже не это является основной проблемой. Протрузии межпозвонковых дисков шейного отдела могут быть довольно опасными и приводить даже к инсульту, поэтому при их диагностировании необходимо немедленно начинать лечение, пока заболевание не стало причиной образования межпозвонковой грыжи и тяжелых осложнений.

Что такое протрузия диска шейного отдела позвоночника
Шейный отдел образован 7-ю позвонками, но в отличие от других отделов позвоночника не все они имеют межпозвонковые диски. Первый шейный позвонок называется атлантом, а второй аксисом. Они имеют особую форму, и между ними отсутствует хрящевая прослойка, т. е. межпозвоночный диск. Между всеми остальными позвонками хребта они есть, но отличаются размерами.

Шейные межпозвонковые диски имеют наименьшую высоту и диаметр, но, как и все другие, они состоят из пульпозного ядра и фиброзного кольца. Пульпозное ядро – самая важная часть диска, отвечающая за амортизацию движений, удержание смежных тел позвонков и обеспечение подвижности позвоночника. Оно имеет студенистую консистенцию и постоянно сжимается и расправляется при движениях, что позволяет смягчать удары и одновременно обеспечивает питание межпозвонкового диска, так как собственных кровеносных сосудов он не имеет.
Фиброзное кольцо окружает пульпозное ядро. Оно образовано прочными, но эластичными волокнами, переплетающимися в 3-х плоскостях. Но под действием дегенеративных изменений, обусловленных повышенными нагрузками или естественными процессами старения организма, образующие фиброзное кольцо волокна теряют природную эластичность, а сам диск обезвоживается и истончается. Давление тел позвонков на него увеличивается, что приводит к повышению давления внутри диска.

Студенистое внутреннее содержимое сильнее давит на уже ослабленные волокна фиброзного кольца, провоцируя образование микроскопических разрывов в них. Со временем часть волокон разрывается и пульпозное ядро, стремясь нормализовать давление внутри диска, устремляется в образовавшуюся полость. Таким образом, фиброзное кольцо еще сохраняет свою целостность снаружи, но толщина его на разных участках диска неодинакова, т. е. формируется протрузия. Подобные процессы провоцируют развитие воспаления в шее и возникновение болей разной интенсивности, а поскольку форма диска также деформируется, это может приводить к возникновению неврологических нарушений.
Каждая протрузия проходит 3 стадии развития:
- Размеры выпячивания не превышают 1 мм. Диагностировать такую протрузию может только очень опытный специалист, поскольку ее сложно заметить даже на высокоточных снимках МРТ. Но заподозрить наличие патологии можно по присутствию признаков сильного разрушения межпозвоночного диска.
- Размеры протрузии составляют до 3 мм. Такие образования уже легко обнаруживаются с помощью инструментальных методов диагностики и являются частой причиной первичного обращения больного к врачу в виду появления болей в шее, а иногда и неврологических расстройств.
- Размеры выпячивания достигают 5 мм. На этой стадии развития протрузия часто уже трансформируется в грыжу межпозвонкового диска, т. е. происходит окончательный прорыв фиброзного кольца, что позволяет пульпозному ядру выпячиваться наружу.
Наиболее часто в шейном отделе позвоночника поражаются межпозвонковые диски С5—С6 и С6—С7.
Причины
Шейный отдел позвоночника отличается особенно выраженной подвижностью, что обеспечивает возможность совершать огромное количество разнообразных движений головой. Но это же становится причиной частого поражения расположенных в нем межпозвонковых дисков. Изначально возникает остеохондроз, т. е. изменяется толщина и плотность межпозвонковых дисков, но при сохранении отрицательно действующих факторов он рано или поздно приводит к образованию протрузии.

Основными предпосылками для формирования протрузии дисков шейного отдела позвоночника являются:
Протрузию дисков шейного отдела позвоночника можно считать профессиональным заболеванием работников офисов, водителей, лаборантов, ученых.
Сам межпозвоночный диск имеет эллипсоидную форму, т. е. близкую к кругу. Образование протрузии может происходить в любой его части, что и является основным критерием классификации. Определение вида, т. е. положения протрузии очень важно для разработки правильной тактики лечения. Поэтому этому вопросу уделяется повышенное внимание.
Межпозвоночный диск условно делят на 2 части: заднюю и переднюю. Задняя образовывает позвоночный канал, в котором проходит спинной мозг, а передняя примыкает к мягким тканям в направлении живота. Поэтому наибольшую опасность представляют именно задние протрузии, которые еще называют дорзальными. Передние же практически безобидны и крайне редко требуют лечения.

В зависимости от того, в какой части задней поверхности диска формируется протрузия, выделяют 4 основных вида:
- медианная – расположена четко по центру позвоночного канала и может провоцировать возникновение нарушений как с левой, так и с правой стороны тела;
- парамедианная – смещена относительно центральной оси влево или вправо и соответственно вызывает возникновение симптомов в левой или правой части тела;
- фораминальная – формируется в области естественных отверстий позвоночника, образованных ножками позвонков и суставными отростками соседних позвонков, в которых проходят спинномозговые корешки;
- диффузная – выпячивание занимает большую часть задней поверхности диска и может вызывать тяжелые неврологические расстройства.
Симптомы
Характер проявления протрузии зависит от ее размера, локализации в позвоночном канале и того, какой именно межпозвонковый диск шейного отдела позвоночника поражен. Зачастую первым симптомом возникновения выпячивания является появление хруста и щелчков в шее при движениях головой. Также заболевание может манифестировать с появления болей.
Изначально возникает легкий дискомфорт, чаще после длительно пребывания в вынужденном положении тела со склоненной головой. По мере прогрессирования заболевания боли усиливаются и из ноющих переходят в острые и продолжительные. Если протрузия уже затрагивает спинномозговые корешки, боль может отдавать в затылок, плечи, руки и грудь. Также это часто сопровождается возникновением сбоев в работе соответствующих внутренних органов и нарушениями чувствительности в определенных участках тела.

Это обусловлено тем, что у человека присутствует сегментарная иннервация тела, т. е. каждый участок спинного мозга и пара отходящих на уровне каждого позвоночно-двигательного сегмента спинномозговых корешков ответственна за работу конкретной части тела и внутреннего органа. Так, например, при протрузии диска С5—С6 нередко наблюдаются расстройства в работе миндалин, а при поражении диска С4—С5 могут возникать нарушения слуха и увеличение аденоидов.
Таким образом, признаками образования протрузии в шейном отделе позвоночника могут выступать:
- боли в шее, отдающие в руки, верхнюю часть грудной клетки, плечи, затылок;
- нарушения чувствительности в руках, шее, плечах;
- ощущение ползания мурашек, покалывание в кистях;
- уменьшение амплитуды движений;
- повышенная раздражительность;
- нарушения сна;
- снижение слуха и зрения;
- проблемы с кожей;
- увеличение частоты развития аллергических реакций;
- частые тонзиллиты, ларингиты, сложно поддающиеся лечению;
- нарушения в работе щитовидной железы, включая развитие гипотиреоза и пр.
Иногда протрузия, особенно фораминальная, вызывает так называемые прострелы, т. е. внезапные резкие боли при повороте головы. При этом жгучая боль может ощущаться по всей руке вплоть до пальцев.

У каждого больного может быть свой набор симптомов. Ситуации, когда наблюдаются все вышеперечисленные признаки, крайне редки и свидетельствуют о тотальном поражении межпозвонковых дисков шеи.
Кроме того, с каждой стороны шейных позвонков проходят позвоночные артерии, обеспечивающие поступление крови к головному мозгу. Патологические выпячивания дисков могут вызывать их сдавление, что будет провоцировать возникновение:
- головных болей, вплоть до мигреней;
- головокружения и потери сознания;
- нарушения памяти, внимания и способности к концентрации;
- нарушения зрения;
- скачки артериального давления.
При сильном стенозе одной или обеих позвоночных артерий, т. е. сужении их просвета мозговое кровообращение существенно ухудшается, что может стать причиной развития инсульта.

Диагностика заболевания
Поскольку протрузии на начальной стадии развития протекают скрыто, диагностируют их в основном на 2-й стадии или когда выпячивание диска уже успело трансформироваться в полноценную межпозвонковую грыжу. Поэтому обращаться к врачу следует при появлении малейших изменений в шее.
Диагностика и лечения протрузий шейного отдела позвоночника являются задачей неврологов и вертебрологов. На первой консультации врач тщательно опрашивает и осматривает пациента. Проведение определенных неврологических тестов позволяет узнать, ущемлены ли спинномозговые корешки. Для более точной оценки ситуации, определения расположения и размера протрузии пациентам назначаются:
- рентген;
- КТ;
- МРТ.
Наиболее полную и достоверную информацию о состоянии межпозвонковых дисков предоставляет МРТ. Остальные позволяют судить о наличие протрузии в основном по косвенным признакам. МРТ же дает точные данные о ее величине, размерах, наличие компрессии нервных корешков и состоянии спинного мозга. Поэтому именно магнитно-резонансная томография является лучшим методом для диагностики протрузии шейного отдела позвоночника.
Дополнительно может проводиться электронейромиография, которая позволяет определить, насколько сильно выражены расстройства иннервации мышц.

Лечение протрузии шейного отдела без операции
В подавляющем большинстве случаев протрузии дисков шеи лечатся консервативным путем. Только в отдельных случаях они вызывают настолько тяжелые симптомы и представляют серьезную опасность для жизни человека, что требуют удаления хирургическим путем. Но лечение заболевания всегда носит комплексный характер, поскольку протрузия достаточно легко и быстро может перерасти в грыжу межпозвонкового диска.
Для каждого пациента лечение подбирается индивидуально на основании размеров, положения выпячивания, тяжести клинической картины, а также особенностей сопутствующих заболеваний. Зачастую в состав терапии протрузии входят:
- медикаментозная терапия;
- мануальная терапия;
- ЛФК;
- физиотерапия.

Пациентам с протрузиями межпозвоночных дисков шеи назначается ряд лекарственных средств, призванных уменьшить боли и воспаление:
- НПВС – обладают обезболивающими и противовоспалительными свойствами (могут использоваться в форме таблеток, капсул, растворов для инъекций, а также мазей и гелей);
- кортикостероиды – отличаются мощным противовоспалительным действием, что позволяет быстро устранить воспалительный процесс;
- миорелаксанты – помогают уменьшить спазм мышц, вызванный болевым синдромом;
- витамины группы В – улучшают проводимость импульсов по нервным волокнам;
- хондропротекторы – содержат естественные структурные элементы хрящевой ткани, но эффективность их использования при уже сформировавшихся протрузиях пока не доказана.
Также пациентам могут назначаться другие лекарственные средства, например, улучшающие мозговое кровообращение, антиоксиданты и т. д.
Мануальная терапия считается весьма эффективным методом лечения протрузий шейного отдела позвоночника. Она одновременно способна решить целый комплекс задач, включая:
- нормализацию положение позвонков и увеличение расстояния между ними;
- высвобождение нервных корешков;
- устранение функциональных блоков;
- нормализацию мышечного тонуса шеи;
- улучшение кровообращения;
- увеличение объема движений.

Поэтому правильные движения мануального терапевта позволяют устранить основные проблемы, с которыми сталкиваются больные: боли и неврологические нарушения. Благодаря целенаправленному, но осторожному воздействию на позвоночник удается устранить компрессию спинномозговых корешков, что моментально приводит к ликвидации острых болей и нормализации передачи нервных импульсов от спинного мозга к соответствующим органам. Если начать проходить курс сеансов мануальной терапии, например, по методу Гриценко, на ранних этапах развития протрузии, то можно полностью остановить ее рост и устранить риск возникновения органических нарушений в работе внутренних органов.
Лечебная гимнастика – важный компонент лечения протрузий шеи, являющийся эффективной профилактикой их перехода в истинные грыжи. Комплекс упражнений разрабатывается отдельно для каждого пациента на основании характера имеющегося выпячивания. Его ежедневное выполнение позволяет укрепить мышцы шеи и создать надежную опору для позвоночника, что уменьшит нагрузку на пораженный позвоночно-двигательный сегмент.
Для повышения эффективности проводимого лечения пациентам назначаются курсы:
- магнитотерапии;
- электрофореза;
- УВЧ;
- фонофореза;
- лазеротерапии.
Эти процедуры помогают уменьшить выраженность воспаления, нормализовать обменные процессы, а также снизить интенсивность болей.
Таким образом, протрузии шейного отдела позвоночника являются довольно распространенным заболеванием, особенно у людей среднего и пожилого возраста. Но чем раньше будет диагностирована патология, тем легче и эффективнее будет проводимое лечение. Поэтому важно обращаться за помощью к неврологу или вертебрологу при появлении первых симптомов развития заболевания.
Читайте также:



