Дискомфортная боль в спине

Ноющая боль в области поясницы может возникать как по естественным, так и по патологическим причинам. К последним относятся заболевания позвоночника и внутренних органов (почек, печени, желудка, кишечника). Поэтому избавиться от дискомфортных ощущений позволит только комплексное лечение, проведенное после тщательного обследования. Обычно используются консервативные методы терапии — прием препаратов, магнитотерапия, массаж, ЛФК.
Возможные причины ноющей боли в пояснице
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
К естественным причинам появления ноющих болей в пояснице относится беременность. Во время вынашивания ребенка размер матки постоянно увеличивается. Она давит на внутренние органы, в том числе малого таза. Боль возникает не только из-за ущемления нервных окончаний, но и в результате повышенного мышечного напряжения, выработки особых гормонов. При беременности следует обратиться к врачу, если дискомфорт в пояснице сохраняется даже после продолжительного отдыха.
Но значительно чаще тупые, давящие, ноющие боли становятся сигналом о развивающейся в организме патологии.

При жалобах пациента на болезненность поясницы врачи всегда сначала предполагают остеохондроз. Дегенеративно-дистрофическая патология клинически проявляется чаще на 2 стадии. На этом этапе диски в поясничном отделе уже уплотнились, истончились, деформировались позвонки с образованием костных наростов — остеофитов. Из-за сдавления спинномозговых корешков, а также спазмированности мышц проявляются ноющие боли в пояснице. Спровоцировать их могут и возникшие на фоне остеохондроза протрузии, межпозвоночные грыжи.

Инфекционные возбудители непосредственно проникают в позвоночник при травмах или переносятся в него из других воспалительных очагов. Болезнетворные бактерии или патогенные грибки начинают усиленно размножаться, выделяя токсичные продукты жизнедеятельности. Возникает воспаление, быстро распространяющееся на рядом расположенные здоровые ткани. Чаще всего выявляются такие спинальные патологии:
- дисцит — воспалительное поражение межпозвонковых дисков;
- остеомиелит — гнойно-некротический процесс, развивающийся в кости и костном мозге;
- эпидуральный абсцесс — ограниченное гнойное воспаление эпидурального спинномозгового пространства;
- туберкулез — хроническая инфекция, вызываемая микобактериями туберкулеза;
Послеоперационные инфекции становятся осложнениями хирургических вмешательств, обычно возникают после установки фиксаторов.
В пояснично-крестцовом отделе позвоночника находятся нервные окончания, иннервирующие и органы мочевыделения. Поэтому ноющая боль в пояснице может свидетельствовать об опущении почек или предшествовать почечной колике. Она возникает при развитии воспалительных патологий:
- гломерулонефрита;
- пиелонефрита;
- цистита, в том числе геморрагического.
Ноющие боли появляются на начальном этапе воспалительного поражения почек и мочевого пузыря. Но они могут сигнализировать и о хроническом течении патологии.
Общность иннервации органов желудочно-кишечного тракта и позвоночника также становится причиной эпизодических или постоянных болей в пояснице. Чаще всего они возникают при развитии таких патологий:
- холецистита — воспаления желчного пузыря;
- панкреатита — воспаления поджелудочной железы;
Язва желудка и двенадцатиперстной кишки, спровоцированная проникновением в ЖКТ бактерий Helicobacter Pylori, клинически проявляется ноющими болями в пояснице обычно при ходьбе.
Болезненность поясницы — часто встречающееся последствие перенесенных травм. Это компрессионные переломы позвонков, их подвывихи, повреждения связок. Даже после проведения грамотного лечения в позвоночных структурах образуются участки с тканями, лишенными какой-либо функциональной активности. Поэтому после тяжелой физической работы возникает тупая боль из-за неправильного перераспределения нагрузок. Спровоцировать ее могут и переохлаждения, обострения других хронических патологий, грипп, ОРВИ.
Эта причина болезненности поясницы вполне естественна. Дискомфортные ощущения появляются в результате перенапряжения мышц, скопления в них молочной кислоты. Она быстро выводится из организма во время непродолжительного отдыха. Но часто возникающие боли указывают на микротравмирование дисков и позвонков. Если на этом этапе обратиться к врачу, то удастся избежать развития остеохондроза или спондилоартроза.
Это распространенная урологическая патология, которая проявляется в формировании камней в различных отделах мочевыводящей системы. У детей и пожилых людей конкременты чаще образуются в мочевом пузыре. У пациентов среднего и пожилого возраста камни обнаруживаются обычно в почках и мочеточниках. При мочекаменной болезни в пояснице, помимо ноющих болей, возникает также ощущение тяжести, сдавления.
Боль в поясничном отделе позвоночника может быть спровоцирована доброкачественной или злокачественной опухолью. Это один из ведущих симптомов образования гемангиомы, остеохондромы, остеоидной остеомы, остеобластомы, эозинофильной гранулемы, аневризматической костной кисты. По мере роста опухоль все сильнее давит на чувствительные нервные окончания, ущемляет кровеносные сосуды. Поэтому интенсивность болезненности медленно, но неуклонно повышается.
Анкилозирующий спондилоартроз, или болезнь Бехтерева, развивается в результате постоянной агрессии иммунной системы в отношении собственных клеток организма. Хроническим воспалительным процессом поражаются связки, межпозвонковые суставы, диски. Вместо эластичных соединительнотканных структур образуются костные ткани, что приводит к частичному или полному обездвиживанию пояснично-крестцового отдела позвоночника. При тяжелом течении спондилоартроза также поражаются крупные суставы ног, легкие, почки, сердце.

Сопутствующие симптомы
Боль в пояснице — защитная, ответная реакция организма на повреждение воспалительной или дегенеративно-дистрофической патологией позвоночника, внутренних органов. Но ей всегда сопутствуют и другие, не менее выраженные симптомы.
| Причина ноющей боли в пояснице | Сопутствующие болезненности симптомы |
| Заболевания позвоночника, в том числе болезнь Бехтерева, последствия травм | Ограничение подвижности, щелчки, хруст при наклонах и поворотах корпуса, расстройства чувствительности, ощущения жжения, покалывания, ползанья мурашек |
| Спинальные инфекции | Паравертебральные отеки, болезненность при пальпации, при остром течении — появление симптомов общей интоксикации (высокая температура тела, озноб, лихорадка) |
| Заболевания пищеварительного тракта | Расстройства пищеварения и перистальтики — диарея или запор, повышенное газообразование, изжога, отрыжка, вздутие живота, ощущение распирания |
| Болезни почек и мочевыводящих путей | Слабость, снижение аппетита, головные боли, учащенное мочеиспускание, появление примесей в моче |
| Опухоли | Слабость в спине, онемение, холод, ползанье мурашек, жжение, боль в ногах, расстройство функций органов малого таза |
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
К какому врачу обращаться
С болями в спине лучше обращаться к неврологу. Не станет шибкой и запись на прием к врачу общего профиля — терапевту. Он назначит все необходимые диагностические исследования. После изучения их результатов больной будет направлен к врачам узкой специализации, которые и займутся его дальнейшим лечением. Это вертебролог, гастроэнтеролог, травматолог, ортопед, нефролог, уролог.
Принципы диагностики
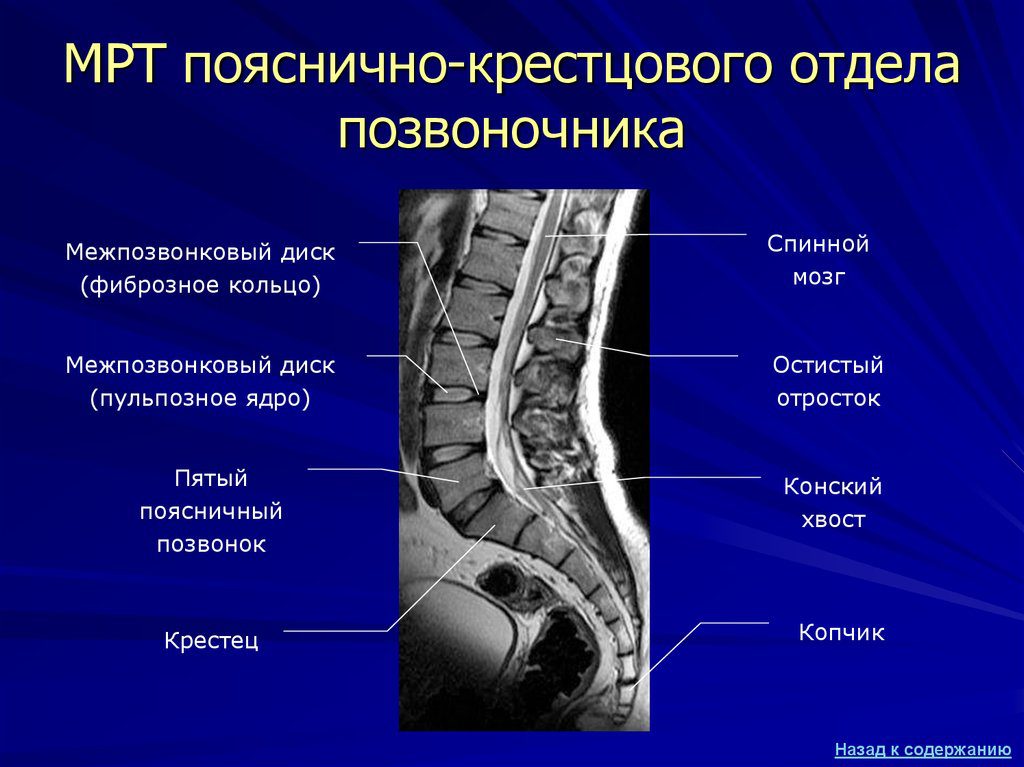
Первичный диагноз может быть выставлен на основании жалоб пациента, его внешнего осмотра, данных анамнеза. При патологиях позвоночника наиболее информативна рентгенография. На снимках хорошо заметны увеличенные промежутки между позвонками, образовавшиеся костные наросты. Для более детального изучения состояния поясничных структур проводится УЗИ, МРТ или КТ.
Если деструктивных изменений в дисках и позвонках не было обнаружено, показано полное обследование внутренних органов — дуоденальное зондирование, гастроскопия, урография, бакпосевы биологических образцов.
Первая помощь
При появлении ноющей боли в пояснице нужно прилечь, приняв удобное положение тела. Можно поместить под нижнюю часть спины плоскую мягкую подушку или немного приподнять голени с помощью валика. Если дискомфортные ощущения не исчезают, нужно втереть в поясницу мазь — Индометацин, Вольтарен, Фастум, Быструмгель. При умеренных болях, не устраняемых наружными средствами, следует принять таблетку Кеторола, Найза, Нурофена, Диклофенака.
Методы лечения боли в пояснице
Избавиться от ноющих болей в поясничном отделе можно только проведением лечения спровоцировавшей их патологии. Они всегда устраняются в самом начале терапии. Но если пациент не соблюдает врачебные рекомендации, нарушает режим дозирования препаратов, не занимается лечебной физкультурой, то боли вскоре возникают вновь.
Для устранения ноющих болей в пояснице используются препараты в форме таблеток, капсул, драже, мазей, гелей. Врачи всегда отдают предпочтение наружным средствам. Они не оказывают негативного влияния на почки, печень, желудок. При выборе препаратов обязательно учитывается причина болезненности поясницы:
- избавиться от мышечных спазмов позволяет применение миорелаксантов — Мидокалма, Сирдалуда, Баклосана, Толперизона;
- устранить воспалительный отек помогает использование нестероидных противовоспалительных средств — Кеторолака, Нимесулида, Ибупрофена.
Пациентам с остеохондрозом рекомендован прием хондропротекторов — Структума, Терафлекса, Доны, Артры. Их активные ингредиенты (хондроитин, глюкозамин) накапливаются в поврежденных дисках и позвонках, оказывая обезболивающее и противовоспалительное действие.
При неэффективности консервативной терапии пациентам назначается хирургическое лечение. Показаниями к нему становятся развившиеся осложнения патологий, например, синдром позвоночной артерии. В последнее время все чаще проводятся эндоскопические операции с незначительными повреждениями мягких тканей. Пациент выписывается из больницы через несколько дней, значительно сокращается и период реабилитации.
Ежедневные занятия лечебной физкультурой позволяют не только избавиться от болей в пояснице, но и предупредить их появление. Врачом ЛФК составляется комплекс упражнений индивидуально для пациента с учетом вида патологии, общего состояния здоровья. Регулярные тренировки способствуют укреплению мышц спины, улучшению кровообращения в пояснице. Какие упражнения наиболее эффективны:
- лечь на бок, поочередно подтягивать согнутые в коленях ноги к животу;
- встать на четвереньки, прогибаться и проползать под воображаемой преградой;
- стоя на четвереньках, выгибать спину, одновременно опуская подбородок, а затем округлять ее, поднимая голову.
Движения должны быть плавными, без рывков. Только так возможно укрепить мышечный корсет и избежать дальнейшего повреждения дисков и позвонков.
В терапии патологий, проявляющихся ноющими болями в пояснице, используются различные массажные техники. Пациентам назначается до 30 сеансов в зависимости от степени повреждения позвоночных структур. Обычно используются такие виды массажа:
- классический — проработка спины четырьмя классическими приемами: поглаживанием, растиранием, разминанием, вибрацией;
- баночный, или вакуумный — воздействие вакуумом, создаваемым в стеклянных, пластиковых, бамбуковых банках;
- точечный, или акупунктурный — установка тонких стальных или серебряных игл в биологически активные точки.
Для самомассажа можно использовать деревянную скалку или туго скрученное полотенце. Но лучше приобрести компактный электрический массажер с вибронасадками, регулятором скорости, удобной рукояткой.
После проведения основной терапии для устранения ноющих болей в пояснице применяются народные средства. Они хорошо справляются со слабыми дискомфортными ощущениями, возникающими при резкой смене погодных условий, после поднятия тяжелых предметов. Какие народные средства быстро улучшают самочувствие:
- солевой компресс. В стакане горячей воды развести 1 столовую ложку крупнокристаллической морской соли без добавок. Смочить в растворе широкую стерильную салфетку, приложить к пояснице на час;
- в ступке растереть по столовой ложке живичного скипидара и густого меда, ввести небольшими порциями 100 г вазелина. Размешать, втереть в поясницу.
При часто возникающих болях можно приготовить настойку. Емкость из темного стекла наполнить на треть сухим или свежим растительным сырьем одуванчика, сабельника, календулы, хрена, подорожника, репейника. Влить по горлышко водку, настаивать при комнатной температуре 1-2 месяца.
Чего нельзя делать при болях в пояснице
До выяснения причины болезненности поясницы запрещено прикладывать к ней холодовые компрессы, грелки или мешочки с горячей солью, втирать спиртовые настойки. Прогревание может спровоцировать распространение воспаления на здоровые ткани. А холод станет причиной мышечного спазма и усиления болезненных ощущений.
После приема таблеток или нанесения мазей самочувствие улучшается. Но не стоит откладывать визит к врачу. Обезболивающие средства предназначены только для симптоматического лечения, а на причины развития патологий они никакого влияния не оказывают.
Возможные осложнения
При отсутствии врачебного вмешательства течение любой патологии приводит к необратимым повреждениям костных, хрящевых или мягких тканей. Особенно опасны спинальные инфекции и злокачественные опухоли, угрожающие не только здоровью, но и жизни человека. А поражение поясничного отдела остеохондрозом приводит к полному или частичному обездвиживанию, снижению функциональной активности органов малого таза.
Профилактические меры
Профилактика патологий, проявляющихся ноющими болями в пояснице, заключается в регулярных медицинских обследованиях, отказе от повышенных физических нагрузок и малоподвижного образа жизни. Врачи рекомендуют отказаться от курения, заменить в рационе полуфабрикаты, колбасные и кондитерские изделия на свежие овощи и фрукты.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Причин, из-за которых болит позвоночник посередине спины, может быть несколько. Установить, что именно привело к тревожному, болевому синдрому означает найти правильный путь к лечению заболевания.
Причины и симптомы
Здоровая спина и позвоночник во многом определяют активность человека в повседневной жизни. Начинающиеся проблемы могут быть следствием различных заболеваний внутренних органов, костно-суставной системы, травм, заболеваний мышечного аппарата, нервных стрессов.

Средняя часть позвоночника имеет неподвижное соединение с ребрами, благодаря чему образован плотный каркас из них по бокам, позвоночного столба – сзади, грудины – спереди. Эта конструкция покрыта мощным мышечным аппаратом, который при регулярных, разумных физических нагрузках имеет достаточную силу для удержания позвонков и других костей в правильном анатомическом положении. При этом поддерживается на должном физиологическом уровне питание, кровоснабжение и нервно-мышечная передача этого отдела туловища и позвоночника.
Нарушить эту идеальную картину может, к сожалению, множество причин, которые могут воздействовать как изнутри, так и снаружи. Для понимания патогенеза болей посередине спины в каждом индивидуальном случае, необходимо разделить все причины на несколько групп:
- травмы, заболевания мышц или их последствия;
- остеохондроз позвоночника;
- артриты или артрозы;
- сколиотические изменения;
- патологии внутренних органов.
Для того чтобы лечение и профилактика имели успех , необходимо пройти полное обследование у врача, который сделает необходимые назначения.
Из определения понятно, что боли в средней части спины могут быть последствием травматических воздействий. Сюда относятся ушибы, удары, сдавления, переломы позвоночника посередине спины. Ушибы, особенно обширные вызывают серьезное сотрясение костных и хрящевых структур позвоночника. Это нарушает нормальное кровообращение и нервную передачу на больших участках позвоночного столба или только отдельных позвонков. Получить ушиб можно при падении, ударе, столкновении, автомобильной аварии, спортивных занятиях, особенно, связанных с тяжелой атлетикой, конным спортом, интенсивной нагрузкой.
Опасны деформации, разрывы связочного (лигаментарного) аппарата среднего дорсального отдела, которые можно получить во время спортивных тренировок, тяжелого физического труда с поднятием тяжестей, резкими движениями, поворотами или подъемами верхней части тела.
Симптомы последствий травматических воздействий в средней части спины следующие:
![]()
возникновение болей посередине спины сразу или через некоторое время после воздействия травматического фактора;- наличие следов ушиба или удара на внешних кожных покровах на соответствующем участке;
- невозможность производить привычные движения;
- резкая, болезненная реакция на прикосновения в пораженной области.
Мышцы грудной клетки и спины могут воспалиться вследствие простудных заболеваний, соприкосновения с холодом, резком переохлаждении. Таким образом, образуется очаг, который приводит к миозиту – воспалению мышечного волокна или нескольких волокон. Симптомы миозита выражаются в резкой болезненности по ходу воспаленного волокна, уплотнении его, то есть образования так называемого “мышечного тяжа”, который можно прощупать через кожу. При этом пальпация представляет болезненную процедуру, больной резко реагирует на прикосновение, возможно наличие признаков воспаления на коже. Больной указывает на воздействие холода или заболевание, которое стало причиной миозита. Это могут быть вирусные инфекции, особенно, часто присутствует в анамнезе герпетическое поражение межреберных нервных окончаний, которые иннервируют мышцы.
Это заболевание не щадит никого. Возраст пациента после 40 лет – практически гарантия наличия остеохондрозных изменений в позвоночнике. Грудной отдел находится в средней части позвоночного столба и является наименее подвижным. Однако, именно эта особенность и приводит к возникновению патологических разрастаний на боковых отростках позвонков средней части позвоночника.
Происходит деградация хрящевой ткани межпозвоночных соединений, что приводит к деградации тел позвонков. Одновременно растут остеофиты на боковых отростках. Они занимают жизненное пространство, которое необходимо дял нормальной деятельности сосудов и нервных окончаний, которые проходят в специальных отверстиях позвоночных костей. Остеофиты представляют собой нарастания костной ткани, похожие на шипы. Они ограничивают движения костных сочленений, при этом травмируя окружающие ткани и структуры.

Именно это приводит к возникновению болей в спине посередине позвоночника. Нервные волокна и сосуды защемляются – возникает болезненное ощущение. При небольшой степени развития процесса патологического разрастания приступы боли, дискомфортных ощущений, ограничение двигательной активности могут быть связаны с резкими движениями, трудовой, физической деятельностью. По мере усугубления процесса боли возникают уже в состоянии покоя, беспокоят по ночам, приводя к нарушению сна. Сопровождается боль появлением посторонних ощущений: скованности, снижением чувствительности, покалыванием.
Это воспалительные и дегенеративные заболевания сочленений костей. Что касается среднего отдела спины, то здесь артриты встречаются нечасто. Однако, при этом имеют характерное клиническое течение. Больные ощущают боль практически постоянно, вынуждены ограничивать не только двигательную активность, но и дыхательные движения. Это значительно ухудшает самочувствие таких больных.
Наличие опухолевых разрастаний может на первых этапах проявлять себя незначительными болями в средней части спины. Если вовремя не диагностировать эти новообразования, то процесс разрушения кости может привести к жесткой деформации позвоночника и непоправимым неврологическим последствиям.
Искривление позвоночника в боковом направлении без должного лечения приводит к значительной деформации грудной клетки. Это самым негативным образом сказывается на деятельности легких, сердца, сосудистой системы. Такие больные ощущают боли посередине спины, потому что вынуждены постоянно находиться в неестественном положении и кости позвоночника травмируют друг друга при движениях. Ночной или дневной отдых в горизонтальном положении затруднителен, такие пациенты жалуются на усиление болевого синдрома после него.
Заболевания внутренних органов
Боли посередине спины, которые похожи на боли в позвоночнике, могут вызывать патологи таких внутренних органов:
![]()
сердце;- легкие;
- желудок и поджелудочная железа;
- желчный пузырь.
Боли в сердце иррадиируют в разные части скелета. У некоторых больных они могут отдавать в заднюю часть спины, лопатку. Если больной не обращается к врачу за консультацией, то можно упустить время.
Сердечные изменения видны на кардиограмме, их можно установить при осмотре пациента. Поэтому при возникновении болей посередине спины необходимо обратиться к врачу, возможно причина кроется в патологии сердечно-сосудистой системы. Боли могут быть связаны с физической активностью, эмоциональной нагрузкой, стрессом.
При заболеваниях легких присутствуют симптомы их поражения: кашель, одышка, выделение мокроты, потливость, возможно повышение температуры тела. При таких состояниях также важна диагностика у специалиста.
Органы пищеварения страдают у многих людей. Язвенная болезнь желудка и двенадцатиперстной кишки, холециститы, панкреатиты могут сопровождаться значительным болевым синдромом. Индивидуальные анатомические особенности некоторых людей обуславливают клинические проявления этих заболеваний со значительным болевым синдромом, локализованным в средней части спины.
Лечение
Для того чтобы успешно справиться с болями посередине спины, не всегда нужно лечить именно позвоночник. Именно в правильном диагнозе кроется успех терапии этого состояния. Необходимо пройти всестороннее обследование с использованием инструментальных методов диагностирования:
- ультразвуковое исследование;
- рентгенография;
- компьютерная томография.

Необходимо сдать кровь на наличие маркеров воспаления, онкологических заболеваний. По результатам осмотра, данных объективных, инструментальных методов можно будет поставить диагноз. Воспалительные заболеваний суставов обязательно проявятся в картине крови. Она покажет сдвиг формулы влево, то есть повышенное содержание лейкоцитов, ускорение скорости оседания эритроцитов.
Рентгенологическая картина костной системы позволит установить наличие остеохондрозных изменений. Если нет данных в пользу остеохондроза или воспаления, то стоит обратить внимание внутренние органы: сделать кардиограмму, рентгенографию легких, ультразвуковое исследование поджелудочной железы и желчного пузыря. С медикаментозным лечением можно определиться только получив все необходимые данные подтверждающие тот или иной диагноз.
Также стоит уделить должное внимание лечебной физкультуре, оздоровительным процедурам: плаванию, реабилитационным методам лечения. Хорошо помогают при болях в спине водные процедуры, такие как, душ Шарко, жемчужные ванны, подводный массаж.
Периодические или постоянные боли в спине возникают почти у каждого современного человека. Почти никто не обращает внимания на дискомфорт или бесконтрольно употребляет обезболивающие препараты, если мучают интенсивные боли. Такой подход может стать причиной серьезных болезней и осложнений в будущем.
Если вас беспокоят постоянные боли в спине, то советуем обратиться в наш центр неврологии за консультацией. У нас ведут прием заботливые и высококвалифицированные неврологи, готовые в короткий срок избавить вас от недуга.
Содержание статьи:
- Почему болит спина?
- Причины болей в спине:
- Почему болит спина после сна?
- Болезни, связанные с суставами и позвоночным столбом
- Болезни, связанные с мускулатурой
- Патологии спинного мозга
- Боль в спине по причине психосоматики
- По локализации:
- Боль в правой части
- Боль в левой части
- Боль в области поясницы
- В области лопаток
- Боли вдоль позвоночника и в спине
- Причины боли ниже поясницы
- Симптомы, которые сопровождают болевой синдром в спине
- Ситуации, в которых необходимо как можно быстрее обратиться к врачу
- Диагностика
- Лечение боли в спине:
- Как облегчить или снять боль в домашних условиях?
- Чем обезболить, если нет обезболивающих?
- Что еще помогает?
- Медицина против боли: методы врачебного вмешательства
- Профилактика
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Причины болей в спине
Боли в спине означают не только серьезные патологии. Например, боль при кашле или ходьбе может быть вызвана простым перенапряжением. Однако часто это симптом различных болезней, проявления которых зависят от многих факторов.
Возможные причины, почему по утрам после сна ощущается боль в спине:
- переохлаждение;
- резкий подъем тяжестей днем (или за 3-4 дня), вызывающий ночные боли;
- остеохондроз;
- межпозвоночная грыжа;
- неправильное положение тела, когда лежишь;
- неправильно подобранный матрац;
- у женщин среди причин – беременность;
- искривление позвоночника, влекущее асимметричное сокращение мышц;
- избыточный вес и слабость мышц;
- стресс.
Боли в спине означают в данном случае, что могут присутствовать:
- остеохондроз;
- спондилолистез;
- анкилозирующий спондилоартрит;
- болезнь Бехтерева;
- остеомиелит;
- ревматоидный артрит;
- смещение межпозвоночных дисков;
- синдром Рейтера;
- грыжа межпозвонкового диска.
Очень часто мышечные боли связаны с большой нагрузкой, усталостью, переохлаждением. Могут возникать спазмы и уплотнения, а также снижение подвижности и болезненность (фибромиалгия). Кроме того, спина может болеть при следующих мышечных патологиях:
- болезнь Шарко, или БАС;
- дерматомиозит (дополнительно проявляется сыпью);
- рабдомиолиз;
- полимиозит;
- инфицирование мышечной ткани, абсцесс;
- ревматическая полимиалгия.
Спинной мозг – орган, обеспечивающий связь между организмом и головным мозгом. Через отверстия между позвонками от спинного мозга отходят пары спинномозговых нервов – их 31. Каждый нерв иннервирует определенный участок тела. Если вы обнаруживаете онемение кожного покрова (локально), слабость мышц, конечностей, возможно поврежден спинной мозг или какой-то нерв.
Еще заболевания:
- компрессия спинного мозга (например, при переломе или шейном спондилезе, абсцессе, гематоме);
- травмирование позвоночника;
- полости, наполненные жидкостью;
- воспалительный процесс, вызванный, например, острым поперечным миелитом;
- нарушенное снабжение органа кровью;
- ВИЧ;
- абсцесс;
- дефицит меди, витамина В;
- сифилис;
- добро- или злокачественные новообразования;
- кровоизлияния;
- рассеянный склероз.
Психологические причины официально признаны медициной. Психогенные факторы могут влиять на процессы, вызывающие дисфункцию в определенном месте. Так, хронический стресс и длительная депрессия, неудовлетворенность интимной жизнью могут приводить к постоянной ноющей боли в области поясницы.
Виды болей в спине
Различные заболевания вызывают разные типы болей в спине. Рассмотрим основные патологии и характер болей при них.
Ноющая боль в спине (острая и хроническая)
Люмбаго (стреляющая в пояснице). Причина – тяжелый физический труд. Обычно проходит самостоятельно через несколько дней.
Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, долгое сохранение неудобной позы, например во время работы.
Смещение межпозвонковых дисков. Самая частая причина – остеохондроз, но также смещение может произойти при резком поднятии тяжестей и постоянной высокой физической нагрузке.
Острая, отдающая в конечности
Остеохондроз. Вызывает тянущие боли в спине, которые отдают в ногу, становятся сильнее при чихании, кашле, напряжении.
Радикулит. Постоянная острая (колющая) или тупая боль. Обычно локализуется с одной стороны, может отдавать в бедро, ягодицу, ногу, голень, иногда вызывает онемение, зуд. Боль также бывает жгучей, усиливается при движении.
Межпозвонковая грыжа. При такой патологии боль возникает при наклоне, поднятии тяжестей, усиливается при чихании, кашле, движении, сопровождается слабостью в ноге.
Пульсирующая боль, сильная, может не проходить после приема анальгетика
Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез.
В верхнем отделе спины и в середине грудины – может говорить о стенокардии, инфаркте миокарда, тромбоэмболии легочной артерии. В пояснице – кишечная непроходимость, спондилоартроз.
Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз.
По локализации
Рассмотрим возможные причины болей в различных отделах спины.
Боль в спине справа может возникать при проблемах с почками, иногда она говорит о воспалении аппендикса. Кроме того, есть перечень заболеваний, для которых характерна боль в правом боку со стороны спины:
- искривление позвоночника – самая частая причина того, почему болят бока;
- смещение межпозвонковых дисков;
- заболевания ЖКТ;
- камни в почках (боль отдает в правую сторону спины, под ребра, в живот);
- ожирение;
- гинекологические болезни, чаще всего – воспалительные;
- болезни дыхательной системы (если болит справа вверху), при ноющей и тупой боли возможен переход патологии в хроническую стадию;
- нарушение функции периферической нервной системы;
- травмы;
- болезни мышц, расположенных около позвоночника;
- слишком сильные физические нагрузки;
- внематочная беременность.
Если боли локализуются в спине в боку слева, под ребрами или в области поясницы, возможно это:
- патологии позвоночника (воспаление, защемление и т. д.);
- болезни почек и мочевыводящей системы (сопровождаются отеками ног);
- заболевания ЖКТ;
- болезни селезенки.
В левом подреберье и выше:
- болезни органов дыхания;
- сердечно-сосудистые заболевания;
- остеохондроз;
- межреберная невралгия.
Тянущая боль в левом боку со спины в нижней части говорит о патологиях половой системы.
Если болит спина в области поясницы, подобный дискомфорт характерен для остеохондроза, грыжи, радикулита. Боли в мышцах спины в области поясницы возникают по причине травм, чрезмерной нагрузки.
Другие причины поясничной боли в спине:
- ревматоидный артрит;
- синдром Рейтера;
- инфекции позвоночника и межпозвонковых дисков (бруцеллез, туберкулез, абсцесс);
- опухоль;
- защемление нерва;
- остеохондроз;
- люмбоишиалгия;
- остеопороз.
Боль в верхней части спины (в области лопаток) слева:
- болезни опорно-двигательного аппарата;
- проблемы с легкими (пневмония, абсцесс, плеврит);
- нарушение функции желудка;
- патологии по кардиологическому профилю (стенокардия, инфаркт миокарда);
- болезни позвоночника (остеохондроз, грыжа, сколиоз, спондилез, спондилоартроз);
- воспаление мышц;
- болезни селезенки.
Боль под правой лопаткой со спины:
- травма;
- инфекции;
- остеомиелит;
- холецистит;
- печеночная колика;
- панкреатит;
- желчнокаменная болезнь;
- цирроз печени;
- остеохондроз шейного отдела;
- сколиоз;
- межреберная невралгия;
- вегетососудистая дистония.
Одна из главных причин, почему болит позвоночник, – это компрессия нервных отростков. Может сопровождаться грыжей, сколиозом, смещением позвонков. Другие причины:
- остеоартроз;
- миалгия;
- остеохондроз (боль в позвоночнике может возникать в середине спины, в шейном или поясничном отделах);
- переутомление мышц;
- искривление позвоночника (сколиоз, кифоз, лордоз);
- протрузии позвоночника;
- перелом, травма позвоночника;
- воспаление седалищного нерва;
- аномалии строения позвоночного столба;
- радикулит;
- болезнь Бехтерева;
- спондилез.
Немалый процент случаев болей внизу спины – это:
- спондилоартроз;
- остеохондроз.
- сколиоз;
- инфекции позвонков и межпозвонковых дисков;
- воспаления неинфекционного характера;
- болезни ЖКТ;
- растяжения мышц;
- смещение межпозвонковых дисков.
Симптомы, которые сопровождают болевой синдром в спине
Эпизодические боли, даже усиливающиеся при нагрузке, неопасны. Однако если в течение 3-5 дней нет улучшений, а боль в спине усиливается, нужно срочно обратиться к врачу.
Рассмотрим симптомы боли в спине по отделам позвоночника.
Поясничный отдел:
- слабость в ногах;
- онемение или болезненность ягодиц, бедер, ног, пальцев стоп, стоп;
- учащенное мочеиспускание либо, наоборот, очень редкое;
- снижение чувствительности при дефекации и мочеиспускании.
Признаки боли спины в шейном отделе:
- частые головные боли;
- слабость в руках;
- резкие перепады артериального давления;
- повышенное или пониженное артериальное давление;
- онемение и болезненность в руках, плечах, пальцах рук, кистях.
Грудной отдел:
- болезненность под лопаткой (возможно обострение боли при движении);
- жжение в грудине или между лопатками.
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Болезненность в спине, если она не связана с серьезными патологиями, проходит за 3-4 дня. Если этого не происходит, нужно обязательно посетить врача. Кроме того, причинами для срочного обращения к специалисту являются:
- очень интенсивная болезненность;
- боль, которая усиливается в ночное время;
- когда болит в любом положении тела и нельзя принять позу, в которой наступает облегчение;
- боль, возникшая внезапно и впервые в жизни;
- когда от болевого синдрома страдает человек либо моложе 20 лет, либо старше 55;
- недавняя травма спины;
- лихорадка;
- снижение массы тела без видимых причин;
- прогрессирующие расстройства по профилю неврологии;
- общая слабость;
- изменение походки;
- длительный прием кортикостероидов;
- нарастание болезненности в течение месяца, отсутствие улучшений на фоне терапии;
- болезненность иррадиирует в ногу, особенно ниже колена;
- в одной или обеих ногах возникает слабость, онемение кожных покровов, покалывание.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
-
Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология.
Лечение боли в спине
Чаще всего пациенты не знают, к какому врачу обращаться. Комплексным лечением болей в спине занимается невролог. Именно к нему нужно обращаться при проблемах с позвоночником. Однако до приезда специалиста или визита к нему нужно оказать первую помощь при боли в спине.
Самое главное – расслабиться. Для этого нужно лечь на живот на твердую и ровную поверхность. Лучше всего – на пол. Через несколько минут надо аккуратно перевернуться на спину и поднять ноги, зафиксировав их так, чтобы бедра были под углом 90 градусов. Так вы снимите нагрузку с позвоночника.
Можно использовать противовоспалительные средства в виде мазей и кремов. После снятия болевого синдрома надо аккуратно подняться и зафиксировать болевший участок, например, перевязав шарфом или полотенцем.
Снять сильную боль можно таким простым средством, как холодный компресс. Он не даст полного избавления, но облегчит состояние. Это может быть продукт из морозилки, пакет со льдом и др. Также помощь при боли можно оказать путем прикладывания греющего компресса или грелки. Только важно не перегревать больное место.
Снять дискомфорт поможет легкая физическая нагрузка, направленная на разминание мышц, усиление кровообращения. Это может быть неторопливая прогулка, упражнения на растяжение мышц.
В первую очередь устанавливается заболевание, вызвавшее боль, и начинается его лечение. Попутно для снятия дискомфорта, лечения хронической боли применяются лекарственные средства:
- анальгетики, НПВС, в редких случаях – наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Человеку прописывается постельный режим, ношение фиксирующего корсета (например, при невралгии).
Важным этапом лечения является физиотерапия. Ее основные методики:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также проводится рефлексотерапия:
- электронейростимуляция;
- приемы акупунктуры.
Эффективны при болях в спине массаж, остеопатия, мануальная терапия, ЛФК. Эти методики применяются, когда болезненность вызвана заболеваниями мышц и позвоночника, в ходе реабилитации после травм.
Профилактика
Клинические рекомендации для профилактики межпозвонковых грыж и остеохондроза:
- больше двигаться, делать гимнастику по утрам, заниматься йогой;
- принимать контрастный душ с последующим растиранием полотенцем для усиления обменных процессов;
- раз в полгода проходить курс массажа (до 10 сеансов);
- поддерживать здоровье печени, потому что от нее зависит выработка коллагена;
- повышать иммунитет;
- избегать стрессов, наладить ровный психологический фон;
- контролировать вес, потому что каждые лишние 10 кг – это примерно 0,5 кг дополнительной нагрузки на один позвонок, что приводит к быстрому износу.
Кроме того, важно:
- Правильно стоять и ходить. Правильная осанка – это когда вы встаете к стене и касаетесь ее затылком, лопатками, ягодицами и пятками. При ходьбе и стоянии нужно стараться поддерживать именно такое положение.
- Сидеть в правильной позе: не откидываться далеко назад, не наклоняться вперед. Следует плотно прижиматься спиной к спинке стула, иметь опору под поясницу и шею. Каждые 15 минут – менять положение ног, потягиваться.
- Спать на анатомически правильном или ортопедическом матраце.
- После пробуждения, еще в кровати, делать простые упражнения ногами и руками, потянуться перед тем как встать (делать это нужно без резких движений).
- Не носить в одной руке тяжелые сумки. Лучше распределять покупки равномерно на два пакета.
- Не носить сумку через плечо. Полезнее для спины – рюкзак с двумя лямками.
- Маленького ребенка нужно носить с прямой спиной, не прогибаться назад. Совсем малыша лучше всего носить на груди в специальном слинге, а чуть подросшего – сзади.
- При переносе тяжелых предметов не наклоняться и не поворачиваться корпусом.
- Не наклоняться при уборке – использовать удлинитель для ручки пылесоса и швабру (не мыть полы одной только тряпкой, стоя на коленях).
- Чаще употреблять в пищу виноград, яблоки, клубнику, грушу, чечевицу, фундук, тыкву, зеленый салат, малину.
- Следить за балансом магния и калия в рационе. Употреблять орехи, рыбу, морепродукты, шпинат, капусту, бобы, горох.
- Исключить вредные привычки – алкоголь и курение.
- Заниматься плаванием, бегом (но только с амортизирующими стельками и в специальной спортивной обуви), ходить на лыжах.
Обязательно посещайте врачей для профилактических осмотров, чтобы не допустить ухудшения ситуации при наличии болезни и вовремя начать лечение.
Читайте также:




