Фотодерматит на шее чем лечить
Сегодня мы расскажем вам о том, что представляет собой такое отклонение, как фотодерматит. Лечение этого заболевания лекарственными препаратами и народными средствами также будет описано в данной статье. Кроме того, мы расскажем вам о том, какие симптомы имеет упомянутое отклонение, и какие меры предпринять, чтобы от него избавиться.
Общие сведения
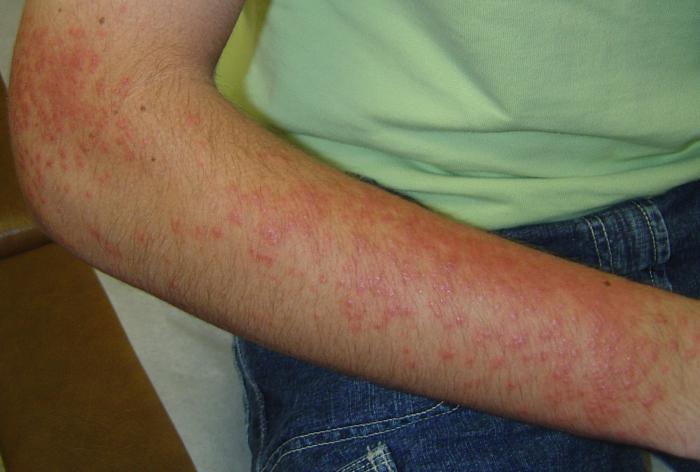
Солнечный дерматит или так называемый фотодерматит, лечение которого описано далее, представляет собой болезненное состояние кожных покровов. Данное отклонение является разновидностью фотодерматоза. Другими словами, это раздражение, которое образуется под влиянием прямых солнечных лучей.
Существует еще одно определение этого медицинского термина. Согласно ему, фотодерматитом называют болезнь, возникающую при интенсивном воздействии на кожу отраженных или же прямых ультрафиолетовых лучей. Следует отметить, что они могут исходить как от искусственных источников излучения УФ, так и от солнца.
Подробнее о заболевании
Теперь вы знаете, что представляет собой фотодерматит. Лечение этого заболевания должен проводить только узкий специалист, а точнее — дерматолог.
Как говорилось выше, солнечный дерматит образуется в результате воздействия на кожу солнечных лучей. Согласно специалистам, это лучи коротковолнового спектра: голубые, фиолетовые и ультрафиолетовые.
Степень развития упомянутого заболевания зависит от продолжительности воздействия лучей, а также от индивидуальной чувствительности того или иного участка кожи и организма в целом.

Как показывает медицинская практика, наибольшей чувствительностью обладает поверхность спины, живота и груди. Что касается менее чувствительных участков, то к ним относят кожу плеч, шеи, лба и бедер. Реже всего фотодерматиту подвергаются ладони, голени и ступни.
Нельзя не сказать и о том, что белокожие люди, альбиносы и блондины больше подвержены данному заболеванию, нежели другие люди.
Фотодерматит: симптомы
Лечение этого заболевания проходит безболезненно. Но прежде приступить к терапии фотодерматита, его необходимо диагностировать.
Понять, что у вас развивается именно это заболевание, можно по ярко выраженным симптомам. Как правило, к ним относят следующие признаки: кожный зуд, покраснение кожных покровов, их припухание, а также болезненность пораженного участка.
Если лучевое воздействие было длительным, а чувствительность кожи к ультрафиолету большая, то на ней могут появляться маленькие пузырьки, которые при вскрытии представляют собой мокнущую поверхность.
Признаки сильного фотодерматита
В отличие от солнечных ожогов такое заболевание наблюдается только по прошествии некоторого времени после облучения. Поэтому так нелегко порой выявить фотодерматит. Лечение народными средствами зачастую помогает избавиться от заболевания.

Распространенные и сильные фотодерматиты имеют общие признаки солнечного дерматита: головные боли, повышение температуры тела, тошнота, головокружение, а также резкая слабость.
Примерно через день-два у больного может наблюдаться обратное развитие процесса. При этом субъективные ощущения исчезают, а воспаления уменьшаются. Кстати, именно в это время появляются кожное шелушение и пигментация.
Специалисты утверждают, что отсутствие солнечных ожогов, а также увеличение на загорелой коже пигмента, свидетельствуют о высокой защитной реакции человеческого организма.
Считается, что люди, которые легко загорают, более крепки и выносливы, нежели слабо загорающие.
Фотодерматит: лечение
Препараты для лечения такого заболевания должен назначать только дерматолог. Как правило, это происходит лишь в особых случаях, когда симптомы лучевого воздействия ярко выражены и очень сильно беспокоят пациента.
Так какие меры предпринять, если у вас проявился фотодерматит? Лечение (таблетки будут представлены чуть ниже) такого отклонения сводится к ограничению чрезмерного пребывания под прямыми солнечными лучами.
Тем пациентам, у которых чувствительность кожи очень высокая, а работа связана с действием ультрафиолета, необходимо сменить условия труда или профессию. Также следует защитить лицо, используя головные уборы или зонты.
Местные средства
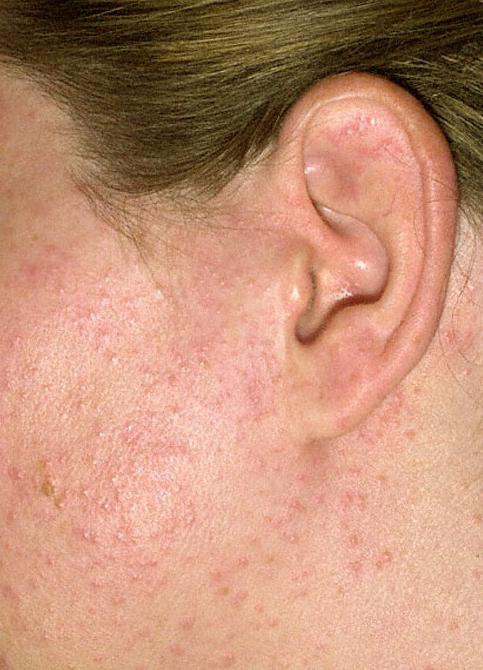
Что делать, если у вас проявился фотодерматит на лице? Лечение этого заболевания осуществляют при помощи антиаллергенных защитных фотокремов и мазей. Как правило, их наносят сразу же после появления первых признаков болезни. Если этот момент был упущен, то местную терапию проводят комплексно.
Как избавиться от такого заболевания, как фотодерматит? Лечение (мазь можно приобрести в любой аптеке) осуществляют только после консультации с врачом. Как правило, узкие специалисты рекомендуют наносить на пораженные участки кожи местные средства, которые содержат в себе ланолин, метилурацил и цинк. Такие мази довольно быстро снимают характерный для фотодерматита зуд и предотвращают последующее шелушение. Стоят эти средства недорого. Поэтому запастись ими следует обязательно всем тем, кто регулярно страдает от лучевого воздействия.
Что делать, если крема с ланолином, метилурацилом и цинком никак не воздействуют на фотодерматит? Лечение (мазь в этом случае не поможет) при очень тяжелых поражениях может быть осуществлено при помощи наружных гормональных средств. Однако их назначают в очень редких случаях, когда другие препараты неэффективны.

Лекарство против фотодерматита
О том, какой перечень гомеопатических препаратов для лечения фотодерматита существует, знают немногие пациенты. Поэтому для их назначения следует обязательно обратиться к узкому специалисту.
Другие способы лечения
Какими еще средствами можно устранить фотодерматит? Лечение этой патологии нередко осуществляют при помощи препаратов, которые нормализуют функцию печени, а также улучшают обмен веществ и способствуют регенерации кожных покровов. Как правило, к таким лекарствам относят антиоксиданты, витамины Е, С и группы В, никотиновую кислоту.
Также следует отметить, что довольно хорошо снимают кожные воспаления НПВС, в том числе аспирин и индометацин. При сильном зуде и шелушении пациенту могут быть рекомендованы антигистаминные препараты, которые не вызывают аллергическую реакцию на солнце. Лечение этими средствами обычно длится несколько дней или недель.
Народные средства
Знаете ли вы о том, как раньше избавлялись от такого отклонения, как фотодерматит? Лечение, отзывы о результатах которого обычно положительные, без применения аптечных препаратов очень популярно среди тех, кто является сторонником народной медицины.
Очень часто люди охлаждают кожу, а также снимают зуд при помощи листьев капусты, тонких кружочков сырого картофеля или огурца. В некоторой степени от интенсивного загара кожные покровы способен защищать такой натуральный крем, как взбитый яичный желток. Чтобы улучшить эффект от такой народной мази, в дальнейшем пораженные покровы обмывают кислым молоком.
Лечение солнечного дерматита, который сопровождается появлением пузырьков, нередко осуществляют при помощи перекиси водорода, спирта или розового раствора марганцовки. Данными средствами обмывают пораженные участки несколько раз в день.
Отзывы пациентов
После первого использования народных или традиционных медицинских средств довольно сложно определить, насколько они эффективны. Чтобы сказать наверняка, помогает данный препарат или нет, его необходимо применять, как минимум, несколько раз в день.

Большинство пациентов, которые периодически страдают от фотодерматита, предпочитают использовать аптечные средства. Согласно их мнению, эти препараты более действенны и эффективны. Хотя существует и такая категория пациентов, которая считает, что лучшие средства от солнечного воздействия – народные.
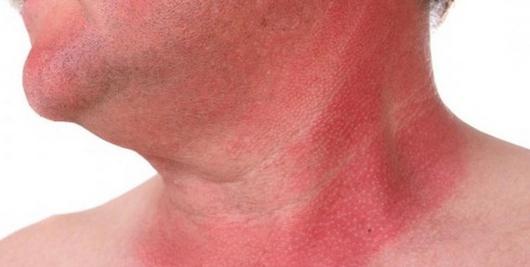
Дерматит на шее является частой формой воспалительных изменений кожного покрова. Открытое расположение этой части тела, контакт с элементами одежды, аксессуарами обуславливают подверженность шейной области и зоны декольте патологическим изменениям.
Причины, выраженность симптоматики, субъективные ощущения, а также дальнейшая тактика лечебного процесса зависят от вида заболевания. Все они имеют ряд общих характеристик, а также отличительные черты, позволяющие установить точный диагноз.
 |  |
 |  |
Дискомфорт, вызванный патологией, связан не только с появлением постоянного зуда и других неприятных симптомов. Характерно, что сыпь и шелушение, которые появляются на открытых участках тела, выглядят эстетически непривлекательно. Желание замаскировать элементы с помощью косметических средств вызывает их еще более быстрое распространение.
Причины дерматита на шее
Факторы, под влиянием которых возникает воспаление определенных участков кожи, можно условно разделить на две категории. Первую составляют внутренние причины, которые способствуют такому ответу на обычные раздражители и препятствуют самостоятельной коррекции здоровья без врачебного вмешательства. Такие состояния включают в себя:
- Нарушения иммунной системы. Иммунодефициты и другие патологии, влияющие на работу иммунитета, могут стать причиной дерматита на шее неадекватного ответа организма на привычные вещества.
- Хронические заболевания. Вялотекущие инфекционные процессы, нарушения детоксикационной, выделительной функций печени и почек, а также работы других органов, систем приводят к повышению риска развития воспалений кожных покровов.
- Метаболические нарушения. Расстройства гормональной регуляции часто приводит к усиленному потоотделению, которое провоцирует размножение микроорганизмов, нарушение целостности кожных покровов.
- Генетическая предрасположенность. Наследственный фактор играет важную роль в формировании системы защиты организма.
- Стрессы. Хронические нервные напряжения часто провоцируют сбои в работе иммунитета, других защитных механизмов.
- Несоблюдение правил здорового образа жизни. Нерегулярный сон, переедания, низкая физическая активность – риски любых патологий.
- Неправильный уход. Нерегулярные санитарно-гигиенические процедуры, чрезмерное высушивание мытьем или постоянное увлажнение, использование некачественных косметических средств приводит к неблагоприятному состоянию кожного покрова.
- Аллергены различной природы. Пищевые продукты, химические вещества, средства ухода, компоненты пыли, шерсть животных, многие другие факторы окружающей среды легко могут вызвать аллергический дерматит на коже шеи.
- Непосредственный контакт с элементами одежды – воротниками свитеров, рубашек, шарфами, галстуками, подвесками, кулонами. Именно они чаще всего становятся причиной контактного дерматита.
- Микроорганизмы. Бактерии и грибки в процессе своей жизнедеятельности неизбежно вызывают воспалительные изменения.
Симптомы дерматита на шее
Клиническая картина во многом зависит от конкретного вида заболевания. Однако у всех воспалений есть ряд общих признаков, к ним можно отнести:
- Гиперемию. Краснота часто может быть первым проявлением патологического состояния.
- Отек. Увеличение объема в месте покраснения связано с изменениями проницаемости сосудов.
- Неприятные ощущения. Чаще всего пациенты жалуются на зуд, иногда нестерпимый. Он значительно ухудшает качество жизни, заставляя постоянно расчесывать пораженные участки. Это вызывает нервозность, раздражительность, нестабильность эмоционального состояния.
- Сыпь. После появления красноватых пятен следует ждать характерной сыпи. Чаще всего образуются мелкоточечные папулы или везикулы, они возвышаются над уровнем кожи, могут быть заполнены отделяемым. Процесс развития дерматоза приводит к появлению пузырей, эрозий, гнойников. Чешуйки и ссадины могут быть следствием расчесов.
Фото дерматита на шее позволяют подробнее ознакомиться с визуальными проявлениями патологии.
 |  |
 |  |
Иногда патология поражает затылочную область, другие распространенные формы имеют опоясывающий характер и переходят на лицо или другие части тела. Изменения могут быть симметричными или же преимущественно охватывать одну сторону.
Особенности дерматита на шее
- Атопический. Четкой локализации нет, признаки неспецифичны, интенсивность зависит от степени воздействия аллергена.
- Аллергический контактный. Объем поражения значительно превышает зону контакта. Чаще проявляется мелкой сыпью с интенсивной гиперемией, зудом. Сыпь представлена пузырьками с последующим образованием корочек и чешуек вследствие расчесывания.
- Нейродермит. Единственный выраженный симптом – интенсивный зуд, часто невыносимый.
- Острая. Симптомы развиваются быстро, иногда даже в первые минуты после соприкосновения с источником аллергенного действия.
- Хроническая. Может быть следствием постоянного контакта или неправильного лечения острого варианта.
Дерматит на шее у детей
Детские варианты заболевания имеют ряд особенностей, возникающих в связи с несовершенством устройства иммунной системы и защитных функций организма ребенка. Изолированная локализация в области шеи не свойственна ни одному из форм болезни и может быть либо свидетельством контактного недуга, либо одним из проявлений системного воспалительного процесса.
Контакты с одеждой, завязками на шапочках, руками взрослых могут приводить к аллергии у малыша.

Диагностика дерматита на шее
Специалист, к которому необходимо обратиться при первых же признаках любого нарушения целостности кожных покровов, называется дерматологом. Визуальная оценка пораженных участков, тщательный опрос помогут ему поставить предварительный диагноз. Дальнейший список обследований включает в себя как общие анализы, так и специфические дерматологические исследования:
- Клинические анализы. Микроскопическое изучение крови и мочи – элементарный метод, позволяющий оценить общее состояние организма, заподозрить, в какой из систем произошло нарушение.
- Биохимия. Специальные лабораторные тесты достоверно свидетельствуют о состоянии функций всех внутренних органов.
- Дерматоскопия. Многократное увеличение, которое дает дерматоскоп, позволяет изучить пораженную кожу под микроскопом.
- Соскоб. Мазки из отделяемого изучаются в лаборатории для дальнейшего уточнения диагноза.
- Кожные аллергопробы. Единственный вариант узнать, на какие именно вещества есть гиперреакция иммунитета.
- Консультации смежных специалистов. Терапевт, гастроэнтеролог, невропатолог, хирург и другие врачи помогут исключить похожие по проявлению болезни.
Сложность в постановке диагноза состоит в том, что кожный покров – орган, который одним из первых сигнализирует о происходящем внутри организма. Поэтому часто с дерматологическими патологиями путают системные поражения жизненно важных систем.
Лечение дерматита на шее
Лучшее, что можно предпринять для качественной и успешной терапии состояния, – своевременно обратиться за медицинской помощью. Также не менее важно установить причину дерматита на шее и воздействовать непосредственно на нее.
- Гипоаллергенная диета. Соблюдение режима и качества питания исключает пищевые непереносимости, очищает организм.
- Противоаллергические средства. Антигистаминные препараты призваны уменьшать гиперемию, отек и зуд, блокируя соответствующие биохимические реакции в очагах.
- Глюкокортикостероиды – гормональные противовоспалительные, они считаются достаточно агрессивными, но в тяжелых случаях – необходимыми лекарственными средствами.
- Седативные. Постоянный зуд можно успокоить, воздействуя нервную систему.
- Местные средства. Мази, гели, компрессы, присыпки – форму подбирает врач. Они содержат кортикостероиды, антисептики, обезболивающие, охлаждающие, антибактериальные компоненты.
Лечение дерматита на шее у взрослого проходит легче, чем аналогичный процесс у младенцев, поскольку детям на первых годах жизни противопоказаны многие препараты. Появление характерной сыпи у грудничков на естественном вскармливании – повод отказаться от некоторых деликатесов маме.

Осложнения при дерматите на шее
Обращение к дерматологу на начальных этапах снижает риски распространения патологии и перехода процесса в хроническую форму. Усугублением можно считать присоединение инфекционных агентов и другой микрофлоры, вызванное этим бактериальное воспаление. Также в области шеи проходят лимфатические пути, располагаются важные нервные окончания, щитовидная железа, поэтому очаг инфекции может перейти на близлежащие органы.
Профилактика дерматита на шее
Правила предупреждения этого заболевания прямо противоположны причинам его возникновения. Необходимо тщательно следить за ритмом жизни и режимом дня, избегать стрессов и проводить лечение всех сопутствующих заболеваний. Диета при этом должна быть сбалансированной, богатой витаминами, соответствующими микро- и макроэлементами, но состоять преимущественно из натуральных продуктов высокого качества.
Также важно поддерживать кислотно-щелочной баланс кожи, проводить процедуры по уходу только проверенными и качественными средствами, чтобы предупредить дерматит на шее у взрослого.
Кожные реакции, которые спровоцированы избыточной восприимчивостью к солнечным лучам, сопровождаются обильными покраснениями и кожными высыпаниями, в медицинской практике называется фотодерматитом. Проявляется у человека после нахождения под воздействием прямых солнечных лучей. Симптомы этой болезни такие же, как при любом аллергическом дерматите: зуд кожи и высыпания. Они появляются только на тех участках тела, которые подвергались солнечному свету. Дополнительно к сыпи (солнечной крапивнице), может появиться гиперемированность кожи.
Далее рассмотрим, первые признаки и симптомы, как лечить заболевание у взрослых, какие мази, крема и таблетки чаще всего назначают.

Фотодерматит: что это?
Фотодерматит – является разновидностью дерматита (болезни кожи), обусловленного повышенной чувствительностью к ультрафиолетовым (солнечным) лучам, он проявляется разнокалиберной сыпью на коже. Может быть как самостоятельным заболеванием, так и симптомом какой-либо болезни (например, системной красной волчанки).
- Код по МКБ-10: L56.3
Чаще всего фотодерматит проявляется покраснением кожи, зудом, классической крапивницей на участках, которые были открыты солнцу. Иногда присоединяются и другие аллергические проявления: насморк, слезотечение. Тех, кто страдает от таких проявлений аллергии на солнце, в Европе — 18% населения.
🔥 Не путайте фотодерматит с солнечным ожогом — нормальной реакцией на действие солнечных лучей. Фотодерматит — реакция аномальная, спровоцированная веществами, которые образуются в коже под действием ультрафиолета.
Патогенез заключается в том, что под влиянием солнечных лучей освобождаются и активируются свободные радикалы — нестабильные частички в организме, которые вступают в реакцию с белками. На этом фоне формируются новые комбинации — антигены, способные выступать в качестве пускового механизма для аллергического процесса.
Реакция человеческого организма на солнце может быть следующей:
- Фототравматический эффект. Развивается из-за длительного нахождения под прямым солнечным излучением, особенно с 10 до 16 часов. На кожном покрове возникают ожоги.
- Фототоксический. Обусловлен бесконтрольным применением лекарственных препаратов как перорально, так и в виде инъекций. Отмечают появление волдырей, отечность и покраснение.
- Фотоаллергический. Возникает, когда иммунная система человека воспринимает ультрафиолет как чужеродное и опасное влияние. Кожа становится шершавой, покрывается мелкими высыпаниями.
Причины
В частности, сегодня не удалось выявить аллергию при фотодерматите ни у одного заболевшего по анализу крови. Медики при этом отмечают, что среди причин, которые вызывают фотодерматит, наблюдаются следующие:
- Заболевания эндокринной системы.
- Заболевания внутренних органов (чаще всего — почки или печень).
- Аллергия на некоторые лекарства.
- Гиповитаминоз.
- отягощенная наследственность;
- присутствие в истории болезни какой-либо аллергической реакции;
- сахарный диабет;
- повышенные показатели индекса массы тела;
- нерациональное применение лекарственных препаратов — при несоблюдении суточной нормы и продолжительности приема, предписанных врачом;
- протекание патологий органов пищеварительной системы, поскольку нарушается процесс обезвреживания и вывода токсинов — гепатит в хронической форме, цирроз печени и почечная недостаточность;
- нарушение функционирования эндокринной системы;
- недостаточное поступление в человеческий организм витаминов и питательных веществ;
- любые заболевания, которые приводят к снижению сопротивляемости иммунитета;
- влияние психосоматики.
Подавляющее большинство фотодерматитов имеют экзогенное происхождение. Внешние факторы, провоцирующие фотосенсибилизацию, можно разделить на несколько групп:
- Лечение определенными лекарственными препаратами, вызывающими фототоксические и фотоаллергические реакции;
- Использование косметических средств, способных вызывать фотоаллергию;
- Использование агрессивных видов пилинга;
- Контакт с растениями, вызывающими фитодерматит;
- Профессиональные вредности (некоторые химические производства);
- Недавно сделанные татуировки.
Среди лекарств в сочетании с солнцем опасны:
- фотосенсибилизирующие препараты – Метвикс, Оксорален, Аммифурин;
- антибиотики – Доксициклин, Тетрациклин;
- препараты против диабета, гормоны, сульфаниламиды, цитостатики;
- лекарства для лечения болезней сердца;
- противовоспалительные, например, Аспирин или Ибупрофен;
- антигистамины, барбитураты, нейролептики.
Факторы риска возникновения фотодерматитов у взрослых:
- генетическая предрасположенность к аллергическим заболеваниям,
- обменные нарушения,
- иммунодефицитные состояния,
- хронические заболевания внутренних органов,
- острые тяжелые инфекции,
- курсы лекарственной терапии,
- периоды изменений гормонального фона – подростковый, беременности, менопаузальный,
- а также – татуаж, пилинг, другие косметические процедуры, профессиональный контакт с токсическими веществами, вредные привычки, временное пребывание в непривычно жарком климате, хлорированная вода, купание в море в момент цветения водорослей (обычно в начале лета).
В любом случае, какой бы не была причина высыпаний на коже после принятия солнечных ванн, ее устранением стоит заниматься не менее щепетильно, чем избавлением от кожной сыпи. Также следует иметь в виду, что наличие фотодерматита предполагает полный запрет на походы в солярии.
Лучше всего, разумеется, не допускать развития хронической формы крапивницы. Для этого следует принимать определенные меры безопасности:
- укреплять иммунитет;
- следить за тем, какие лекарственные препараты вы принимаете;
- избегать воздействия на тело прямых солнечных лучей;
- носить летом и весной закрытую, хоть и легкую, одежду.

Медики разделяют эту разновидность аллергии на два вида: экзогенный и эндогенный фотодерматит. Они имеют существенные различия.
Реакция проявляется после контакта УФ – лучей с разными веществами. К ним следует отнести:
- Средства личной гигиены — масла, крема и т. д.
- Пыльца цветов и перга пчел.
- Парфюмерия и косметические средства.
- Цитрусовые.
Как правило, после прекращения контакта с аллергеном реакция ослабевает.
К провоцирующим фотодерматит лекарственным средствам относят:
- Препараты для сердца и сосудов.
- Антидепрессанты.
- Противозачаточные средства.
Этот вид заболевания связан с такими факторами:
- Особенности организма и его иммунной системы.
- Наследственность.
- Низкий уровень меланина.
- Слабый иммунитет.
- Инфекционные заболевания — грипп, туберкулез, коклюш и прочие.
Поскольку любой вид аллергической реакции на воздействие солнечных лучей имеет свои особенности, только врач может решить, как лечить заболевание. Поэтому при появлении симптомов обратитесь за консультацией в поликлинику.
Симптомы фотодерматита + фото кожи 🤒
Фотодерматит, помимо кожных проявлений, может сочетаться с признаками других аллергических реакций и симптомами сопутствующих заболеваний.
Наиболее характерные симптомы у взрослых:
- Покраснение открытых участков кожи;
- Появление сыпи, которая может иметь вид пастул (пузырьков с гнойным содержимым), везикул (пузырьков с водянистым содержимым) или сливающихся красных пятен, возвышающихся над поверхностью кожи (см. фото);
Фотодерматит может проявляться следующим образом:
- Шелушение кожи. Распространенный симптом хронической формы болезни. Возникает вследствие нарушения липидной оболочки кожных покровов.
- Покраснение. Расширение кровеносных сосудов приводит к тому, что кожа краснеет и отекает. Это один из первых по скорости проявления признаков фотодерматоза.
- Высыпания. Сыпь может иметь разный вид: гнойнички, пузырьки, узелки, папулы.
- Жжение и зуд. В результате отека нервные окончания сдавливаются, что приводит к неприятным ощущениям. Появлению зуда способствует расчесывание сыпи, в ходе которого в ранки заносится инфекция.
- Пигментация. После длительного воздействия солнца коже темнеет (в ней накапливается меланин или другой пигмент).

Вот так выглядит кожа при фотодерматите
Если возникла подобная симптоматика не нужно откладывать лечение и провоцировать тем самым переход в затяжную форму. Воспалительный процесс на первых этапах намного легче поддается лечению. Иногда возникает конъюнктивит и хейлит. Высыпания обычно проходят уже через 2 недели. Но могут возобновиться при следующем контакте с ультрафиолетовыми лучами. Так может развиваться хроническое заболевание, которое характеризуется:
- выраженной пигментацией кожи;
- сухостью эпидермы;
- возникновению сосудистых сплетений;
- развитием более яркого рисунка кожи;
- истончением эпителия.
В клинической практике фотодерматит иногда проходит в форме эритемы. Ее симптомы не проходят даже при наличии должного лечения и устранения провоцирующих факторов. Они усиливаются при попадании солнечных лучей на поверхность кожи.
Быстро появляются волдыри с гнойным серозным содержимым. Постепенно начинают отшелушиваться ороговевшие частицы кожи, приводя к неприятным ощущениям (раздражению, расчесыванию). Это опасно возможным занесением бактериальной инфекции. В данном случае может наблюдаться:
- повышение температуры;
- скачки давления;
- насморк;
- чихание;
- удушье;
- слезотечение;
- отечность слизистой оболочки глаз;
- недомогание;
- головокружение;
- головная боль;
- спазмы бронхов;
- предобморочное состояние.
Кожные высыпания по типу бывают разными: папулы, волдыри, эритемы. Со временем сыпь начинает сходить, но может оставлять пигментацию, неприятные рубцы на отдельных участках кожи.
По мере накопления меланина под эпидермисом происходит проникновение аллергена, поэтому признаки болезни напоминают аллергию:
- заложенность носа;
- чихание;
- слезотечение.
Возможно развитие симптоматики в виде кератита, конъюнктивита, интоксикации организма.
Кожа на фоне длительного облучения ультрафиолетом начинает темнеть, приобретая явно выраженный сосудистый рисунок.
Чаще всего фотодерматит развивается на открытых участках тела. Это те места, которые больше всего подвержены воздействию солнечных лучей.
- лицо;
- шея;
- область декольте;
- плечи;
- тыльная поверхность кистей;
- место, где был сделан татуаж.
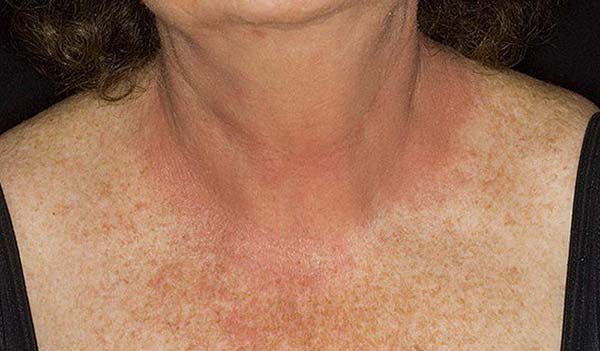
Место где будут проявляться симптомы фотодерматита зависит от того, где оседает аллерген. Если в качестве фотосенсибилизирующего агента выступали духи, то это будет шея, область декольте. Если крем или лосьон – то лицо, шея. Если же это луговой фотодерматит, то он будет проявляться на всех открытых участках, где осели фурокумарины.
Диагностика 👨🏻⚕️
Специалисты, которых, возможно, надо будет посетить:
- аллерголога – в случае наличия аллергии к каким-либо веществам или, например, при подозрении на луговой фотодерматит.
- гепатолога – если есть признаки нарушения обмена веществ, а также при подозрении на гемохроматоз, порфирию.
- ревматолога – при системных заболеваниях соединительной ткани, которые сопровождаются фотосенсибилизацией (например, при системной красной волчанке);
- гематолога – при подозрении на порфирию;
- терапевта – если причиной фотодерматита являются лекарственные препараты.
Как происходит лечение фотодерматита? Пациента направляют на анализы, чтобы окончательно установить причину фотодерматита. Это могут быть такие исследования, как:
- анализ крови (общий и биохимический);
- аллергологические тесты;
- УЗИ внутренних органов;
- ревмопробы;
- гормональные исследования;
- пробы Зимницкого.
Дифференциальная диагностика проводится с целью установления конкретного вида фотосенсибилизации:
- солнечной крапивницы, экземы, почесухи;
- фотодерматитов, индуцированных лекарствами, растениями, токсическими веществами;
- дифференциации их с симптомами обменных или аутоиммунных патологий – красной волчанки, порфирий;
- другими кожными заболеваниями – рецидивами атопического либо себорейного дерматита, мультиформной эритемой и прочими.
Как лечить фотодерматит?
Лечение состоит из нескольких этапов и должно назначаться только врачом дерматологом.👩🏻⚕️
На время терапии нужно отказаться от нахождения под прямыми лучами. Стирка одежды возможна только неагрессивными средствами, без использования кондиционеров, с тщательным полосканием. Следует отменить все пикники, не контактировать с цветущими растениями. Использование косметики и парфюмерии на время прекращается. Если фотодерматит спровоцирован исключительно внешними факторами, замена вызывающих его появление лекарств и косметики позволяет с высокой долей вероятности избежать рецидивов.
Период терапии в зависимости от тяжести болезни продолжается от 2-3 дней до 2 недель.

При легких формах фотодерматита назначают обработку пораженных зон:
- Мазями с метилурацилом и цинком, обладающими противовоспалительным и ранозаживляющим действием;
- Мазью Аргосульфан – антисептическим средством, оказывающим ранозаживляющее действие;
- Мирамистиновой мазью – антимикробным средством, способствующим регенерации тканей.
При сильно выраженном воспалительном процессе в дополнение к вышеназванным препаратам назначают следующие наружные средства:
- Синтомициновую мазь, содержащую антибиотик левомицетин, которая обладает антибактериальным, противовоспалительным и обезболивающим действием;
- Мазь левомеколь, содержащую левомицетин, оказывающий антибактериальное действие, и метилурацил, ускоряющий регенерацию клеток;
- Солкосерил мазь, улучшающую питание тканей и оказывающую ранозаживляющий эффект.
При фотодерматите, кроме мазей назначают:
- Глюкокортикоиды в таблетках – применяются в наиболее тяжелых случаях. Примером может служить преднизолон в таблетках.
- Обезболивающие препараты при необходимости – кеторол, нимесулид, найз.
- Антигистаминные препараты – блокируют действие медиаторов воспаления. Используются вещества последних поколений, обладающие меньшим количеством побочных эффектов – эриус, зиртек, лоратадин и т.д.
- Десенсибилизирующие лекарства – никотиновая и парааминобензойная кислоты.
| Таблетки | Механизм действия и способ применения |
| парацетамол | оказывает жаропонижающее и противовоспалительное действие |
В комплексном лечении используют такие препараты:
- гипоаллергенные лосьоны, эмульсии — Ла-кри для чувствительной кожи;
- смягчающие — с ланолином, цинком в составе (Лассара, Цинокап);
- гормональные для устранения шелушения, увлажнения, снятия зуда — Синафлан, Бетаметазон, Тридерм;
- с содержанием метилурацила против зуда и для предотвращения возможного шелушения — Метилурациловая мазь, Аркален, Аекол;
- антисептики для обработки патологических очагов при присоединении гнойной инфекции — Фурацилин, Хлоргексидин;
- Фотодерм — эффективный препарат для защиты кожи от воздействия ультрафиолета с противогрибковыми, антибиотическими свойствами.
Народные средства 🌼

Для лечения фотодерматита применяют народные средства в домашних условиях:
Все отвары на растительной основе готовят следующим образом в домашних условиях: 2 ст. ложки сырья заливают 200 мл. кипятка и дают настояться длительное время.
⛔ Важно! При появлении фотодерматита следует учитывать возможные нежелательные последствия этой болезни. Так, если вовремя не обратиться к доктору и не заняться лечением, можно запустить заболевание и потерять сознание или, как крайний вариант, получить отек Квинке.
Профилактика
Вероятность рецидива или обострения болезни снижается, если следовать некоторым рекомендациям.
- Избегать нахождения под открытыми солнечными лучами;
- Пользоваться головными уборами в жаркое время года;
- Использовать защитные крема с ультрафиолетовым фильтром;
- Отказаться от использования косметики, если причина в ней;
- Перейти на гипоаллергенную диету;
- Избегать эмоциональных перенапряжений.
Фотодерматит поддается лечению, но чтобы быстро избавиться от заболевания, обязательно посетите врача дерматолога.
Читайте также:


