Институт травмы спинного мозга
Федеральные центры нейрохирургии: ведущие медицинские учреждения
По данным за 2017 год, в России 334 государственных отделения нейрохирургии. 49 из них финансируются из федерального, остальные 285 — из регионального бюджета [1] .
Мы проведем краткий обзор ведущих федеральных центров нейрохирургии в России. Как правило, это клиники и отделения при вузах и научно-исследовательских институтах. Основная часть таких учреждений находится в Москве и Санкт-Петербурге. Но и в регионах есть крупные центры нейрохирургии.
Сегодня в Санкт-Петербурге, по сравнению с 1897 годом, изучением и лечением болезней ЦНС занимаются крупные медицинские центры и НИИ, известные на всю Россию.
Первопроходец российской нейрохирургии — НИПНИ им. В. М. Бехтерева — был основан в 1907 году. Сейчас это один из самых авторитетных в стране научных центров, исследующих проблемы психиатрии и неврологии. В составе клиники при НИПНИ — 11 отделений, в том числе нейрохирургическое. Здесь проводят операции на головном мозге и позвоночнике разного уровня сложности. Предпочтение отдается малоинвазивным манипуляциям.
Лицензия № ФС-78-01-003019 от 29 августа 2017 года.
Национальный медицинский исследовательский центр имени В. А. Алмазова начал работу в 1980 году как кардиологический центр. Сейчас это многопрофильное научное, образовательное и клиническое учреждение всероссийского масштаба. Нейрохирургия — одно из ведущих направлений деятельности центра с 2014 года, когда в его состав вошел НИИ им. проф. А. Л. Поленова.
Лицензия № ФС-78-01-003058 от 25 мая 2018 года.
Нейрохирургический институт, ныне носящий имя профессора А. Л. Поленова, был основан в 1926 году — один из первых в России и во всем мире. В клинике при НИИ лечат сосудистые заболевания, опухоли, травмы ЦНС. В стационаре есть отделение интенсивной терапии, детское отделение. Каждый год нейрохирурги НИИ Поленова выполняют около 3500 сложных операций на головном и спинном мозге.
В клинике работают высококвалифицированные нейрохирурги, неврологи, реаниматологи, специалисты по лучевой диагностике, педиатры. Среди врачей — 36 кандидатов и 22 доктора медицинских наук.
Лицензия доступна по запросу.
История Института мозга, основанного в 1990 году, тесно связана с деятельностью всемирно известного ученого, академика Н. П. Бехтеревой, чье имя учреждение носит с 2009 года.
Особенность работы института отражена в его названии: это изучение мозга человека, то есть высшей психической деятельности, не присущей животным, — речи, мышления, памяти, эмоций. Своей главной задачей сотрудники института видят разработку высокотехнологичных методов диагностики и лечения нарушений этих функций.
В составе клиники при ИМЧ РАН — 11 отделений. Проводятся психохирургические операции, открытые и малоинвазивные вмешательства на головном и спинном мозге.
Лицензия № ФС-78-01-003015 от 10 августа 2017 года.
Первая клиника нейрохирургии в Москве появилась в 1929 году. Теперь в столице несколько крупных федеральных центров, где проводят операции на головном и спинном мозге. Это клиники всероссийского значения, о которых слышали даже далекие от медицины люди. Представляем краткий обзор лучших государственных центров нейрохирургии в Москве.
В клинике проводится лечение широкого спектра заболеваний нервной системы, в том числе опухолей головного и спинного мозга, артериовенозных мальформаций (аномалии кровеносных сосудов), черепно-мозговых и спинальных травм, спастичности (нарушения мышечного тонуса), болезни Паркинсона и торсионной дистонии (функциональная нейрохирургия), врожденных аномалий развития нервной системы и так далее.
Клиникой нейрохирургии ЕМС руководит нейрохирург с мировым именем, член-корреспондент РАН, профессор, доктор медицинских наук Алексей Кривошапкин. Здесь работают ведущие российские специалисты, опытные нейрохирурги и спинальные хирурги из Франции и Швейцарии. Врачи Европейского медицинского центра внедрили и запатентовали инновационную технологию лечения рецидивов злокачественных глиом головного мозга, основанную на использовании интраоперационной лучевой терапии.
Лицензия № ЛО-77-01-019107 от 15 ноября 2019 года.
Институт нейрохирургии им. Н. Н. Бурденко открылся в 1932 году. Это крупнейшее в России медицинское учреждение, где оказывают помощь больным с патологией нервной системы.
В национальном медицинском исследовательском центре нейрохирургии им. Бурденко работает около 300 врачей 34 различных специализаций: нейрохирурги, неврологи, реаниматологи, анестезиологи, врачи лабораторной диагностики и т. д. В их арсенале — 70 компетенций, включая редкие патологии ЦНС у детей и взрослых.
Центр нейрохирургии Бурденко включает 39 подразделений. 10-е нейрохирургическое отделение специализируется на лечении спинальных травм и периферических нервов.
Лицензия № ФС-99-01-009492 от 21 февраля 2018 года.
ФМБЦ им. А. И. Бурназяна ведет свою историю с 1946 года. Он занимается научными изысканиями и врачебной практикой в области радиационной и ядерной медицины, биофизики, трансплантологии, онкогематологии, неврологии, нейрохирургии и нейрореабилитации, реаниматологии и других направлений. Большое внимание центр уделяет разработке новейших биомедицинских технологий диагностики и лечения.
Штат клиники включает около 500 врачей и научных работников, среди которых 40 профессоров, 18 докторов медицинских наук и 7 заслуженных врачей России.
Лицензия № ФС-77-01-007245 от 27 ноября 2017 года.
Центр хирургии им. Б. В. Петровского, основанный в 1963 году, — многопрофильная клиника, где делают уникальные операции с использованием передовых технологий. РНЦХ включает более 40 отделений, где трудятся порядка 200 врачей.
В 2005 году в структуре клиники появилось нейрохирургическое отделение, которое оснастили высокотехнологичным оборудованием. Здесь выполняют большинство видов операций на головном и спинном мозге.
Лицензия № ФС-99-01-008938 от 15 сентября 2015 года.
Это главное в России научное и клиническое учреждение, работающее в области изучения, диагностики и лечения неврологических заболеваний. За долгие годы истории — с 1945 года — в его стенах сделано множество ценных открытий, и сегодня самые передовые из них применяются в клинической деятельности. В нейрохирургическом отделении центра многие операции были проведены впервые в стране.
Лицензия № ФС-99-01-008970 от 12 декабря 2014 года.
НИИ НДХиТ, созданный в 2003 году, — основная клиника Москвы, где оказывают помощь детям с неотложными состояниями. Особое внимание уделяется пациентам с черепно-мозговыми и позвоночными травмами. Экстренную помощь детям оказывают круглосуточно.
Штат центра включает более 400 сотрудников, среди которых — профессора и доктора наук. В клинике проводится до 4000 операций в год.
Лицензия № ЛО-77-01-014727 от 25 августа 2017 года.
В столице Сибири два крупных федеральных центра нейрохирургии. Они оказывают высокотехнологичную медицинскую помощь жителям Сибирского округа, а также других регионов России.
Крупнейший многопрофильный медицинский центр в Сибирском федеральном округе создан в 1957 году. Основные направления работы — кардиохирургия, нейрохирургия, онкология.
В нейрохирургическом отделении установлено высокоточное оборудование, чтобы проводить сложные операции с минимальным вмешательством.
Лицензия № ФС-54-01-002154 от 1 сентября 2017 года.
Федеральная клиника нейрохирургии в Новосибирске была создана не так давно — в 2012 году, но уже зарекомендовала себя как одно из ведущих учреждений данного профиля в стране. В центре граждане России могут бесплатно получить высокотехнологичную медицинскую помощь.
Лицензия № ФС-54-01-002170 от 15 марта 2018 года.
Жителям Уральского федерального округа доступна высокотехнологичная медицинская помощь в центрах нейрохирургии Екатеринбурга. Одна из основных клиник региона — центр нейроонкологии.
Центр нейрохирургии, созданный на базе Свердловского областного онкодиспансера, специализируется на оказании помощи больным с опухолями головного и спинного мозга. При необходимости операцию дополняют лучевой и химиотерапией. Также здесь оперативно лечат дегенеративные заболевания позвоночника, паркинсонизм, гиперкинезы, эпилепсию. Клиника располагает высокотехнологичным оборудованием, которое позволяет проводить операции с малоинвазивным доступом.
Лицензия доступна по запросу.
Еще один крупный государственный центр нейрохирургии в Уральском федеральном округе находится в Тюмени. Он также участвует в программе оказания высокотехнологичной медицинской помощи гражданам России.
Федеральный центр нейрохирургии в Тюмени создан в 2010 году. Его основная специализация — бесплатная высокотехнологичная помощь пациентам с заболеваниями ЦНС. В клинике 5 отделений, в том числе детское. Ультрасовременное оснащение центра позволяет выполнять малоинвазивные хирургические вмешательства на головном и спинном мозге. За год в клинике проводится около 3500 операций.
Лицензия № ФС-72-01-001129 от 14 ноября 2017 года.
Знаменитый на всю Россию центр восстановительной травматологии и ортопедии им. Г. А. Илизарова находится в Кургане. В настоящее время здесь также проводят и сложные нейрохирургические операции.
Клиника открыта в 1971 году, специализируется на лечении болезней и повреждений опорно-двигательного аппарата. Центр располагает современным нейрохирургическим отделением, где выполняют сложные восстановительные операции на позвоночнике. Спектр патологий включает спинальные травмы и их последствия, врожденные пороки развития, дегенеративные заболевания.
Лицензия № ФС-45-01-000736 от 19 января 2015 года.
Частных нейрохирургических клиник еще больше, чем государственных: только в Москве их порядка 20 (включая сетевые). Это и учреждения узкой специализации, и отделения при многопрофильных центрах. Частные клиники работают на коммерческой основе, зато пациенты получают помощь быстро и не тратят время на ожидание квоты.
Мы отобрали 5 лучших частных московских клиник нейрохирургии, заслуживших хорошую репутацию в медицинском сообществе.
Центр был основан в 2002 году профессором нейрохирургии, доктором медицинских наук Г. С. Тиглиевым. Сегодня здесь проводятся все виды операций на головном мозге и позвоночнике при новообразованиях, грыжах диска, травмах и других патологиях ЦНС. Оборудование клиники позволяет проводить сложные операции. В центре работают врачи из НИИ нейрохирургии им. проф. А. Л. Поленова.
Лицензия № ЛО-78-01-003026 от 7 сентября 2012 года.
Многопрофильная клиника EMC специализируется на оказании высокотехнологичной помощи более чем по 50 направлениям. В нейрохирургическом отделении лечат новообразования и кисты головного и спинного мозга, аневризмы, травмы головы и спины, паркинсонизм и другие заболевания ЦНС. Больным с неотложными состояниями оказывают экстренную помощь. Операционные оснащены современным оборудованием.
Лицензия № ЛО-77-01-015968 от 24 апреля 2018 года.
Лицензия № ЛО-77-01-005645 от 11 января 2013 г.
Специализированная клиника нейрохирургии позвоночника открылась в 2006 году. Здесь выполняют операции с минимальным нарушением целостности здоровых тканей, благодаря чему пациенты быстрее возвращаются к нормальной жизни.
В клинике лечат межпозвонковые грыжи, переломы позвонков, спондилолистез, стеноз, опухоли и другие патологии. Среди медицинских услуг клиники — удаление грыжи межпозвонкового диска с использованием видеоэндоскопических технологий, декомпрессия межпозвоночного диска пункционная, вертебро- и кифопластика, дискэктомия с использованием микрохирургической техники и ряд других.
Лицензия № ЛО-77-01-014505 от 6 июля 2017 года.
Нейрохирургия в России за последние несколько лет достигла больших успехов. Ведущие государственные и частные клиники работают по международным стандартам, оснащаются высокотехнологичным оборудованием для проведения малоинвазивных операций на головном мозге и позвоночнике. С их помощью многие пациенты, прежде считавшиеся неизлечимыми, получают шанс вернуться к полноценной жизни.

Высокотехнологичную медицинскую помощь (к которой относятся нейрохирургические операции) граждане России могут получить бесплатно по квоте. Для того чтобы попасть на лечение в федеральный центр, пациент должен предоставить документы в Минздрав. Оттуда их уже направляют в клинику для рассмотрения. Через 10 дней федеральный центр выносит решение: предоставить больному талон на ВМП или нет. Количество квот строго ограничено. Если лечение по квоте невозможно, то не стоит отчаиваться. Специалисты частных специализированных клиник нейрохирургии окажут медицинскую помощь высочайшего класса.

Препарат на основе двух генов поможет восстановить двигательную активность пациента после травмы спинного мозга. Революционная разработка российских ученых защищает нейроны от гибели, стимулирует рост кровеносных сосудов и новых нервных волокон. Эффективность препарата показали проведенные на крысах эксперименты — спустя несколько месяцев после начала лечения животные смогли ходить на прежде парализованных конечностях. Для того чтобы начать доклинические испытания, исследователям осталось решить проблемы с финансированием.
Травма спинного мозга, возникшая в результате аварии, несчастного случая или падения с высоты, нередко приводит к потере чувствительности и способности двигать частями тела ниже места поражения. Сейчас помочь мышцам усилить сигнал может только экзоскелет и нейропротезы, и то при условии, что не полностью утрачена связь между спинным и головным мозгом. Исследователи из Казанского федерального университета (КФУ) создали препарат, который позволяет успешно бороться с травмами спинного мозга, несмотря на наличие осложняющих выздоровление факторов.
Дело в том, что при повреждении спинного мозга организм постепенно наращивает в месте травмы рубец, состоящий из соединительной ткани. Он необходим для своеобразной фиксации места повреждения, но в дальнейшем препятствует росту аксонов, отростков нервных клеток, с помощью которых осуществляется связь с другими клетками.
Перед исследователями стояла задача создать такой препарат, который снижал бы скорость образования рубца и восстанавливал нервную ткань.
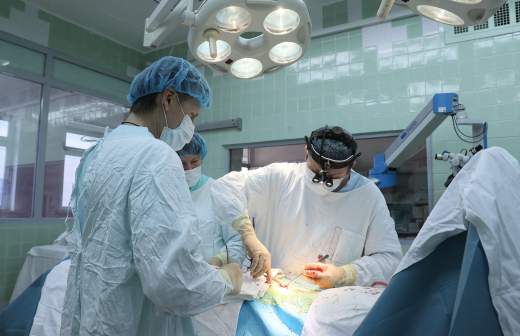
Исследователи из института фундаментальной медицины и биологии КФУ создали такой препарат, взяв за его основу два гена (VEGF и FGF2). Первый ген нормализует кровоснабжение при нейротравме, поддерживает выживаемость нейронов, стимулирует нейрогенез, рост новых сосудов и аксонов. Второй ген представляет собой фактор роста, обладает выраженным нейротрофическим действием — поддерживает выживаемость клеток в области повреждения, способствует развитию нервных волокон. Получившийся препарат содержит и регуляторные элементы, которые контролируют работу этих генов.
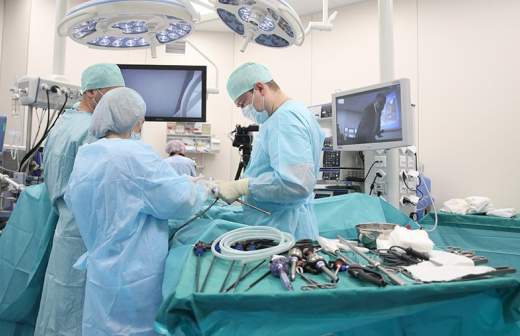
Испытания препарата на животных проходили следующим образом. Чтобы смоделировать повреждение спинного мозга, у подопытных вскрывали позвоночник и по нему с помощью специального молоточка наносили удар строго определенной силы. После операции животные теряли чувствительность задних конечностей и способность ими двигать. Во время всего эксперимента за животными тщательно ухаживали, помогая справляться с гигиеной и приемом пищи.
После нанесения травмы ученые переходили к лечению. Опытной группе животных вводили генный препарат, а контрольной позволяли восстанавливаться без стороннего вмешательства.
У крыс контрольной группы через два месяца после травмы наблюдалось частичное восстановление двигательных функций — животные сгибали лапы в одном или двух суставах. Однако полноценно передвигаться, удерживать вес тела и координировать движения грызуны не могли. Крысы в опытной группе в этот же период стали уверенно вставать на лапы, ходить, контролируя движения передних и задних конечностей.
— Помимо применения генного препарата мы проводим исследования эффективности лечения травм спинного мозга с помощью мезенхимных стволовых клеток, — рассказал старший научный сотрудник лаборатории генных и клеточных технологий института фундаментальной медицины и биологии КФУ Яна Мухамедшина. — Результаты обеих работ обнадеживают и показывают, что мы можем эффективно восстанавливать травмированный спинной мозг и его функции у крупных животных, в частности свиней, а в дальнейшем и у человека.
В перспективе ученые планируют сочетать эти методики для лечения травм головного мозга и терапии нейродегенеративных заболеваний.
Несмотря на то что гены в составе препарата и так присутствуют в человеческом организме, некий элемент риска всё равно есть и его невозможно предсказать, считает директор Института молекулярной медицины Научно-технологического парка биомедицины Сеченовского университета Андрей Замятнин.
— В составе генетической конструкции, которая используется, есть части (регуляторные элементы), которые в человеческом организме отсутствуют, — пояснил он. — Их влияние на организм абсолютно непредсказуемо. Поэтому для доказательства безопасности препарата необходимо провести клинические испытания.
Ученые готовы начать доклинические испытания в течение года, если решат вопрос финансирования.

- " href="https://fcn-tmn.ru/%d1%81%d0%bf%d0%b8%d0%bd%d0%be%d0%bc%d0%be%d0%b7%d0%b3%d0%be%d0%b2%d1%8b%d0%b5-%d1%82%d1%80%d0%b0%d0%b2%d0%bc%d1%8b/" hreflang="ru-RU" lang="ru-RU">
- " href="http://fcn-tmn.ru/en/english/" hreflang="en-GB" lang="en-GB">
Спиномозговые травмы
| Отделение: | Нейрохирургическое отделение №3 (спинальное) |
| Методы лечения (технологии): |
Под спинномозговой травмой (СМТ) понимают механическое повреждение позвоночника и/или содержимого позвоночного канала (спинного мозга, его оболочек и сосудов, спинномозговых нервов).
Классификация повреждений спинного мозга и других нервно-сосудистых образований позвоночного канала
Все повреждения позвоночника и спинного мозга делятся, на открытые и закрытые.
Классификации повреждений позвоночника F. Magerl и соавт, 1994, основывающаяся на патоморфологических критериях и механизме травмы, облегчает выбор хирургической тактики
- Выделяют три типа повреждений — А, В и С.
- В каждый тип входят три подтипа, каждый из которых в свою очередь содержит три подгруппы в зависимости от особенностей повреждения позвонков и степени тяжести повреждений.
- Типы повреждений зависят от основных механизмов травм: компрессии (тип А), сочетание ее с дистракцией (В) и сочетание с осевым скручиванием (С).
Классификации повреждений позвоночника
1) ушиб позвоночника;
2) частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента;
3) самовправившийся вывих позвонка;
4) разрыв межпозвонкового диска;
5) вывихи позвонков;
6) переломо-вывихи позвонков;
7) переломы позвонков.

- Первичное повреждение спинного мозга, которое варьирует от функциональной, обратимой его дисфункции или мелких очагов ушиба до грубой деструкции, захватывающей весь или почти весь поперечник мозга. Может быть полный или частичный анатомический разрыв мозга.
- Вторичное повреждение мозга:
вторичный геморрагический некроз;
вторичный ишемический некроз мозговых структур;
отек и кислородное голодание мозга (повреждение, сдавление или спазм сосудов и внутрисосудистые стазы и тромбозы;
вторичные гистохимические нарушения (энзиматический липидный гидролиз с продукцией эйкозаноидов, свободно-радикальное липидное окисление с накоплением недоокисленных продуктов (лактатов, пируватов и др.), инфлюкс Са++, увеличение протеазной активности, накопление возбуждающих аминокислот, кининов, серотонина, динорфина;
воспалительный нейронофагоцитоз полиморфноядерными лейкоцитами;
Особое место занимают апоптоз и выраженная воспалительная реакция мозга, в результате которых развивается отсроченная распространенная дегенерация и демиелинизация проводников спинного мозга. По данным некоторых авторов, он наблюдается в течение первых двух недель после травмы. По экспериментальным данным И.А. Борщенко, 2000, апоптоз достигает своей выраженной разрушительной силы уже через 4 часа после повреждения спинного мозга с максимальным пиком гибели глиальных клеток на 40-й день после травмы. Одновременно с разрушением нейрональных связей происходят репаративно-пластические изменения, установление новых нервных контактов и изменение функционирования старых. Отмечается спраутинг, когда освобожденные синапсы занимаются отростками нейронов. Повреждение мозга стимулирует запрограммированную смерть нервных структур: дегенерацию нейронов и демиелинизацию глии. Глиальная реакция играет важную роль в процессе санации очага травмы и способствует нейрональному выживанию и восстановлению. Уже через 24 часа в зоне травмы с участием комплимента активизируются микроглиоциты, которые превращаются в макрофаги, активно поглощающие мозговой детрит. Перестройка астроцитов в онтогенетически ранние формы способствует повреждению гемато-энцефалического барьера.
В остром периоде травматической болезни спинного мозга выраженность неврологических расстройств обычно не соответствует степени морфологического повреждения мозга в связи с наличием спинального шока. Спинальный шок обычно клинически проявляется синдромом полного нарушения рефлекторной деятельности спинного мозга в среднем в течение трех недель.
Травма шейного отдела позвоночника составляет 2—4,6% от общего числа случаев всей закрытой травмы. В общей структуре травмы позвоночника повреждения шейного отдела составляют 60—80%.
Приводя к глубокой инвалидности, травма шейного отдела тяжелейшим образом отражается на жизни пациента, его семьи и всего общества. В основном речь идет о молодых людях — средний возраст, получающих травму, 15—35 лет. Травму позвоночника чаще получают мужчины — соотношение мужчин и женщин 3 : 1. В 45—60% повреждений шейного отдела позвоночника возникают неврологические расстройства и в 15% — смертельные исходы. Наиболее часто поражаемый позвонок — С5 и наиболее часто возникающее смещение происходит на уровне С5—€5.
В 1/3 случаев к травме приводят автомобильные аварии, в 1/3 — падения с высоты, в 1/3 — спортивные травмы — в основном ныряние, травмы, связанные с насилием — проникающие повреждения.
Полное повреждение спинного мозга при травме шейного отдела встречается у 60% больных, чуть меньше по сравнению с грудным и грудопояснич-ным отделами.
- инструментальные методы исследования (спондилография, поясничная пункция с ликвородинамическими пробами,
- КТ (и /или МРТ),
- миелография,
- КТ-миелография, вертебральная ангиография).




Осложнения и последствия повреждений позвоночника и спинного мозга делят следующим образом [Бабиченко Е.И., 1994]:
нейротрофические и сосудистые нарушения;
нарушения функции тазовых органов;

- Паралич мочевого пузыря и спастичность
Травма спинного мозга (ТСМ), парализует мочевой пузырь. После травмы в мочевой пузырь должен быть вставлен катетер для отведения мочи. Катетеры (например, катетер Фолея, который вводят через мочеиспускательный канал) имеют высокий риск проникновения инфекций. Стерильная периодическая катетеризации так же рекомендуется, но она может быть осложнена спастичностью мочевого пузыря или спонтанными его сокращениями.
Существуют так же способы отвода мочи, связанные с установкой мочевого сфинктера и размещением надлобкового катетера или созданием кишечного канала от брюшной стенки мочевого пузыря, то есть процедура по принципу Митрофанова (Принцип Минтрофанова, основан на создании канала между брюшной стенкой и мочевым пузырем, для периодической самокатетеризации).
- Запоры и нарушения функций кишечника
Кишечник обычно работает без особого добровольного контроля. Тем не менее, травмы спинного мозга замедляют его деятельность, и время прохождения пищи в кишечнике.
Люди с ТСМ часто используют различные стимуляторы, слабительные и свечи, для облегчения деятельности кишечника. Нарушения функций кишечника, является серьезной проблемой, часто ограничивающей социальную активность и занятость людей с травмой спинного мозга.
Распространенным методом управления кишечником, является создание собственного графика его очистки, чтобы очищать кишечник по расписанию. Устанавливаются и искусственные сфинктеры, но процент успеха таких процедур все еще весьма ограничен. Методы изменения в секреции могут привести к диспепсии, ухудшению аппетита, тошноте, камням в желчном пузыре, и другим проблемам, особенно у людей с цервикальной травмой спинного мозга.
- Эрекция и эякуляция
- Большинство людей считают, что повреждение спинного мозга исключает возможность сексуальной функции вообще. Однако, это не верно. Для большинства мужчин с повреждением спинного мозга, эрекция полового члена — является рефлексом, и многие мужчины способны иметь эрекцию даже после
Последние исследования показывают, что Виагра так же имеет положительное действие у людей с повреждением спинного мозга. Вибраторы или электрические стимуляторы, так же могут быть использованы для облегчения эякуляции. В связи с спастичностью сфинктера или плохой координацией сфинктеров мочевого пузыря, продукты эякуляции часто попадают в мочевой пузырь, а не наружу. Тем не менее, с определенной комбинацией электро — эякуляции и сбором спермы, можно собрать эякулят почти из всех мужчин, и они способны иметь детей.
Повреждение спинного мозга может влиять и на менструальный цикл, у подавляющего большинства молодых женщин с ТСМ, но они всё ещё способны забеременеть.
Атрофия и Уменьшение Объема Мышц

В связи с потерей активности после травмы спинного мозга, мышцы, кости и кожа атрофируются. Кроме того, часть нервной системы в головном и спинном мозге может полностью отключится.
Когда части тела не используются, они подвергаются атрофии. Например, мышцы сокращаются, кости теряют кальций и становятся хрупкими, а кожа становится тоньше. Активная мышечная деятельность, нагрузки на кости и костный скелет, в сочетании с постоянным контактом с кожей, способны предотвратить атрофию. Даже пассивное движение поможет Вам избежать фиброза и атрофии мышц.
Спастичность и спазмы помогают частично предотвратить атрофию и поддерживают объем мышечной массы. Применение анти – спастических лекарств, в больших дозах, является плохим и даже неправильным действием, которое может повлечь за собой то, что Ваши ноги и мышцы станут вялыми (т.е. не проявляют признаков движения).
Электрическая стимуляция (функциональная электрическая стимуляция), так же может быть использована для активации мышц и способна предотвратить атрофию мышц.
Вертикализация и стояние на ногах, поможет предотвратить остеопороз и потерю костной и мышечной массы. Существует множество препаратов, доступных для повышения кальция в костях. Без упражнения или нагрузок на кости, такие препараты могут навредить, увеличивая хрупкость костей, не увеличивая способность костей для поддержания веса.
Нейронные цепи в спинном мозге также могут отключаться, если они не используются. Травма спинного мозга вызывает длительные периоды бездействия у пострадавших людей. Например, человек не может ходить и двигаться в течение многих месяцев после травмы спинного мозга, и это может привести к отключению нейронных схем, необходимые для определенных движений.
В начале 1990-х годов несколько исследований сообщили, что интенсивное обучение ходьбе может восстановить независимое передвижение на 50% или более, у людей, которые имеют некоторые остаточные сенсорные или моторные функции, но никогда не ходили после травмы спинного мозга. Перемещение ног, пока они не начинают ходить самостоятельно — вручную, или при помощи тренажеров, является одним из основных подходов при обучении ходьбе. Многие реабилитационные центры во всем мире изучают и используют эти эффекты.
Предотвращение атрофии и обращение её вспять, является важной и основной целью реабилитации. Неприменение и не занятие реабилитационными упражнениями может помешать восстановлению основных функций, несмотря на регенеративную и интенсивную терапию.
Некоторые реабилитационные методики предлагают интенсивные программы подготовки, которые могут предотвратить или обратить вспять атрофию. К сожалению, интенсивные и продолжительные программы — предлагаемые в специализированных центрах, очень трудоемки, и, следовательно, дорогостоящи, однако существуют и такие методики которыми можно заниматься самостоятельно в домашних условиях.
Инфекционно-воспалительные осложнения могут быть как ранними (развиваются в острый и ранний периоды спинномозговой травмы), так и поздними.
В острой и ранней стадии гнойно-воспалительные осложнения в основном связаны с инфицированием мочевыводящей и дыхательной систем, а также с пролежнями, которые протекают по типу гнойного воспаления. При открытой спинномозговой травме возможно также развитие таких тяжелых осложнений, как гнойный менингомиелит, гнойный эпидурит, остеомиелит костей позвоночника, абсцесс спинного мозга.
К поздним инфекционно-воспалительным осложнениям относят хронический арахноидит и эпидурит. Сосудистые и нейротрофические нарушения возникают в связи с нарушением иннервации тканей и органов. В мягких тканях у больных со спинномозговой травмой очень быстро образуются пролежни и тяжело заживающие трофические язвы. Язвы и пролежни являются входными воротами инфекции и причинами септических осложнений, приводя в 25-30% случаев к смерти.
Для анатомического перерыва спинного мозга свойственно образование так называемых твердых отеков ног. Характерны нарушения метаболизма (гиперкальциемия, гипергликемия, гипопротеинемия), анемия, остеопороз.
Нарушения вегетативной иннервации внутренних органов способствуют развитию гнойно-некротических язвенных колитов, гастритов, энтероколитов, острых желудочно-кишечных кровотечений, дисфункции печени, поджелудочной железы, почек. Наблюдается увеличение камнеобразования в желчных и в мочевыводящих путях.
Нарушение симпатической иннервации сердца (при травмах грудного и шейного отделов спинного мозга) проявляется аритмией, брадикардией, гипотензией. Может возникнуть либо усугубиться ишемическая болезнь сердца, причем больные могут не ощущать боли в результате нарушения ноцептивной афферентной импульсации от сердца.
Со стороны легких более чем у 60% больных в раннем периоде возникает пневмония, которая служит одной из наиболее частых причин гибели больных.
Другим тяжелым осложнением, приводящим зачастую к летальному исходу, является тромбоз глубоких вен. Наиболее высок риск развития тромбоза глубоких вен в первые 2 недели после повреждения. Следствием тромбоза глубоких вен может быть эмболия легочной артерии, которая бывает в среднем у 5% больных и является главной причиной смерти при спинномозговой травме. При этом по причине травмы спинного мозга могут отсутствовать привычные клинические симптомы эмболии (диспноэ, боль в груди, кровохарканье); первыми симптомами могут быть нарушения сердечного ритма.
Ортопедические последствия СМТ могут быть следующими: нестабильность травмированного отдела позвоночника; сколиозы и кифозы позвоночника (особенно склонны к прогрессированию кифотические деформации с углом кифоза, превышающим18-20°); вторичные вывихи, подвывихи и патологические переломы; дегенеративные изменения в межпозвонковых дисках, суставах и связках позвоночника; деформация и сужение позвоночного канала с компрессией спинного мозга. Данные последствия сопровождаются обычно стойким болевым синдромом, ограничением подвижности травмированного отдела позвоночника и его функциональной несостоятельностью, а в случаях сдавления спинного мозга — прогрессирующим нарушением функций спинного мозга. Возникшие ортопедические нарушения при отсутствии своевременного лечения часто прогрессируют и приводят больного к инвалидности.
Читайте также:


