Как отличить радикулит от других болей
Термин радикулит используется для описания симптомов, связанных с неврологической болью, вызванной давлением или раздражением седалищного нерва. Седалищный нерв — самый длинный нерв в организме человека, его корни начинаются в спинном мозге, проходят через ягодицы, вдоль задней части бедра и в ноги. Если вы страдаете радикулитом, вы можете почувствовать боль в любом или на всех этих местах. В этой статье рассмотрим, как определить радикулит. Как лечить боль в спине и пояснице?

Понимание причин
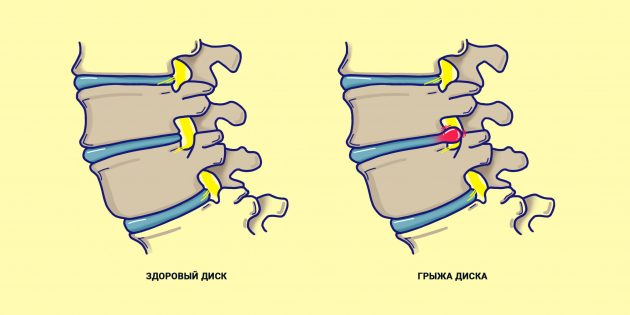
- Распознать смещение или грыжу межпозвоночного диска. Грыжа межпозвоночного диска или смещение — самая распространенная причина радикулита. Позвоночный столб состоит из нескольких позвонков, скрепленных или содержащих нервы в качестве своего рода защиты. Между каждым позвонком есть диск из волокнистого материала желе, который обеспечивает опору позвонков и фиксирует их на месте. Если наружная часть желе разрывается, гель просачивается и выскальзывает между верхним и нижним позвонками, а диск смещается. Это оказывает давление на нервы, содержащиеся в позвоночнике, и если это происходит в поясничной области нижней части спины, он может надавливать на корни седалищного нерва и вызывать радикулит. Это обычно происходит в результате травмы, неправильного движения, тяжелой атлетики или старения.
- Спинальный стеноз. Спинальный стеноз описывает сужение позвоночного просвета, через которое проходит спинной мозг. Особенно, если стеноз возникает в поясничной области, это может привести к раздражению нерва. Это часто наблюдается при изменении или повреждении связок позвоночника, вызванных такими заболеваниями, как болезнь Педжета или старость, которые могут повредить спинальную структуру.Боль в спине в области крестца.
- Другие причины радикулита. Есть еще несколько причин радикулита, которые могут быть столь же болезненными. К ним относятся:
- Инфекция, травма или образование опухолей в поясничной части позвоночника, которая оказывает давление на нервы.
- Синдром грушевидной мышцы может вызвать радикулит, нажимая и раздражая нерв, протекающий через грушевидную мышцу, расположенную вблизи ягодиц.
- Беременность может вызвать радикулит из-за повышенного давления на седалищный нерв из-за дополнительного веса плода.

- Следите за болью в пояснице. Если вы чувствуете боль в нижней части спины, которая излучает по пути седалищного нерва (через ягодицы, бедро и нижнюю ногу), вы можете страдать от радикулита.
- Болезнь радикулит часто описывается как острая, жгучая, иглообразная или покалывающая.
- В некоторых случаях может быть более локализован вокруг ягодиц, с излучением в бедре, но без боли в нижней части спины.
- Специфическая картина боли будет отличаться от человека к человеку, и в основном связана с основной причиной радикулита.
- Боль обычно присутствует в одной ноге, но может влиять на оба в некоторых случаях.Защемило нерв в районе лопатки.
- Как определить радикулит — обратите внимание на любую новую мышечную слабость. Слабость мышц может возникать во время радикулита из-за раздражения и воспаления нерва.
- Боль и мышечная слабость могут быть настолько серьезными, что это может повлиять на ваш образ жизни и повседневную деятельность.
- Боль может быть вызвана ходьбой, наклоном вперед или назад, а также длительным сидением или стоянием.
- В некоторых случаях боль может ухудшиться даже при кашле, чихании или сильном смехе, хотя обычно это отступает.
- Обратитесь за медицинской помощью, если у вас возникли следующие симптомы. Если ваши симптомы становятся особенно острыми, необходимо обратиться к врачу, чтобы предотвратить развитие осложнений. Эти признаки включают:
- Прогрессивная слабость или онемение в ногах или бедрах.
- Невозможность контролировать движение мочевого пузыря или кишечника.Лечение радикулита упражнениями.
- Обратитесь к врачу, чтобы получить всестороннюю медицинскую оценку. Ваш врач расскажет вам обо всех ваших симптомах.
- Затем он анализирует их и использует ваш медицинский профиль, образ жизни и семейную историю для формирования диагноза.
- Они задаст конкретные вопросы о том, в каких видах занятий вы участвуете, или какие-либо другие действия, которые могут вызвать раздражение.
- Ваш врач может также спросить, есть ли у вас какие-либо проблемы с контролем движения мочевого пузыря или кишечника, если вы испытываете чрезмерное онемение или слабость в ноге или бедрах, или если вы страдаете частыми инфекциями мочевых путей.
- Как определить радикулит — пройдите медицинский осмотр. В дополнение к фоновой диагностике, ваш врач будет использовать физическое обследование, чтобы определить места боли и определить основные причины вашего радикулита. Это в первую очередь будет сосредоточено на том, возникает ли радикулит от позвоночника или нет.
- Проведите дополнительные диагностические проверки. Ваш врач может использовать другие тесты для определения вашего состояния. Эти тесты включают:
- Анализ крови, чтобы определить, страдает ли вы от инфекции.
- Рентгеновские или КТ — сканирования, которые могут подбирать любые деформации позвоночника или грыжи межпозвоночного диска.
-
МРТ, чтобы получить более подробное представление о состоянии ваших нервов и костей. Болит спина в области между лопаток.
Привет всем читателям блога! Как отличить радикулит от болей в почках, многих волнует именно такой вопрос. Очень хочется быстро ответить на него, только правильный ли будет ответ? Конечно, можно отнести данное состояние, и чаще всего оно связаны с осложнениями остеохондроза поясничного отдела позвоночника, но не исключение патология почек до 6%, у которой такие же симптомы. Другие соматические заболевания, мало кого волнуют, хотя их также нельзя исключать из статистики -4%. Так вот, чтобы не попасть в ситуацию, когда все запущено и лечение было неправильное, разберем разницу между этими заболеваниями.
Как болит радикулит признаки
Радикулит – это заболевание корешков спинномозговых нервов. Причина появления боли – патологические изменения позвоночника (остеохондроз), чрезмерная физическая нагрузка на позвоночник, подъем тяжестей, сон на не удобном матрасе. Как подобрать правильный матрас, описано здесь.
Поясничный радикулит самый распространенный, из-за большой нагрузки на пояснично-крестцовый отдел позвоночника. Как болит спина при радикулите:
- характер боли острый, интенсивный, стреляющий, тянущий;
- появление симптомов связано с физической нагрузкой, сном в неудобной позе;
- временный или постоянный характер;
- локализована в пояснично-крестцовом отделе, иррадиирует в нижние конечности, расположена чаще в центре, редко носит односторонний характер;
- усиливается при движении, поворотах и наклонах тела;
- мышечный спазм и отек в месте ущемления ограничивает подвижность, определяется при ощупывании;
- облегчение при втирании обезболивающих противовоспалительных мазей и гелей, приеме нестероидных противовоспалительных препаратов (НПВП), одевании ортопедического или согревающего пояса, в состоянии покоя.
![]()
Человек, знакомый с патологиями позвоночника, точно знает, как болит радикулит и куда отдает. Точно так же, почечную колику ни с чем не спутаешь, если испытал ее на себе. Лечение любой проблемы можно сократить, если диагноз поставлен верно и вовремя.
Как болят почки
При нефритах, или при проявлении мочекаменной болезни – почечной колике, наблюдаются боли в спине.
- Локализация при нефритах, как правило, односторонняя (справа или слева), с иррадиацией в пах, на боковую поверхность живота, по ходу мочеточника, в наружные половые органы и во внутреннюю поверхность бедра со стороны пораженной почки.
- Почечная колика дает острую, нестерпимую боль, при нефритах болезненность тупая, ноющая, при первом опыте трудно отличить от радикулита.
- Облегчение при колике приносят спазмолитики, не действуют НПВП и обезболивающие мази, помогающие при радикулите. Согревание спины, помогающее при болезни позвоночника, могут усугубить нефрит.
- Положительный симптом Пастернацкого – при поколачивании ребром ладони ниже ребер в область пораженного органа отмечается болезненность.
Причины боли в спине при патологии почек
При мочекаменной болезни, проявляющейся почечной коликой, острая, нестерпимая боль связана с движением песка или камня по мочевыводящим путям. Конкремент травмирует слизистую и раздражает нервные рецепторы мочевыводящего канала и частично или полностью закупоривает его. При этом нарушается отток мочи, мочеточники спазмируют , усиливается перистальтика.
При нефритах (воспалении почек) болевая картина другая. В результате воспаления почка отекает и увеличивается в параметрах, что растягивает почечную капсулу и раздражает нервные рецепторы. Характер болезненных ощущений тупой, ноющий, с правой или с левой стороны поясницы. Согревающие процедуры при пиелонефрите и гломерулонефрите могут значительно усложнить течение процесса.
Симптомы при болезни почек
Кроме проявления болевых симптомов, заболевания почек показывают дополнительные клинические признаки:
- нарушение общего состояния, утомляемость, слабость, тошнота, рвота, головная боль;
- повышение температуры от субфебрильной, до высоких цифр, озноб, потливость;
- скачки давления;
- отеки лица, голеней в утреннее время;
- нарушение мочеиспускания (редкое, небольшими объемами, частое, болезненное), изменение качества мочи (мутная, насыщенного цвета, с примесью слизи и крови);
- состояние покоя не приносит облегчения.
Заболевания почек, как правило, происходит через некоторое время после переохлаждения или перенесенных недавно вирусных или бактериальных инфекций ОРВИ, грипп, ангина.
Диагностика, как отличить радикулит от болей в почках
На приеме у врача может быть достаточно данных для постановки правильного диагноза, но если есть сомнения, доктор назначит дополнительное обследование.
Обследование
Радикулит
Заболевание почек
повышенная или пониженная плотность,
гематурия (кровь в моче), лейкоцитурия (показатель воспаления),
наличие конкрементов (камни);
При постановке диагноза, связанного с почечной патологией спектр анализов, будет расширен.
Лечение радикулита поясничного отдела в домашних условиях можно оправдать и понять, особенно если человек уже не раз сталкивался и уверен, что боли спины вызваны ущемлением нервных окончаний.
Самое опасное, неправильное самолечение, что может привести к серьезным осложнениям. Не надо гадать, доверьте свое здоровье специалистам.На этом статью заканчиваю. До новых публикаций!
Сразу скажем: это не болезнь, а всего лишь симптом.
Что такое радикулит
Откуда берётся радикулит
Чтобы разобраться, надо вспомнить, как устроен позвоночник Whats to know about radiculopathy? . Он представляет собой набор из 33–34 округлых косточек (позвонков), которые защищают спинной мозг от травм или иных повреждений. От спинного мозга к другим областям тела — тем же рукам, ногам — расходится целая сеть нервов. Часть нерва вблизи спинного мозга и позвонков называется корешком.
- шейный — включает в себя 7 позвонков;
- грудной — 12 позвонков;
- поясничный — 5 позвонков;
- крестцовый (область, соединяющая позвоночник с бёдрами) — 5 позвонков;
- копчиковый — 4–5 позвонков.
Эта система хорошо продумана и отлично работает. Но иногда случается так, что межпозвоночный диск по каким-то причинам начинает выпирать за пределы положенного ему места и давит на расположенный рядом корешок спинномозгового нерва. Это становится причиной воспаления, то есть радикулита.
Впрочем, давить на корешки могут и сами позвоночные кости, если они сместились или видоизменились. Есть и другие варианты.
Что может вызвать радикулит
Вот список Radiculopathy заболеваний и нарушений, которые чаще всего приводят к сдавливанию нервных корешков:
- Грыжа межпозвоночного диска. Это самая популярная причина. Грыжа может появиться из-за физической нагрузки (возможно, вы регулярно поднимаете что-то тяжёлое), травмы или лишнего веса.
![]()
- Сколиоз. При неправильной осанке также могут сдавливаться спинномозговые нервы.
- Дегенеративные изменения межпозвоночного диска (связанные, например, со старением).
- Компрессионный перелом позвоночника.
- Стеноз позвоночника. Так называют болезнь, при которой сужается позвоночный канал — тот самый, где пролегает костный мозг.
- Костные шпоры. Иногда костная ткань позвонков кое-где увеличивается в размерах. Такие шпоры могут сдавливать как спинной мозг, так и корешки спинномозговых нервов.
- Опухоли позвоночника.
- Остеоартрит или артрит позвоночника.
- Утолщение (окостенение) позвоночных связок.
- Диабет. В этом случае воспаление возникает из-за того, что нервные волокна недополучают крови.
- Синдром конского хвоста. Так называют повреждение нервного пучка, отходящего от нижнего отдела спинного мозга.
Как распознать радикулит
Самый очевидный симптом радикулита — острая и быстрая, простреливающая боль в спине. Признаки Radiculopathy, Whats to know about radiculopathy? могут отличаться в зависимости от того, в каком из отделов позвоночника расположен пострадавший нерв.
- Шейная радикулопатия проявляется болью в плече, верхней части спины или руке — неважно, левой или правой. Регулярные слабость, онемение, покалывание в пальцах одной из рук, а также усиливающаяся боль при повороте головы либо наклонах шеи тоже могут быть симптомами радикулита в этой области.
- Грудная радикулопатия встречается редко. Её признаки включают в себя жгучую или стреляющую боль в любом из рёбер, боку или животе, онемение и покалывание в этих областях. Этот вид легко спутать с осложнениями, вызванными опоясывающим лишаем, нарушениями со стороны сердца, желчного пузыря, других органов брюшной полости.
- Поясничная радикулопатия наиболее распространена. Она даёт о себе знать жгучей простреливающей болью в районе поясницы, болью и онемением в нижней части спины, бёдер, ягодиц, ног или ступней. Симптомы обычно усиливаются при длительном сидении или ходьбе.
Радикулит в крестцовом и копчиковом отделах встречается реже всего и в целом похож на поясничный.
Как лечить радикулит
Только вместе с врачом. Начните с визита к терапевту — он выслушает ваши жалобы на боль в спине и конечностях и при необходимости порекомендует узкого специалиста.
Чаще всего, чтобы поставить диагноз, достаточно описания симптомов и физического осмотра. Но иногда нужны рентген и электромиография (тест, выясняющий, как проводят сигналы нервные волокна).
Лечить радикулит врач будет исходя из того, какое именно заболевание или нарушение стало его причиной. Понятно, что назначения при сколиозе, опухоли и диабете отличаются. В некоторых случаях (например, при костных шпорах) не обойтись без хирургического вмешательства.
Но есть и общие рекомендации. Они включают в себя:
- Приём обезболивающих средств или миорелаксантов, чтобы снять боль. При выборе препарата доверьтесь лечащему врачу.
- Снижение веса. Доктор может порекомендовать диету или физическую нагрузку, которые помогут избавиться от лишних килограммов.
- Лечебная физкультура. Её основная цель — укрепить мышцы и не допустить излишней нагрузки на позвоночник. Не забывайте об упражнениях, которые снизят боль в спине.
![]()
Радикулитом, или радикулопатией, называют сильные боли в спине и шее, проявляющиеся не только во время движения, но и в состоянии покоя. Это не самостоятельное заболевание, но комплекс симптомов, спровоцированных защемлением или раздражением спинномозговых нервов.Радикулит подразумевает повреждение нервных волокон, отходящих от спинного мозга, но возникнуть он способен по разным причинам. Речь может идти как о воспалении, так и об ущемлении тканей в результате травмы.
Кроме того, причиной возникновения болей порой становятся переохлаждение, остеохондроз, резкие движения и даже перенесенное инфекционное заболевание.
Лечением радикулита занимается врач-невропатолог. Чтобы диагностировать повреждение нервных волокон, специалисту потребуются результаты рентгенологического исследования.
Причины развития радикулопатии
Радикулит – бич людей преклонного возраста.
С этой проблемой не понаслышке знакомо 10% людей, перешагнувших возрастной порог в 40 лет. По мере старения ослабевают иммунные механизмы, из костей и суставов вымываются минеральные вещества.
Все это повышает риск развития заболеваний позвоночника и повреждения спинномозговых нервов. У людей старческого возраста даже легкое переохлаждение и небольшая физическая нагрузка могут спровоцировать радикулит.
Для радикулита характерны боли, усиливающиеся во время любого движения: от ходьбы до чихания. Сверх того радикулит может сопровождаться потерей чувствительности рук, онемением и покалыванием верхний конечностей. Этих симптомов достаточно, чтобы заподозрить проблемы с позвоночником и обратиться за помощью к невропатологу.
В большинстве случаев причина развития радикулита – те или иные формы остеохондроза. Приблизительно 95% случаев обусловлено дистрофическими изменениями в межпозвоночных дисках и осложнениями остеохондроза. Также радикулит может проявляться как результат застарелой травмы, заболевания внутренних органов, опухолей периферической нервной системы и других серьезных патологий.
Радикулопатию можно рассматривать в качестве одного из симптомов грыжи межпозвонкового диска. Выпячивание диска и последующий разрыв фиброзного кольца происходит в результате дегенеративно-дистрофических изменений в тканях. Если локальное выпячивание диска развивается в грыжу, она начинает сдавливать и раздражать близлежащие нервные корешки, провоцируя комплекс симптомов, который принято называть радикулитом.
Лечение радикулита подразумевает не столько устранение симптомов, сколько борьбу с самой причиной возникновения болей. Если радикулопатию не лечить, боли в шее и пояснице принимают хронический характер.
Симптомы радикулита
![]()
Виды радикулита
В зависимости от локализации поврежденных нервных корешков выделяют радикулит шейный, грудной и поясничный:
- Шейный (цервикальная радикулопатия). Для этого вида характерны сильные боли в шее и затылке, а также болевые ощущения в плечах и руках. Ощущение онемения, покалывания, мурашек по коже может захватывать руки – это зависит от локализации поврежденного корешка. Часто пациенты с шейным радикулитом отмечают слабость сжатия кисти.
- Грудной. Эта редкая форма возникает в результате защемления нервов в грудном отделе позвоночника. Болевые ощущения отмечаются в области ребер. Характерный признак: боль усиливается при глубоком вдохе и выдохе.
- Радикулит Поясничный или пояснично-крестцовый. Это самая распространенная разновидность радикулита. Боль локализуется в области поясницы и ягодиц, в бедрах, голенях и даже стопах. Для пояснично-крестцового радикулита характерно усиление боли во время ходьбы и наклонов.
Радикулопатия поясничного и пояснично-крестцового отдела имеет собственную классификацию. Чаще всего встречаются такие формы радикулита, как люмбаго, ишиас и люмбоишиалгия. Люмбаго в народе называют прострелом – это острая боль в пояснице, которая возникает при резкой нагрузке или нервном напряжении. Причина повреждения нервных волокон в этом случае – грыжи, смещение позвонков или перенапряжение мышц.
Ишиас, или ишиалгия, – еще одна разновидность радикулита, при которой боль локализуется в ягодице, бедре или голени. Иногда болевые ощущения могут затрагивать стопу. При ишиасе поражается седалищный нерв, из-за чего возникает стреляющая резкая боль, напоминающая удар током. Кроме болевых ощущений могут отмечаться онемение, жжение, покалывание. Люмбоишиалгия – поясничные боли, отдающие в ноги, которые носят ноющий, жгучий характер и могут постепенно нарастать.
Болевые ощущения в спине могут быть вызваны не только радикулопатией. Иногда люди сетуют на приступ радикулита, даже не подозревая, что причиной болей является такое серьезное заболевание, как пиелонефрит.
Как отличить симптомы этой болезни?
У женщин вместе с этим могут наблюдаться симптомы, похожие на симптомы цистита. Тревожным сигналом является также быстрая утомляемость и общая слабость. Чтобы со стопроцентной уверенностью диагностировать повреждение спинномозговых нервов и исключить другие возможные заболевания, необходимы результаты компьютерной томографии и рентгенологического обследования.
Предупредить появление болей в спине можно, избегая сквозняков и переохлаждений. Умеренная физическая нагрузка также поможет поддержать мышцы в тонусе и избавит вас от радикулитов в результате мышечной перенагрузки. Важно помнить, что радикулит – не заболевание как таковое, но симптом.
Если проявления радикулита игнорировать, болезнь будет прогрессировать и примет хроническую форму. Развитие патологии, приведшей к появлению болевых ощущений, иногда способно обернуться инвалидностью. Например, выпадение межпозвонковой грыжи в нижней части поясничного отдела вызывает нарушение функций тазовых органов и паралич нижних конечностей.
Как вести себя при приступе радикулита? Сильные боли часто лишают пациентов возможности сразу обратиться к врачу, но когда острая фаза пройдет, сделать это будет необходимо. Даже если кажется, что проблема миновала, и вы больше не жалуетесь на боль, пройти обследование все равно нужно, ведь причиной возникновения боли могло послужить серьезное заболевание. Только невропатолог может установить причины болей и назначить адекватное лечение.
До визита к врачу вы можете прибегнуть к таким мерам:
- Иммобилизации. В течение нескольких дней нужно оставаться в покое, избегая движения и нагрузок на поврежденный участок позвоночника. Лежать лучше на жесткой поверхности, укутав спину теплым шерстяным платком.
- Медикаменты. Нестероидные противовоспалительные препараты (НПВП) или миорелаксанты помогут снять боль, но злоупотреблять ими не стоит. Также показаны средства местного применения. Обезболивающие и согревающие мази можно использовать в качестве дополнительной меры.
- Лечебная физкультура. К этому средству лучше не прибегать в момент обострения, но если движение не причиняет вам сильной боли, лечебная физкультура, а также мануальная терапия, могут составить вам прекрасную службу.
Полный курс лечения радикулита включает прием медикаментов, физиотерапию, массаж, лечебную физкультуру. В отдельных случаях, например, если речь идет о межпозвонковой грыже, может потребоваться хирургическое вмешательство. Часто при радикулите советуют прибегать к вытяжению позвоночника, но использовать этот метод без консультации со специалистом опасно.
![]()
![]()
![]()
И еще один момент: не каждая боль в спине связана с корешковым синдромом, причиной могут быть иные ткани – мышцы, кости, суставы и т.д. В этом случае речь идет о дорсопатиях. Это группа заболеваний, основу которых составляют дегенеративно-дистрофические изменения самого позвоночника и окружающих его структур (мягких тканей).
Причины радикулита
Радикулопатия – это не заболевание, а неврологический синдром, группа специфических жалоб человека, возникающих при раздражении одного или нескольких корешков, отходящих от спинного мозга. Корешки строго соответствуют определенному позвонку, располагаясь непосредственно рядом с ним. Корешок отходит от спинного мозга в области небольшого межпозвоночного отверстия, которое окружают связки, сосудистые сплетения и определенные мышцы. Если есть изменения в любом из этих элементов (костных или мягких тканей), корешок может раздражаться или сдавливаться.
Соответственно, радикулопатия той или иной локализации и возникающий болевой синдром, связаны с расположением определенного корешка.
Почему же возникают симптомы радикулита, какие проблемы могут спровоцировать боль и дополнительные жалобы? Есть целый ряд факторов:
-
различные травмы в разных отделах спины (от шеи до крестца);
слабость мышц от малоподвижности и нетренированности;
гормональные, обменные расстройства, негативно влияющие на костные и связочные элементы, мышечный тонус;
возрастные процессы, связанные с дегенерацией и дистрофией (прогрессирование остеохондроза);
хронические воспалительные процессы;
различные типы нарушений осанки (искривления, как в форме горба, так и боковые отклонения);
осложнения поле операций на позвонках;
гравитационная нагрузка, тяжелый физический труд, подъем тяжестей;
врожденные или приобретенные аномалии в строении позвоночника;
опухолевые поражения в области позвонков и окружающих тканей;
резкое сужение спинномозгового канала и межпозвонковых в силу того, что позвонки смещаются с привычного места;
- образование грыж или протрузий в области межпозвоночных дисков.

Обычно симптомы радикулита появляются по мере того, как формируются протрузии дисков или грыжевые выпячивания. Они образуются в той зоне межпозвонкового диска, которая наиболее истончена в области фиброзного кольца. Изначально, пока кольцо целое, образуются протрузии, при разрыве фиброзной оболочки образуется уже грыжа.
Выпячивание может давить на нервные корешки, которые проходят по бокам от позвоночника справа и слева. Изначально раздражаются только оболочки нервов, но если процесс не притормозить, постепенно будут сдавливаться все нервные корешки, что приводит к так называемой дискогеннойрадикулопатии.
Для корешкового синдрома типичны две стадии развития, и симптомы при них различаются.
Первая, или неврологическая стадия. Для нее типична повышенная чувствительность тканей в области пораженного корешка, периодическая резкая боль, защитное напряжение мышц, из-за чего люди часто вынуждены принимать неестественную позу. При давлении на определенные (паравертебральные) точки ощущается болезненность.
Самый типичный симптом для всех радикулопатий – это боль, но она может быть от слабой до значительной, когда практически невозможно пошевелить руками или ногами, согнуть спину.
Шейная радикулопатия проявляется острым болевым синдромом по утрам. Возникают болезненность шеи, отдающая в плечо и руку, головная боль, скованность шейных мышц и с их болезненностью, ощущение онемения, холодка или покалывание, ползания мурашек. Кожа в области поражения сухая и холодная, может шелушиться.
Многие из нас сталкиваются с болезненными ощущениями в пояснице. Они могут возникнуть внезапно и сильно осложнить жизнь. Часто радикулит можно встретить у людей, которые работают в офисе или много времени проводят за рулем.
Содержание
Если в некоторых ситуациях боль временная, то иногда она перерастает в хроническую форму.
Это может приводить к пагубным последствиям.
- Вас беспокоит боль в спине?
- Не можете вести нормальный образ жизни?
- Боли усиливаются?
Часто это признак пояснично-крестцового радикулита.
Что же делать? Прочитайте статью до конца и Вы узнаете, как быстро и легко убрать боль и снова почувствовать себя здоровым.

Что такое поясничный радикулит?
Поясничный радикулит – болезнь, которая встречается очень часто. Ее причина – защемление участков нервных корешков. Патология касается периферического отдела нервной системы.
Часто формируются воспалительные процессы и постоянный болевой синдром. Без своевременного лечения, состояние переходит в хроническое.
Болезнь наблюдается у взрослых, обычно старше 31 -35 лет. Первые проявления могут возникнуть и ранее. Различные формы заболевания наблюдаются у 10% населения планеты.
Важно!Процесс чаще протекает в хронической форме: чередуются периоды ремиссии и обострения.
Итак, основной причиной проявления заболевания выступает предшествующий остеохондроз.
Развитие пояснично-крестцового радикулита происходит на фоне неподходящих климатических условий, чрезмерных нагрузок и иных причин.
Причины для появления
Радикулит – это патологический процесс, который имеет вторичный характер. Раньше основной причиной считался воспалительный процесс. Сейчас, радикулит относят к последствиям, которые возникают после остеохондроза.

Среди остальных причин радикулита можно выделить:
- Травмирование поясничного отдела позвоночника;
- Нарушенный обмен веществ;
- Гиподинамия и предрасположенность к заболеванию;
- Физические перегрузки, которые имеют регулярный характер.
Все это может привести к хронической форме пояснично-крестцового радикулита.
Если говорить о причинах возникновения приступов, среди них выделяют:
- Перенапряжение при физическом труде;
- Переохлаждение;
- Простуда или грипп;
- Интоксикация организма;
- Резкие повороты;
- Поднятие тяжести.
На первоначальном этапе, приступы бывают редкими. Они могут возникать у каждого человека при пояснично-крестцовом радикулите.
Симптоматика поясничного радикулита
При развитии истинного радикулита, симптомы могут быть различными.
К общим проявлениям можно отнести:
- Резкая простреливающая боль;
- Невозможность расправить спину без болевых симптомов;
- Ощущения могут увеличиваться при мышечном напряжении, кашле;
- Движения ограничиваются при сгибании туловища;
- Любое резкое движение невозможно без проявления симптоматики;
- Неприятные ощущения увеличиваются при движениях, падениях или приложении нагрузки
Симптоматика радикулита может наблюдаться в течение острой фазы возникновения заболевания. Длится обычно от 2 до 3 недель.
Какие специфические симптомы характерны?
Часто отмечают необычные проявления. Среди них непроизвольное сгибание ног, когда человек садиться после того, как лежал. Болевые ощущения при пояснично-крестцовом радикулите повышаются при резком повороте головы. Возможно сглаживание подъягодичной складки.
Если обнаружились проявления заболевания, стоит обратиться к врачу.

Помните, если не начать своевременно лечение, болезнь легко переходит в хроническую форму и будет возвращаться при малейшем переохлаждении.
Диагностика
Все диагностические мероприятия стоит доверить специалисту. Он проведет необходимые исследования, осмотр, пальпации, неврологические тесты.
Проводится тестирование на наличие онемения, покалывания или слабости в различных областях.
Врач обычно рекомендует диагностику, которая включает:
- Выполнение анализов крови;
- МРТ или томографию;
- Рентген;
- ЭМГ
Проведение анализов необходимо, чтобы узнать, какие присутствуют изменения, есть ли воспалительный процесс. При помощи этого можно исключить другие заболевания или узнать об инфекции.
Можно выявить обменные нарушения, например – диабет или гипотиреоз.
МРТ применяется для того, чтобы выполнить снимки. Специалисту это необходимо, чтобы проверить наличие отклонений в строении позвоночника.
При выполнении исследования, пациент должен быть полностью неподвижным.
При проведении МРТ существует ряд противопоказаний – основные из них, это металлические конструкции внутри тела. Это могут быть протезы, искусственные клапаны, стенты. Если в теле присутствуют подобные элементы из металла, нужно об этом сказать специалисту.
Качество снимков зависит от класса аппаратуры. Для определения патологии позвоночника, рекомендуют проводить обследование на аппарате, с разрешением не менее 1,5 – 3 Тесла.
Исследование на классическом аппарате не рекомендуется проводить при наличии выраженной клаустрофобии или избыточном весе – более 130 кг. Некоторые открытые установки позволяют провести МРТ без ограничений.
Чтобы получить данные о сосудистых структурах, назначается исследование с контрастированием. При этом вводится специальное вещество. Нужно помнить о возможном наличии аллергии. Если таковая имеется, скажите об этом специалисту.
Рентген используется для того, чтобы выявить костные патологии в позвоночнике. Это рутинное исследование назначается при любом подозрении на остеохондроз. Снимки выполняют в нескольких проекциях. Это позволяет посмотреть состояние множества отдельных зон при радикулите.
ЭМГ или миография позволяет получить данные об активности ваших мышц в состоянии покоя или при движении.
В дополнение к МРТ, может быть назначена томография.
Все методики назначаются только после обследования у специалиста.
Как определить наличие радикулита самостоятельно?
Есть несколько простых признаков, по которым можно диагностировать заболевание. В положении ровно на спине попробуйте поднять одну ногу. Если это не удается, или ощущаются пострелы, это однозначно признак патологии.
Когда вы не можете достать руками до пола или при этом возникают боли в пояснице, это тоже будет косвенным симптомом.
Самостоятельно не нужно ставить диагноз – лучше обратиться к врачу.
Заниматься самолечением при патологии позвоночника опасно – это может привести к инвалидности.
Лечение поясничной радикулопатии
Любое лечение будет производиться в зависимости от причин и стадии патологического процесса.
Существует острая или хроническая стадия.
Если говорить о причинах, то они могут быть, либо воспалительными, когда увеличивается в объеме нервный корешок, либо дискообусловленными. В последнем случае, наблюдается протрузия и грыжевое выпячивание. Оно сдавливает нерв, вызывает болевые ощущения.

Общая система лечения включает следующие этапы:
- При проявлении острой симптоматики нужно соблюдать постельный режим;
- Назначаются препараты для устранения воспаления, устранения спазма в мышечной ткани;
- Процедуры физиотерапевтические и вытяжение позвоночника проводят только при отсутствии противопоказаний;
- Выполняют упражнения, которые позволят улучшить состояние мышечной ткани, кровоснабжение;
- Возможно применение корсета.
Первая помощь в случае приступа радикулопатии: придать человеку удобную позу. Чаще это поза эмбриона – положение на боку, конечности согнуты. Дать противовоспалительный препарат, например, ибупрофен. Можно применять сухое тепло, мазь с диклофенаком.
Какой врач лечит радикулит?
При появлении первой симптоматики, стоит обратиться к врачу-неврологу. При отсутствии такого, первую помощь может оказать терапевт, педиатр или врач общей практики. Процедуры будет выполнять врач реабилитолог, а восстанавливать осанку – ортопед.
Основными препаратами для лечения радикулопатии являются нестероидные средства или НПВС. Они устраняют начало воспалительного процесса и помогают снять отеки.
Внимание! У подобных лекарств часто проявляются побочные эффекты. Они влияют на желудочную систему, вызывают язвы и эрозии. В некоторых случаях возможны опасные кровотечения.
Поэтому препараты нельзя применять длительно у мужчин и у женщин. Перед использованием, важно выяснить, нет ли обострения гастрита, была ли язвенная болезнь ранее.
Если анамнез отягощен, применяются гастропротективные препараты: омепразол, пантопразол. Прием НПВС назначается ограниченно и строго после приема обволакивающей пищи. При необходимости проводится гастроскопия для контроля состояния слизистой желудочного тракта.
Когда обострение радикулита возникло резко, то можно использовать медикаменты:
- Ибупрофен;
- Диклофенак;
- Нимесулид.
При дальнейших симптомах поясничного радикулита, врач может назначить гормональные препараты, блокады.
Чтобы ослабить боли, можно пользоваться препаратами и в других формах.
Применяют мази и крема. Среди них можно отметить Диклофенак, Naйз Гель.
Используют мази на основе змеиного яда под названием Випросал. Она позволяет улучшить кровообращение в зоне нанесения, при этом оказывает раздражающее воздействие и может дать побочные реакции.
Могут назначаться инъекции НПВП и других средств в виде растворов. Процедура производится только при проявлении сильнейших болей.
Чтобы уменьшить боль, применение находят Новокаин, Лидокаин. Они используются в виде местных примочек.
Если говорить о миорелаксантах при поясничном радикулите, то тут используются Баксолан, Сирдалуд. Они обладают некоторыми побочными эффектами, может наблюдаться излишнее расслабление мышц. Препараты назначаются обычно перед сном. Курсовой прием составляет 14 – 21 день.
Интересную информацию о лечении патологии можно посмотреть здесь
Применение такого метода для лечения поясничного радикулита оправдано только когда присутствуют серьезные показания.
Таковыми будут являться:
- Длительный болевой синдром, который невозможно устранить другими методами;
- Диско генные причины – наличии значительного грыжевого выпячивания;
- Явная деформация позвоночного столба;
- Состояния после травм;
- Нарушение жизненно важных функций и отсутствие функционирования тазовых органов.
Данные симптомы могут быть как абсолютными , так и относительными показаниями к операции. Окончательное решение за врачом и пациентом.
Любое оперативное вмешательство на позвоночнике достаточно серьезно. После него необходима долгая реабилитация и существует ряд жизненных ограничений.
Не стоит доводить процесс до той стадии, когда понадобиться операция.
Если радикулит развивается подострый, наряду с медикаментозным лечением, назначают физиолечение. Используется УВЧ, электротоки, электрофорез для поясницы.

Электрофорез проводят с использованием следующих препаратов:
- Новокаин;
- Смесь фенола, дикаина и адреналина;
- Вирапин.
При остром виде радикулита обычно используется импульсные ультразвуковые технологии. Для уменьшения симптоматики, применяется ультразвук.
Одной из хороших методик при радикулите выступает диадинамическое токовое воздействие. Токопроводящие элементы располагаются на нервных окончаниях, и ток проводится по ним.
Методика для лечения радикулита используется успешно при хроническом течении.
Помните, если пациент находится в остром состоянии, массаж делать нельзя. При обострении это может привести к тяжелым последствиям.
Существует две разновидности проведения массажей при радикулите:
- Общий тип;
- Местный тип.
Первые сеансы выполняются продолжительностью до 20 минут, в дальнейшем могут увеличиваться до часа. В большинстве ситуаций, при возникновении патологии, назначается местный массаж. Цель – восстановление правильной осанки, улучшение циркуляции крови, повышение тонуса мышечной ткани. Завершенный курс поможет устранить симптомы.
Формирование у пациента правильного расположения позвонков осуществляется при помощи медицинского массажа для поясницы. Он эффективен, если будет проводиться каждый день. Интенсивность воздействия при каждом последующем сеансе будет увеличиваться.
Чтобы избежать пагубных воздействий, за помощью обращаться стоит только к профессионалам.
Каждый человек при возникновении какого-либо заболевания пытается использовать народные средства.
При появлении поясничного радикулита, применяют:
- Компрессы и растирания;
- Лечебные ванны;
- Настойки;
- Разогревающие пластыри.
Каждый из методов при радикулите имеет свои достоинства, недостатки. Разогревающие компрессы помогают улучшить кровообращение и снять болевой синдром. Лечебные ванны предусматривают курс, который проводят преимущественно перед сном. Ванны нельзя делать при обострении.

Настойки для принятия внутрь содержат полезные элементы, имеют минимум побочных эффектов и позволяют снять симптомы. Возможны аллергии.
Народные методы можно использовать в составе комплексной терапии после консультации врача. Применять только народное лечение, как самостоятельный метод не рекомендуется. Лучше всего его совмещать с остальными методиками.
Тренажёр при радикулите необходим для профилактики и лечения заболевания. Он достаточно простой и эффективный: можно применять для лечения хронической патологии и в остром периоде, после снятия боли.
Применяется как в медицинских учреждениях, так и в домашних условиях.
При помощи тренажера можно осуществлять воздействие на шейные позвонки, спину, ягодицы при радикулите.
Регулярное применение будет иметь ряд преимуществ:
- Исключается появление дискомфорта при занятиях спортом;
- Улучшается кровообращение;
- Укрепляются мышцы.
Это позволяет применять тренажер для профилактики, снятия симптомов и полного устранения заболевания.
По мнению большинства экспертов, Древмасс является самым надежным и безопасным методом восстановления правильного мышечного тонуса.
Действие тренажера основывается на трех принципах, необходимых для здоровья спины.
Это хорошее кровообращение, правильный поддерживающий мышечный корсет и вытяжения, для поддержания эластичности позвоночного столба.

Все упражнения следует выполнять после просмотра видео инструктажа.
Применение при радикулите можно посмотреть на видео:
- Вы все еще не знаете, как убрать болевые ощущения при радикулите?
- Постоянно мучают серьезные боли?
Ответ прост – применяйте тренажер Древмасс!
Он устранит симптомы и причину заболевания, без операции и медикаментов. Методика является запатентованной и уникальной. Отлично подходит для многих людей с проблемами спины и позвоночника.
Применять тренажер можно как у взрослых, так и у детей. Просто подберите правильный размер – по росту ребенка.
Посмотрите отзывы на следующем видео
Или закажите тренажер на нашем сайте (тут).
Помните! Занимайтесь для того, чтобы поддерживать позвоночник в тонусе и предупредить развитие заболевания.
Это поможет избежать серьезных нарушений в организме и сохранить здоровье.
С наилучшими пожеланиями!
Ваша команда Drevmass
Читайте также: