Катетеры для операций на позвоночнике
- Операции на позвоночнике от атланто-окципитального сочленения до копчика.
- Могут выполняться ортопедами или нейрохирургами, в зависимости от опыта.
Могут быть приблизительно разделены на четыре категории
- декомпрессии спинного мозга и нервов
- стабилизация или коррекция деформаций позвоночника
- удаление опухолей
- травма.
- Могут выполняться у пациентов всех возрастов с любым состоянием здоровья. Часто включая детей по поводу сколиоза, взрослые молодого и среднего возраста с декомпрессивными операциями, и пожилых пациентов с дегенерациями костей или заболеваниями суставов, нуждающимися в стабилизации.
- Большинство операций выполняют в положении лицом вниз, хотя есть передние и боковые доступы. При некоторых операциях пациентов приходится поворачивать в процессе их выполнения.
- Доступ к дыхательным путям во время операции будет ограничен, поэтому необходимо все тщательно прификсировать до ее начала.
- Избыточное внутригрудное и внутрибрюшное давление вследствие неправильного положения пациента будут отрицательно сказываться на вентиляции и кровообращении. Положение пациента необходимо тщательно проверить.
- Из-за непростых хирургических доступов кровопотеря может быть значительной и трудноконтролируемой. Хороший сосудистый доступ, точный мониторинг жидкостного баланса и замещения должны быть установлены до начала операции.
- При длительных процедурах необходимо активное предупреждение теплопотерь.
- Во время операции может потребоваться оценка функций спинного мозга.
Для минимизации осложнений, приведенных ниже, следует применять специально созданные матрацы, не ограничивающие движения грудной клетки и живота (например, монреальский матрац).
- Давление на живот передает давление на диафрагму и повышает внутригрудное давление, которое, в свою очередь, снижает торако-пульмональную податливость. Это может привести к ателектазированию базальных отделов и надобности в повышении давления вдоха, особенно у пациентов с ожирением.
- Повышенное внутрибрюшное давление гак же сдавливает вены и снижает венозный возврат, что может вести к гипотензии или повышению венозной кровоточивости в зоне операции.
- При любых больших операциях рекомендуется точная оценка кровообращения при помощи инвазивного артериального мониторинга и установленного мочевого катетера.
- Большие спинальные операции могут быть относительно противопоказаны пациентам с ожирением и тяжелыми заболеваниями ССС.
- Периферические зоны сдавления особенно опасны при положении лицом вниз. Для защиты всех таких зон обязательно нужно использовать подушки и силиконовые прокладки. Необходимо убедиться в том, что не ущемлены молочные железы и гениталии. Во время длительных операций может быть необходимо каждый час поворачивать конечности и голову во избежание застоя периферического кровообращения и развития пролежней. Особое внимание следует уделить носу, щекам, локтям, коленям и лодыжкам.
Анестезия
План пробуждения должен быть выработан заранее на основе опыта данной клиники. Длительные операции, особенно сопровождающиеся значительной кровопотерей, а также большие педиатрические операции потребуют ведения послеоперационного периода в условиях БВЗ. Некоторым пациентам после операции требуется респираторная поддержка.
Надежность венозного доступа жизненно важна. Доступ к канюле может быть затруднен, в связи с чем рекомендуется применение удлинителей капельниц. Если доступ затруднен, а также если возможна значительная кровопотеря или во время операции или после нее потребуется постоянная инфузия препаратов (ТВА, АКП), устанавливают две канюли.
Выбор анестетика диктуется персональным опытом, но большинство предпочитают внутривенную индукцию с мышечными релаксантами и опиоидами дополнительно. Часто применяются и низкопоточная ингаляционная анестезия, и ТВА. Короткодействующие препараты предпочтительны для обеспечения быстрой оценки неврологических функций в конце операции.
У пациентов с параплегией или другими большими зонами денервации мышц следует избегать применения суксаметония.
Доступ к дыхательным путям с началом операции, вероятно, будет ограничен, в связи с чем целесообразно для оротрахеальной интубации применять армированные трубки. Пациентов с нестабильной шеей вследствие травмы или ревматоидного артрита можно интубировать в сознании, с применением оптоволоконной техники или ручной линейной стабилизации, в зависимости от степени нестабильности. Трубка должна быть уложена вокруг лица, без прилежания к коже выступающих соединений. Во избежание истечения секретов на подушку полость рта можно затампонировать, а трубку укрепить липким пластырем или пленкой. Внимание к деталям и применение мягких прокладок жизненно важно для предупреждения возникновения зон сдавления.
В некоторых центрах предпочитают, чтобы пациент в сознании сам занял правильное положение, с целью минимизации проблем сдавления. При этом используют региональную анестезию с седацией, не требующей поддержки дыхательных путей.
При операциях, соображения о положении пациента во время которых изложены выше, большинство пациентов будут плегированы, на ИВЛ. До начала операции следует убедиться, что вентиляция адекватна, без избыточного давления при вдохе, поскольку единственным способом разрешения проблемы, которая может случиться во время операции, будет возврат в положение на спине. Когда пациент уложен, положение трубки проверяют еще раз.
Кровопотеря может быть массивной, со значительным венозным, трудно контролируемым компонентом. При длительных операциях, включающих установку металлоконструкций на нескольких уровнях, разумно применение селл-сейверов. У всех пациентов должна быть проба крови для определения совместимости, а в отделении переливания должна быть в наличии одногруппная кровь. При более обширных операциях кровь должна быть совмещена, даже если применяется селл-сейвер. Умеренная гипотензия может помочь уменьшить кровоточивость.
Если у недовосполненного пациента обнажаются крупные вены, воздушная эмболия будет потенциально возможным осложнением. Она может манифестировать внезапным сердечно-сосудистым коллапсом и исчезновением кривой ЕТСО2на экране монитора.
Антибиотикопрофилактика будет назначена при любой операции, включающей применение металлоконструкций или костных трансплантатов. Ее состав определяется принятой в клинике практикой.
Тип необходимой анальгезии будет зависеть от объема операции. Малые операции (мини-дискэктомия) можно вести, применяя только НПВС в сочетании с инфильтрацией зоны операции местным анестетиком. После большинства операций потребуются опиоиды. АКП с морфином эффективна после адекватной внутривенной нагрузочной дозы.
Применение региональной анальгезии следует приветствовать в тех случаях, где нет необходимости в неврологической оценке, применение эпидуральной и паравертебральной анестезии пользуется растущей популярностью при больших операциях, таких как коррекция сколиоза. Катетер обычно устанавливает хирург в конце операции, и инфузия местного анестетика или опиатов продолжается после операции несколько дней.
Эффективная послеоперационная анальгезия особенно важна после операций на грудном отделе позвоночника, когда неадекватная анальгезия способна вызвать нарушения функции дыхания. Не следует забывать о применении дыхательной гимнастики и физиотерапии.
Дискэктомия или микродискэктомия
Операция – Иссечение грыжи межпозвонкового диска
Положение – Лицом вниз
Практические рекомендации – Микродискэктомия может быть выполнена амбулаторно
Шейная дискэктомия
Операция – Иссечение грыжи межпозвонкового диска на шейном уровне
Положение – Лицом вниз/ голова на подставке или галотракция
Практические рекомендации – При неврологическом дефиците может быть экстренной
Спинальная фиксация ± декомпрессия
Операция – Коррекция спондилолистеза или спинального стеноза в связи с болями или нестабильностью — часто на нескольких уровнях
Время – 1-2 и по 1 на каждый следующий уровень
Положение – Лицом вниз
Кровопотеря – 500-2000 мл. Совмещают 4 единицы
Практические рекомендации – Обычно пожилые. Возможно взятие трансплантата из таза. Металлоконструкции
Шейная фиксация ± декомпрессия
Операция – Фиксация нестабильной шеи (артриты, травма)
Положение – На спине или лицом вниз. Шейное вытяжение постоянно или в начале
Кровопотеря – 300-1000 мл. Определить группу крови и иметь ее в наличии
Практические рекомендации – Шея может быть очень нестабильной и потребовать волоконно-оптической интубации пациента в сознании
Удаление спинальных опухолей (например, вертебрэктомия)
Операция – Опухоли могут быть первичными или вторичными из любой части позвоночника
Время – 2-6 часов и более
Положение – На спине, лицом вниз или с боковым наклоном
Кровопотеря – Потенциально массивная, совместить 6 единиц, иметь в наличии факторы свертывания
Практические рекомендации – Часто трудные операции с риском значительной кровопотери и неврологического повреждения
Операции по поводу кифосколиоза
Операция – Коррекция значительных деформаций позвоночника Пациенты могут иметь тяжелые системные проблемы, вторичные кифосколиозу
Время – 3-6 часов и более
Положение – На спине и/или лицом вниз
Кровопотеря – Потенциально массивная, совместить 6 единиц, иметь в наличии факторы свертывания
Практические рекомендации – Часто у детей с тяжелыми рестриктивными респираторными заболеваниями и сопутствующими отклонениями. Возможно вовлечение грудной и брюшной полостей. В некоторых центрах применяют мониторинг спинальных нервов. Иногда множество металлоконструкций. Может потребовать ОРИТ для ИВЛ после операции
Восстановление перелома позвонка
Операция – В связи с неврологическим дефицитом или нестабильностью
Время – 2-6 часов
Положение – На спине и/или лицом вниз
Кровопотеря – 500-2000 мл. Совмещают 4 единицы
Практические рекомендации – Часто в присутствии других серьезных травм (особенно переломов ребер). Может быть в ОРИТ на ИВЛ. Неврологический дефицит часто необратим. NB: суксаметоний может быть противопоказан.
Наш эксперт:

Доктор Ханнс Харцманн, главный врач Олимпийской Сборной Германии по футболу, баскетбольного клуба Бавария Мюнхен. Дипломированный массажист, физиотерапевт, остеопат и хирург - cпециалист по консервативному и минимально инвазимному лечению позвоночника и повреждений мышечно-связачного аппарата. Ранее руководитель отделения хирургии позвоночника Университетской клиники г. Мюнхен Особености: уникальное сочетание специальных знаний и опыта работы с мышечно-связачным аппаратом в качестве практикующего массажиста и остеопата, а так же многолетний опыт проведения операций на позвоночнике в качестве хирурга.
Консервативные методики лечения позвоночника:
Необходимые предварительные исследования:

Для планирования процедуры рекомендуется представить соответствующие данные визуализации отдела позвоночника, подлежащего лечению (шейный отдел позвоночника, грудной отдел позвоночника, поясничный отдел позвоночника) в форме рентгенографии или компьютерной томографии (КТ) или, в идеале, магнитно-резонансной томографии (МРТ). Кроме того, в рамках планирования и перед проведением данного вмешательства в отдельных случаях рекомендуется пройти неврологическое обследование, которое, по возможности, позволит исключить последующие неврологические первопричины (боли). Кроме того, эпидуральное вмешательство с применением катетера не должно проводиться на фоне длительного/постоянного приема препаратов, разжижающих кровь (аспирин, плавикс, клопидогрел, маркумар или т.п.).
Лечение методом эпидуральной катетеризации по Рацу, как правило, осуществляется под так называемой аналгоседацией, проводимой коллегами-анестезиологами. Таким образом, перед осуществлением проводимого вмешательства необходимо составить соответствующий протокол анестезии и, при необходимости, провести дополнительные исследования.
Какие клинические картины в области позвоночника можно успешно лечить с помощью метода так называемой эпидуральной катетеризации?
Эпиневролиз и имплантация эпидурального катетера - это перспективные методы лечения в том случае, если по данным достаточно подробного обследования, причинами (заболевания) являются раздражение нервных корешков за счет их компрессии - например, материалом межпозвоночного диска - или дегенеративных процессов. Поэтому в дополнение к визуализационной диагностике рекомендуется провести дообследование, используя соответствующую схему инфильтрации (так называемой сегментарной перирадикулярной инфильтрационной терапии (ПРТ)). Таким образом можно очень хорошо выявить соответствующие сегменты позвоночника, что позволит достичь наилучшего терапевтического успеха при установке эпидурального катетера. Как правило, терапевтические возможности так называемой эпидуральной катетеризации выходят за рамки всего лишь одного сегмента или нервного корешка. Однако этот вариант возможен только в контексте оказания первичной медицинской помощи и имплантации катетера в первый интервенционный день.

Самой перспективной является имплантация эпидурального катетера при значительных протрузиях или грыжах межпозвоночных дисков, которые не требуют срочного микрохирургического/эндоскопического лечения. С другой стороны, установка эпидурального катетера категорически исключена при постоянных параличах или парестезиях, которые не удалось устранить после проведения ПРТ.
Особенно перспективным является лечение методом эпидуральной катетеризации и при так называемом постнуклеотомическом синдроме. Это боли, возникающие после проведенных операций на межпозвоночных дисках, с образованием соответствующих рубцов или с редицивирующим смещением межпозвоночных дисков, не требующие экстренного и повторного хирургического вмешательства. В данном случае это возможно. С помощью метода так называемой эпидуральной катетеризации можно легко и надежно удалять имеющиеся спайки в процессе так называемого невролиза.
Показания к проведению так называемого эпиневролиза с использованием катетера по Рацу:
Симптоматические протрузии межпозвоночных дисков и грыжи межпозвоночных дисков средней и высокой степени тяжести, сегментарные сужения межпозвоночных отверстий и спинномозгового канала, постнуклеотомический синдром или постдискэктомический синдром.
Как работает так называемый эпиневролиз с использованием катетера по Рацу?
С помощью нижнего эпидурального катетера можно подвести специальный промывочный катетер в спинномозговом канале с миллиметровой точностью, до самой причинной точки компрессии. При этом через отдаленный прокол и специальный мягкий зонд под управлением преобразователя изображений удается успешно продвинуть этот специальный катетер точно до уровня расположения соответствующей проблемы с межпозвоночным диском. При этом обычно возможно подвести и поместить катетер до уровня L1- L 2.
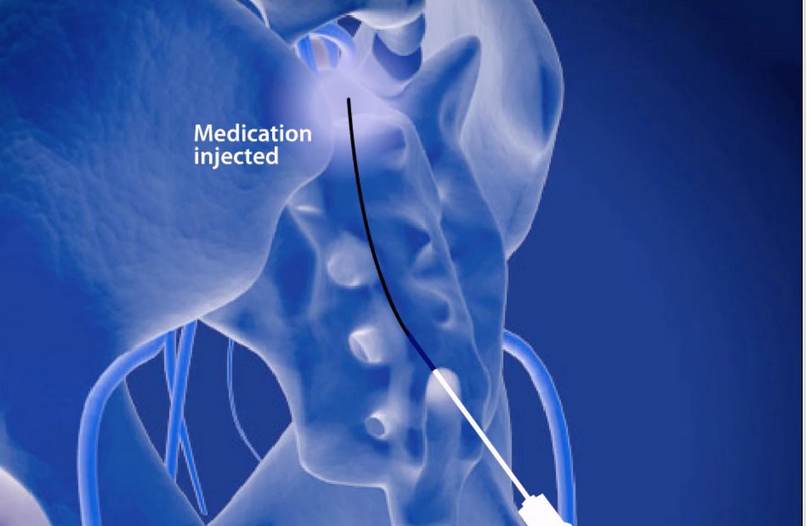
Процедура эпидуральной катетеризации:
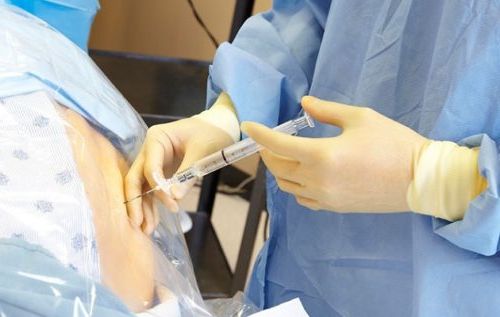
Сразу же после процедуры пациент должен оставаться в постели на протяжении одного-двух часов. Чуть позже можно без проблем вставать (поначалу с помощью медперсонала). Процедура, как правило, стационарная, и поэтому в течение двух суток важно наблюдаться у врача, чтобы предотвратить нежелательное смещение катетера. В первый послеоперационный день катетер осматривается в положении лежа на боку и заполняется в соответствии со схемой его заполнения. На второй послеоперационный день эта же схема повторяется, а затем катетер удаляется. В отдельных случаях может потребоваться удалить катетер уже в первый послеоперационный день из-за воспалительных изменений, а также анатомического сужения во избежание последующего механического раздражения.
После проведения так называемой терапии методом эпидуральной катетеризации пациент в течение 10-14 дней не должен испытывать высоких физических нагрузок. В некоторых случаях рекомендуется носить так называемый ортез для поясничной области. При необходимости следует начинать индивидуальную рекомендованную программу тренировок или реабилитации не ранее, чем через 10-14 дней после проведения вмешательства.
В отдельных случаях через определенный промежуток времени может возникнуть необходимость в повторном проведении эпиневролиза с применением эпидурального катетера для достижения - по возможности - оптимального неоперативного результата.

В целом, с помощью так называемого эпиневролиза и имплантации эпидурального катетера можно с большим успехом лечить протрузии и грыжи межпозвоночных дисков высокой степени тяжести малоинвазивным и только интервенционным путем. Таким образом, можно полностью отказаться от более серьезного хирургического вмешательства, если дело не дошло до сильно выраженного ощущения онемения и паралича. Шансы на успех этой эпидуральной терапии при соответственно хорошем предварительном обследовании и планировании составляют 80-90% для симптомов, описанных в данном тексте.
Индивидуальный профиль риска при проведении так называемого вмешательства с использованием эпидурального катетера ограничивается локальной точкой входа в области крестцового отверстия. Соответственно, речь идет об общем риске заражения хирургической инфекцией, особенность которой состоит в том, что микробы извне могут быть занесены через этот катетер в эпидуральное пространство. А значит, в отдельных случаях перед проведением интервенционного вмешательства может потребоваться проведение терапии антибиотиками широкого профиля.
Ключевая информация: эпидуральный катетер по методу Раца
- Показания к проведению эпидуральной катетеризации по Рацу:Хроническая боль в спине и седалищная боль вследствие ущемления нервов, грыжи межпозвоночного диска, радикулопатии (заболевание корешков спинномозговых нервов), эндоскопический осмотр эпидурального пространства
- Пребывание в стационаре: 2 дня, 3 ночи (4 инъекции)
- Реабилитация: Ограничение веса: 1 неделя -10 кг, 4 недели - 20 кг, физиотерапия
- Анестезия: Только местное обезболивание
- Мобилизация: Спустя 1 час после операции
- Принятие душа возможно: через 1 день после операции
- Продолжительность нетрудотоспособности: 1 неделя
- Занятия активными видами спорта: Плавание или бег спустя 3 недели после операции
- Литература по эпидуральной катетерной терапии
Что такое эпидуральная катетаризация по методу Раца?
Эпидуральный катетер по методу Раца- это инъекция (или серия инъекций) в позвоночник для лечения хронических болей в спине. Инъекция делается четыре раза в течение двух дней в стационаре.
Зачастую такая боль возникает по причине образования рубцовой ткани после хирургического вмешательства, грыжи межпозвоночного диска и заболеваний седалищного нерва.
Данное инъекционное лечение позволяет достичь быстрого и эффективного ослабления хронической боли и дискомфорта в поясничном отделе позвоночника без открытого хирургического вмешательства.
Заявление:
Эпидуральная катетеризация по методу Раца является эффективным методом облегчения боли в пояснице и седалищной боли.
Показания к проведению эпидуральной катетеризации по методу Раца
Уменьшение размера грыжи межпозвоночного диска при помощи эпидурального катетера по методу Раца
Существует несколько заболеваний, являющихся причиной сильной седалищной боли, отдающей в ногу или даже в стопу. Одна из самых важных причин грыжа поясничного отдела позвоночника. В таких случаях эпидуральная катетеризация по методу Раца может помочь снизить боль без хирургического вмешательства на позвоночнике. Главное преимущество при этом - отсутствие травм мягких тканей: эпидуральная катетеризация по методу Раца является надежным методом, не затрагивающим чувствительную область спинного мозга.
Специальный зонд вводится в позвоночный канал только через кожу и естественные разрезы у основания позвоночника.
Исследование эпидурального пространства спинного мозга с помощью эндоскопической диагностики
При помощи эпидурального катетера по методу Раца можно проводить не только качественное лечение, но и точную диагностику. В этом случае зонд может быть использован для управления инструментами, включая эндоскопические камеры диаметром в несколько миллиметров в пределах эпидурального пространства поясничного отдела позвоночника с целью визуального исследования причин болей в спине. Данный метод диагностики дает точное представление о расположении болезненного воспаления, межпозвоночной грыжи, стеноза позвоночного канала с защемления нервов.
Терминология эпидуральной катетеризации по методу Раца
- Острая боль при протузии или грыже межпозвоночного диска.
- Острая хроническая боль от раздражения нервных корешков
- Пост-нуклеотомический синдром – боль после операции
- Постоперационное рубцевание или фиброз
- Раздражение нервных корешков от механического воздействия
- Гипертрофирование тканей, окружающих спинной мозг либо костный артроз
Как врач может определить, подходит ли Вам лечение при помощи эпидурального катетера по методу Раца?
Данный метод лечения подходит лишь в случаях острой хронической боли. Для его проведения пациент должен иметь негативный опыт консервативного лечения болей в спине, составляющий не менее трех месяцев.
В некоторых случаях эпидуральный катетер по методу Раца может так же помочь после успешной микрохирургической операции по декомпрессии нервов, после которой могут остаться болезненные послеоперационные рубцы либо раздражения непосредственно вблизи спинного мозга.
Обследование МРТ подтвердит, либо опровергнет наличие раздражения нервных корешков. В целях безопасности инфильтрация должна быть проведена как минимум спустя шесть недель после последней эпидуральной инъекции.
Как проходит эпидуральная катетеризация по методу Раца
Как правило эпидуральная катетеризация по методу Раца проводится под местной анестезией. Пациент лежит на животе. Таким образом можно избежать рисков общего наркоза. Катетер остается в спинномозговом канале в течение двух дней, во время которых производится четыре введения медикаментов. В это время пациент может нормально двигаться и не ощущать боли. Гибкий катетер оснащен микроскопическим зондом, что помогает проводить точное освобождение и восстановление нервных корешков. Под местной анестезией он направляется к нужному месту по свободному пространству, которое окружает спинномозговой канал. Через введенный в позвоночный канал под рентгеновским контролем тонкий катетер к пораженному нервному корешку подаются специальные лекарственные растворы, обладающие рассасывающим, противовоспалительным и предотвращающим отечность действием.
В результате наступает контракция ткани, которая сдавливает нервный корешок. Таким образом, нагрузка на корешок снижается и устраняется основная причина возникновения боли.
Реабилитация после эпидурального катетера по методу Раца
- Избегать тяжелых нагрузок (максимум 10 кг) в течение одной недели
- В течение четырех недель разрешается поднимать максимум 20 кг.
- Избегать занятий спортом, в особенности оказывающих воздействие на позвоночник в течение трех месяцев (напр. гольф)
Процедура занимает 30-60 минут. Уже через час пациент может подняться. Однако нахождение в стационаре длится еще несколько дней. В течение этого времени проводится еще четыре аналогичных процедуры для введения медикаментов. Это необходимо для достижения максимальных результатов. При необходимости устранения дополнительной рубцовой ткани через несколько месяцев может потребоваться дополнительная инъекция.
Преимущества эпидурального катетера по методу Раца
В каких случаях Ваш специалист по заболеваниям позвоночника вынужден подобрать альтернативное лечение?
- Ревматизм
- Опухоли и неоплазмы
- Вертебральный перелом
- Стеноз позвоночного канала
- Дисфункция мочевых путей, половая дисфункция
- Заметная неврологическая симптоматика (онемение, паралич, упадок сил)
Эпидуральный катетер по методу Раца - это процедура, во время которой уменьшается сама грыжа и таким образом снижается давление на нервные корешки. Катетер имеет специальную форму и материал, которые способствуют его продвижению без повреждения его окружающих тканей, что сводит риски осложнений до минимума. Данный метод подходит в случаях неудачного микрохирургического лечения (открытая хирургия позвоночника). В зависимости от обстоятельств при помощи введения различных химически активных веществ мы достигаем осмотический эффект и снимаем раздражение нервного волокна.
Область, окружающая позвоночник довольно чувствительна по причине высокой плотности ее нервной ткани.
Образование рубцов после открытой операции на спине может привести к хроническому воспалению и потере ее функций, что являет причиной новых проблем. В таких случаях образовавшиеся рубцы могут быть удалены путем дополнительного воздействия ферментами, ускоряющего заживление тканей спинного мозга и пораженных нервных корешков.
Возможности и границы эпидуральной катетеризации по методу Раца
Возможности: При помощи эпидурального катетера по методу Раца можно вылечить межпозвоночную грыжу, а так же другие заболевания позвоночника, когда физиотерапия и открытая операция не принесли желаемого результата.
Границы: Такие сложные структурные повреждения как, например, дегенерация позвоночного диска с костными шпорами (остеофит), стеноз позвоночного канала, спондилолистез, дегенерированные диски и др. требуют проведения малоинвазивного (эндоскопического) вмешательства. Если Вам необходима информация об эффективном малоинвазивном лечении, пожалуйста, свяжитесь с нами.
Рекомендации к малоинвазивному лечению
При наличии межпозвоночной грыжи зачастую возникают хронические боли и потеря функций нервов.
Осложнения и побочные эффекты эпидуральной катетеризации по методу Раца
Данные проблемы могут быть устранены при помощи инъекции 10% солевого раствора во время эпидуральной катетеризации по методу Раца. Данный метод способствует устранению жидкости из грыжи, тем самым уменьшая объем и давление на окружающие ткани нерва. Кроме того, данная процедура имеет противозастойный эффект болезненных воспалений нервных корешков. Стоит заметить, что существуют точные клинические доказательства того, что эпидуральный катетер по методу Раца является эффективным методом лечения радикулопатии, обусловленной поражением нервных корешков или хронической боли в спине.
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.

Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
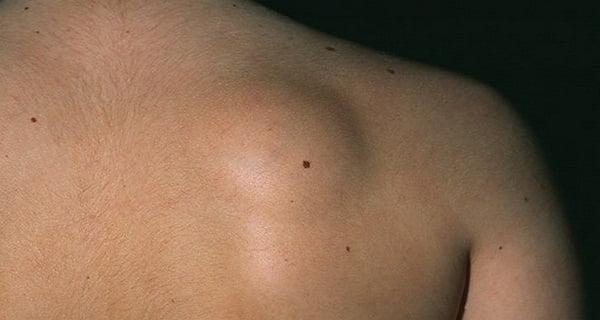
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
- Операция по удалению атеромы представляет собой иссечение кистозной капсулы, липосакцию или лазерное выжигание.
- Оперативное вмешательство по выпрямлению спины заключается в коррекции искривленного уровня и задней фиксации позвоночника внутренней опорной металлоконструкцией.
- Грыжевое выпячивание ликвидируют при помощи декомпрессионной микродискэктомии, эндоскопии или нуклеопластики.
- Разрушенные позвонки восстанавливают путем цементопластической коррекции или, если разрушение серьезное, путем трансплантации костного материала и установки металлических стабилизаторов.
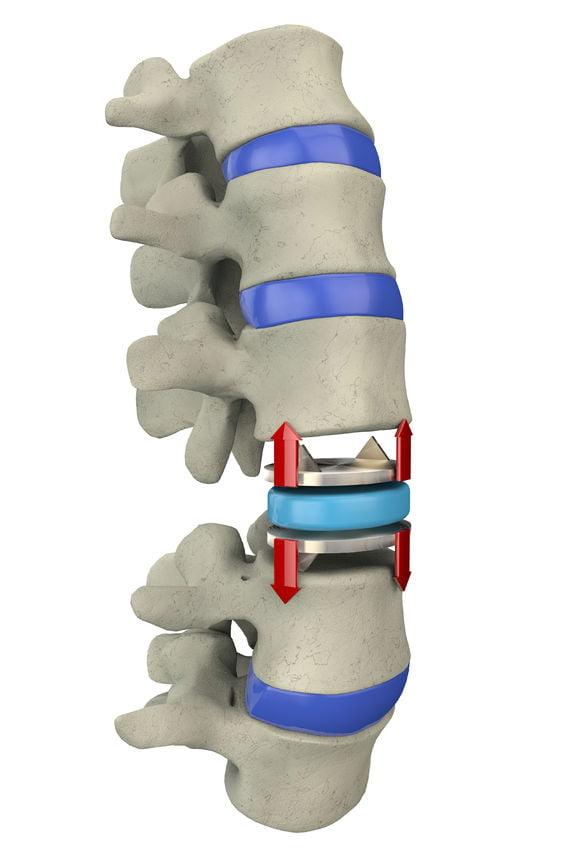
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.

Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
- Местное анестезиологическое пособие возможно при незначительной патологии и/или миниинвазивной операции (эндоскопической, пункционной, пр.), при этом его могут комбинировать с седацией. Седативные компоненты вводят капельным путем в вену.
- Общий наркоз, по большей мере эндотрахеальный, применяется, как правило, при микрохирургии и открытых вмешательствах на позвоночнике. В момент операции пациент будет погружен в состояние глубокого хирургического сна.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
- предельно минимизируют степень травматичности;
- обеспечивают экстраточность проводимых манипуляций;
- сокращают до минимума риски последствий;
- значительно уменьшают сроки госпитализации;
- способствуют быстрому послеоперационному восстановлению.
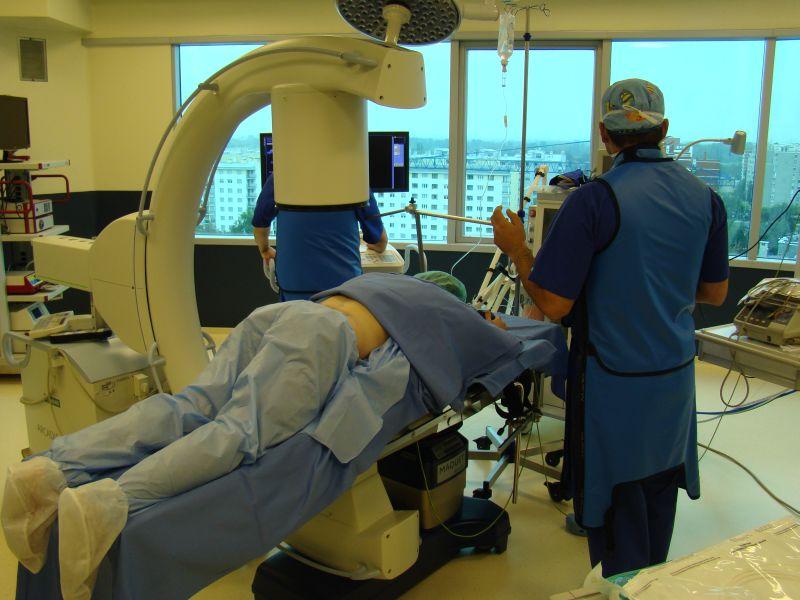
Во время хирургии.
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
Швы и шрам на спине после операции
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
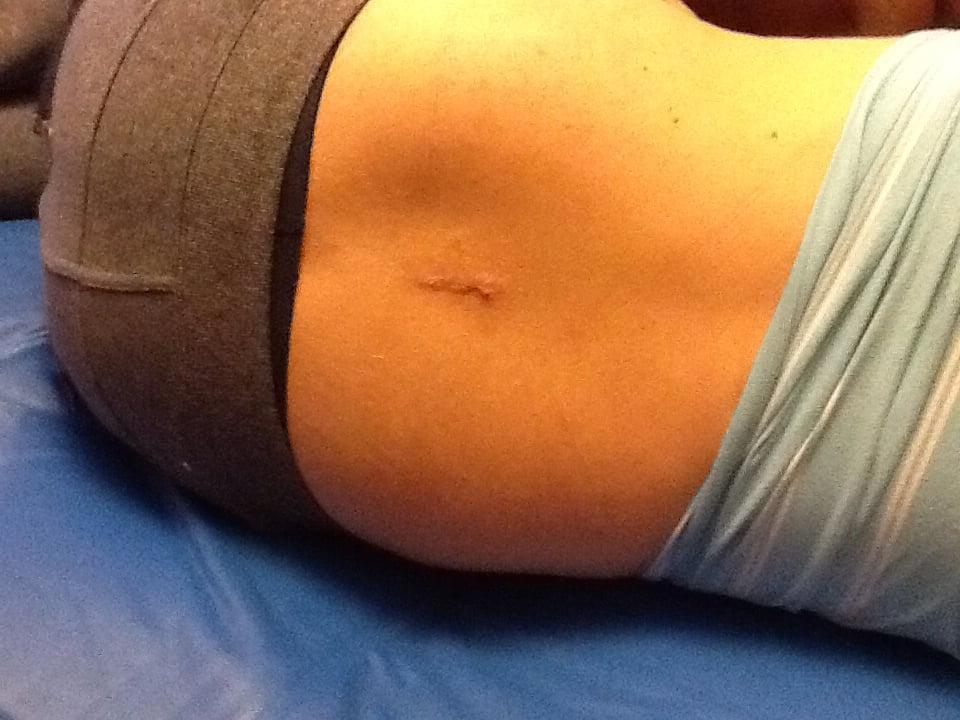
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
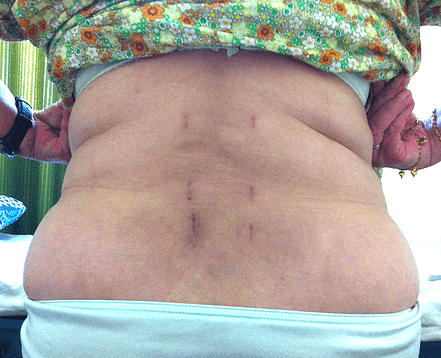
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
- медленно протекающие в организме репаративно-регенерационные процессы вследствие индивидуальной специфики организма человека;
- некорректно выполненная процедура хирургического лечения (травма инструментами спинного мозга, нервно-сосудистых структур, неправильная резекция той или иной анатомической единицы, неверная постановка имплантата или трансплантата и др.);
- некачественная реабилитация (несоблюдение в точности всех ограничений и лечебных мероприятий, форсирование нагрузок, долгое использование или преждевременная отмена корсета и других ортопедических изделий, пр.);
- выход из строя (поломка, трещина, разбалтывание и т. д.) имплантированного устройства, если применялась стабилизирующая операция;
- рецидив основной патологии или развитие вторичных заболеваний (стеноз, артроз, нестабильность позвонков и др.).
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
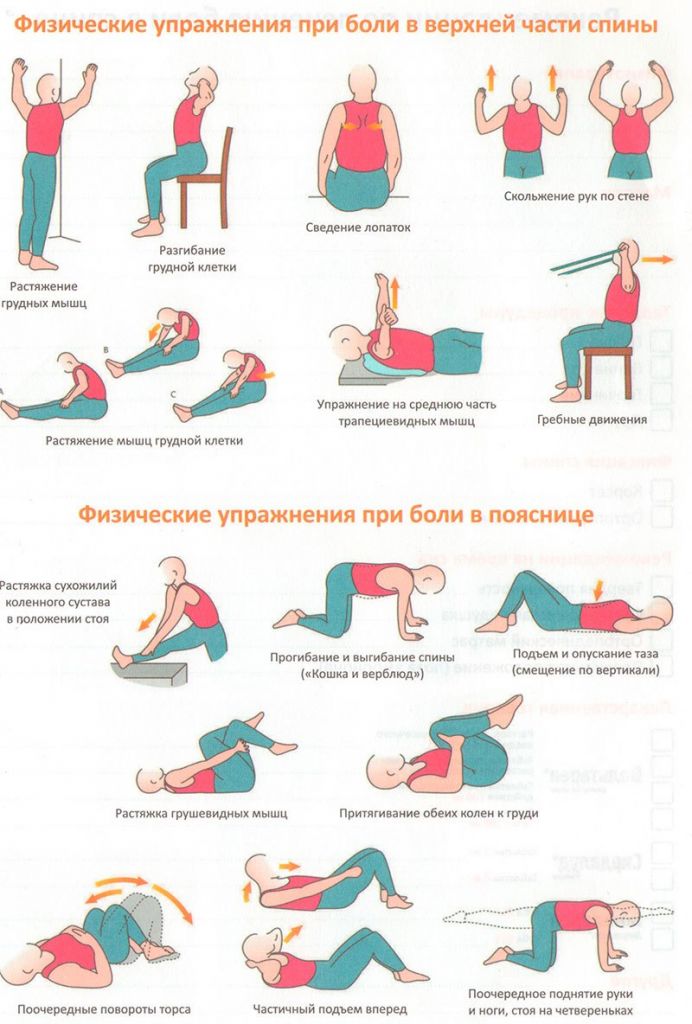
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.

Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.
Читайте также:


