Кишечник не работает после травмы позвоночника
Нарушения дефекации являются наиболее серьезными нарушениями со стороны ЖКТ у больных со спинальной травмой, выявляемые у всех пациентов и в значительной степени определяющие качество их жизни. Уровень поражения спинного мозга в значительной степени определяет характер нарушений дефекации.
Повреждение выше T1 характеризуется замедлением транзита по кишечнику в целом, тогда как повреждение ниже этого уровня изменением скорости транзита не сопровождается, хотя пассаж ниже илеоцекального клапана замедляется.
Возникающие затруднения дефекации связаны с дискоординацией работы сфинктеров в связи с потерей синергизма работы гладкой мускулатуры и тазовых мышц, обусловленном нарушением нисходящего контроля со стороны ЦНС.
При повреждении по типу синдрома верхнего мотонейрона возможны различные варианты нарушений моторики толстой кишки, но в целом она замедлена.
Повреждение по типу синдрома нижнего мотонейрона, связанное с повреждением cauda equina и/или тазовых нервов, приводит к нарушению парасимпатической поддержки толстой кишки и утрате рефлексов, связанных со спинным мозгом. Пропульсивная перистальтика в этом случае определяется лишь сегментарной активностью толстой кишки.
Синдром верхнего мотонейрона при повреждении выше cauda equina характеризуется нарушением произвольного контроля над наружным анальным сфинктером и невозможностью эффективно повысить внутрибрюшное давление. Тонус наружного анального сфинктера повышен. Чувствительность со стороны слизистой оболочки прямой кишки нарушена. Дефекация может быть вызвана раздражением слизистой оболочки анального канала пальцем или суппозиториями. Эти манипуляции вызывают расслабление внутреннего и наружного сфинктеров и перистальтику прямой кишки через стимуляцию тазовых нервов. Если при этом расслабление наружного анального сфинктера не происходит, эвакуация содержимого будет невозможной или неполной. В этом случае требуется пальцевое опорожнение ампулы прямой кишки или применение клизм.
Повреждение ниже cauda equina проявляется нарушениями по типу синдрома нижнего мотонейрона. Тонус тазовых мышц и внутреннего анального сфинктера снижены и не реагируют на повышение внутрибрюшного давления. Утрата парасимпатического контроля над работой аноректальной зоны приводит к дальнейшему снижению тонуса нижнего анального сфинктера и недержанию кала. Снижена рефлекторная перистальтика. Необходимо опорожнение прямой кишки во избежание недержания.
При полном повреждении в торакальной области наблюдается нарушенный ответ на растяжение толстой кишки. В ответ на растяжение водой развивается гиперрефлексия.
При повреждении выше L1 снижен комплаенс левой части толстой кишки.
При нарушении выше T5 поражается также правая часть. Снижение комплаенса ведет к функциональной обструкции, замедлению транзита и растяжению кишки, метеоризму и дискомфорту. Это подтверждает, что регуляция со стороны ЦНС необходима для нормального функционирования кишечника.
Коррекция нарушений дефекации
Коррекция нарушений дефекации представляется весьма сложной проблемой. Хотя это и не доказано, но характер питания может иметь значение для коррекции аноректальных нарушений у пациентов со спинальной травмой. В частности, это касается увеличения объема воды и пищевых волокон, что часто применяется у пациентов с запорами без неврологической патологии, однако эффект применения пищевых волокон при спинальной травме не доказан. Их прием тем не менее может быть полезен для умягчения стула. Иные чем пищевые волокна средства, смягчающие стул без увеличения его объема, не оказывают эффекта на кишечную моторику. Применение таких препаратов, как сенна и бисакодил, связано с риском побочных эффектов и развития невосприимчивости. Осмотические средства, как лактулоза, могут приводить к схваткообразным болям.
Очистительные клизмы могут применяться, если иные методы оказываются неэффективными, однако возможно развитие зависимости, травма и развитие автономной дисрефлекии.
Прокинетики оказывают эффект, однако цизаприд, эффективность которого была показана, может вызывать сердечные аритмии при длительном применении и в настоящее время снят с производства. Эффективность иных прокинетиков в настоящее время требует изучения.
Пациенты с синдромом верхнего мотонейрона могут развить ректоколический рефлекс для обеспечения дефекации. Пальцевая стимуляция вызывает рефлекторную ректальную перистальтику. Интактный ректоанальный ингибирующий рефлекс вызывает расслабление внутреннего анального сфинктера и дефекацию. Ректальная чувствительность снижена, однако регулярная дефекация ожидаема. Данные аноректальной манометрии позволяют идентифицировать пациентов со спинальной травмой, которые будут отвечать рефлекторной дефекацией при низком ректальном объеме. Эти пациенты требуют программы ведения толстой кишки, которая позволит обеспечивать пустоту в прямой кишке, чтобы снизить частоту недержания. Необходимо регулярное опорожнение кишечника, чтобы избежать запора.
В ряде исследований было показано, что на фоне пальцевой стимуляции у пациентов со спинальной травмой происходило увеличение частоты перистальтических волн, измеренных в области нисходящего отдела толстой кишки, по данным М.А. Korsten (2007), от 0 в базальном состоянии до 1,9 (±0,5/мин). Средняя амплитуда перистальтического сокращения составила 43,4±2,2 мм рт. ст. Данный феномен сопровождался и ускорением выхода бариевой смеси по толстой кишке. Исследование показало, что пальцевая стимуляция не только расслабляет анальный сфинктер, но также стимулирует перистальтику кишки.
У пациентов с синдромом нижнего мотонейрона имеет место арефлексия и пониженный тонус сфинктеров. В этой ситуации представляется важным сохранить консистенцию стула. Так как местный рефлекс для опорожнения стула недостаточен и формируется резервуар с калом, этим пациентам требуется принудительное опорожнение прямой кишки.
Впервые такой стимулятор был применен при спинальной травме в 1976 году, и с тех пор имплантация была проведена более 300 пациентам, в первую очередь для стимуляции опорожнения мочевого пузыря.
R.P. McDonagh и соавт. в 1990 году применили данный метод к 12 пациентам с полным супраканальным повреждением спинного мозга в целях стимуляции дефекации. Для этого был установлен стимулятор Brindley-Finetech (sacral anterior root stimulator). Время от травмы до имплантации составило от трех месяцев до шести лет. В результате у шести пациентов наблюдалась полное опорожнение прямой кишки и не требовалось дополнительное мануальное пособие, и у всех, кроме одного пациента, время опорожнения кишечника было значительно уменьшено. При этом ни у одного пациента не было запора.
Стимуляция осуществлялась на уровне S2—S4. Эффект различался у разных больных не только по степени выраженности ответа. Была показана необходимость подбора режима, а также выбор оптимального набора нервов для стимуляции. Так, в целом изолированная стимуляция на уровне S2 оказывала умеренный эффект, а изолированная стимуляция S5 – максимальный при наилучшем эффекте в случае стимуляции всех трех пар путей. В исследовании R.P. McDonagh и соавт. оптимальным была стимуляция всех трех пар у 9 из 12 пациентов, у одного – только S3, а у двух – S3 и S4.
Колостомия [2] может быть альтернативой у пациентов, у которых не удается иными способами добиться эффекта. В ряде случаев это может повысит качество жизни, однако риск проведения операции может оказать неприемлемым для больных со спинальной травмой. Следует, однако, заметить, что проведенное F.A. Frizelle и соавт. исследование показало, что пациенты с колостомией в целом не считают качество своей жизни существенно нарушенным.
Аноректальная манометрия позволяет идентифицировать характер нарушений. При сохранении ректального комплаенса [3] и рефлекторно расслабленного сфинктера возможна пальцевая стимуляция рефлекса дефекации. Пациенты с высоким ректальным комплаенсом могут потребовать регулярной мануальной эвакуации. Пациенты с повышенным ректальным и сфинктерным тонусом, возможно, имеют высокое повреждение, что требует уточнения характера нарушений.
Таким образом, повреждение спинного мозга приводит к нарушению акта дефекации. Характер этих нарушений зависит от уровня повреждения. Диетотерапия и применение лекарственных препаратов у этих пациентов имеют вспомогательный характер. Основными мероприятиями на сегодняшний момент могут быть: стимуляция дефекации воздействием на слизистую оболочку прямой кишки (пальцевая или суппозиториями) в случае повреждения выше cauda equina, принудительное опорожнение прямой кишки в случае повреждения ниже cauda equina. Перспективным в первом случае является применение электростимуляции. Колостомия является крайней мерой. Очевидно, что проблема реабилитации больных с нарушенной дефекацией требует дальнейшей разработки.
[1] Бельмер Сергей Викторович - доктор медицинских наук, профессор кафедры ГОУ ВПО РГМУ.
[2] Колостомия (colostomia; коло- +греч. stoma отверстие) хирургическая операция: наложение свища на ободочную кишку. [Прим. Paralife].
[3] В медицине комплаенс - показатель растяжимости ткани. [Прим. Paralife].

Остеохондроз и кишечник – как влияет это коварное заболевание на пищеварительный тракт и может ли оно становится причиной развития соматических патологий, таких как колит, болезнь Крона, синдром раздраженного кишечника и т.д. Поговорим об этом в предлагаемой вашему вниманию статье.
Тесным образом между собой связаны поясничный остеохондроз и кишечник, поскольку в этом отделе позвоночника выходят корешковые нервы, отвечающие за иннервацию данного отдела пищеварительного тракта. За функционирование тонкого и толстого кишечника отвечают последний грудной (Т12) и первые два поясничных (L1-L2) корешковых нервов. Но это не означает, что только при поражении данных межпозвоночных дисков может наблюдаться нарушение работы кишечника.
Дело в том, что все корешковые нервы образуют пояснично-крестцовое нервное сплетение. Из его толщи выходят ветви, которые иннервируют слизистую, мышечную и серозную оболочки. Поэтому при развитии пояснично-крестцового остеохондроза на уровне L5-S1 могут возникать самые разнообразные нарушения работы пищеварительного тракта.
Наиболее часто при остеохондрозе поясничного отдела кишечник функционирует неправильно: происходит сбой в алгоритме перистальтики. Начинают скапливаться кишечные газы. Они расширяют внутренний просвет кишки, что в еще больше степени снижает интенсивность перистальтики. В ответ на это начинается спастическое сокращение мышечного слоя кишечника. Возникает острый болевой синдром, который провоцирует диарею. Это состояние называется синдром раздражённого кишечника. Опытные гастроэнтерологи связывают его возникновение напрямую с поражением межпозвоночных дисков в пояснично-крестцовом отделе позвоночника.
О том, какие еще нарушения в работе кишечника могут возникать при поясничном остеохондрозе и как они проявляются, можно прочитать в предлагаемом материале.
Влияет ли остеохондроз на кишечник
Для того, чтобы ответить на вопрос о том, влияет ли остеохондроз на кишечник, необходимо ознакомиться с физиологией этого отдела пищеварительного тракта. Итак, кишечник подразделяется на три условных отдела:
- тонкий – обеспечивает переработку поступивших пищевых веществ и их всасывание в кровь (здесь также вырабатываются некоторые клетки иммунной системы);
- толстый – отвечает за всасывание воды, здесь также вырабатывается витамин К, отвечающий за анаэробное дыхание полезной микрофлоры и участвующий в формировании системы свертываемости крови;
- прямая кишка – здесь происходит формирование каловых масс и их эвакуация через прямой проход.
Кишечник сформирован тремя базовыми слоями: слизистая оболочка, мышечный слой, создающий поступательные движения перистальтики и серозная оболочка, которая окружена брыжейкой.
Функционирование кишечника регулируется вегетативной нервной системой. Основное управление осуществляется через пояснично-крестцовое нервное сплетение:
- во все слои кишечника поступают нервные импульсы, которые запускают моторику и перистальтику;
- в слизистую оболочку поступает нервный импульс, запускающий процесс всасывания расщепленной на молекулы пищи;
- в толстый кишечник поступает сигнал о необходимости всасывания жидкости;
- при наполнении прямой кишки в головной мозг поступает нервный импульс, который запускает осознанную реакцию опорожнения кишечника (человек в большинстве случаев в состоянии управлять этим процессом).
Остеохондроз влияет на кишечник на той стадии развития, когда на корешковые нервы, их ответвления или нервные сплетения начинает оказываться компрессионная нагрузка.
При нормальном состоянии позвоночника межпозвоночные диски надежно защищают корешковые нервы, отходящие от спинного мозга через фораминальные отверстия в телах позвонков. Если развиваются дегенеративные дистрофические изменения в хрящевых тканях, то происходит следующее:
- хрящевая ткань фиброзного кольца межпозвоночного диска обезвоживается и начинает забирать влагу из студенистого тела пульпозного ядра;
- оно утрачивает свою массу и перестает поддерживать нормальную высоту межпозвоночного диска;
- диск выходит за пределы тел позвонков, которые он разделяет;
- начинает оказывать давление на корешковые нервы;
- запускается вторичная реакция воспаления с целью компенсировать недостаточную амортизацию;
- мышцы чрезмерно напрягаются;
- происходит сдавливание пояснично-крестцового нервного сплетения и развивается плексопатия.
Все эти патологические процессы приводят к тому, что нарушается работоспособность тонкого и толстого кишечника. Это чревато болями, вздутием, метеоризмом, нарушением всасывания питательных веществ. С течением времени может сформироваться неспецифический язвенный колит. На ранней стадии у всех пациентов с поясничным остеохондрозом случаются приступы раздраженного кишечника.
Может ли от остеохондроза болеть кишечник
Ответ на вопрос о том, может ли от остеохондроза болеть кишечник, утвердительный. Болевой синдром развивается по разным причинам:
- иррадиирущая боль, отраженная от воспаленных паравертебральных мягких тканей;
- чрезмерное напряжение мышц брюшного пресса, таким образом организм пытается снизить нагрузку на мышечный каркас спины;
- нарушение иннервации и вторичный спазм мышечной стенки кишки;
- снижение уровня перистальтики и вздутие кишечника за счет скопления кишечных газов;
- спастический или атонический запор;
- тенезмы при диарее.
Если болит кишечник при остеохондрозе, то необходимо проводить его тщательное обследование. Важно сделать ректороманоскопию – данное обследваоние позволит исключить язвенное поражение слизистой оболочки кишечника, полипы, рост злокачественных опухолей. Иногда болевые ощущения в кишечнике связаны с паразитами. Все эти патологии следует исключать, поскольку при них лечение остеохондроза не поможет избавиться от неприятных ощущений.
Расстройство кишечника при остеохондрозе
Остеохондроз на кишечник влияет следующим образом: возникают вздутие и метеоризм на фоне нарушения процесса иннервации. Продвижение пищевого комка происходит благодаря определённой моторике. Это перистальтика кишечника благодаря сокращениям его мышечной стенки. С помощью перистальтики кишечник перемещает пищевой комок по всей своей протяжённости, забирая из него питательные вещества и жидкость. После полной обработки остатки пищевого комка (балластные вещества) попадают в просвет толстой кишки. Там из них забирается остаточная жидкость и начинается формирование каловых масс.
При остеохондрозе расстройство кишечника начинается с того, что нервный импульс, поступающий к мышечной стенке кишечника, расщепляется или не доходит в полной мере. В результате этого перистальтика уменьшается, сбивается и полностью останавливается. Что происходит с пищевым комком? Он начинает разлагаться в полости тонкой кишки. Выделяется большое количество сероводорода и других видов газа. Они растягивают внутреннюю полость кишечника. Это парализует мышечную стенку. Она не может сократиться даже при прохождении нервного импульса из структур головного мозга.
Все это провоцирует атонический тип запора, после которого начинается длительная диарея. Это расстройство кишечника при остеохондрозе приводит к тому, что организм не получает питательных веществ, а также подвергается систематическому поступлению в кровь отравляющих ядов и токсинов, выделяемых разлагающейся пищей.
Запор при остеохондрозе поясничного отдела позвоночника
Если понять механизм, который описан выше, то ответ на вопрос о том, могут ли быть запоры при остеохондрозе станет очевидным. Встречаются два вида запора при остеохондрозе позвоночника:
- атонический развивается при нарушении иннервации мышечной стенки кишечника;
- спастический сопровождает синдром раздраженного кишечника при поражении пояснично-крестцового нервного сплетения.
Длительный запор при остеохондрозе поясничного отдела позвоночника может свидетельствовать о грыжевом сдавливании спинного мозга или развитии стеноза спинномозгового канала. Оба патологических состояния провоцируют паралич кишечника. Если не будет оказана своевременная медицинская помощь, то пациент может погибнуть.
Если появился запор при грыже позвоночника, нужно как можно быстрее обратиться за помощью к неврологу. Этот доктор сможет поставить точный диагноз и в случае такой необходимости отправит пациента на экстренную хирургическую операцию.
Не рекомендуем затягивать лечение до такого состояния. Если у вас присутствует остеохондроз и запоры, то поверьте, самостоятельно все это не пройдет. По мере развития дегенеративных дистрофических изменений в позвоночном столбе состояние кишечника будет только ухудшаться. Ваш организм не будет получать достаточного количества нутриентов, витаминов, микроэлементов и т.д. Начнется процесс обезвоживания. Это спровоцирует вторичные соматические заболевания. Произойдет снижение иммунитета. Организм не сможет в таком состоянии эффективно восстанавливать структуру позвоночного столба. Останется надежда только на хирургическую операцию.
Как только у вас появились первые признаки неправильной работы кишечника (чередование запоров и поноса, вздутие живота, ослабленная перистальтика, метеоризм) сразу же обратитесь на прием к гастроэнтерологу. Если патологических изменений в кишечнике не выявлено, значит эти состояния провоцируются дегенеративными дистрофическими процессами в хрящевой ткани межпозвоночных дисков.
Может ли быть понос при остеохондрозе
Попробуем популярно ответить на вопрос о том, может ли быть понос при остеохондрозе, и с чем связано это патологическое состояние. Остеохондроз вызывает диарею в следующих случаях:
- нарушается иннервация слизистой оболочки, в результате чего прекращается усвоение жидкости, что провоцирует появление жидкого стула;
- нарушается иннервация мышечного слоя, в результате чего останавливается перистальтика, пища загнивает, включается защитная реакция принудительной эвакуации пищи из кишечника;
- нарушается микрофлора, развивается условно-патогенная, это провоцирует понос.
Понос при остеохондрозе поясницы обычно возникает после длительного запора. Это проявления так называемого синдрома раздраженного кишечника. Он появляется у пациентов, страдающих дегенеративными дистрофическими изменения в межпозвоночных дисках. Полная парализация кишечника возможна также при синдроме конского хвоста, плексопатии пояснично-крестцового нервного сплетения и т.д.
Если у вас появился понос от остеохондроза, немедленно обратитесь к врачу. Лечить подобные состояния противодиарейными препаратами нельзя. Они только усугубят ваше состояние, окончательно парализуют перистальтику кишечника. Аналогичным образом не рекомендует принимать слабительные средства при развитии синдрома раздраженного кишечника на фоне поясничного остеохондроза. Откажитесь также от приема спазмолитиков. Они провоцируют снижение перистальтики и могут спровоцировать паралич кишечника.
Лечение диареи и запора при остеохондрозе может осуществлять только врач невролог или вертебролог.
Имеются противопоказания, необходима консультация специалиста.
Тяжелая спиномозговая травма (СМТ) приводит к необратимым множественным изменениям, требующим длительной коррекции. Острые внутрибрюшные и кишечные осложнения относительно редки (например, острая дилатация ЖКТ), если только они не вызваны травматическим воздействием.
Однако необратимые неврологические нарушения, возникающие после повреждения спинного мозга, связаны со значительными и длительными осложнениями со стороны органов ЖКТ и таза. Лечение в острой фазе направлено на устранение травматических повреждений, в хронической фазе - на реабилитацию и сохранение функции органов.
Выраженность неврологической дисфункции зависит от уровня травмы (повреждения в шейном отделе => тетраплегия; грудном/поясничном => параплегия) и степени сенсорно-моторных нарушений.
а) Эпидемиология:
• Ежегодная частота возникновения СМТ в США: около 40 случаев на миллион человек или 11000 новых случаев каждый год.
• Распространенность: количество больных в США примерно 225000-300000.
• Возраст на момент получения травмы: наиболее часто - 16-30 лет.
• Пол: 75% заболевших - мужчины.
б) Симптомы болезней толстой и прямой кишки после спинномозговой травмы:
Острые симптомы (ближайшее время после травмы):
• Острая дилатация толстой кишки с риском перфорации.
• Острая дилатация желудка с риском некроза/перфорации.
• Прямая травма органов брюшной полости.
• Хронические симптомы (наиболее распространенные проблемы):
• Мобильность, транспортабельность больного, возможность сидеть (например, в туалете).
• Исходная функция толстой кишки: контроль дефекации, запоры, ручная стимуляция для эвакуации содержимого.
• Исходная мочевыделительная функция: опорожнение мочевого пузыря, необходимость в надлобковой катетеризации, катетер Фолея или периодическая катетеризация, резервуарная функция, формирование камней мочевого пузыря, инфекция мочевых путей, сепсис.
• Спастичность парализованных конечностей.
• Релаксация тазового дна с опущением промежности, пролапсом прямой кишки, геморроем.
• Потеря протективной чувствительности => пролежни, формирование абсцессов/свищей.
Проблемы, несвязанные напрямую с повреждением спинного мозга:
• Необходимость скрининга колоректального рака в соответствии с принятыми стандартами.
• Запоры => повышенный риск развития дивертикулеза/-ита (внимание: отсутствие болей в животе!).

а - Полное выпадение прямой кишки. Слизистая оболочка красного цвета, сфинктер расслаблен.
б - Полное выпадение прямой кишки и влагалища у нерожавшей больной 95 лет.
в - Выпадение аденомы прямой кишки на широком основании у пациента с тремя другими доброкачественными опухолями и раком сигмовидной кишки.
г - Инвагинированная аденома на ножке, исходящая из сигмовидной кишки.
д,е - Синдром опущения промежности: положение ануса в покое (д) и при натуживании (е).
в) Дифференциальный диагноз. Зависит от имеющихся симптомов.
- Дисфункция мочевого пузыря:
• Спастический (рефлекторный) мочевой пузырь: непроизвольное начало мочеиспускания.
• Атонический (арефлекторный) мочевой пузырь: сниженный/отсутствующий рефлекс мочевого пузыря приводит к задержке мочеиспускания и инфицированию мочевых путей.
• Диссинергия мочевого пузыря: утрата способности мочевого сфинктера к расслаблению в ответ на сокращение пузыря => задержка, неполное опорожнение, рефлюкс мочи.
- ГЭРБ: вегетативная дисфункция => перерастяжение толстой кишки и желудка => недостаточность гастроэзофагеального сфинктера.

а,б - Синдром опущения промежности: положение ануса в покое (а) и при натуживании (б).
в - Ректоцеле и внутрианальная инвагинация при эвакуационной проктографии, пациент сидит на унитазе, правый боковой снимок. В начале дефекации анальный сфинктер широко открыт (S).
Формирование малого переднего ректоцеле (R) и смещение вследствие этого влагалища (V). Указана вершина бариевой взвеси — (F).
г - К концу дефекации образуется инвагинация прямой кишки, обозначенная полосами бария (показано стрелками).
д - Неполное открытие анального сфинктера (показано стрелкой). Эвакуационная проктография.
д) Обследование при болезнях толстой и прямой кишки после спинномозговой травмы
Необходимый минимальный стандарт:
- Анамнез: точное время и уровень повреждения, остаточная сенсорная и моторная функция? Текущие специфические жалобы (абдоминальные, аноректальные)? Изменения исходной функции толстой кишки и лечение?
- Клиническое обследование:
• Живот: растяжение, каловые завалы, инфильтраты?
• Аноректальная область: опущение промежности, выпадение, изъязвление, тонус?
• Аноскопия/ректороманоскопия: полипы, опухоли, геморрой, проктит?
- За исключением экстренных случаев: полное/частичное исследование толстой кишки перед плановой операцией в соответствии с руководствами по скринингу.
Дополнительные исследования (необязательные):
• Зависят от предполагаемого диагноза.
• Анализы мочи: выявление инфекции мочевых путей или гематурии.
• Пролежни: рентгенологические исследования для выявления остеомиелита.
е) Классификация болезней толстой и прямой кишки после спинномозговой травмы
- Степень повреждения спинного мозга в соответствии со шкалой ASIA (Американская Ассоциация спинальных повреждений):
A. Полное: отсутствие сенсорной или моторной функции в сакральных сегментах S4-S5.
Б. Неполное: сенсорная (но не моторная) функция ниже неврологического уровня повреждения, распространяющаяся до сакральных сегментов S4-S5.
B. Неполное: сохраненная моторная функция ниже неврологического уровня повреждения, сила основных мышц ниже неврологического уровня повреждения 3 степени.
Д. Норма: нормальная сенсорная и моторная функции.
- Функция толстой кишки в отношении уровня СМТ:
• Низкорасположенные моторные нейроны (НМН) толстой кишки (СМТ ниже Th12).
• Высокорасположенные моторные нейроны (ВМН) толстой кишки (СМТ выше уровня conus medullaris).
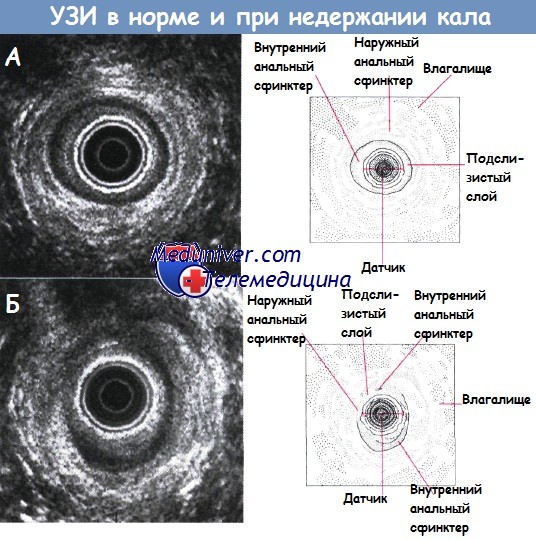
а - Нормальная ультразвуковая картина середины анального канала у 24-летней нерожавшей женщины.
Влагалище расположено вверху. Видны внутренний и наружный анальный сфинктер и подслизистый слой.
б - Ультразвуковое исследование через прямую кишку у женщины с недержанием кала после применения щипцов, осложнившимся разрывом третьей степени (6 мес после родов).
ж) Лечение без операции при болезнях толстой и прямой кишки после спинномозговой травмы
- Уход за толстой кишкой:
• Программа опорожнения толстой кишки: очищение прямой кишки по графику (например, ежедневно или через день) с целью избежания каловых завалов и рефлекторного расслабления внутреннего сфинктера, сопровождающегося инконтиненцией. Стимуляция рефлекса дефекации: пальцевая стимуляция, ручное пособие, свечи, стимулирующие прямую кишку, клизмы.
• Между запланированными опорожнениями: размягчители стула (например, докузат натрия), стимуляторы толстой кишки (например, бисакодил), добавление клетчатки в пищу для обеспечения позыва на дефекацию.
- Уход за мочевым пузырем: периодическая катетеризация, установка катетера Фолея, кондом-катетер у мужчины.
- Местные осложнения => консервативный подход:
• Геморрой: изменение диеты, мягкие слабительные средства.
• Пролежни: первичное консервативное ведение, оптимизация ухода за раной, помощь при сидении.
з) Операция при болезнях толстой и прямой кишки после спинномозговой травмы
Показания. Специфические местные симптомы/осложнения:
• Выраженный наружный геморрой, затрудняющий поддержание гигиены.
• Геморрой, устойчивый к лечению, с кровотечениями/пролапсом.
• Выпадение прямой кишки.
• Абсцесс/свищ.
• Аноректальная стриктура.
• Острый, устойчивый к лечению, осложненный или рецидивирующий дивертикулит.
• Устойчивая к лечению обструкция.
Хирургический подход:
• Амбулаторные вмешательства при внутреннем/наружном геморрое, абсцессах, поверхностных свищах (премедикация гелем, содержащим лидокаин).
• Соответствующие вмешательства: геморроидэктомия или степлерная геморроидэктомия, вскрытие абсцесса, иссечение свища или проведение лигатуры, стриктуропластика (с/без лоскута), промежностные операции по поводу пролапса.
• Абдоминальные вмешательства: сегментарная резекция толстой кишки, ректопексия, формирование отключающей колостомы.
и) Результаты. В прошлом основной причиной смерти больных с спинномозговой травмой (СМТ) являлась почечная недостаточность; в настоящее время - пневмония, тромбоэмболия легочной артерии, септицемия. Колоректальные заболевания отражаются на качестве жизни.
к) Наблюдение и дальнейшее лечение. Зависит от первичных симптомов.

Одним из симптомов остеохондроза могут служить проблемы с работой ЖКТ и дефекацией. Проблемы усугубляются с развитием патологии, вызывают дискомфорт, мешают наслаждаться жизнью. Предотвратить запор при остеохондрозе поможет специалист, рассказав о правилах питания при заболевании.
- Терапия остеохондроза от Александра Мясникова
- Лечение шейного остеохондроза пиявками: показания к применению
Причины появления запора при остеохондрозе
Остеохондроз считается одним из самых распространенных недугов. Болезнь имеет хронический характер. Сопровождается запорами, головной болью, дискомфортом при выполнении простых действий.
При обнаружении интенсивных болей в поясничном отделе позвоночника следует обратиться к врачу. Он назначит соответствующее лечение, порекомендует комплекс поддерживающей терапии: массаж, специальные физические упражнения.
Вследствие защемления нервов между дисками позвонка появляются боли, запоры, мигрени, рвота и тошнота.
Провоцирующим факторам, который только ускорит негативные процессы, возникновение запора является малоподвижный образ жизни, неправильное питание.
На остеохондроз влияют:
- процессы гиподинамии,
- полученные травмы,
- лишние килограммы,
- подъем тяжелых предметов.
При заболевании происходит деформация позвонков, истончаются ткани, волокна, мышцы, разрушается связки, нарушается работа суставного аппарата. Остеохондроз быстро прогрессирует, перерастает в более тяжелую стадию. Защемление нервных корешков в области таза влияет на запоры, работу кишечника, других внутренних органов. Наблюдаются проблемы с дефекацией, она может проходить с болями, нерегулярно.
Если придерживаться назначений врача, то остеохондроз можно быстро одолеть и никаких проблем с кишечником, запором не возникнет.

Основные симптомы при остеохондрозе
Остеохондроз сопровождается сжатием корешков и выпячиванием дисков. Есть несколько обозначений симптоматики заболевания:
- Л1 и Л2 – нарушена чувствительность в районе талии, ниже.
- Л5 – болевой синдром в виде стреляющих пульсаций, который приводит к трудности или невозможности согнуться.
- С1 – синдром в виде стреляющей боли, которая чувствуется в стопах, нижних конечностях.
- Поражение артерии Депрож-Готтерона является хронической стадией, приводит к параличу ягодиц и голеней.
- Процесс одновременного поражения корешков Л5, С и артерии, который способен вызвать парализацию всех частей тела.
Задержка опорожнения кишечника, запоры наблюдается у большинства пациентов. Это связано с давлением корешков между межпозвоночными дисками. Остеохондроз на данной стадии важно лечит вовремя и надо обратится скорее к вертебрологу. Специалист проведет полнейшее обследование и выявит или не выявит болезнь позвоночника.

Осложнения при заболевании
При запущенных случаях начинается компрессионно-аваскулярная ишемия. Остеохондроз может не проявиться сразу. Человек замечает нарушение функции суставного аппарата и в работе сосудов. Ослабление ткани приводит к появлению остеофитов.
Патология активно развивается у людей, которые часто травмировались (в результате занятий спортом). Зажатые сосуды в любой зоне позвоночника отражаются на работе внутренних органов. Защемление нервных корешков приводит к запорам.
В тяжелых случаях болезнь может проявляться параличом ягодиц, ноги могут не ощущаться, неметь. Остеохондроз с такой патологией достаточно быстро развивается. Больной сразу ощущает проблему с нижними конечностями.
- Алгоритм действий для лечения остеохондроза в домашних условиях
- Устранение остеохондроза при помощи желчи: преимущества
Диагностика заболевания спины и застоя в кишечнике
После того, как врач проведет консультацию с пациентом и выяснит все симптомы, их причины, он назначает лечение запора. Перед посещением доктора больной должен сделать МРТ или рентгеновский снимок для точной постановки диагноза.
Нужно начинать срочное медикаментозное лечение. Интенсивность терапии будет зависеть от стадии остеохондроза и серьезности запора.
Доктор может выписать специальные физиотерапевтические процедуры или отправить на массажи или физические упражнения, гимнастики. Под присмотром доктора процесс выздоровления и избавления от запора происходит гораздо быстрее.
Если остеохондроз на последней стадии заболевания, может понадобиться хирургическое вмешательство. Пациенту нужна скорая медицинская помощь. Из-за защемления межпозвоночных дисков может нарушиться функционирование систем организма, что повлияет на другие внутренние органы.
Соблюдение диеты при запоре во время остеохондроза
Комплексное лечение повышает шансы на выздоровление. Медикаментозную терапию остеохондроза следует сочетать с профилактическими мерами, изменением питания. Если болезнь переросла в хроническую стадию нужно задействовать рефлекторные способы лечения, которые не вызывают побочных эффектов и принесут пользу.
Стоит отметить мануальную терапию при лечении патологии и запора. Она применяется, когда начались грыжи и протрузии. Благодаря мануальной терапии восстанавливается нормализуется микроциркуляция крови. С помощью курса лечения устраняется застойные явления в кишечнике, сосудистые отеки, мышечные спазмы. Улучшаются обменные процессы в позвоночных тканях.
Устранить запор при остеохондрозе поможет соблюдение правил питания, четкое следование рациону питания, обозначенного врачом.
Для нормализации функции ЖКТ исключите из меню:
- жирную, соленую пищу,
- уменьшите потребление сладостей, сдобы,
- газированных напитков,
- уменьшить потребление кофе.
При запорах, наблюдаемых во время обострения остеохондроза, следует включить в меню кисломолочные продукты, зелень, овощи. Полезно пить натуральные травяные настои, чаи.
Питайтесь дробно, разбивая суточную норму пищи на 5 приемов. Обязательно в рационе должны присутствовать белки в виде нежирного мяса, приготовленного на пару. Его следует сочетать с вареными овощами.
Пейте много воды, она ускорит протекание обменных процессов, поможет сохранить молодость тканей, работу суставов.
Запор, возникающий при остеохондрозе , распространенное явление. Но его можно легко контролировать, строго следя за питанием, придерживаясь правил лечения.
Читайте также:


