Классификация подвывихов шейных позвонков
а) Краниовертебральное сочленение. Переломы мыщелков затылочной кости подразделяются на два типа:
• Тип I = оскольчатый перелом, возникающий на фоне аксиальной нагрузки, при сохранении целостности одного из мыщелков перелом считается стабильным
• Тип II = перелом мыщелка затылочной кости в сочетании с переломом основания черепа, большинство переломов стабильны
• Тип III = отрывной перелом, возникающий вследствие натяжения крыловидных связок, может становиться причиной затылочно-шейной нестабильности
Согласно данным последних исследований (Maserati, 2009), первичная диагностика должна быть направлена на выявление изменений нормальных анатомический взаимоотношений в краниовертебральном сочленении. При выявлении в ходе первичного обследования перелома или изменения нормальных анатомических взаимоотношений показаны окципитоспондилодез или наружная стабилизация гало-аппаратом, а если первичное обследование по тем или иным причинам откладывается, показана иммобилизация жестким шейным воротником.
1. Атланто-затылочная диссоциация (дислокация)/дистракционное повреждение С0-С1. Полный (диссоциация) или частичный (подвывих) разрыв связок между затылочной костью и С1 может происходит в одном из трех направлений: (1) передне-верхнее смещение черепа относительно позвоночника — наиболее частое повреждение; (2) чисто дистракционное повреждение со смещением черепа вверх; (3) задняя дислокация черепа - наиболее редкий тип повреждения.
Для оценки характера травматических изменений краниовертебрального сочленения существует множество параметров, многие из которых были предложены еще в эпоху, когда рентгенография была единственным методом визуализации этой области. Современные же методы визуализации - КТ и МРТ-позволяют напрямую оценить состояние тканей в зоне повреждения, поэтому многие из ранее использовавшихся методик утратили свое значение. Согласно данным литературы, для оценки атланто-затылочного сочленения следует опираться на следующие параметры:
Базион-дентальный интервал (БДИ)-патологией считается увеличение его размера на сагиттальном КТ-срезе более 10 мм.
Суммарное смещение мыщелков (сумма расстояний между центрами мыщелков затылочной кости и мыщелковой ямкой С1 ) — патологией считается увеличение этого параметра более 4,2 мм.
Увеличение высоты суставной щели атланто-затылочного сустава более 2 мм у взрослых также считается патологическим изменением. Эти же 2 мм также считаются верхней границей нормы и у детей, не достигших 18-летнего возраста.

3. Атланто-аксиальная нестабильность:
• Превышающие физиологические пределы движения в С1-С2 сегменте
• Существует множество причин развития этого состояния
• → разрыв поперечной связки (наиболее часто)
• → перелом зубовидного отростка
• → нестабильный перелом Джефферсона
• → перелом боковой массы С1 или С2
• → односторонний разрыв крыловидной связки
• → разрыв крыловидной связки или текториальной мембраны
4. Классификация атланто-аксиальных ротационных подвывихов (Fielding, 1977):
• Тип I = ротация вокруг зубовидного отростка без передней дислокации (АДИ не увеличен)
• Тип II = ротация вокруг одной из боковых масс с передней дислокацией 3-5 мм (АДИ) (повреждение поперечной связки атланта)
• Тип III = ротация вокруг одной из боковых масс с передней дислокацией > 5 мм (повреждение поперечной и крыловидной связок)
• Тип IV = задняя дислокация С1, при которой атлант оказывается позади зубовидного отростка (встречается редко, обычно фатальна)
5. Зубовидный отросток:
• Тип I = отрывной перелом верхушки зуба
• Тип II = поперечный перелом зуба выше тела С2
• Тип III = перелом, захватывающий верхнюю часть тела С2
6. Переломы дуги С2 (Effendi, 1981):
• Тип I = двусторонний перелом межсуставной части дуги с передним подвывихом, не превышающим 3 мм (стабильные)
• Тип II = перелом межсуставной части дуги со смещением + передняя дислокация тела С2 за счет повреждения связок и межпозвонкового диска
• Тип III = переломы межсуставной части дуги с вывихом в дугоотростчатых суставах С2-3
7. Переломы тела С2 (Fujimura, 1996):
• Тип I = перелом каудо-вентрального угла тела С2
• Тип II = горизонтальная линия перелома, проходящая через тело С2 (каудальней, чем при III типе перелома зубовидного отростка)
• Тип III = взрывной перелом тела С2
• Тип IV = нестабильные переломы с сагиттальным направлением плоскости перелома
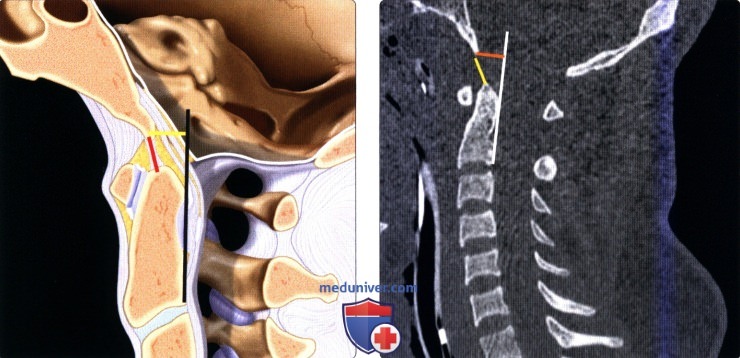
(Слева) На сагиттальной схеме показаны нормальные базион-дентальный интервал (БДИ) (красная линия) и базион-аксиальный интервал (БАИ) (желтая линия). БАИ -это расстояние между базионом и задней аксиальной линией (черная). Патологией считается увеличение БДИ более 10 мм на сагиттальном КТ -срезе. БАИ на стандартной рентгенограмме считается патологическим, если он превышает 12 мм.
(Справа) На сагиттальном КТ-срезе у пациента с АЗД определяется увеличение расстояния между базионом и верхушкой зуба (желтая линия), патологическое увеличение расстояния между базионом и задней аксиальной линией (оранжевая линия). Задняя аксиальная референсная линия обозначена белым. 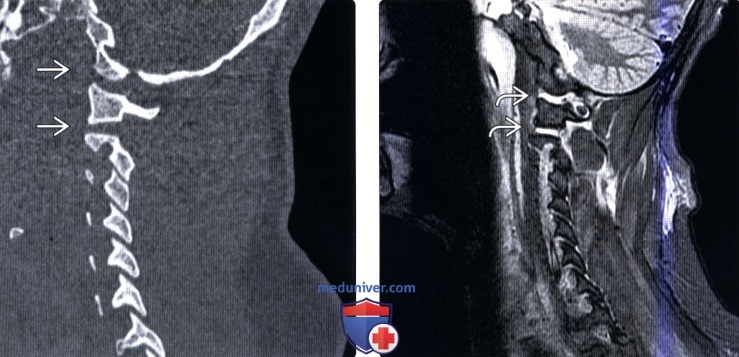
(Слева) На парасагиттальном КТ-срезе у пациента с АЗД определяется расширение суставных щелей сочленений С0-С1 и С1-C2. Суммарное смещение мыщелков (сумма расстояний между центральными точками мыщелков затылочной кости и суставных впадин С1 с обеих сторон) считается патологическим, если оно превышает 4,2 мм.
(Справа) На сагиттальном STIR МР-И определяется патологическое расширение и усиление сигнала суставных щелей сочленений С0-С1 и С1-С2. Этому пациенту по поводу атланто-затылочной и атланто-аксиальной диссоциации был выполнен задний спондилодез протяженностью от затылочной кости до СЗ позвонка. 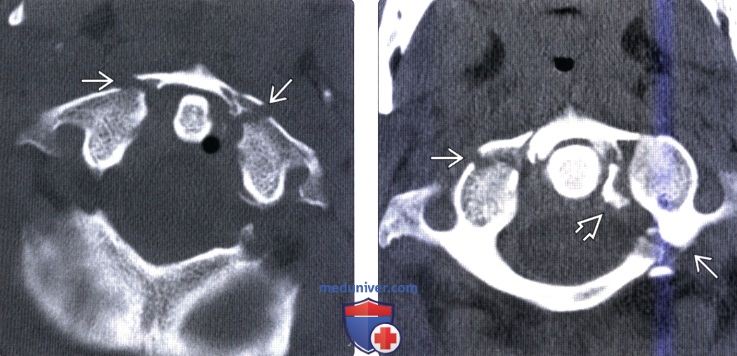
(Слева) КТ, аксиальной срез: множественные переломы кольца С1 без признаков компрессии спинномозгового канала.
(Справа) КТ, аксиальной срез: переломы передней и задней дуг С1 в сочетании с отрывом костного фрагмента на уровне прикрепления поперечной связки атланта.
б) Классификация переломов шейных позвонков:
2. Гиперфлексионно-ротационные повреждения:
• Односторонний вывих в дугоотростчатом суставе (блокада сустава)
• Может иметь место сочетанный перелом суставных отростков
• На рентгенограмме определяется переднее смещением тела позвонка, не превышающее % его диаметра
3. Гиперэкстензионно-ротационные повреждения:
• Переломы суставной колонны
4. Повреждения вследствие вертикальной компрессии:
• Перелом Джефферсона = перелом передней и задней дуг с образованием 2-4 фрагментов, расходящихся радиально
• Взрывной перелом = перелом с вовлечением средней колонны позвоночника и смещением фрагментов тела позвонка назад в спинномозговой канал
5. Гиперэкстензионные повреждения:
• Гиперэкстензионный вывих
• Отрывной перелом передней дуги С1 = перелом в области зоны прикрепления длинной мышцы шеи к переднему бугорку С1
• Разгибательный перелом каудо-вентрального угла тела С2
• Перелом задней дуги С1 =сдавление задней дуги С1 между затылком и остистым отростком С2
• Перелом пластинки дуги = между суставными и остистым отростками
• Перелом палача = двусторонний перелом межсуставной части дуги С2
• Гиперэкстензионный переломовывих: двусторонний перелом + вывих суставных отростков
6. Повреждения в результате бокового сгибания:
• Перелом крючковидного отростка
7. Классификация повреждений субаксиальных шейных позвонков (Vaccaro, 2007):
• Классификация учитывает три главных компонента повреждения: морфология повреждения позвоночника, целостность связочно-дискового комплекса и неврологический статус
• Каждый компонент повреждения подразделяется на подгруппы от наименее до наиболее тяжелых типов повреждений
в) Классификация переломов грудопоясничного отдела позвоночника:
1. Двухколонная модель Holdsworth (1963):
• В настоящее время ей на смену пришла классификация Denis
• Передняя колонна = ППС, тело позвонка, диск, ЗПС
• Задняя колонна = костные и связочные структуры, расположенные кзади от ЗПС
2. Трехколонная модель Denis (1983):
• Передняя колонна: ППС, фиброзное кольцо, передняя часть тела позвонка
• Средняя колонна: задняя стенка тела позвонка, фиброзное кольцо, ЗПС
• Задняя колонна: дугоотростчатые суставы, задние костные структуры, задние связки
• Трехколонная модель применима и по отношению к повреждениям нижнешейного отдела позвоночника
3. Подклассификация взрывных переломов Denis (1984):
• Тип А
• Аксиальная нагрузка, повреждение передней и средней колонн, нестабильные
• Повреждение верхней и нижней замыкательных пластинок
• Тип В и С
• Сгибательная и аксиальная нагрузка, повреждение передней и средней колонн, потенциально нестабильные
• В - повреждение верхней замыкательной пластинки
• С — повреждение нижней замыкательной пластинки
• Тип D
• Аксиальная нагрузка и ротация, повреждение всех колонн, нестабильные
• Модификация повреждения типа D для атланта (1986)
• D1 - взрывной перелом с боковым смещением, D2 — взрывной перелом с сагиттальным смещением
• Тип Е
• Боковая компрессия, повреждение всех колонн, потенциально нестабильные
г) Патоморфологическая классификационная система Magerl/АО (1994):
• Типы А, В и С, характеризующие все распространенные варианты повреждений
• Каждый тип подразделяется на три группы, каждая из которых в свою очередь также подразделяется на три подгруппы (схема 3-3-3)
• Тип А: компрессионные переломы тел позвонков на фоне действия аксиальной нагрузки, без разрывов мягкотканных образований в поперечной плоскости (66%)
• Тип В: дистракционные повреждения передних и задних элементов без разрывов мягкотканных образований в аксиальной плоскости (14,5%)
• Тип С: аксиальные скручивающие силы, приводящие к разрывам передних и задних элементов и ротации (19%)
• Тяжесть повреждений увеличивается от типа А ктипу С, то же самое происходит и в подгруппах
• Стабильный тип А1 -это наиболее распространенный тип перелома (клиновидный компрессионный перелом)
• Тип АЗ соответствует взрывным переломам классификации Denis
• Нестабильные типы: АЗ.2, АЗ.3, В, С
е) Классификация и степень тяжести повреждений грудопоясничного отдела позвоночника (TLICS) (Vaccaro, 2006):
• Три главных компонента повреждения определяют окончательное числовое значение, согласно которому выбирается та или иная тактика лечения
• Механизм повреждения, целостность заднего связочного комплекса и неврологический статус
ж) Нестабильные переломы. Шейный отдел позвоночника:
• Атланто-аксиальная диссоциация
• Атланто-затылочная диссоциация
• Переломы мыщелков затылочной кости со смещением
• Перелом Джефферсона с суммарным смещением боковых масс С1 более 7 мм или расстоянием между фрагментами более 7 мм
• Переломы палача II, III типов
• Переломы зубовидного отростка I, II типов
• Передний подвывих субаксиальных шейных позвонков >3,5 мм
• Гиперфлексионные переломовывихи
• Гиперфлексионные переломы каудо-вентрального угла
• Гиперэкстензионные переломовывихи
• Взрывные переломы
з) Список использованной литературы:
1. Pizones J et al: Prospective analysis of magnetic resonance imaging accuracy in diagnosing traumatic injuries of the posterior ligamentous complex of the thoracolumbar spine. Spine (Phila Pa 1 976). 38(9):745-51, 2013
2. Walters BC et al: Guidelines for the management of acute cervical spine and spinal cord injuries: 2013 update. Neurosurgery. 60 Suppl 1:82-91, 2013
3. Vaccaro AR et al: The subaxial cervical spine injury classification system: a novel approach to recognize the importance of morphology, neurology, and integrity of the disco-ligamentous complex. Spine (Phila Pa 1976). 32(21):2365-74, 2007
4. Vaccaro AR et al: Reliability of a novel classification system for thoracolumbar injuries: the Thoracolumbar Injury Severity Score. Spine (Phila Pa 1976). 31(11 Suppl): S62-9; discussion S104, 2006
5. Vaccaro AR et al: A new classification of thoracolumbar injuries: the importance of injury morphology, the integrity of the posterior ligamentous complex, and neurologic status. Spine (Phila Pa 1976). 30(20):2325-33, 2005
6. Leone A et al: Occipital condylar fractures: a review. Radiology. 216 (3):635-44, 2000 ,
7. Oner FC et al: MRI findings of thoracolumbar spine fractures: a categorisation based on MRI examinations of 100 fractures. Skeletal Radiol. 28(8):433-43, 1999
8. Brandser EA et al: Thoracic and lumbar spine trauma. Radiol Clin North Am. 35(3):533-57, 1997
9. Vollmer DG et al: Classification and acute management of thoracolumbar fractures. Neurosurg Clin N Am. 8(4):499-507, 1997
10. Dickman CA et al: Injuries involving the transverse atlantal ligament: classification and treatment guidelines based upon experience with 39 injuries. Neurosurgery. 38(1 ):44-50, 1996
11. Fujimura Y et al: Classification and treatment of axis body fractures. J Orthop Trauma. 10(8):536-40, 1996
12. Noble ER et al: The forgotten condyle: the appearance, morphology, and classification of occipital condyle fractures. AJNR Am J Neuroradiol. 1 7(3):507-1 3, 1996
13. Benzel EC et al: FracturesoftheC-2 vertebral body. J Neurosurg. 81 (2):206-1 2, 1994
14. Magerl Fetal: A comprehensive classification of thoracic and lumbar injuries. Eur SpineJ. 3(4): 1 84-201, 1994
15. McCormack T et al: The load sharing classification of spine fractures. Spine (Phila Pa 1976). 19(15):1 741-4, 1994
16. Atlas SW et al: The radiographic characterization of burst fractures of the spine. AJR Am J Roentgenol. 147(3):575-82, 1986
17. Denis F: The three column spine and its significance in the classification of acute thoracolumbar spinal injuries. Spine (Phila Pa 1976). 8(8):81 7—31, 1983
Редактор: Искандер Милевски. Дата публикации: 29.7.2019
Подвывих шейных позвонков представляет собой достаточно распространенную и опасную травму. Часто наблюдается ротационный/осевой подвывих, при котором повреждение возникает в результате чрезмерной осевой нагрузки на весь шейный отдел позвоночника.
Лечение подвывиха шейного позвонка это трудоемкий процесс, особенно у детей. Вправление или вытяжка шеи может проводиться в первые часы после получения травмы, но вот последующая стабилизация отдельных позвонков может занять и несколько месяцев терапии.
1 Что происходит с шейными позвонками при подвывихе?
В отличие от вывиха шеи, при подвывихе шейного позвонка происходит только смещение позвонков, повреждения связочного аппарата не наблюдается. Всего в шейном отделе имеется семь позвонков, но в большинстве случаев повреждается последняя пара.
Через каждый позвонок проходят нервные и сосудистые пучки. Сосуды участвуют в мозговом кровообращении, отростки спинных нервов участвуют в десятке различных процессов (в том числе в стабилизации положения тела в пространстве).
При подвывихе возникает компрессия (пережатие) сосудов и нервных узлов. Это всегда ведет к недостаточному кровенаполнению головного мозга, отличия могут быть лишь в интенсивности этого процесса. Например, все может протекать легко и практически незаметно, а может кончиться ишемическим инсультом.
к меню ↑
Механизмов получения подвывиха шейных позвонков достаточно много, поэтому имеет смысл сделать акцент только на самых часто встречающихся:
Сама по себе такая травма является достаточно опасной для больного. Самое очевидное последствие – длительное нарушение нормальной жизнедеятельности: пациент может до года проходить реабилитацию, являясь все это время нетрудоспособным.

Анатомия шейного отдела на уровне С1-С4
Но существуют и более опасные последствия, к которым можно отнести повреждение спинномозговых нервов или позвоночных артерий. Особенно часто артерии повреждаются при подвывихе первого и второго шейных позвонков (С1 и С2).
Кроме того, при разрыве нервных узлов они могут неправильно срастись или не срастись вовсе, что уже чревато инвалидностью. Усугубить ситуацию может самостоятельное неправильное вправление позвонков – в этом случае и вовсе возможен летальный исход.
к меню ↑
Подвывихи шеи делятся на следующие типы:
В большинстве случаев происходит повреждение 1, 2 и, несколько реже, 3 позвонков. А вот повреждение 4, 5, 6 и 7 позвонков больше свойственно настоящему вывиху. Почему первые три позвонка повреждаются чаще всего?

Диагностика подвывиха шейного атланта у ребенка
Всему виной строение шейного отдела у человека, который эволюция явно не довела до приемлемого вида. Верхняя часть шейного сегмента крайне уязвима для любых травм, особенно если на фоне имеются врожденные аномалии (например, аномалия Киммерле, имеющаяся у 15% населения планеты).
Учитывая, что даже у взрослых людей прочность шейного отдела позвоночника весьма мала, то у детей ситуация еще хуже. У них подвывих может случиться даже от самых простых травм, которые ничем серьезным не грозят взрослым людям.
Например, у детей в возрасте до 10 лет нередко подвывих возникает из-за резкого кивания головой. Также такая травма очень часто развивается при резком повороте головой в холодную пору года (чаще всего зимой), из-за переохлаждения.

Локализация болей при подвывихе шейного позвонка
При этом часто у детей подвывих протекает субклинически. То есть клинические признаки травмы присутствуют пару дней, после чего пропадают. Нередко родители не замечают искривления шеи ребенка, что может привести к серьезным деформациям (иногда не поддающимся лечению).
к меню ↑
2 Симптомы и диагностика
Диагностику подвывиха шейного позвонка проводят исключительно с помощью визуализирующих методик. В большинстве случаев достаточно рентгенографии, но, если картина остается неясной, применяют компьютерную или магнитно-резонансную томографию.
Симптомы подвывиха шейных позвонков:
- Возникновение головокружения, сильных головных болей.
- Появление тиннитуса (низкочастотного писка в ушах), зрительных артефактов (мушки, вспышки или молнии перед глазами).
- Общая мышечная слабость, хотя конкретно мышечный корсет спины может быть чрезмерно напряженным (возникает спазм).
- Потеря чувствительности в верхних конечностях, развитие парестезии (онемения, покалывания в пальцах рук).
- Сильные боли в области травмы, усиливающиеся при попытках движения головой или прикосновения к шее.
3 Как лечится подвывих шейного позвонка?
В первую очередь дестабилизированные позвонки вправляют, затем для лечения используются медикаменты.
Медикаментозная терапия шейного подвывиха применяется для устранения болезненных ощущений, воспалительных явлений и отечности из-за притока лимфатической жидкости. Для этих целей используют препараты двух групп: болеутоляющая и противовоспалительная группа.

Бандаж для лечения подвывиха шейного позвонка
Болеутоляющие средства очень часто невозможно принять перорально (через рот) из-за нарушения функции глотания (развивается дисфагия). По этой причине или при наличии чрезвычайно мучительных болей болеутоляющие средства вводят внутримышечно.
Нестероидные противовоспалительные препараты применяют примерно так же. Курс медикаментозного лечения может занимать несколько недель, в зависимости от тяжести и специфики полученной травмы. Лечение нестероидными противовоспалительными средствами по продолжительности не должно превышать двух недель.
к меню ↑
Оказание первой помощи при подвывихе шейных позвонков существенно облегчает состояние больного и улучшает шансы на благополучный исход (без развития серьезных последствий). В идеале первая помощь должна оказываться квалифицированным медицинским персоналом.
Почему? Все дело в том, что техника первой помощи при таких травмах достаточно сложна для обычных людей. Поэтому до приезда врачей пациента нужно успокоить и заставить его не совершать лишних движений, обеспечив покой позвоночнику в целом. Затем можно наложить шины для прочной фиксации шейного отдела.
Для ликвидации нарастающих отеков и воспалительных явлений следует приложить к месту повреждения холодный компресс. Чем раньше был наложен холодный компресс, тем меньше в итоге будет степень воспаления и распространенность отеков.
к меню ↑
к меню ↑
Как лечить подвывих шейного позвонка так, чтобы он прошел наверняка? Единственный способ полностью вылечить травму – вправить дестабилизированные позвонки. Самому это делать категорически запрещено: имеется риск повреждения спинномозговых нервов и позвоночных артерий.
Вправление проводят врачи в условиях стационара (реже – в полевых условиях). Вправление осуществляют следующими способами:
- Способ Витюга — используется только в тех случаях, если на фоне травмы не возникло осложнений (повреждения сосудов или спинномозговых нервов).
- Метод Глиссона (с помощью одноименной петли) — подходит для всех случаев подвывиха шеи, в том числе с наличием осложнений.
- Рычажный способ — одномоментное резкое вправление нестабильных позвонков, в большинстве случаев процедура проводится под мощным обезболиванием.
4 Реабилитация после лечения
После вправления и проведения медикаментозной терапии лечение подвывиха шейного позвонка не заканчивается. Далее требуется прохождение реабилитационного лечения, иначе существует огромный риск развития осложнений (которые в будущем вылечить будет уже нельзя).
Реабилитацию проводят разными способами. В большинстве случаев используется такая связка: лечебная гимнастика + физиотерапевтические процедуры + массаж. Ни о каком мануальном массаже речи быть не может, применяется только классический поверхностный массаж.
Из физиотерапевтических процедур наибольшей эффективностью обладает лечение лазером, воздействие теплом и иглоукалывание. Последнюю процедуру следует проходить только в поликлиниках, но не в косметологических салонах (нужна именно лечебная акупунктура, а не антицеллюлитная или омолаживающая).
Длительность реабилитации зависит от возраста пациента, состояния его организма, сложности травмы и правильности реабилитационных процедур. При нормальном лечении и соблюдении методов реабилитации полное излечение может занять несколько месяцев.
Вывих позвоночника – это травматическое заболевание, которое представляет собой смещение позвонка по отношению к нижележащим позвонкам, во время которого нарушается суставное соединение между вывихнутым и нижним позвонком. Чаще всего в процесс вовлекается шейный отдел (в 65% случаев всех вывихов), затем поясничный отдел позвоночного столба (25%). Дети и люди до 50 лет страдают этим заболеванием примерно с одинаковой частотой. При своевременном и правильном лечении вывих позвоночника полностью излечим и не приводит к отдаленным последствиям.
К основным причинам возникновения вывихов позвонков можно отнести ДТП (велосипедные, автомобильные аварии)
Подъем тяжелого груза
Бытовая травма (удар по спине)
Падение с высоты
Спортивная травма (кувырки, наклоны и пр.)
Ныряние в водоемах (удары головой о дно)
Механизм образования вывиха достаточно прост. Под воздействием травмирующего фактора происходит резкое и чрезмерное разгибание, сгибание или поворот участка позвоночного столба. Как следствие – смещение позвонков и разрыв их сочленения. Если механизм травмы был сочетанным (комплексным), то к вывиху может присоединяться дисторсия, перелом позвонков, травма спинного мозга и пр.
Классификация
Вывихи позвоночника классифицируются в зависимости от того, как произошло это смещение:
При резком наклоне головы вперед или назад:
Передний вывих – верхний (вывихнутый) позвонок смещается кпереди по отношению к нижним
Задний вывих – верхний позвонок смещается кзади по отношению к нижним
В зависимости от нанесения травмы сзади или сбоку позвоночника:
Двусторонний вывих – позвонок смещается вбок, кпереди или кзади, полностью выходя с суставных поверхностей
Односторонний вывих – смещение верхнего позвонка происходит только по правой или левой стороне суставной поверхности
В зависимости от силы вывиха:
Полный вывих – смещение верхнего позвонка происходит с полным нарушением суставной поверхности
Неполный вывих (подвывих) – смещение верхнего позвонка не полное, с частичным сцеплением суставными поверхностями
В зависимости от положения смещенного позвонка:
Опрокидывающийся вывих – верхний (вывихнутый) позвонок не только сдвигается с суставной поверхности, но и имеет наклон кпереди или кзади
Скользящий вывих – верхний позвонок смещается с суставной поверхности только по прямой, не имея наклона кзади или кпереди
Классификация в зависимости от времени получения травмы и обнаружения вывиха:
Свежий вывих – диагностирован не позднее 10-ти дней после получения травмы
Несвежий вывих – диагностирован в промежуток 10-28 дней от получения травмы
Застарелый вывих – диагностирован позже 28 дней от получения травмы
Симптомы вывиха позвоночника
Симптомы вывиха позвоночника зависят от расположения травмы и от наличия или отсутствия поражения спинного мозга.
Вывих шейных позвонков
Основные симптомы вывиха шейных позвонков:
Боль в области шеи различной степени интенсивности, практически всегда сочетается с хрустом
Пациент принимает вынужденное положение головы, чтобы уменьшить боль и дискомфорт
Деформация в области шейных позвонков
При вовлечении в процесс травмы структур позвоночника возникают дополнительные симптомы:
Из-за сдавления позвоночных артерий возникает потемнение в глазах и головокружение
При повреждении спинного мозга возникают парезы или параличи всех конечностей, нарушение кожной чувствительности и снижение или отсутствие рефлексов
Пальпаторно врач может обнаружить на шее усиление болезненности от касания пальцами места травмы, отечность тканей, деформированный позвоночный столб (провалы и выпирания позвонков).
Также, в зависимости от вынужденного положения головы, врач может определить какой вывих у пациента:
Голова пациента наклонена в сторону здоровых позвонков – односторонний неполный вывих или подвывих
Голова пациента наклонена на сторону повреждения позвоночника, а повернута в противоположную – сцепившийся вывих
Голова пациента наклонена вперед и немного сдвинута – двусторонний вывих
Голова пациента наклонена в сторону пораженных позвонков – односторонний полный вывих
Подвывих шейного позвонка – это очень частая клиническая ситуация, диагностировать которую можно совершенно случайно. Бывает так, что человек обращается с жалобами к врачу на постоянные боли в области шеи и при проведении диагностических мероприятий констатируют подвывих шейного позвонка.
Такое заболевание имеет следующий вид: суставные поверхности ближайших позвонков частично смещаются, но связки при этом не разрываются, как при вывихе. Чаще всего случается подвывих первого позвонка. Поскольку шейные позвонки выполняют важнейшую роль в опорно-двигательной системе, при любом патологическом изменении их страдает шея и весь организм в целом.
Классификация подвывихов
Подвывих позвонка шейного классифицируют на такие виды:
Ротационный подвывих и активный, как правило, выявляют у только родившихся деток. Остальные виды чаще случаются у взрослых людей по разным причинам, чаще травматического характера.
Причины подвывиха шейного позвонка
Причины, по которым могут сместиться позвонки, существуют в немалом количестве, поскольку шейный отдел самый уязвимый по сравнению с другими. Он отличается своим строением у детей и часто деформируется у людей зрелого возраста. Подвывих шейного позвонка может возникнуть при резком движении или повороте головы, в результате нескоординированных сокращений мышечной ткани в шейном отделе. Получить травму, которая повлечет за собой подвывих, можно после удара об голову чем-то тяжелым.
Ротационный подвывих шейного позвонка нередко случается у спортсменов, тех, чья профессия подразумевает серьезные физические нагрузки. Ротационный подвывих С1 также можно получить во время дорожно-транспортного происшествия, при столкновении человека с чем-то.
Ротационный подвывих атланта С1 случается чаще, чем другие, преимущественно у детей во время подвижных игр или при рождении. Подвывих шейных позвонков у детей может произойти во время занятий на спортивном кружке, на уроке физического воспитания. Подвывих первого шейного позвонка может возникнуть при падении с роликов, при неправильно выполненной стойке на голове, во время занятий на турнике, при выполнении обычного кувырка.
Подвывих шейного позвонка у новорожденных произойти может просто во время родоразрешения. В тот момент, когда у женщины начинаются схватки, самые сильные, перед началом потуг, ее матка начинает проталкивать ребенка к шейке матки. В норме шейка матки эластичная и раскрывается достаточно хорошо для того, чтобы малыш прошел по родовым путям. При осложнениях, возникших во время родоразрешения (неправильное предлежание, стремительные роды), может возникнуть подвывих шейного позвонка, обусловленный незрелостью связочной и сухожильной структуры.
Признаки и симптомы подвывиха
Симптомы подвывиха можно разделить на характерные, специфической природы и неспецифической. Неспецифическими называются симптомы, которые могут возникнуть при целом ряде других заболеваний. К таким симптомам можно отнести:
- боли в шейном отделе;
- невозможность держать голову прямо, чаще она отклонена в сторону или вперед;
- затрудненное движение шеи;
- ощущение напряжения в месте повреждения, воспаление кожи и болевые ощущения при пальпации;
- при сильном смещении можно увидеть выступившую часть позвонка в области шеи.
Специфические симптомы, характерные для данной патологии, помогут более точно указать, где именно произошло нарушение. Такие симптомы выражаются в виде:
- судорог в верхних конечностях;
- болевых ощущений в области челюстей;
- тянущей или острой боли в плече или спине;
- головокружения;
- нарушения двигательной активности в руках и ногах;
- шума в ушах;
- головных болей;
- бессонницы.
Ротационный подвывих атланта, при котором позвонок смещается в левую сторону, имеет такие симптомы и признаки, как непроизвольное наклонение головы вправо, болезненные ощущения при попытке повернуть голову влево, нарушение зрительной функции, головокружение, обмороки.
Подвывих С2 и С3 отличается следующими симптомами:
- боль в шее;
- чувство распирания языковой мышцы;
- трудности при глотании.
Симптомы подвывиха С3 и С4 проявляются в виде болей в шее, болевых ощущений за грудной клеткой, чувства тяжести в области желудка.
Признаки подвывиха шейного позвонка у ребенка, который недавно родился, могут отсутствовать. Это обусловлено незрелостью нервной системы, в результате которой патологические нарушения не будут вызывать боль у малыша. Наблюдаться может только небольшое искривление шеи.
Последствие невыявленного вовремя подвывиха первого шейного позвонка у ребенка очень серьезное. На фоне застарелого подвывиха у ребенка в будущем могут возникнуть сколиоз, плоскостопие, задержка умственного и физического развития.
Правильный диагноз может поставить только специалист на основании проведенных методов исследования с помощью магнитно-резонансной томографии. Также может быть назначена процедура спондилография.
Возможные последствия подвывиха шейного отдела
Лечение подвывиха шейных позвонков должно быть обязательным, иначе могут возникнуть печальные последствия данной патологии. В частности может произойти сдавливание сосудистого пучка, который питает головной мозг. В результате этого может перекрыться венозный отток, что повлечет за собой отек головного мозга.
Может нарушиться работа внутренних органов и систем. Особенно страдают органы дыхания, мочевыводящая система, органы ЖКТ. Помимо неприятных симптомов, которые возникнут на фоне подвывиха, может произойти полное или частичное онемение верхних и нижних конечностей, пропасть чувствительность пальцев и т.д.
Маленькие дети, получившие травму во время родов, могут спокойно жить с ней до того момента, пока не научатся ходить. Именно в этот момент, когда возникнет нагрузка на опорно-двигательный аппарат, родители заметят нарушения в походке малыша. Чаще всего это ведет к развитию сколиоза или плоскостопия.
У детей, которым вовремя не провели лечение подвывиха шейного позвонка, могут наблюдаться нарушения со стороны ЦНС, проявившиеся в виде гиперактивности, головных болей, плохого зрения, плохой памяти, капризности, повышенной утомляемости, неусидчивости и т.п.
Лечение подвывиха шейного позвонка
Чтобы последствия травмы шейного позвонка были минимальными, необходимо правильно провести лечение. В первую очередь, если позвонок повредился в результате травмы, необходимо оказать пострадавшему первую помощь, которая будет заключаться в обездвиживании шеи с помощью шины или других подручных средств. Дальше обязательно нужно приложить к травмированному месту холод, чтобы предотвратить развитие воспаления, и обратиться к врачу. Пытаться вправить вывих самостоятельно нельзя, поскольку можно еще больше травмировать этот отдел шеи.
В качестве средства для вправления шейного позвонка применяется петля Глиссона.
При такой процедуре пациент ложится на спину, подложив под плечевую область подушку, ему в это время вправляют позвонок. Как правило, сделать это удается достаточно быстро, после чего наступает облегчение самочувствия и возвращается двигательная активность.
После того как позвонки будут вправлены, больному накладывают специальную повязку или воротник, который будет фиксировать и поддерживать шею во время реабилитационного периода, чтобы избежать повторных подвывихов.
Обязательно лечение подразумевает физиотерапевтические процедуры, массаж, лечебную физкультуру. Реже может быть назначено иглоукалывание. В реабилитационный период необходимо ограничить серьезные физические нагрузки. Возвращение в привычный ритм жизни должно происходить постепенно, чтобы не возникли новые нарушения. Правильно проведенное лечение поможет обойтись консервативной терапией и предотвратит развитие серьезных нарушений.
Читайте также:


