Коды на шее симптомы

В каких только областях человеческого тела ни появляются фурункулы! Кроме подошв и ладоней — везде. Это своего рода напоминание о наших родственных связях с животными — нет шерсти и меха, а волосяные фолликулы остались. Мужчинам повезло меньше, у них еще и щетина в виде бороды. Именно поэтому фурункулы шеи чаще появляются у мужчин.
Непосредственная близость к голове, общность кровотока, особенности лимфооттока возводят эту локализацию фурункула в ранг очень опасных болезней.
Взглянув на фото фурункула на шее, познакомимся с причинами и лечением поближе.
Согласно Международной классификации болезней 10 пересмотра (МКБ10) код фурункула на шее L 02.1. Это находится в рубрике болезней кожи и подкожной клетчатки.
Причины фурункула шеи
Как и фурункулы других локализаций шейный фолликул вызывается чаще всего золотистым стафилококком. Он в свою очередь, может находиться на коже любого здорового человека без вреда для него. Организм имеет свою систему защиты от этого микроба. Однако, внешние и внутренние причины создают для стафилококка благоприятные условия для проникновения в фолликул, сальную железу и вызвать гнойное воспаление.
К внешним причинам, способствующим инфекции, относится:
- возможность травмирования во время бритья, натирания воротничком рубашки;
- работа в горячих цехах, усиливающая потливость, с дополнительным риском попадания пыли, промышленных загрязнений;
- ненадлежащая гигиена.
Внутренние причины зависят от состояния здоровья пациента:
- носительство стафилококка в носу или хроническая патология носоглотки;
- малокровие;
- эндокринная патология;
- гормональные расстройства;
- паразитарные и глистные инвазии;
- соматические системные заболевания.
Весь комплекс факторов риска можно свести к поводам для снижения иммунитета.
Стадии вызревания фурункула на шее
Инфильтративная — покраснение и отек участка кожи на шеи, появление плотной болезненной папулы.
Самопроизвольное вскрытие гнойника — фурункул прорывается, гной, стержень, кровь выходят наружу. на его месте образуется язвочка.
Заживление — в язвочке появляются грануляции, дефект кожи закрывается. Формирование рубца зависит от размера гнойника и особенностей организма.
Общая продолжительность всех стадий около 7- 10 дней. Особенностью фурункула на шее является укорочение стадий по времени.
Симптомы фурункула шеи
Рассмотрим типичное течение фурункула шеи на примере истории болезни.
Мужчина, 42 лет, обратился к хирургу с жалобами на боли, небольшой зуд и жжение в задней поверхности шеи на границе с волосистой частью головы, появление опухолевидного образования с лесной орех, болезненность при повороте головы.
Заболел 3 дня назад. Связывает заболевание с посещением парикмахерской, где получил небольшую царапину при бритье головы.
В анамнезе частые простудные заболевания, хронический гастрит, последнее обострение 3 месяца назад, диету не соблюдает. Вредные привычки — курит с 17 лет, по пачке в день, алкоголь — раз в неделю литр пива. Профвредности — работа в литейном цехе, металлург.
Соматический статус без особенностей, давление 120\80 мм.рт.ст., пульс 76 в минуту, ритмичный. Температура 37,6.
Мочеиспускание не нарушено, стул раз в 3 дня, дефекация затруднена.
Локальный статус: на задней поверхности шеи справа определяется участок гиперемии размером 5х6 см, кожа отечна, уплотнена. На фоне гиперемии определяется опухолевидное образование в виде конуса до 0,5 см в диаметре, возвышающееся над кожей на 0,7 см, ярко-красного цвета, резко болезненное. На вершине конуса видна беловатая точка.
В анализе крови повышение СОЭ, лейкоцитов, снижение гемоглобина. Сахар крови в норме.
На основании жалоб больного, истории заболевания, анамнеза жизни (предположительно снижение иммунитета из-за частых простудных заболеваний, курения, употребления алкоголя, возможного дисбактериоза, наличия вредных факторов, вызывающих загрязнение кожи и повышение потливости, данных осмотра, воспалительных изменений со стороны крови, анемии) можно поставить диагноз Фурункул шеи, гнойно-некротическая стадия. На фото хорошо видно, как выглядит такой фурункул на шее.
Как врач начал лечить этот фурункул на шее, рассмотрим ниже, а сейчас обсудим возможные осложнения при отсутствии или несвоевременном лечении.
- Распространение инфекции по коже, переход в фурункулез.
- Слияние нескольких фурункулов в один большой гнойник, называемый карбункулом.
- Гнойное воспаление окружающей клетчатки с образованием абсцесса.
- Переход гнойного воспаления на межмышечные пространства шеи, это флегмона шеи, с возможностью прорыва в средостение. Прогноз крайне неблагоприятный.
- При попадании микроба в кровь возможно развитие тромбоза вен головного мозга, менингита, сепсиса.
- Лимфатическая ткань отвечает лимфангитом или лимфаденитом.
Чтобы предотвратить эти осложнения нельзя отпускать ситуацию на самотек или заниматься самолечением.
Только врач специалист знает, как правильно лечить фурункул на шее.
Лечение фурункула на шее
Вернемся в нашу историю болезни.
После обработки раствором хлоргексидина под местной анестезией произведено вскрытие фурункула, пинцетом извлечен гнойно-некротический стержень, рана промыта раствором перекиси. В рану введен резиновый дренаж, сверху салфетка с Левомеколем. На кожу наложена асептическая повязка.
Больному оформлен листок нетрудоспособности. Назначено продолжить лечение фурункула на шее в домашних условиях:
- обезболивающее и противовоспалительное средство Диклофенак в таблетках;
- продигиозан внутримышечно с целью стимуляции иммунитета;
- УФО на область шеи;
- витаминный комплекс;
- консультация гастроэнтеролога;
- ежедневные перевязки.
Один из этапов лечения фурункула шеи изображен на фото.
Учитывая риск серьезных осложнений со смертельным исходом вопрос как лечить фурункул на шее сзади, как и спереди, неуместен. Допустимо применение общеукрепляющих сборов трав внутрь.
В самые первые дни болезни при появлении покраснения лучше применять протирания кожи хлоргексидином или другим антисептиком несколько раз в день. Полезно применить повязку для предотвращения генерализации инфекции.
Это самые первые действия до обращения в больницу. При первой возможности следует обратиться за медпомощью.
Медикаментозная терапия назначается строго индивидуально в зависимости от клинических особенностей, наличия осложнений и исходного состояния больного.
Основные принципы лечения сводятся к следующему:
- местная или системная антибиотикотерапия, индивидуализированная под каждый конкретный случай;
- дезинтоксикационная терапия по показаниям;
- неспецифическая десенсибилизирующая терапия;
- иммунокоррегирующие средства;
- адаптогены и другие общеукрепляющие средства;
- витамины и минералы;
- протеолитические ферменты;
- симптоматическая терапия.
Врачи хирурги разрабатывают новые и усовершенствуют традиционные методы лечения фурункулов лица и шеи ввиду их особой опасности.
Например, иммобилизированный на полиметилсилоксан гентамицин и контрикал позволяет уменьшить дозу антибиотика и количество манипуляций в очаге, обеспечив концентрацию антибиотика после однократного применения в течение 5-6 суток, сокращаются сроки лечения.
В лечении гнойной хирургической инфекции применяется стафилококковый бактериофаг. Условием его назначения является определение чувствительности выделенных от больного штаммов к бактериофагу. Этот вид лечения относится к иммунотерапии. Стафилококковый бактериофаг выпускается в виде мази, свечей и таблеток. Препарат назначают в лечебных и профилактических целях как местно, так и внутрь. Местно препарат используют в виде орошений, повязок, тампонов, мазей. Эффект усиливается при сочетании с пероральным приемом.
При фурункулах и карбункулах стафилококковым бактериофагом обкалывают инфильтрат, вводя препарат под основание и непосредственно в очаг. На курс приходится 3-5 инъекций.
Возникновение пятен на шее имеет самую различную этиологию. Кроме того, пятно на шее может быть коричневым, красным, розовым. Следует понимать и различать пигментные образования и признаки, свидетельствующие об образовании, протекании заболеваний. Например, считать родинку коричневым пятном и пытаться избавиться от него нужно только в случае укрупнения образования, что также является симптомом болезни. Разберемся, в каких случаях появляются красные, коричневые образования и что они могут обозначать.
- Красные пятна на шее
- Причины появления красных пятен
- Симптомы
- Коричневые пятна на шее: причины и признаки появления
Красные пятна на шее
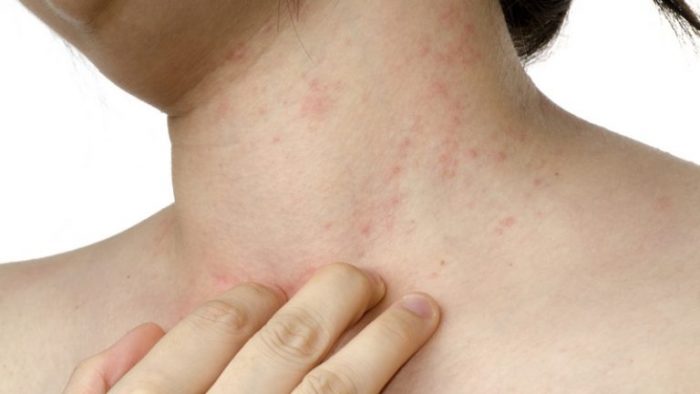
Локальное покраснение участков кожи может сопровождаться зудом, шелушением. Следует отметить, что образования у взрослых и детей не всегда являются следствием патологических процессов. В некоторых случаях проявления говорят о психосоматических факторах, аллергических реакциях. Установить точную причину появления может только специалист.
Волнения не вызывают покраснения от натирания или укусов комаров, во всех остальных случаях лучше обратиться к дерматологу или иммунологу. Самостоятельно устранять пигментацию на шее, которая зудит, сопровождается высыпаниями в виде бляшек, пузырьков с жидкостью, запрещено, чтобы не повышать риск развития осложнений.

Различаются внешние и внутренние факторы проявления красных пятен на шее. К внешним относятся:
- Стресс, волнение (если пятна не появлялись раньше, необходимо обследоваться у специалиста – внешние реакции могут свидетельствовать о нарушениях ЦНС);
- Физическое воздействие в виде натирания, укусов, солнечных ожогов;
- Опрелость;
- Аллергические реакции.
- Атопический дерматит;
- Псориаз;
- Болезни инфекционного порядка: корь, ветрянка, скарлатина;
- Экзема;
- Фотодерматоз;
- Крапивница;
- Лишай;
- Гемангиома (опухоль доброкачественного порядка).
У женщин красное пятно на шее может часто появляться в период гормональной перестройки организма (климакс). В любом случае точную причину появления образований назовет только квалифицированный специалист
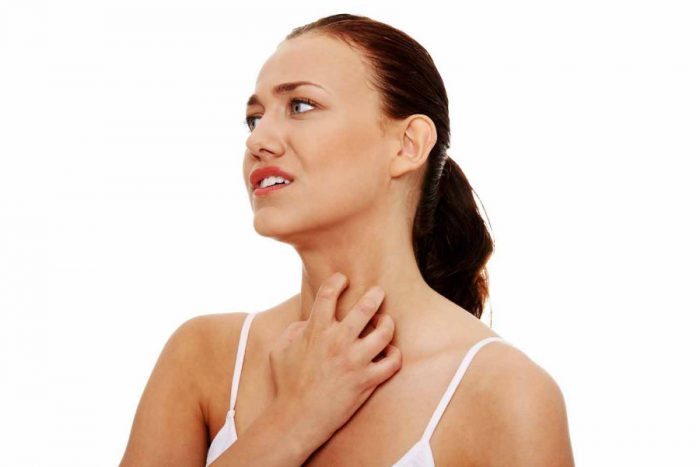
Дополнительные проявления заболеваний зависят от причины недуга. Если это психосоматические факторы, то симптомов нет, пигментация на шее не доставляет неудобства. Иногда бывает зуд, но он быстро проходит и не имеет высокой интенсивности. А вот когда красные образования – признак дерматологической патологии, появляются следующие симптомы:
- Локализация распространяется не только на шею, но и голову, тело, пятна покрываются корками или бляшками;
- Пигментированные участки преобразуются в пузырьки с жидкостью;
- Локальные образования шелушатся, подмокают.
Иногда картина дополняется жжением, нестерпимым зудом, образованием каймы вокруг пигментированного участка кожи. Может подниматься температура, появляется слабость, ощущение общего недомогания.
Важно! Аллергия также способна выдавать симптомы тяжелой формы. Основная отличительная черта воздействия аллергена – симптоматика не имеет продолжительного действия, даже при яркой выраженности, обострение быстро проходит. При снижении воздействия аллергена, снижается интенсивность проявлений.
Симптомы инфекционных заболеваний, проявлением которых служат красные пятна на шее, дополняются следующими проявлениями:
- Повышение температуры тела;
- Головная боль;
- Слабость;
- Сонливость;
- Першение в горле;
- Признаки отравления;
- Появление пятен по всему телу;
- Повышенное потоотделение, слезоточивость.
Аутоиммунные процессы сопровождаются постоянной слабостью пациента, обострением хронических заболеваний. У женщин появляются проблемы гормонального характера, нарушается менструальный цикл. Мужчины теряют потенцию, снижается либидо. Кожа становится сухой, грубеет и может шелушиться.
Важно! Все появившиеся симптомы требуют обязательного обследования у специалиста. Кажущиеся безобидными высыпания могут обозначать появление лишая, грибковой инфекции – заболеваний, передающихся контактным путем.
Коричневые пятна на шее: причины и признаки появления
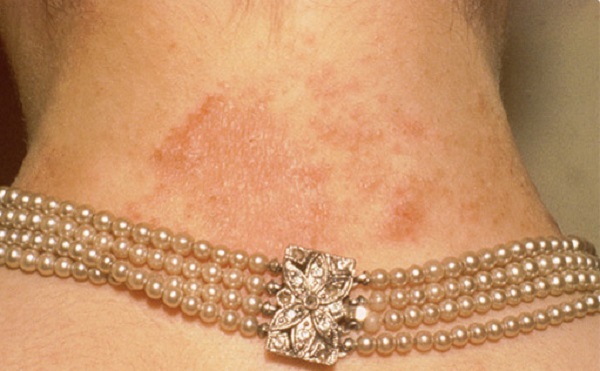
Коричневые пигментные пятна на шее вызывают определенный дискомфорт. Ввиду того, что шея – открытый участок кожи, появление пятнышек может иметь множество разных причин. Следует различать родимые коричневые пятна на шее – генетические проявления и возможные причины проявления патологий.
Пигментация на шее вызывается:
- Гиповитаминозом;
- Дефицитом аскорбиновой кислоты;
- Воздействием солнечных лучей;
- Гипермеланозом кожи;
- Наследственной предрасположенностью.
Кроме того, появиться образования могут из-за:
- Нейрофиброматоза. В этом случае симптоматика дополняется мягкими розоватыми узелковыми образованиями, деформацией костной структуры. Если наблюдаются подобные признаки, то обращение к доктору должно быть незамедлительным. Как следствие патологии могут появляться симптомы частичной глухоты, слепоты, ощущения сдавливания в спине. Болезнь передается наследственным путем и требует обязательного лечения.
- Если появились коричневые пятна без изменения структуры кожи, то это может быть свидетельством витилиго, неполного альбинизма.
Появление темных или красных пятен на шее без видимых причин (ожогов, укусов) должно насторожить пациента. Если в случае недостатка витаминов достаточно поменять рацион питания, а при гипермеланозах защитить кожу от солнца, то гормональные сбои, лишаи и вирусные заболевания требуют тщательной постановки диагноза и незамедлительного начала лечения.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Как обследовать?
- Какие анализы необходимы?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

Медицине известна редко встречающаяся патология, имеющая название синдром короткой шеи или синдромом Клиппеля-Фейля.
Данная статья позволит получить представление об этом заболевании и ответит на ряд вопросов.

[1], [2], [3], [4]
Код по МКБ-10
Причины синдром короткой шеи
Установленными на сегодняшний день причинами синдрома короткой шеи врачи называют:
- Генетический дефект хромосомы (изменение в 8, 5 и/или 12 хромосоме), получаемый ребенком еще в утробе матери. Данная патология возникает уже на восьмой неделе беременности. Медицина различает два вида наследования синдрома короткой шеи: аутосомно-доминантный (встречается чаще) и аутосомно-рецессивный.
- Травма позвоночника.
- Родовая травма.

[5], [6], [7], [8], [9]
Патогенез
Синдром короткой шеи имеет и другое медицинское название - синдром Клиппеля - Файля. Суть патогенеза данного заболевания заключается в аномальном сращивании между собой позвонков шеи и/или позвонков верхнего отдела грудной клетки.

[10], [11], [12], [13], [14], [15], [16], [17]
Симптомы синдром короткой шеи
Синдром Клиппеля – Файля может легко распознать даже далекий от медицины человек. Симптомы синдрома короткой шеи проявляются следующие:
- Шея деформирована.
- Движение ограничено.
- Визуально – голова растет непосредственно из плеч (бревиколлис).
- Низкая граница начала волосяного покрова на голове.
Могут наблюдаться и другие редко встречающиеся признаки:
В процессе или после родов, акушер – гинеколог, принимающий роды, или врач – неонатолог, осматривающий ребенка, способны сразу распознать наличие у новорожденного синдрома короткой шеи.
Осложнения и последствия
Последствием данного дефекта может стать разрушение костной ткани шейного отдела, появление выраженной болевой симптоматики. Происходит пережатие или повреждение нервных корешков и кровеносных сосудов, что вызывает появление различных невралгических проблем и приводит к кислородному голоданию клеток мозга. Последствия синдрома короткой шеи могут проявиться и в ослаблении зрения или ухудшении слуха.
Осложнениями синдрома короткой шеи являются:
- Сколиоз.
- Глухота.
- Офтальмологические проблемы.
- Аномалия развития нижних и верхних конечностей: деформация стопы, отсутствие локтевой кости, развитие дополнительной фаланги и так далее.
- Пороки развития внутренних органов, способные привести и к летальному исходу: порок сердца, патология почек и/или печени.
- Нарушение в работе центральной и периферической нервной системы.

[18], [19], [20], [21], [22], [23], [24], [25]
Диагностика синдром короткой шеи
Врач – неонатолог еще при первом осмотре новорожденного способен предположить наличие аномалии. Диагностика синдрома короткой шеи заключается в проведении и анализе результатов ряда мероприятий:
- Выявление анамнеза заболевания, имеется ли у кого – то из семьи аналогичная аномалия.
- Осмотр невропатологом: наличие искривления шеи, уровень ее подвижности, анализ другой симптоматики.
- Генетическое исследование.
- Возможна консультация генетика, нейрохирурга.
Для установления полной клинической картины изменений в организме больного проводится и инструментальная диагностика, которая включает в себя:
- Рентгенографию шейного и верхнего грудного отдела позвоночника в прямом положении.
- Рентгенографию этой же области, но при максимально согнутом состоянии шеи и максимально выгнутом (спондилография).
- УЗИ внутренних органов:
- Сердца – возможен дефект межжелудочковой перегородки.
- Почек – возможно отсутствие одного из парных органов.
- ЭКГ.

[26], [27], [28], [29], [30], [31], [32]
Как обследовать?
Какие анализы необходимы?
Дифференциальная диагностика
Доктором проводится дифференциальная диагностика аномалии, исключающая заболевания, симптомом которого может быть синдром короткой шеи, но не вкладывающиеся в клиническую картину, результаты проведенных анализов и исследований.
Синдром Клиппеля - Фейля дифференцируется с такими патологиями:
- Сращение двух и более позвонков шеи.
- Анатомически маленький размер позвонков шеи.
- Отсутствие одного и более позвонков шеи.
- Комбинация форм признаков.

[33], [34], [35], [36], [37], [38], [39]
К кому обратиться?
Лечение синдром короткой шеи
Лечением синдрома короткой шеи обычно занимается врач - остеопат. При диагностировании аномалии развития шейных позвонков нехирургические методы терапии малоэффективны, но в комплексное лечение все же входят:
- Для устранения болевого синдрома назначают один из препаратов с анальгезирующими характеристиками.
- Симптоматичное медикаментозное лечение.
- Лечебная физкультура, помогающая улучшить подвижность пораженной области позвоночника и повысить мышечный тонус.
- Массаж.
- Профилактическое или корректирующее ношение специального воротника (воротник Шанца).
- Физиотерапевтические процедуры (электрофорез, парафиновое прогревание).
Но основным и наиболее эффективным методом лечения синдрома короткой шеи является хирургическое вмешательство. В арсенале хирурга имеется методика коррекции аномалии - цервикализация по Бонола.
Суть лечения синдрома короткой шеи – не допустить разрушения шейных позвонков и последующего развития вторичных, порой необратимых, нарушений в организме человека.
Назначение физиотерапевтического лечение конечно не избавит больного от синдрома короткой шеи, но поможет улучшить ее подвижность, позволит активизировать кровообращение в данной зоне. Электрофорез оказывает на пораженный участок нервно-рефлекторное и гуморальное действие.
Суть процедуры заключается в проведении в пораженную зону организма при помощи малых электрических токов ионов лекарственного средства, которым пропитываются прокладки электродов. Проникая в каждую клетку, лекарство начинает воздействовать на биохимические процессы, протекающие в организме. В зависимости от фармакологической группы, к которой принадлежит препарат, происходит обезболивание, снятие воспалительного процесса и напряжения в мышцах.
Аппликации из парафина прогревают область шеи, активизируя кровоток, что улучшает метаболизм в структурах головного мозга. Такие компрессы, по назначению врача, можно проводить и в домашних условиях:
- Из клеенки изготовить шаблон для накладывания горячего парафина. Он должен покрывать зону воротника и шеи.
- Прогреть в духовом шкафу противень. Достать и на его поверхности разложить шаблон.
- В емкости на водяной бане подогреть парафин и нанести на приготовленную выкройку. Получившийся парафиновый воротник наложить на шейно – воротниковую зону больного, накрыв сверху шерстяным платком или одеялом.
- Процедура занимает от получаса до часа, в зависимости от рекомендации врача.
Основным и наиболее действенным методом исправления нарушений анатомии шейных позвонков является оперативное лечение синдрома короткой шеи - цервикализация по Бонола.
При проведении данной операции хирургом удаляется I - IV ребра, в ряде случаев и надкостница. Операция проводится под общим наркозом. Специалист выполняет паравертебральный разрез, проходящий в промежутке между внутренним краем лопатки и остистым отростком позвоночника. Со стороны лопатки отсекается ромбовидная и трапециевидная мышца и резецируется I - IV верхнее ребро. Сначала такие действия проводятся с одной стороны позвоночника, затем с другой.
Место оперативного вмешательства на время заживления помещают в гипсовый корсет. По мере заживления его меняют на специальный воротник - головодержатель.
Профилактика
Проведение профилактики синдрома короткой шеи невозможно в силу наследственности патологии. Единственная рекомендация, которую может дать доктор – если в семье имеются близкие, страдающие данным аномалией, – проведение медико-генетического обследования пары, планирующей рождение малыша. Это позволит заранее оценить уровень риска появления на свет ребенка с синдромом Клиппеля – Фейля.

[40], [41], [42], [43], [44], [45], [46]
Прогноз
Если синдром короткой шеи не сопровождается пороками развития внутренних органов, прогноз благоприятен. Если же изменения затронули органы и системы организма, то дальнейшее состояние организма больного зависит от тяжести сопутствующих заболеваний.

[47], [48],
Фурункул – это инфекционное воспаление волосяного фолликула. Расположен фурункул на шее в области волосяного покрова. Образовывается чирей на боковой или задней поверхности шеи. Локация рядом с головным мозгом опасна для здоровья человека. Болезнь может развиваться и вызвать воспалительные процессы оболочек мозга.

Как выглядит чирей на шее, его симптомы и код по МКБ 10
Вначале образуется воспаление и покраснение, выглядит как обычный прыщ или раздражение на коже. Позднее появляется маленький бугорок красного цвета, ткани рядом опухают. Наблюдается отечность, лимфоузлы увеличиваются, у больного ухудшается самочувствие: усталость и слабость.
Спустя время бугор становится похожим на шишку с белой точкой в центре. Это проявление говорит о воспалительном процессе фолликула. Спустя 4 дня происходит вскрытие корочки, гной выходит. Если рана очищается быстро, то скоро заживает.
Чтобы гной вышел самостоятельно, для созревания ждать нужно пару дней. После прорыва чиряка воронка заполняется грануляционной тканью, рана затягивается, может остаться шрам.
При фурункулезе на шее и других местах наблюдается следующая симптоматика:
- слабость в теле;
- повышенная температура;
- болевые ощущения;
- эмоциональность.
Согласно медицинскому международному классификатору, фурункул имеет код МКБ 10. В него входят заболевания кожи и подкожной клетчатки.
Причины появления на шее
Шея подвержена загрязнению, воздействию пыли, на коже появляются выделения пота и жира. Ежедневное трение об одежду способствует втиранию грязи в кожные покровы. При расчесывании или бритье можно поранить кожу, в результате чего образовываются небольшие травмы, что способствует проникновению микробов внутрь и появлению фурункула.
Причинами, которые влияют на появление чирия является несоблюдение гигиены, слабый иммунитет, неспособность кожи противостоять бактериям.
Развитию фурункулеза способствуют:
- переохлаждение;
- несбалансированное питание, недостаток витаминов и минералов;
- нарушение пищеварения;
- сахарный диабет.
Для предупреждения патологии в области шеи занимайтесь усиленно здоровьем, уделяйте время гигиене, употребляйте здоровую пищу, не допускайте переохлаждения тела. Болезнь возможна у детей и взрослых.

Стадии вызревания и особенности локализации
Стадия инфильтрата. Сопровождается покраснением на коже. Место воспаление начинает опухать, образуется бугорок. Затем появляются симптомы жжения и покалывания. Со временем развития фурункула боль изменяется. На верху гнойника находится пузырек, расположенный в области волосяного фолликула. Боль мучает пациента при небольшом прикосновении к кадыку. Кожа краснеет отек увеличивается. Данная стадия продолжительная и длится 3 суток.
Стадия некроза. Для нее характерно созревание фурункула и нарыв. Как правило, симптомов не наблюдается, однако существует боль и интоксикация организма. Появляется лимфаденит, если чирей находится рядом с лимфоузлами. На 4-й день происходит нарыв, выходит гной, который имеет зелено-желтый цвет с кровью — гнойно-некротический стержень.
Стадия заживления. В этом период после гнойного отхождения появляется язва, которая заполняется грануляционной тканью. Рана заживает, может болеть, спадает отечность. Период составляет 3 дня. На месте фурункула остается рубец, он может быть выраженным. Процесс заболевания длится 10 дней, если нет осложнений, заболевание начинает проходить.
Часто, в зависимости от скопления большого количества гноя, чирей может абсцедировать.
Методы лечения фурункула на шее
Лечение чирея на шее следует проводить сразу. Развитие гнойника смогут предотвратить УВЧ и УФ-облучение, если фурункул уже появился. Лечение устранит инфекцию и предотвратит развитие гнойного воспаления. При запущенном заболевании после консультации с врачом вылечивать патологию можно мазями для быстрого прорыва чирей. Как только произойдет нарыв, следует продезинфицировать место раствором фурацилина или перекисью водорода, наложить повязку.
Для лечения заболевания используют разные виды.
Лечиться можно разными способами, одним из них является хирургическое вмешательство. Метод используется для быстрого изъятия стержня из фурункула на шее. Такое быстрое удаление нужно, если чирей глубоко находится и в случае серьезного ухудшения заболевания. Операцию делают с применением анестезии.

Использование антибиотиков. Метод действенный. Врач обкалывает чирей раствором новокаина и антибиотиков. Одного раза достаточно для выздоровления. В некоторых случаях потребуется и вторая блокада. Проводят дополнительную терапию.
Применяют лечение чирея, возникшего на шее, лекарствами: Бисептол, Сульфадиметоксин. В аптеке предлагают много препаратов, однако следует обратиться к специалисту за консультацией перед их использованием.
При патологии фурункула назначают комплексное лечение. В него входят средства пирогенал, декарис, витамины.
Для вытягивания гноя применяют мазь Вишневского, которая обладает противовоспалительными свойствами, устраняет бактерии, а также восстанавливает ткани. Имеет отличное заживляющее действие. Мазь наносят толстым слоем, чтобы впитывалась в кожный покров. Применяют и другие виды мазей: тетрациклиновую, синтомициновую, левомеколь. Перед приемом препаратов рекомендуется обращаться за консультацией к доктору.
Лечение фурункула на шее можно проводить дома разными средствами.
Использование влажного компресса. Домашний способ эффективный. Необходимо налить теплую воду в грелку. На поверхность кожи нужно прикладывать грелку через влажную материю или салфетку. Метод поможет избавляться от нарыва, улучшать кровообращение, увеличивать количество лейкоцитов около раны. Лечение подойдет для ребенка или взрослого.
Применение куркумы. Антибиотик природного происхождения поможет избавиться от воспаления. Принимать средство нужно одну чайную ложку и запить 0,5 л. воды. Пить лекарство потребуется 3 раза в день. Вода требуется для недопущения обезвоживания организма. Нужно потреблять продукты, содержащие клетчатку.
Народные средства для лечения кожи шеи. Для лечения гноя можно прикладывают к больному месту смесь лука с молоком, лист подорожника или лепешку из ржаной муки, смешанную с медом.
Возможные осложнения
- Рубец, остается после гнойника. Заметен, при условии, если присматриваться.
- Абсцесс. Последствие возможно у пациентов, которые имеют плохой иммунитет.
- Менингит. Гнойник может спровоцировать инфекцию, которая проникает в оболочку мозга.
Гарантии на 100% нет, что после патология не вернется. После лечения потребуется пройти специальный курс аутогемотерапии для очистки крови. Это поможет поддержать иммунитет.
Фурункулезом в области шеи страдают и дети. Это происходит из-за полученных ребенком небольших травм на коже. Развитию патологии способствуют плохая гигиена, простуда, слабый иммунитет малыша. Заболевание появляется у малышей после ангины, воспаления легких и других. Последствиями патологии становятся осложнения: хронический фурункулез, лимфангит, лимфаденит, тромбофлебит, абсцессы.
Фурункулез на шее — опасный вид воспаления, который приносит осложнения при несвоевременном лечении. Если не обратиться к врачу, то последствия становятся серьезными. Не запускайте болезнь, быстро реагируйте и лечите, не давая инфекции не малейшего шанса.
Читайте также:


