Корешковый синдром при дискогенном радикулите
Почти каждый человек, хоть единожды, сталкивается с таким неприятным ощущением, как боль в спине. Больше половины всех работоспособных людей эти боли возникают регулярно и длятся больше дня. Причин возникновение болей в спине есть много, одна из них называется радикулопатией (устарелое название) или корешковым синдромом. Это заболевание, так же, называют радикулитом.
Радикулопатия – что это такое?
Корешковый синдром или радикулопатия, код по МКБ 10 – неврологическое заболевание, вызванное с дегенеративными процессами в позвоночнике. Симптомы радикулита вызывает повреждение, воспаление, повреждение корешков спинномозговых нервов. Проблема может возникнуть как в одном корешке, так и в нескольких. Первые проявления корешкового синдрома, обычно, выражены принизывающей болью по всей протяжности позвоночника и даже на теле и органах, слабым мышечным тонусом, покалыванием и/или онемением.
Причины возникновения корешкового синдрома
- Основной причиной радикулопатии есть остеохондроз. Но толчок для заболевания могут сделать и следующие факторы:
- плохие условия работы и тяжелый физический труд;
- переохлаждение организма;
- наследственность;
- плоскостопие;
- разная длина ног;
- лишний вес
- не правильно подобранная обувь;
- отсутствие правильного питания.

Так же радикулит могут спровоцировать следующие болезни спины:
- остеохондроз;
- межпозвоночная грыжа ;
- деформирующий спондилоартроз;
- компрессионный перелом позвоночника;
- спондилолистез;
- спондилез с краевыми остеофитами;
- травмы позвоночника;
- опухоли позвоночника (остеосаркома, гемангиома, невринома и т.д.)
- туберкулезный спондилит
- инфекционные процессы организма
- врожденные позвонковые аномалии.
Дискогенная радикулопатия появляется, всегда, как следствие межпозвоночных грыж.
Корешковый синдром развивается не сразу, а как усложнение после цепочки факторов или болезней организма. Так же, есть вероятность перехода заболевания в хроническую форму. В такой форме воспалительный процесс в корешках будет непрерывным и закончится утратой чувствительности и потерей функциональности, атрофией мышечной массы.
- 1 Разновидности радикулопатии
- 2 Симптомы – на что нужно обратить внимание?
- 3 Диагностика радикулопатии
- 4 Лечение корешкового синдрома
Разновидности радикулопатии
В зависимости от расположения пораженного нерва выделяют несколько видов радикулита:
- Корешковый синдром шейного отдела позвоночника – возникает, как последствие грыжи, протрузии или дегенерации диска, остеоартрита, фораминального стеноза и прочих патологий. Проявляется непредвиденно.
- Корешковый синдром грудного отдела позвоночника – проявляется в районе грудной клетки. Причинами возникновения грудного радикулита есть дегенеративные трансформации, протрузии и грыжи дисков, остеоартит, остеофит, стеноз. Может быть последствием инфекционных болезней, переохлаждения, остеохондроза, травмы или резких движений.
- Корешковый синдром пояснично-крестцового отдела позвоночника – наиболее часто встречаемый случай заболевания. Может быть хроничным. Провоцируют радикулопатию этого отдела позвоночника, в большинстве случаев разрушительные процессы в связках и суставные поражения. Может быть следствием остеохондроза, грыжи и других заболеваний.
- Корешковый синдром поясничного отдела позвоночника — есть три вида поясничного радикулита: люмбаго, любоишелгия и ишиалгия. Причиной поясничной радикулопатии есть неправильное лечение, артрит, дегенеративные изменения позвонков, стеноз, компрессионный перелом, грыжа и протрузия дисков, спондилолистез.
- Cмешанный корешковый синдром.
Так же существует разделение болезни в зависимости от очага поражения:
- Дискогенная радикулопатия — последствие деформирования хрящевой ткани, наросшей на межпозвоночные диски, что ущемляет корешок. В процессе корешки воспаляются, причиняя сильную боль и дают отечность.
- Вертеброгенная радикулопатия – обязательно вторичное заболевание. Проявляется параллельно со стенозами, поражающими фораминальные отверстия, где проходят нервные корешки. Под воздействием разрушительных изменений, путь по которому двигаются корешки стает уже и они сдавливаются, что приводит к нарушению кровообращения и отечности.
- Смешанная радикулопатия.
Эта классификация заболевания дает возможность точно распределить основные особенности радикулопатии в каждого отдельного пациента.
Симптомы – на что нужно обратить внимание?
Клиническая картина радикулита совмещает в себе различные сочетания симптомов раздражений спинальных корешков и утраты его функциональности. Степень выраженности заболевания зависит от степени сдавления корешков и от индивидуальных особенностей строения корешков.
Есть несколько нюансов симптоматики при радикулите на которые стоит обратить внимание:
- Усиливающийся болевой синдром:
- — При движении — ходьба, смена положения тела, наклоны и повороты, подъем ноги.
- — От вибрации -кашля, смеха, поездки в транспорте.
- — При попытке надавить на пораженную область.
Радикулопатия пояснично-крестцового отдела позвоночника, проявляется такими особенностями:
- — Сочетание боли с явлениями парестезии (покалывания, жжение, онемение и т.д.).
- — Связь болевого признака с движениями.
- — Наличие участков мышечных уплотнений и сколиозных деформаций в области поясничного или пояснично-крестцового отдела.

На что нужно обратить внимание, для определения вида радикулита:
Радикулопатия шейного отдела позвоночника выражается следующими симптомами:
- — области затылка, лба и виска;
- — лопатках и плечах;
- — руках.
Симптомы при радикулопатии грудного отдела:
- — боли в область грудины, под левой лопаткой;
- — боли в спине.
Симптомы при радикулопатии поясничного и пояснично-крестцового отделов:
- — области поясницы и крестца;
- — ягодицах и пахе;
- — бедрах, голени стопы.
- Утрата чувствительности – частый симптом при корешковом синдроме, свидетельствующий о том, что дегенеративный процесс в нерве продолжается достаточно долго, и начался процесс отмирания.
- Дистрофия мышц еще один характерный симптом радикулита. И это знак того, что нерв уже на финальной стадии отмирания и мышцы не могут справляться с своей задачей, что приводит к нарушению гармонии движения.
Если у вас появились эти симптомы по одиночке или группой – обязательно нужно обратиться к врачу. Это поможет выявить болезнь в зачатке и не допустить осложнений.
Диагностика радикулопатии
Что бы лечение радикулита было эффективным, нужно не только поставить точный диагноз, а и определить первоисточник проблемы. Только после осмотра больного врачом, проанализировав результатов необходимых лабораторных исследований, и ознакомления с итогами рентгенографии (популярный и доступный метод) или МРТ (очень точный международный метод – показывает самый информативный и подробный результат).
Нужно помнить, что ставить диагноз, подтверждать его или опровергать, может только квалифицированный врач. И только после этого можно начинать лечение корешкового синдрома.
Лечение корешкового синдрома
Лечение радикулита требует серьезного, грамотного и правильно подобранного лечения. Для устранения заболевания не достаточно снять симптомы и устранить боль, необходимо вылечить и источник корешкового синдрома.
Лечение подбирается индивидуально и в зависимости от тяжести состояния больного и результатов исследований может варьироваться его сложность и способы:
- — консервативное лечение медикаментозными препаратами – обезболивающие, нестероидные препараты, препараты для снятия спазма, витаминами группы Д и т.д.
- — дополнительное лечение – ЛФК, рефлексотерапия, массаж и самомассаж, физиотерапия, лазеротерапия и т.д.
- — хирургическое вмешательство – применяется только в тяжелых случаях, когда лечение остальными способами не дает необходимого результата или состояние больного требует кардинальных мер.
Соблюдение постельного режима рекомендуется на протяжении всего курса лечения – это облегчает боль и снижает нагрузку на спину.
Ни в коем случае не нужно заниматься самолечением, все лечение, включая и способы народной медицины должно быть назначено и согласовано с специалистом.

- Что это такое?
- Причины возникновения
- Признаки
- Разновидности
- Диагностика
- Особенности лечения
- Подведение итогов
- Видео по теме
Что это такое?
Корешковый синдром – это патологическое состояние, при котором происходит компрессия (сдавливание) нервных волокон. Чаще всего процесс локализуется в поясничном отделе позвоночника. Если игнорировать симптомы при ущемлении, это чревато развитием серьезных осложнений, вплоть до утраты работоспособности.
В народе эту патологию называют радикулитом, однако это не совсем правильно. Более точное название – радикулопатия.
Корешковый синдром включает в себя целый симптомокомплекс, который возникает при компрессионном сдавливании и защемлении корешков спинномозговых нервов. Неврологический синдром проявляется в виде болевого синдрома и мышечного напряжения. Иногда он даже затрагивает некоторые внутренние органы, например, желудок или сердце.
Патология развивается на фоне сдавленных спинномозговых нервов. Чаще всего она сопровождается воспалительной реакцией. В группе риска находятся люди с лишним весом, остеохондрозом и нестабильным гормональным фоном.
Поговорим о патогенезе (механизм развития) радикулопатии. Постепенное разрушение костной и хрящевой тканей приводит к постепенному сужению просвета, который отведен для кровеносных сосудов и нервных корешков. Это вызывает нарушение нормального кровоснабжения и появление кислородного голодания.
Причины возникновения
Первопричиной корешкового синдрома являются изменения в строении межпозвоночных дисков. Из-за этого нарушается нормальное функционирование костной ткани. Способствовать появлению патологии могут и другие факторы, а именно:
- травмы;
- переохлаждение;
- ожирение;
- погрешности в питании;
- чрезмерные физические нагрузки;
- длительное пребывание в неудобной позе;
- переутомление, хронический стресс;
- вредные привычки: курение, алкоголизм;
- сидячий образ жизни.
В группе риска находятся пациенты с ожирением. Избыточная масса тела увеличивает нагрузку на позвоночный столб. В итоге хрящевая ткань подвергается деструктивным изменениям.
С возрастом вероятность возникновения радикулопатии увеличивается. Старческие изменения в костной системе провоцируют развитие патологических процессов в позвоночнике.
Немаловажную роль в возникновении радикулопатии играет профессиональная деятельность человека. Вынужденное нахождение в неудобной позе, поднятие тяжестей, длительное пребывание в положении стоя ускоряют процессы разрушения позвоночного столба.
Радикулопатию могут вызвать не только внешние факторы, но и патологические процессы внутри организма. К ним можно отнести:
- опухолевые процессы;
- врожденные деформации позвонков и костной ткани;
- нарушение обменных процессов;
- гормональный дисбаланс;
- сахарный диабет;
- остеохондроз;
- туберкулез, сифилис;
- аутоиммунные процессы;
- спондилез, спондилоартроз, спондилолистез;
- протрузии, грыжи межпозвоночных дисков;
- воспалительные и инфекционные процессы в позвоночнике;
- дегенеративные изменения мышечной ткани.
Признаки
Проявления радикулопатии будут отличаться в зависимости от локализации патологического процесса. В целом клиника корешкового синдрома сопровождается сильнейшей болью ноющего или тупого характера. Неприятные ощущения распространяются на конечности и даже внутренние органы. У пациентов присутствует нарушение координации движений и снижение чувствительности.
Если радикулопатия затронула грудной отдел, будет наблюдаться боль на уровне лопаток, дискомфорт под ребрами, одышка, кашель, повышение артериального давления. В случае поражения поясницы у пациентов меняется походка, появляются затруднения при подъеме по лестнице. Присутствует сильная боль в виде прострелов в области бедра и голени. Когда корешковый синдром поражает шейный отдел, наблюдается дискомфорт во время ночного сна. Любое движение сопровождается прострелами.
Болевой синдром обусловлен компрессией нервных корешков, поэтому он появляется исключительно с той стороны, с которой произошло защемление. При поражении двигательной функции корешка появляются подергивания в конечностях, слабость, снижается мышечный тонус.
В целом признаки радикулопатии делятся на две основные группы:
- симптомы раздражения корешков;
- выпадение пульпозного ядра.
Для начала поговорим о первой разновидности.
О раздражении корешков говорят следующие симптомы:
- жгучая, стреляющая боль, которая усиливается при поворотах, наклонах, резких движениях;
- ощущение ползания мурашек по телу;
- чувство жара или, наоборот, холода;
- подергивания конечностей;
- вынужденное положение тела в виде перекоса туловища;
- ощущение покалывания;
- ухудшение двигательной активности мышц.
Выпадение пульпозного ядра происходит в запущенных случаях. Выделим основные признаки этого явления:
- слабость сухожильных рефлексов;
- снижение чувствительности;
- парез мышц.
При ущемлении одного корешка чувствительность снижается лишь частично. Связано это с тем, что она контролируется выше и нижестоящими нервами. Это свидетельствует о полирадикулопатии, то есть ущемлении одновременно нескольких корешков. Поговорим о ней более подробнее.
Полирадикулопатия подразумевает под собой множественное поражение периферических нервов и кровеносных сосудов. Нарушение чаще всего встречается у людей преклонного возраста.
В зависимости от причин возникновения полирадикулопатия бывает аллергической, воспалительной, токсической и травматической. Появление нарушения может быть также связано с инфекционными и механическими факторами.
Полирадикулопатия имеет такие общие клинические симптомы:
- блуждающие боли;
- мышечная слабость, вплоть до атрофических изменений;
- снижение сухожильных рефлексов;
- онемение, жжение, покалывание ног;
- падение стопы;
- потеря чувства вибрации.
При диабетической полирадикулопатии присутствует мучительная боль в голенях и стопах. Неприятные ощущения усиливаются в тепле и покое. С течением времени боль настолько усиливается, что становится нестерпимой. Меняется и цвет кожных покровов. Они становятся фиолетовыми или даже черными. Формирование диабетической стопы нередко приводит к ампутации конечности.
Лечение полирадикулопатии подразумевает борьбу с основным заболеванием, вызвавшим поражение периферических нервов. Терапия включает в себя целый комплекс мероприятий, в том числе и снятие клинической симптоматики.
Разновидности
Относительно места поражения выделяют три формы радикулопатии:
- дискогенная, или спондилогенная;
- вертеброгенная;
- смешанная, которая возникает при одновременном поражении межпозвоночного диска и позвонка.
Дискогенная радикулопатия характеризуется поражением нервных окончаний, которые произрастают из спинного мозга. Сдавливание корешков приводит к их воспалению и травмированию.
Причина дискогенной радикулопатии кроется в деструктивных изменениях межпозвоночных дисков. По мере старения организма они утрачивают возложенные на них функции. Изнашивание внешнего кольца, потеря эластичности хрящевой ткани приводит к сращению позвонков. Ущемление корешков приводит к появлению целого ряда неврологических симптомов, в том числе и сильных болей.
Дискогенная радикулопатия чаще всего встречается в позвонках L4-L5. Именно на них приходится самое большое давление. В группе риска находятся грузчики, тяжелоатлеты, бодибилдеры.
Это нарушение вторичного типа. Корешок сдавливается в своеобразном туннеле, в качестве которого могут выступать остеофиты, грыжи, опухоли и др. Воспалительно-дегенеративные процессы приводят к сужению его просвета, провоцируя тем самым появление болевых ощущений.
Боль возникает не только во время движения, но и в состоянии покоя, даже ночью. Из-за постоянной болезненности в ногах меняется походка.
Чаще всего патология развивается на фоне шейного остеохондроза. Появлению корешкового синдрома могут способствовать и другие факторы. Например, травма шеи или соседних областей позвоночник, ожирение, малоподвижный образ жизни, врожденные дефекты хребта.
Корешковый синдром шейного отдела характеризуется такими проявлениями:
- боль, которая распространяется в область затылка, шеи, лица, плеча;
- затруднения движений головой;
- головокружение, головные боли;
- нарушение двигательной активности верхних конечностей;
- онемение;
- общая слабость;
- подергивание мышц;
- чувство ползанья мурашек по голове, шее, рукам.
Степень выраженности признаков во многом зависит от расположения корешка, который подвергся давлению. Ситуация выглядит следующим образом:
- Верхний отдел. Наблюдается онемение в затылочной области, боли и дискомфорт в теменной части. Появляется атрофические изменения в мышцах подбородка. Наблюдается парестезия кожных покровов возле ушных раковин, висков.
- Средний отдел. Пациенты жалуются на боль в шее и онемение, проблемы с речью из-за снижения подвижности языка. Наблюдается парестезия кожи затылка, губ, щек или носа.
- Нижний. Больше всего страдают плечи, голова, предплечья. Появляются резкие простреливающие боли при движении шеей. Чувствуется онемение в плечах и локтях. Для уточнения диагноза назначается ЭКГ, так как неприятные ощущения распространяются на область сердца.
Большую часть нагрузки на себя берет поясничный отдел позвоночника, поэтому грудная радикулопатия – это большая редкость. При поражении нервных корешков этого отдела появляются такие симптомы:
- мышечная слабость;
- боли с иррадиацией в руки и различные отделы позвоночника;
- межреберная невралгия;
- онемение кожи;
- ощущение инородного предмета в глотке;
- потеря чувствительности.
Симптомы радикулопатии могут отличаться в зависимости от локализации ущемления:
- Th7 – Th8. Боль в этом случае носит опоясывающий характер. Отмечается онемение кожи и напряжение мышц. Могут появиться неприятные ощущения в области желудка, за грудиной, в районе сердца.
- Th9 – Th10. Беспокоит боль от нижней части рёбер до пупка. В середине живота отмечается онемение кожи и напряжение мышц.
- Th11 – Th12. Присутствуют боли от пупка и ниже, вплоть до паховой области. В нижней половине живота наблюдается повышенный тонус мышц.
Болезненные ощущения усиливаются при резких движениях, глубоком дыхании, кашле, чихании. В положении лежа нагрузка на грудной отдел позвоночника несколько увеличивается, поэтому не всегда неприятные ощущения стихают.

Болевой синдром при радикулопатии поясничной области протекает по двум типам:
- Люмбаго. Характеризуется острой болью и прострелами, носящие кратковременный и приступообразный характер.
- Люмбалгия. Проявляется в виде слабовыраженной боли по ходу поврежденного нерва. Усиливаются неприятные ощущения после лежания на мягком матрасе, поднятия тяжести, резких поворотов и наклонов.
Поясничная радикулопатия сопровождается и другими симптомами, а именно:
- нарушение двигательной активности ног;
- подергивание мышц;
- онемение кожи спины, ног, ягодиц;
- ослабление рефлексов;
- недержание кала и мочи;
- нарушение менструального цикла у женщин.
Диагностика
Поставить точный диагноз может врач после тщательного обследования пациента. Во время первичного приема специалист выслушает жалобы пациента и проведет осмотр. Он обратит внимание на мышечный тонус, чувствительность и рефлексы.
Сложнее всего выявить грудную радикулопатию. Для этого необходимо будет провести сложный дифференциальный анализ. Может потребоваться сравнительная характеристика с такими заболеваниями, как стенокардия, гастрит, инфаркт миокарда и др. Для уточнения диагноза потребуется проведение таких инструментальных методов исследования, как рентгенография, МРТ, КТ. После получения общей картины заболевания и определения степени тяжести компрессии подбирается лечебная тактика.
Особенности лечения
Если причиной радикулопатии послужили дегенеративные заболевания позвоночника, можно обойтись без операции. Хирургическое вмешательство показано в тех случаях, когда консервативная терапия не приносит никаких результатов, симптомы патологии усиливаются или присутствует опухолевый процесс.
Медикаментозная терапия включает в себя применение следующих групп лекарственных препаратов:
- анальгетики;
- миорелаксанты;
- нестероидные противовоспалительные;
- новокаиновые блокады;
- диуретики;
- витаминные комплексы.
Даже после устранения защемления и нормализации общего состояния специалисты рекомендуют внимательно относиться к своему здоровью. Для сна и отдыха следует приобрести ортопедический матрас от сертифицированного производителя.
Из рациона важно исключить жареное, соленое, маринованное, копченое. Пациентам следует постоянно контролировать вес тела и не допускать его увеличения.
Укрепить позвоночный столб поможет ежедневное выполнение лечебных упражнений. Оказывается, что ежедневный вис на турнике в течение 5–10 минут снимает проблему корешкового синдрома навсегда.
Каковы прогнозы радикулопатии? Это зависит от многих факторов, а именно:
- основного недуга;
- степени компрессии;
- своевременности лечения.
Подведение итогов
Корешковый синдром – это серьезная патология, при которой наблюдается сдавливание нервных корешков. К развитию заболевания могут привести травмы, переохлаждение, ожирение, малоподвижный образ жизни. Главным проявлением радикулопатии является боль. Лечить патологию можно при помощи медикаментов, физиотерапии, лечебной гимнастики. В тяжелых случаях показана операция.
Радикулит (корешковый синдром) - сдавливание корешков спинного мозга.
Полимедэл хоршо справляется с устранением причины радикулита.

Радикулит — распространённое заболевание периферической нервной системы, при котором поражаются нервные волокна, отходящие от спинного мозга, корешки спинного мозга. Самая частая причина радикулита — заболевание позвоночника (остеохондроз), при котором межпозвоночные хрящевые диски утрачивают эластичность, сдавливают корешки и вызывают боли. Корешковый синдром проявляется резкими болями в шее, в верхних и нижних конечностях, грудной клетке, пояснице, в области паха и живота.
Сейчас врачи считают, что примерно в 95% случаев радикулит - проявление остеохондроза, а в оставшихся 5% - результат застарелой травмы позвоночника, заболевания внутренних органов, воспалительные и дистрофические поражения позвоночника, суставов, опухоли периферической нервной системы и т.д.
В зависимости от места поражения корешков различают:
- верхний шейный радикулит,
- шейно-плечевой радикулит,
- грудной радикулит,
- пояснично-крестцовый радикулит, которые по проявлению могут быть острыми и хроническими.
При шейном радикулите боль локализуется в области затылка, шеи, усиливается при поворотах головы, кашле. Возникает защитная рефлекторная поза головы с наклоном назад. При шейном радикулите на почве остеохондроза, спондилёза и т.п. корешковые боли могут сочетаться с головокружением, нарушением слуха, пошатыванием при ходьбе и др. признаками недостаточности кровоснабжения головного мозга.
При шейно-плечевом радикулите интенсивная боль, часто стреляющего характера, локализуется в области шеи, плечевого пояса, в руках, резко усиливается при движениях руками, а также при кашле, повороте и наклоне головы.
При грудном радикулите (поражение средних и нижних грудных корешков) приступообразная, опоясывающая боль по ходу межрёберных нервов усиливается при движении или глубоком вдохе.
Пояснично-крестцовый радикулит (поражение поясничных и крестцовых корешков) встречается наиболее часто. Заболевание во многих случаях возникает на почве дегенеративных процессов в межпозвонковых дисках, связках, суставах позвоночника (остеохондроз, грыжа диска и др.), имеет тенденцию к хроническому течению с рецидивами. Боли разнообразного характера локализуются в пояснично-крестцовой области, по ходу седалищного нерва, усиливаются при движениях, ходьбе, наклонах туловища.
Дополнительно к воздействию плёнки полимедэл на кровь и капилляры, можно применять крем Флорнета.
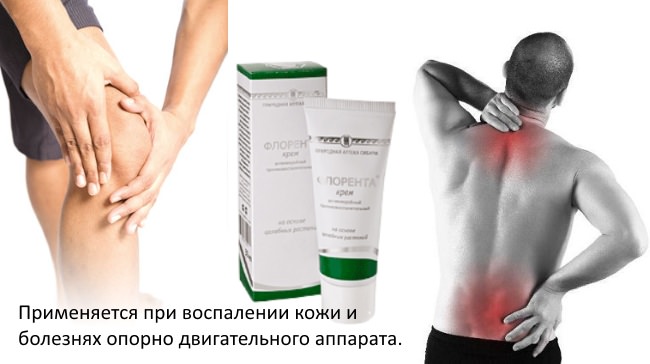
Рекомендации по применению крема Флорента: Небольшое количество крема наносится на болезненный участок массирующими движениями. Время втирания 10 минут. При заболеваниях опорно-двигательного аппарата для усиления эффекта можно прогреть болезненную область, обработанную кремом, сухим теплом втечение 20-30 минут.
Благодаря липосомной основе, действующие вещества крема легко проникают в глубокие слои ткани и вызывают высокий целенаправленный терапевтический эффект. Благодаря гелевой основе, крем легко наносится и экономно расходуется.
Эплир – важнейшая составная часть крема – представляет собой экстракт полярных липидов лечебных иловых сульфидных грязей, терапевтический эффект которого обусловлен целебными свойствами клеточных оболочек археобактерий – древнейших представителей нашей планеты.
Локализация и степень выраженности боли зависит от уровня, на котором произошло сдавливание корешка или нервного ствола, а так же от характера ткани, послужившей причиной сдавления. Наиболее выраженный болевой синдром наблюдается при сдавливании костными выростами, дисками и другими плотными тканями, к примеру, межпозвонковой грыжей. При сдавливании более мягкими тканями – мышцами и связками, боль и динамика ее нарастания менее выражены.
Лечение радикулита.
Плёнка Полимедэл позволяет за несколько часов снять воспаление и боли.
Основное лечение должен проводить врач; оно направлено в основном на устранение причин радикулита. Наряду с обезболивающими средствами широко применяют физиотерапевтические процедуры, лечебную гимнастику, вытяжение позвоночника. Самостоятельное применение тепловых процедур и обезболивающих средств недопустимо, поскольку боли в пояснице могут быть вызваны не только радикулитом, но и другими заболеваниями, при которых применение тепла противопоказано. При обострениях радикулита рекомендуется постельный режим.
Для устранения этой неприятной необходимости применяйте плёнку полимедэл в первые минуты возникновения боли в сочетании с кремом Флорента.
Кроме этого, можно применять аппликатор Ляпко коврик и выполнять гимнастику Белояр для растяжения позвоночника и укрепления микромышц спины.
Чаще всего корешковый синдром развивается из-за остеохондроза. Остеохондроз нарушает обмен веществ и кровообращение в позвоночнике. Между позвонками находятся эластичные диски. При остеохондрозе межпозвоночные диски становятся хрупкими, теряют эластичность, уменьшаются в высоте. При давлении на позвонки межпозвоночные диски выпячиваются и могут треснуть. Через трещины в позвоночный канал попадает полужидкое ядро диска. Оно защемляет нервные корешки и вызывает радикулопатию.
Защемление корешков спинного мозга вызывают остеофиты — костные наросты на позвонках. Они возникают после уменьшения высоты дисков. Остеофиты сдавливают нервные корешки и приводят к радикулопатии.
Симптомы радикулопатии (корешкового синдрома)
Симптомы радикулопатии зависят от места расположения повреждённых нервных корешков.
Пояснично-крестцовый радикулит проявляется болью в пояснице и ягодицах, бедре, голени и стопе. Болезненные ощущения возникают при ходьбе, резких наклонах и поворотах. В тяжёлых случаях человек практически не может ходить из-за сильной боли в спине.
При шейном радикулите чувствуется сильная боль в шее, затылке, плече и лопатке. Боль усиливается после резкого поворота головой, движений рукой, кашля. Рука может частично или полностью онеметь, в ней возникает слабость. Острая боль в шее и руке будит человека по ночам.
При грудном радикулите человек чувствует боль, которая опоясывает грудную клетку. Болевые ощущения усиливаются при движении и глубоком вдохе.
Осложнения радикулопатии
Корешковый синдром быстро переходит в хроническую форму без правильного лечения. При хронической радикулопатии резкое движение, переохлаждение или стресс могут вызвать приступ боли.
Развитие болезней, которые привели к радикулиту, может привести к инвалидности. Например, грыжа в поясничном отделе позвоночника без своевременного лечения вызывает паралич ног, нарушает работу органов малого таза.
Из-за защемления или воспаления нервного корешка немеет связанный с ним участок тела. В итоге конечность может быть парализована.
Отзывы о лечении
Хочу написать искренние слова благодарности врачу клиники "Мастерская Здоровья" Баратову Валерию Владимировичу! Не буду оценивать Ваши профессиональные навыки, Вы не только талантливый врач, но и человек настоящий. Вы стали тем доктором, которого наша семья будет помнить и благодарить всегда. Вы оставили в нашей семье любимого человека, продлив ему жизнь и подарили возможность нам детям и внукам еще ощущать тепло близкого человека. Спасибо,что Вы когда то выбрали эту сложную профессию! За Ваше мужество! Желаем Вам истинного счастья.
Диагностика








Врачи клиники лечат радикулопатию безоперационными методами. Специалисты мягко воздействуют на больной позвоночник. Консервативное лечение снимает симптомы болезни и оздоравливает организм.
Доктор назначает пациенту индивидуальный курс лечения, учитывая стадию болезни, возраст, пол и особенности организма. Лечение корешкового синдрома займёт от 3 до 6 недель. Пациент проходит процедуры 2-3 раза в неделю. Боль в пояснице, груди или шее пройдёт через 1-2 визита в клинику. Курс лечения составляется из следующих процедур:



После окончания курса наши врачи дадут рекомендации, что делать регулярно, чтобы болезнь не вернулась.
Болезнь вызывают следующие причины:
- остеохондроз;
- межпозвонковая грыжа;
- стеноз спинномозгового канала;
- остеофиты;
- аллергия;
- опухоли.
Синдром радикулопатии может возникнуть после резкого поворота головы или туловища, из-за подъёма тяжестей, перенапряжения мышц и связок. Другие причины корешкового синдрома: простуда, переохлаждение, травмы.
В зависимости от локализации поражённых нервных корешков встречается три вида болезни:
- Пояснично-крестцовый радикулит — наиболее распространённый вид болезни. Пояснично-крестцовый радикулит бывает трёх типов: люмбаго (прострел), ишиас и люмбоишиалгия. Люмбаго вызывает острую боль в пояснице, ишиас — в ногах и ягодицах, а люмбоишиалгия — боль в нижней части спины и ногах.
- Шейный радикулит — второй по распространённости вид болезни.
- Шейно-грудной радикулит. Этот тип радикулопатии встречается реже всего, потому что грудной отдел — самый неподвижный среди отделов позвоночника.
Для профилактики радикулопатии врачи советуют:
- заниматься плаванием, танцами, больше ходить пешком;
- не заниматься с гантелями и штангой, отказаться от бега трусцой и прыжков;
- спать на ортопедическом матрасе;
- регулярно ходить в сауну;
- при работе за компьютером устраивать каждые 2 часа перерыв и небольшую разминку: наклоны в разные стороны, плавные круговые движения головой;
- не сутулиться, ходить и работать за компьютером с прямой спиной;
- распределять груз в обе руки.
Для профилактики радикулита врачи советуют есть больше овощей и фруктов — они должны составлять две трети рациона. Рекомендуем питаться следующим образом:
- есть овсянку, гречку, рис, горох, фасоль, чечевицу, кукурузу;
- готовить рыбные блюда 2-3 раза в неделю;
- употреблять больше огурцов, помидор, капусты, редиса, моркови, шпината;
- включить в рацион бананы, яблоки, гранат, хурму, апельсины, мандарины, чернослив, курагу, арбузы;
- меньше есть жирной, жареной и острой пищи, сала, кондитерских изделий, белого хлеба;
- реже пить кофе и крепкий чай;
- отказаться от сигарет и алкогольных напитков.
Читайте также:


