Коррекция деформации позвоночника инструментарием нитек
Сколиоз – опасная деформация позвоночника, склонная быстро прогрессировать при отсутствии грамотно подобранной терапии. К сожалению, все еще часто она обнаруживается на тех стадиях, когда помочь больным способно только оперативное вмешательство. Причем среди таких пациентов оказываются не только взрослые, но и дети.


Показания к хирургическому лечению
Традиционно назначается операция при сколиозе 3–4 степени. Обнаружение столь выраженного искривления позвоночного столба служит однозначным показанием к проведению хирургической коррекции. Тем не менее в отдельных случаях помощь хирурга требуется и для устранения предпосылок для развития деформации:

- сращение ребер (синостоз);
- присутствие добавочных полупозвонков;
- другие врожденные аномалии.
В подобных ситуациях оперативное лечение сколиоза 2–3 степени у детей осуществляется еще в 9–10 лет с целью предотвращения прогрессирования патологии. Взрослым хирургическое вмешательство на ранних стадиях заболевания, особенно затрагивающего только поясничный отдел, не показано.

Но откладывать хирургическое лечение сколиоза недопустимо, если он провоцирует:
- сердечную недостаточность;
- дыхательную недостаточность;
- высокий риск повреждения спинного мозга;
- выраженную компрессию кровеносных спинальных сосудов и нервов.
Виды операций при сколиозе
Существуют десятки методик хирургического исправления деформации позвоночника. Но лечение сколиоза оперативным путем всегда преследует одну цель – выравнивание позвоночного столба с помощью фиксирующих конструкций. Оно осуществляется под общим наркозом, проводится открытым путем и занимает в среднем около 3-4 часов.

Если патология сочетается с сужением поясничного отдела позвоночного канала, одновременно проводится операция по устранению стеноза . Она предполагает устранение декомпрессионные вмешательства с последующей стабилизацией поврежденных сегментов. Без операции лечение стеноза невозможно.
Лечение сколиоза 3 степени у детей до 10 лет проводится с применением подвижных фиксаторов, что позволяет позвоночнику беспрепятственно расти и формироваться. Детям старше 13 лет и взрослым больше подходят неподвижные фиксирующие конструкции. Но в обоих случаях они устанавливаются единожды и не предполагают удаления в дальнейшем. Снятие корригирующего устройства проводится крайне редко. Оно возможно в единичных случаях исключительно при возникновении непредвиденных осложнений.
Эффективность любой операции на позвоночник при сколиозе в первую очередь зависит от профессионализма хирурга. Поэтому очень важно ответственно подходить к выбору клиники и не отдавать первостепенное значение цене.
Методика применяется еще со средины ХХ века и успела зарекомендовать себя в качестве действенного способа лечения сколиоза 3 степени у взрослых. Она позволяет добиться уменьшения степени искривления до 60% от первоначальных параметров.
Суть метода состоит в монтировании металлоконструкций, представляющих собой набор стрежней и крючков. Вдоль вогнутой зоны устанавливается стержень-дистрактор, стержень-компрессов предназначен для крепления на выпуклую часть позвоночника. В нужном положении они фиксируются крючками, устанавливаемыми на дуги позвонков.
Вторым этапом операции по исправлению сколиоза является проведение спондилодеза, т. е. обездвиживание определенного сегмента. Чтобы зафиксировать позвоночник в нужном положении и обеспечить правильное сращение поврежденных участков, накладывается гипсовая повязка.

Через 3 месяца гипс снимают и заменяют его корсетом. Ношение ортопедического бандажа показано на протяжении 6–12 месяцев. Данный метод оперативного лечения в настоящее время применяется крайне редко
Эра становления современной деформаций позвоночника началась в 1983 году, когда Cotrel и Dubousset выполнили операцию пациентке, страдавшей болезнью Friedreich, инструментарием собственной разработки (CDI). Система (CDI) была представлена стержнями с резной поверхностью, на которые фиксировались крючки и винты в различных положениях, на различных уровнях и с различной степенью ротации. Предложена модифицированная техника трехмерной коррекции сколиоза, основанная на использовании транспедикулярной фиксации и выполнении дополнительного деротирующего маневра на сегментарном уровне. Этот метод фиксации позвоночника осуществлялся путем коррекции с сегментарной селективной дистракцией и компрессией, и деротационным маневром стержня на вогнутой стороне и обеспечивал коррекцию сколиотической и кифотической деформаций лучше, чем предыдущие методы.

Стандартным хирургическим вмешательством при сколиозе является одномоментная дорсальная коррекция деформации с костной пластикой. Коррекция должна преследовать исправление фронтального и сагиттального баланса и формирование прочного спондилодеза.
Если процедура выполнена правильно и точно, она позволяет выровнять ось позвоночника на 50–90%. Достоинством метода также является отсутствие необходимости в подавляющем большинстве случаев носить корсет в послеоперационном периоде.
Снизить риск развития осложнений можно, обращаясь к высококвалифицированным специалистам, которые досконально владеют методикой и не допускают халатного отношения к состоянию пациента.
Разработанная в 1982 г. методика, по сравнению с предыдущими, имеет ряд достоинств и недостатков. Она предполагает имплантацию двух цилиндрических стержней так же закрепляемых на вогнутой и выпуклой частых позвоночной дуги. Но их фиксация производится путем субламинарного накладывания проволочных швов, что при допущении нейрохирургом ошибки может привести к повреждению спинномозговых структур и повреждению нервных корешков. Учитывая тот факт, что для надежной фиксации требуется наложить много швов, этим способом может выполняться только оперативное лечение сколиоза у взрослых. Данный метод оперативного лечения в настоящее время применяется крайне редко.

Новые малоинвазивные технологии в лечение сколиоза для детей
Минимально инвазивная хирургия сколиоза (MIS) – это настоящее и будущее хирургии деформаций позвоночника. Этот вид хирургии быстро развивается, благодаря развитию техники и технологий. Операции выполняются из маленьких разрезов кожи, не повреждая мышцы спины, а техника позволяет добраться до деформированных позвонков, не нарушая анатомии позвоночника.
Методику MIS можно использовать при небольших, мобильных сколиозах до 50° по Cobb у детей.
Преимущество малоинвазивной методики:
- Небольшая травматизация мышц, связок и окружающих тканей, что приводит к короткому восстановительному периоду после операции
- На коже остается незначительный рубец
- Небольшая кровопотеря, не требующая переливания компонентов крови
- Низкие риски инфекционных осложнений
- Длительность операции около 2-х часов

При малоинвазивной хирургии используют технологию дилатации для доступа к позвоночнику. Эта технология отталкивает мышцы, вместо того, чтобы резать их, как это обычно бывает при традиционной хирургии. После того, хирург получает физический и визуальный доступ к хирургическому участку, выполняется конструктивная часть операции. Во время операции хирург делает несколько небольших разрезов вдоль спины. Затем он вставляет устройство, называемое трубчатым ретрактором. Это позволяет хирургу визуализировать анатомические ориентиры позвоночника для имплантации винтов.
Система идеально подходит для лечения детей и подростков, хотя также может устанавливаться взрослым.

Особенности подготовки
Независимо от того, какой хирургический способ лечения сколиоза будет выбран, пациенты должны пройти комплексное предоперационное обследование, включающее:
- КТ;
- спирографию;
- ЭКГ;
- ОАМ и ОАК.
Поскольку операция по исправлению сколиоза 3 или 4 степени проводится под общим наркозом, пациенты госпитализируются за сутки до назначенной даты. За 12 часов необходимо отказаться от приема пищи и напитков. Непосредственно за 2 часа до процедуры медперсонал производит измерение давления, оценивает состояние легких и сердечно-сосудистой системы. При нормальных показателях пациента переводят в операционный блок и устанавливают венозный катетер для введения лекарственных средств и поддержания бессознательного состояния в течение всего необходимого периода.
Реабилитационный период
Какой вид будет иметь спина после хирургического лечения сколиоза, во многом зависит от правильности течения реабилитационного периода. После операции на позвоночнике больные должны оставаться в горизонтальном положении не менее 2-х суток. Все это время запрещено поворачивать голову и двигаться. На 3 день проводится первое занятие ЛФК. Специалист-реабилитолог показывает легкие дыхательные упражнения, которые выполняются лежа. Каждое движение пациента строго контролируется, врач помогает ему правильно проводить занятия и по мере восстановления постепенно усложняет упражнения.
В дальнейшем пациенты выписываются из стационара, получая исчерпывающие рекомендации. Их характер определяется в индивидуальном порядке и зависит от методики лечения сколиоза позвоночника 3,4 степени.
Всем без исключения необходимо отказаться от подъема тяжести, тяжелой физической работы и резких движений. Сидеть разрешается сразу после проведения вмешательства. Любая активность может осуществляться без надевания ортопедического корсета.
На определенном этапе реабилитации при отсутствии осложнений рекомендуется подключение сеансов массажа и физиотерапевтических процедур. Их характер и длительность – параметры индивидуальные.
Дети и подростки после лечения сколиоза 3 степени восстанавливаются быстрее. Но именно поэтому они должны максимально точно выполнять рекомендации в послеоперационном периоде. В среднем для полного выздоровления требуется от 6 до 12 месяцев.
Цена лечения сколиоза оперативным путем
Акцентируем ваше внимание на том, что лечение сколиоза 3–4 степени без операции невозможно. Причем коррекцию следует проводить как можно раньше, пока патология не спровоцировала развития осложнений. Но и торопиться с выбором клиники не стоит, ведь позвоночник крайне уязвим, и малейшая ошибка врача может привести к необратимым последствиям.
В России операция при сколиозе выполняется во многих медицинских учреждениях, причем возможно ее проведение по программе ВМП. Но для получения квоты могут потребоваться месяцы, что в ряде случаев катастрофически опасно. Также больной лишается возможности выбрать хирурга. Действительно, стоимость оперативного лечения сколиоза у взрослых и детей достаточно высока, но выбор достойной клиники и высококлассного специалиста в области спинальной хирургии является лучшим залогом успешного завершения операции и получения выраженного результата.

Стоимость коррекции сколиоза от 610 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Нейрофизиологический мониторинг.
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Основным методом лечения пациентов детского возраста с тяжелыми деформациями позвоночника является хирургический. Оперативное лечение позволяет добиться коррекции искривления позвоночника, улучшения баланса туловища, надежной стабилизации достигнутого результата при помощи многоопорной металлоконструкции и в итоге улучшения качества жизни пациента. [1, 4, 7]. При лечении детей с идиопатическим сколиозом в последнее время стали применять многоопорные спинальные системы с транспедикулярными опорными элементами [2, 5, 6, 9, 11, 13, 15, 16]. Использование данного типа металлоконструкций обеспечивает возможность воздействия на все три опорные колонны деформированного позвоночного столба и приближение к физиологическому фронтальному и сагиттальному профилям позвоночника в ходе операции. При этом спинальные системы с транспедикулярными опорными элементами обеспечивают стабильную и надежную фиксацию деформированного отдела позвоночника и сохранение достигнутой коррекции в отдаленный период наблюдения. Однако в ходе выполнения операции установка транспедикулярных винтов в тела позвонков на протяжении дуги деформации является технической сложной задачей и сопряжена с большим риском осложнений. Тяжесть установки транспедикулярных опорных элементов связана с анатомо-антропометрическими особенностями и пространственным расположением основанием дуги и тела позвонка на протяжении основной дуги искривления.
Применение навигационной системы при оперативном лечении детей с идиопатическим сколиозом дает возможность осуществить предоперационное планирование, правильную и корректную установки опорных элементов конструкции на всем протяжении сколиотической дуги, обеспечить точность проведения винтов в тела позвонков, что позволяет избежать осложнения в ходе хирургического вмешательства [8, 10, 12, 14, 17, 18]. Использование 3D-КТ навигации при оперативном лечении пациентов детского возраста с идиопатическим сколиозом грудопоясничной локализации позволяет достичь желаемого результата коррекции деформации позвоночника [3, 4].
Цель исследования. Провести анализ результатов хирургической коррекции деформации позвоночника у детей с идиопатическим сколиозом грудопоясничной локализации спинальными системами с транспедикулярными опорными элементами с использованием 3D-КТ навигации.
Материалы и методы исследования
Проведен анализ результатов хирургического лечения 27 пациентов (7 юношей, 20 девушек) в возрасте от 12 до 17 лет с идиопатическим сколиозом III–IV степени (по В.Д. Чаклину) грудопоясничной локализации (тип III по Lenke). У 19 (70 %) подростков грудопоясничная сколиотическая дуга имела правостороннюю направленность, у 8 (30 %) – левостороннюю. Величина основной грудопоясничной дуги искривления составила от 42 ° до 123 ° по Cobb. Пациентам осуществляли предоперационное обследование по общепринятой методике. Выполняли рентгенографию позвоночника в двух проекциях (прямой и боковой) стоя и лежа. Кроме этого дополнительно выполняли функциональные спондилограммы с наклоном вправо и влево для оценки мобильности грудопоясничного отдела позвоночника. Мобильной считали такую деформацию, при которой величина основной дуги деформации в условиях моделируемой нагрузки по рентгенограммам изменялась более чем на 30 % от начальной величины. С целью исключения интраканальной патологии и оценки состояния спинного мозга и его элементов осуществляли магнитно-резонансную томографию позвоночника. Определение анатомических особенностей костных структур деформированных позвонков проводили по компьютерной томографии. КТ-сканы осуществляли на протяжении от Th1 до S1 позвонка с толщиной среза 1 мм.
После этого данные КТ переносили при помощи носителя в систему навигации, оснащенной программным обеспечением SpineMap 3D. На основе трехмерной КТ-реконструкции в навигационной станции измеряли в плоскости относительно каждого позвонка внешний поперечный и продольный размер основания дуги, а также его пространственную ориентацию относительно тела позвонка. На основании полученных анатомо-антропометрических данных определяли возможность установки транспедикулярных винтов в тело каждого позвонка на протяжении основной дуги деформации. Критерием возможности корректной установки винта считали внешний поперечный и продольный диаметр корня дуги больше 4 мм. При поперечном размере основания дуги меньше 3,5 мм установку винта не осуществляли. Измерение ротации вершинного позвонка проводили по методике Dahlborn относительно сагиттальной плоскости до и после оперативного лечения по данным КТ. На основании данных рентгенологического и КТ методов пациентам осуществили предоперационное планирование в навигационной станции с определением зон и траектории установки опорных элементов через основание дуги в тело позвонка с учетом принципов сегментарной коррекции (дистракции и компрессии). В качестве опорных элементов металлоконструкции использовали только транспедикулярные винты. При этом в зависимости от величины основной дуги искривления и ее мобильности применяли три тактических варианта оперативного лечения:
Первый вариант – осуществляли коррекцию деформации позвоночника дорсальной спинальной системой на фоне гало-тибиального вытяжения в сочетании с задним локальным спондилодезом аутотрансплантатами вдоль металлоконструкции. Данный вариант коррекции применили у 12 пациентов с углом деформации от 42 ° до 85 ° по Cobb и мобильной сколиотической дугой. Угол ротации от 16 ° до 33 ° (средний угол ротации 24,5 °).
При втором варианте лечения у 8 пациентов с углом деформации от 85 ° до 100 ° по Cobb, угол ротации от 19 ° до 33 ° (средний угол ротации 26 °), операцию выполняли одномоментно из двух доступов. Первым этапом из переднебокового торакофренолюмботомического доступа осуществляли дискэктомию, резекцию головок ребер на протяжении вершины дуги искривления и межтеловой корпородез аутокостью. Вторым этапом из дорсального доступа выполняли коррекцию деформации позвоночника многоопорной транспедикулярной металлоконструкцией на фоне гало-тибиального вытяжения. Завершали вмешательство созданием заднего локального спондилодеза аутотрансплантатами вдоль спинальной системы.
Семи пациентам с углом деформации более 100 ° по Cobb, угол ротации от 24 ° до 50 ° (средний угол ротации 37 °) и ригидной грудопоясничной дугой применяли третий вариант хирургического лечения – многоэтапное вмешательство. Первым этапом проводили передний релиз в сочетании с межтеловым корпородезом аутокостью на вершине грудопоясничной дуги искривления из переднебокового доступа и накладывали гало-феморальное вытяжение. После этого проводили курс вытяжения в течение 14–16 дней с постепенным увеличением массы грузов до 40 % массы тела и корригирующими укладками. Затем на фоне продолжающегося гало-феморального вытяжения на операционном столе выполняли коррекцию сколиотической деформации позвоночника транспедикулярной металлоконструкцией из дорсального доступа в сочетании с задним локальным спондилодезом аутокостью.
Хирургическая технология коррекции деформации позвоночника у детей с идиопатическим сколиозом типа Lenke III с использованием металлоконструкции с транспедикулярными опорными элементами заключалась в следующем. Из дорсального доступа после осуществления подхода к костным структурам задней опорной колонны позвоночного столба на протяжении дуги искривления выполняли проведение транспедикулярных винтов с выпуклой и вогнутой стороны деформации под контролем 3D-КТ навигации. После этого осуществляли гало-тибиальное вытяжение и устанавливали первый стержень, изогнутый по физиологическим изгибам, в опорные элементы конструкции на выпуклой стороне искривления, осуществляя коррекцию кифотического компонента деформации путем прямого давления на вершину дуги и трансляции, а сколиотического – сегментарной контракции вдоль стержня. В результате выполненных манипуляций уменьшалась величина кифотического и сколиотического компонентов деформации. Затем второй стержень, изогнутый по физиологическим сагиттальным изгибам позвоночника, устанавливали с противоположной стороны искривления и осуществляли окончательную сегментарную коррекцию деформации путем выполнения дистракции вдоль стержня (рис. 1, А, Б, В, Г). Завершали вмешательство формированием заднего спондилодеза аутокостью вдоль спинального имплантата.
А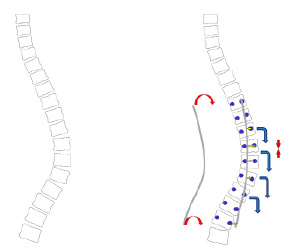
Б
В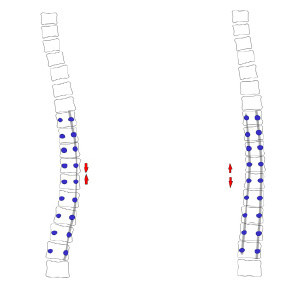
Г
Рис. 1. А – схема позвоночника при идиопатическом сколиозе грудопоясничной локализации; Б – схема расположения транспедикулярных винтов на протяжении дуги искривления, установки стержня по выпуклой стороне деформации и выполнение прямого давления на вершину искривления и сегментарной контракции вдоль стержня; В – схема состояния позвоночника после выполненных манипуляций; Г – схема установки стержня с противоположной стороны деформации и сегментарной дистракции вдоль него
Послеоперационный период лечения включал дыхательную гимнастику, массаж нижних и верхних конечностей, лечебную восстановительную физкультуру. Пациентов ставили на ноги на 3–4 сутки после операции и выписывали на амбулаторное лечение на 12–14 день. Все дети обследованы до оперативного лечения, непосредственно после хирургического вмешательства, затем через 6, 12, 18 месяцев после него и в последующем 1 раз в год.
Результаты исследования и их обсуждение
До операции у всех больных с идиопатическим сколиозом с грудопоясничной дугой искривления величина деформации составила от 42 ° до 123 ° (средняя величина деформации – 72 °). Величина угла ротации апикального позвонка составила от 16 ° до 50 ° (средний угол ротации 33 °). В ходе выполненных оперативных вмешательств у всех пациентов при клиническом осмотре был улучшен или полностью восстановлен фронтальный и сагиттальный баланс туловища.
Ретроспективный анализ показал, что наибольшая величина коррекции наблюдалась у пациентов, которым применяли I вариант оперативного лечения. После хирургического вмешательства остаточная деформация сколиотической дуги деформации составила от 0 ° до 17 ° (средняя величина остаточной деформации – 7 °), процент коррекции колебался от 74 % до 100 % (средний процент коррекции – 86,6 %). Остаточный угол ротации апикального позвонка составил от 10 ° до 27 ° (средний остаточный угол ротации 18,5 °). Средний процент деротации апикального позвонка составил 24,4 % (рис. 2 А, Б). Такие результаты лечения объясняются наличием сколиотической деформации, не превышающей 85 °, мобильной сколиотической дугой искривления и применением в качестве опорных элементов спинальной системы с транспедикулярными опорными элементами. Тотальная транспедикулярная фиксация, используемая при коррекции сколиотической деформации, позволила осуществить равномерное распределение нагрузки вдоль опорных элементов металлоконструкции и предотвратить в дальнейшем потерю коррекции достигнутого результата в послеоперационном периоде наблюдения.
У пациентов со II тактическим вариантом хирургического вмешательства остаточная деформация сколиотической дуги деформации в данной группе пациентов составила от 11 ° до 13 ° (средняя величина остаточной деформации – 12 °), процент коррекции колебался от 86 % до 88 % (средний процент коррекции – 87 %). Остаточный угол ротации апикального позвонка составил от 16 ° до 27 ° (средний остаточный угол ротации 21,5 °). Средний процент деротации апикального позвонка составил – 17,3 %. Коррекцию деформации у этих больных достигали за счет дискапофизэктомии, позволившей получить дополнительную мобильность основной дуги искривления, и применения металлоконструкции с транспедикулярными опорными элементами.
У пациентов с крайне тяжелыми сколиотическими деформациями позвоночника (III тактический вариант) после проведения этапного хирургического лечения остаточная деформация сколиотической дуги деформации составила от 12 ° до 40 ° (средняя величина остаточной деформации – 26 °), процент коррекции колебался от 67 % до 81 % (средний процент коррекции – 74 %). Остаточный угол ротации апикального позвонка составил от 16 ° до 43 ° (средний остаточный угол ротации 29,5 °). Средний процент деротации апикального позвонка составил 20 %.
У всех пациентов в зоне грудопоясничного перехода восстановлен сагиттальный профиль позвоночника – грудной кифоз, переходящий в поясничный лордоз. Протяженность инструментального спондилодеза у оперированных пациентов с идиопатическим сколиозом грудопоясничной локализации варьировала от 10 до 14 позвонков (в среднем – 11 позвонков).
Для оценки корректности положения транспедикулярных опорных элементов всем пациентам после хирургического лечения выполняли компьютерную томографию грудопоясничного отдела позвоночника. Во всех наблюдения отмечено корректное стояние опорных элементов металлоконструкции, без признаков перелома основания дуг позвонков и стеноза позвоночного канала.
В сроки наблюдения от 2 до 5 лет (в среднем 3 года 9 месяцев) после оперативного вмешательства была отмечена потеря коррекции сколиотической дуги только у 4 больных (2–4 °), что укладывается в погрешность измерения угла деформации по Coob по рентгеновским снимкам. Ни у одного пациента неврологических, гнойно-септических осложнений и дестабилизации металлоконструкции после проведенного хирургического лечения не отмечалось.
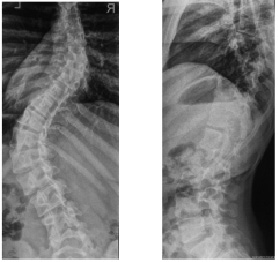
А
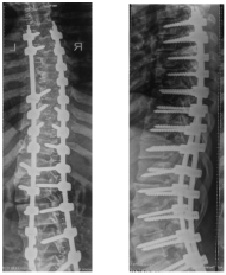
Б
Рис. 2. Рентгенограммы позвоночника пациентки К., 16 лет. Идиопатический левосторонний грудопоясничный сколиоз IV степени: А – до операции, угол деформации 70 ° по Cobb; Б – после операции, угол деформации 17 ° по Cobb
Заключение
Выбор тактики оперативного вмешательства при деформациях позвоночника у детей с идиопатическим сколиозом грудопоясничной локализации зависит от величины основной дуги деформации, ее мобильности и возраста пациента. У больных с подобными деформациями отмечено, что чем больше величина сколиотической дуги искривления, тем больше угол ротации апикального позвонка. Исправление деформации позвоночника у детей с идиопатическим сколиозом грудопоясничной локализации многоопорными спинальными системами с транспедикулярными опорными элементами, осуществляемой с помощью 3D-КТ навигации, позволяет добиться эффективной коррекции основной дуги, обеспечить достижение истинной деротации позвонков на ее вершине в ходе хирургического вмешательства и сохранить достигнутый результат в отдаленный период после операции.
Патологическое искривление позвоночника способно кардинально изменить жизнь больного, вплоть до приведения его к инвалидности. Сколиоз необходимо лечить — в этом у медицины сомнений нет. А вот как именно — это уже тема для дискуссии. Рассмотрим варианты, которые предлагает обычная и восточная медицина.
Позвоночник человека имеет 4 физиологических изгиба: крестцовый и грудной отделы изогнуты назад (естественные кифозы), поясничный и шейный — вперед (естественные лордозы). Эволюционно они возникли как приспособительная реакция организма к вертикальному положению, превратив позвоночный столб в мощный амортизатор, способный выдерживать многочисленные статические (в неподвижном состоянии) и динамические (в движении) нагрузки. Физиологическая норма изгибов естественных кифозов и лордозов не превышает 20–40 градусов. Каждый позвонок имеет почти правильную прямоугольную форму и одинаковую высоту, и состоит из тела , на которое приходится основная нагрузка, дужки , образующей позвоночный канал, и отростков (эпифизов и апофизов), соединяющих позвонки в единый столб. Незначительное отклонение от показателей нормы трактуется как функциональное нарушение , значительное отклонение от физиологического положения и/или анатомической формы позвонков — патологической деформацией позвоночного столба , которую называют сколиозом, кифозом, лордозом.
Таким образом, не все отклонения от нормы являются паталогическими — многие состояния позвоночника можно определить как нарушение осанки, что не является заболеванием. Однако подобное нарушение не должно оставаться без внимания и требует своевременной коррекции.
Как правило, сколиоз прогрессирует только в процессе роста позвоночника, то есть до 18-ти лет, намного реже — до 25-ти лет. Но при этом следует понимать, что к прогрессу заболевания подталкивают неправильные условия обучения, работы и быта. В этом контексте прогрессирование сколиотической болезни возможно в любом возрасте.
Особенности лечения сколиоза у детей и взрослых
Сколиоз может быть и врожденным, и приобретенным. В возрасте от 5 до 15 лет организм ребенка пребывает в фазе активного роста. Именно на этот жизненный период выпадает развитие образовательное. Школьник садится за книги и тетради, много часов проводит за компьютером, часто пренебрегая физической активностью. Подросток не замечает, что наклоняется слишком низко, постоянно выставляя одно плечо выше другого. А если и замечает, то не придает этому значения. Между тем неправильная осанка только в отдельных случаях является причиной сколиоза, а в остальных — это его симптом. Искривление позвоночника появляется как следствие многочисленных патологических процессов в организме, когда позвонки не просто сдвигаются, а изменяют структуру. Первая и главная цель лечения сколиоза у подростков и детей — это вернуть позвонки в физиологическое положение. У молодого организма высок шанс самостоятельного восстановления. Когда патологический процесс уже запущен, пациенту назначают специальные ортопедические корректоры, а в особо тяжелых случаях — хирургическую операцию. Позвоночник стабилизируют за счет пластики и металлических конструкций. Важно понимать, что оперативное лечение не убирает сколиоз, а останавливает развитие и снижает пагубное воздействие на другие системы организма.
Отметим, что на доклинической стадии внешние симптомы сколиоза неразличимы не только для больных, но порой и для многих ортопедов. Поэтому в ряде случаев после консультаций со специалистами имеет смысл прибегать к инструментарию, показанному при ранней диагностике .
Ранняя диагностика — на доклиническом, субклиническом и клиническом этапах — включает:
Конечно, ранняя диагностика должна базироваться на знании и понимании этиологии и патогенеза идиопатического сколиоза, а значит — борьба с заболеванием должна вестись на четырех фронтах:
Первая группа лечебных мероприятий направляется на контроль и управление процессом роста, а именно на коррекцию:
- гормонального статуса;
- функций головного и спинного мозга;
- функций вегетативной (автономной) нервной системы;
- зон роста позвонков;
- тонуса мышечного корсета.
Вторая группа терапевтических мероприятий призвана обеспечить благоприятный фон для успеха первой группы. В нее входят:
- лечебная физкультура (ЛФК);
- лечебный массаж (различные его виды);
- плавание;
- ношение корсета.
При прогрессирующем сколиозе процесс преодоления патологических механизмов не может быть быстрым, а иногда он растягивается на 5–6 лет.
Консервативная терапия
Перспектива избавления от сколиоза зависит от глубины проблемы. Искривление на ранней стадии можно исправить сравнительно легко. Лечение сколиоза у взрослых, как правило, — процесс длительный. В таком случае применяются:
Базовые упражнения для лечения сколиоза:
В советское время ортопеды активно советовали тем, кто испытывал проблемы со спиной, спать на полу или на очень жестком матрасе. Современная медицина внесла коррективы в эти рекомендации. Сегодня спать на досках советуют только в подростковом возрасте и в случае, если искривление продолжает нарастать. В остальных случаях разрешен матрас средней жесткости, а после 20-ти лет его нужно заменить на более мягкий.
Это, пожалуй, основные компоненты фоновой и основной терапии в консервативном лечении. Они широко используются на начальных этапах развития болезни.
Оперативное лечение сколиоза
Безусловно, не всем везет с ранней диагностикой, и зачастую с заболеванием приходится бороться на заключительной стадии развития болезни, когда обойтись без хирургического вмешательства бывает невозможно.
Современное поэтапное хирургическое лечение при незавершенном росте позвоночника призвано обеспечить:
- сохранность роста позвоночного столба;
- эпифизеодез (выравнивание, сочленение) позвоночника по выпуклой стороне основной кривизны;
- сохранение и восстановление физиологических изгибов фронтального и сагиттального профилей позвоночника и баланса туловища;
- минимизацию потери операционной коррекции в течение периода роста пациента (предотвращение дальнейшего прогрессирования деформации);
- коррекцию искривления во всех 3-х плоскостях и полисегментарную фиксацию позвоночника с использованием металлоконструкции (специального инструментария).
Показаниями для поэтапной хирургической коррекции считают:
- угол искривления позвоночника свыше 50-ти градусов;
- значительный потенциал роста позвоночника;
- возраст до 12-ти лет;
- отсутствие эффекта от консервативного лечения.
Врачи-ортопеды выделяют 4 стадии развития сколиоза.
- 1-я стадия : угол искривления не превышает 10-ти градусов. Наиболее трудная для диагностики. Пациент не чувствует болей и не обращает внимания на изменения осанки. Обнаружение искривления столь рано можно считать большим везением. Лечение сколиоза 1 степени — это массаж и лечебная физкультура.
- 2-я стадия : угол дуги — от 10 до 25 градусов. Вторая дуга только начинает формироваться, появляется асимметрия лопаток при наклоне. Пациенту назначают массаж, комплекс физических упражнений и несколько часов ношения корсета в день (как правило, по ночам). Болей нет, поэтому лекарства не выписывают.
- 3-я стадия : угол от 25 до 50 градусов. Тяжелая форма. Асимметрию лопаток добавляет реберный горб, который отчетливо видно сбоку. Деформация начинает влиять на работу грудной клетки, органов дыхания, сердечно-сосудистой системы. Пациенту назначают ношение корсета не меньше чем на 16 часов в день. Лечение сколиоза 3-й степени подразумевает комплексную терапию: плавание, ЛФК, мануальные процедуры, массаж. Иногда требуется медикаментозное обезболивание. В тяжелых случаях врач может принять решение об операции.
- 4-я стадия : наиболее тяжелая, угол искривления выше 50-ти градусов. Деформацию тела отчетливо видно, почти всегда это приводит к инвалидности. Единственным способом лечения сколиоза 4-й степени является операция.
Читайте также:


