Лишай на пояснице чешется
Лишай – одна из наиболее распространенных инфекционных кожных патологий человека, обладающая высокой степенью заразности. Заболевание передается контактно-бытовым путем – через предметы и прикосновение рук. Существует несколько разновидностей лишая, которые способны локализоваться на любом участке тела, в том числе на спине. Инфекция проявляет себя не сразу: между заражением и началом заболевания может пройти от нескольких дней до нескольких лет (как это бывает с опоясывающим лишаем).
Причины развития патологии
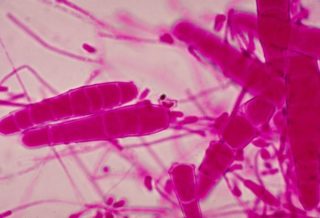
Причиной лишайного инфицирования в большинстве случаев становятся грибковые споры. К факторам, повышающим риск развития патологии и помогающим грибку быстро адаптироваться на кожном покрове спины, относится:
Ведя здоровый образ жизни, человек вполне способен противостоять болезни, в таком случае шансы заражения, даже при контакте с патогенным возбудителем, уменьшаются.
Опоясывающая и розовая формы патологии имеют вирусную природу, поэтому часто возникают при ослаблении иммунной сопротивляемости на фоне перенесенной вирусной инфекции. Переболев розовым лишаем, человек приобретает пожизненный иммунитет. Для опоясывающего характерны рецидивы, повторяющиеся на протяжении всей жизни.
Виды лишая
Лишайная инфекция является многовариантной кожной патологией – возбудители разные. На коже спины способны адаптироваться следующие виды лишая:
Ни один вид лишая не проходит сам по себе. Без своевременного лечения любая форма имеет склонность к прогрессированию. Поэтому, обнаружив на любой части тела пятно, похожее на лишай, нужно сразу обратиться к врачу.
Диагностика и лечение
В большинстве случаев для диагностики лишайной инфекции бывает достаточно консультации дерматолога, который определяет вид патологии по ее внешним признакам. Если возникают сомнения, для дифференциации патологии используются следующие диагностические процедуры:
- Соскоб образцов кожи на спине для последующего бактериального посева в лабораторных условиях и выделения грибковых спор (стригущий лишая).
- Анализ крови на ПЦР – полимеразную цепную реакцию, позволяющую с точностью определить ДНК возбудителя опоясывающего лишая.
- Проба Вальцера (применяется при диагностике отрубевидного лишая): проблемную зону мажут йодом. Пораженная кожа быстро впитывает его, приобретая темно-коричневый цвет.
- Облучение специальным прибором – лампой Вуда, в свете которой пораженная лишаем кожа меняет цвет.
Характер лечения лишая на спине у человека зависит от его разновидности. При стригущей, розовой, отрубевидной формах оно состоит в местном применении различных лекарственных средств – мазей и спиртосодержащих жидкостей. В список входят Тербинафин, Микосептин, Клотримазол, Гризеовульфин, серносодержащие мази (какие именно – подскажет врач).
Опоясывающий лишай необходимо лечить антивирусными препаратами. В любом случае выбор лекарственных средств и их дозировка определяется врачом. Важно в точности соблюдать его рекомендации и до конца выдерживать курс лечения, который обычно проводится в домашних условиях. Исключение представляет опоясывающий лишай – в случае развития осложнений, лечиться приходится в стационаре.
Наиболее эффективным способом профилактики лишая, имеющего грибковую этиологию, является соблюдение основных правил личной гигиены. Чтобы предотвратить развитие вирусных форм, необходимо избегать частых простуд и ОРВИ, одновременно заботясь об укреплении иммунитета.
Опоясывающий лишай (поясничный) является опасным заболеванием вирусной природы, о наличии которого свидетельствуют характерные болезненные симптомы. Его возбудитель – вирус ветряной оспы. Заболевание поражает не только кожу, но и нервную систему.
Каков патогенез данного недуга? По каким симптомам можно узнать о заражении? Как проводится диагностика и что необходимо для лечения? Что же, об этом и многом другом сейчас речь и пойдет.
Вкратце о вирусе
Прежде чем рассказать о симптомах и лечении поясничного лишая, фото которого наглядно демонстрируют его малоприятные проявления, следует изучить патогенез.
Возбудитель недуга относится к семейству герпесвирусов. Когда вирус Varicella zoster атакует организм впервые, то последствием, как правило, становится типичная ветряная оспа. В подавляющем большинстве случаев люди заболевают им в раннем возрасте.
После того как недуг проходит, вирус переходит в латентное состояние. Он скрывается в ганглиях автономной нервной системы, черепных нервах либо в клетках задних рогов спинного мозга.
Вирус десятилетиями может себя никак не проявлять. Однако при возникновении предпосылок для появления поясничного лишая (о них будет сказано далее) он покидает нервные клетки и движется вдоль по аксонам. Когда вирус достигает окончания нерва, развивается инфекция. Где наблюдаются ее проявления? В том месте, которое данным нервом иннервируется.
Случиться это может в любом возрасте, однако к группе риска относятся люди старше 50 лет. В это время пациенты чаще всего страдают хроническими заболеваниями, также ослабляется иммунитет, а потому вирусу становится легче проникнуть в кровь. Также в группу риска входят люди, проживающие в плохих экологических условиях.
Наиболее опасным временем является весна и осень. В эти сезоны хронические заболевания обостряются, инфекции и вирусы, пребывающие в латентном состоянии, реактивируются.

Причина
Опоясывающий (поясничный) лишай (фото высыпаний представлено в статье ниже) возникает вследствие сбоя иммунной системы. К предпосылкам, усиливающим вероятность реактивации вируса, относят:
- Болезни кроветворных органов и крови.
- Злокачественные онкологические заболевания.
- Патологии аутоиммунного характера.
- Сахарный диабет.
- ВИЧ.
- Лучевая и химическая терапия.
- Трансплантация костного мозга или органов.
- Тяжелые травмы.
- Сердечная или почечная недостаточность.
- Туберкулез.
- Цирроз, гепатит.
- Прием глюкокортикостероидов, а также иммуносупрессивных препаратов.
- Ветрянка в зрелом возрасте.
- Укрепившийся вирус зостер.
- Заболевания инфекционного и неврологического характера.
- Физическое и психологическое переутомление.
Поскольку этот вирус локализуется в нервных тканях, чаще всего причиной становятся хронические стрессы и нервные перенапряжения.
Первичные проявления
Разобравшись с причинами поясничного лишая, следует перейти к изучению его симптомов. Заболевание начинает проявлять себя остро. Симптомы появляются в месте локализации вируса – там ощущается жжение, сильный дискомфорт.
Как правило, это такие зоны, которые иннервируются одним нервом. А именно:
- Межреберная область.
- Спина.
- Грудь.
- Плечи.
- Ягодицы.
- Области гениталий.
- Нижняя и верхняя челюсти.
- Лоб.
Начальный период, который еще называют продромальным, характеризуется невралгическими болями и общим недомоганием. Длится он 2-4 дня. Вот что характерно для этого периода:
- Сильная головная боль.
- Слабость и озноб.
- Повышенная температура. Иногда увеличивается до +39 °C, возникает лихорадка.
- Нарушения работы ЖКТ.
- Диспептические расстройства.
- Жжение, зуд, боли и покалывания.
- Задержка мочеиспускания.
- Увеличение и болезненность лимфоузлов.

Когда температура спадает, то все интоксикационные расстройства также ослабевают.
Период высыпаний
Он приходится обычно на 3-5 дней. Характер сыпи и ее прочие особенности зависят от того, насколько тяжел сам воспалительный процесс. Это влияет и в целом на выраженность симптомов поясничного лишая.
Поначалу высыпания выглядят как небольшие розовые пятна, диаметр которых не превышает 2-5 мм. Они находятся на определенном расстоянии друг от друга, между ними имеются участки здоровой кожи.
Потом образуются мелкие, очень близко сгруппированные везикулы. Это пузырьки со специфическим серозным содержимым. Через несколько дней оно становится мутным.

Если у человека наблюдается гангренозная форма поясничного лишая (причины появления те же, но симптоматика выражена интенсивнее), то в пузырьках обычно присутствует еще и кровь. Сами везикулы могут быть черного цвета.
Высыпания имеют волнообразное течение. Спустя несколько дней после первичного появления образуются новые, свежие. Пузырьки будто перемещаются с одного места на другое, таким образом опоясывая тело. Собственно говоря, потому лишай и называется опоясывающим.

Если же человеку повезло и у него образовалась легкая форма, то кожные узелки не превращаются в пустулы. Изъязвления не наблюдается.
Иногда даже нет сыпи. Тогда это называется герпесом неврологического характера – человек просто ощущает боль. Однако такие случаи не менее опасны, так как иногда данный симптом ошибочно воспринимают как проявление остеохондроза или межреберной невралгии. А потому могут назначить неадекватное лечение, которое лишь усугубит ситуацию.
Выздоровление
Как правило, через 2-3 недели после появления визуальных симптомов поясничного лишая (фото выше наглядно их демонстрирует) на том месте, где образовались высыпания, появляются корочки.
Все те места, где были везикулы, начинают бледнеть, а затем подсыхать. Корочки, ставшие желто-коричневым, отпадают, оставляя незначительную депигментацию.
Это называется самоисцелением. Однако часто встречаются случаи, когда у больных зуд сохраняется в течение нескольких месяцев или даже лет. Такому явлению дали название постгерпетической невралгии.
Диагностика
При появлении тревожных симптомов нужно обратиться к терапевту за консультацией. Либо сразу к дерматологу, иммунологу или невропатологу.
В подавляющем большинстве случае диагноз ставят после проведения внешнего осмотра. Достаточно изучения внешнего вида везикул, а также анализа жалоб пациента.
В том случае, если диагноз под сомнением, доктор назначает анализ сыпи на вирус. Данный тест направлен на выявление в биоматериале гигантских многоядерных клеток. Но его проводят не везде.

Кстати, поясничный лишай передается или нет? Поскольку возбудителем является вирус, то да. Но человек, который однажды переболел ветрянкой, может не бояться – его точно заразить не получится.
Медикаментозная терапия
Выше были рассмотрены причины, симптомы и фото поясничного лишая. О лечении и основных его принципах также следует рассказать.
Сразу после того, как врач диагностирует инфекцию, начинается противовирусная терапия. Тяжелых последствий и серьезных осложнений можно избежать, если лечение начнется в первые три дня после образования сыпи.
Какие именно препараты нужно будет принимать – расскажет врач после проведения осмотра. Но как правило, назначают следующие средства:
Как снять боль?
Этот вопрос заслуживает особого внимания. Многие люди, столкнувшиеся с данным недугом, знают не понаслышке, сколько дискомфорта доставляет поясничный лишай. Как быстро обезболить пораженный участок?
Они быстро и эффективно облегчают страдания. Потому что компоненты, входящие в состав этих средств, способствуют повышению уровня нейромедиаторов, которые и ответственны за нормальное состояние нервной системы. Удается не только избавиться от боли – также нормализуется аппетит, нарушенный сон, возвращается интерес к жизни.
Кроме этого, ситуативно назначают новокаиновые блокады. Данный подход также направлен на снятие острых болевых приступов.
Можно также применить перечную вытяжку. Она нейтрализует боль, воздействуя на нервные корешки. Альтернативой являются мази-анестетики и пластыри с лидокаином.

Рекомендации
Стоит запомнить несколько полезных советов, которые помогут легче перенести поясничный лишай ребенку или взрослому. Рекомендации следующие:
- Нельзя чесать пораженную кожу, даже если зуд невыносимый.
- Чтобы избавиться от дискомфорта, надо использовать влажные холодные компрессы.
- Язвочки можно быстро подсушить, используя пищевую соду или кукурузный крахмал.
- Везикулы можно обрабатывать субацетатом алюминия (жидкость Бурова). Это поможет не только удалить корочки, но еще и эффективно подсушить пораженную кожу.
- Если произойдет нагноение, то нужно обратиться к врачу, чтобы он прописал крем или мазь с антибиотиком в составе.
- Важно соблюдать гигиенические меры. За кожей необходимо тщательно ухаживать, не забывая об индивидуальных врачебных рекомендациях.
Кстати, многих людей интересует, можно ли мыться при наличии опоясывающего (поясничного) лишая? Да, но не часто. Наиболее оптимальный вариант – душ, после принятия которого полотенцем вытираться не следует. Достаточно слегка промокнуть кожу.
Постгерпетическая невралгия (ПГН)
Рассказывая о том, как лечить поясничный лишай(от простуды он возник или вследствие любого другого недуга, ослабившего иммунитет, - не суть важно), необходимо оговориться, что ПНГ появляется у 10-15% больных, справившихся с этим недугом. Данное заболевание не опасно для жизни, но очень мучительно. ПНГ не дает человеку работать и спать, ухудшает качество жизни, вызывает депрессию. Она может длиться год или даже больше.
Что же происходит? Нарушается баланс между противоболевыми и болевыми системами в организме, это влияет на работу механизма контроля над возбудимостью ЦНС.

Человеку, столкнувшемуся с таким неприятным последствием поясничного лишая, лечение назначают обязательно. В наше время предпочтение отдают препаратам, относящимся к антиконвульсантам. Как бы там ни было, задача терапии – облегчить боль и депрессию, связанную с ней. Врач может прописать прием следующих средств:
Самыми эффективными в борьбе с ПГН являются антиконвульсанты, капсаицин, опиоидные анальгетики, пластыри с лидокаином, а также трициклические антидепрессанты. Современная практика показала, что другие средства не дают такого результата, который ожидается.
Последствия
Итак, как лечить поясничный лишай – ясно. Теперь нужно поговорить о последствиях.
Если в работе иммунной системы произошли серьезные нарушения, то возможно развитие следующих осложнений:
- Проблемы с головным и спинным мозгом. У вируса есть негативная особенность – активно размножаться в этих локализациях. И если он переходит на мозговые ткани, то они начинают разрушаться. Это приводит к параличу лицевого нерва, верхних и нижних конечностей. Имеется риск возникновения нарушения дыхания или даже гибели пациента.
- Менингоэнцефалит. Этот воспалительный процесс характеризуется поражением оболочки головного мозга. Иногда затрагивается и спинной. Результатом становится паралич или летальный исход.
- Неврит зрительного нерва, чреватый глаукомой, поражением роговицы либо абсолютной слепотой.
- Нарушения в работе брюшных мышц, легких, 12-перстной кишки, мочеполовой системы.
А если заболевание сопровождается еще и присоединением какой-либо бактериальной инфекции, то состояние пациента в целом ухудшается, что влияет на процесс выздоровления.

Профилактика
О ней напоследок. Вот некоторые профилактические меры, которые необходимо соблюдать:
- Важно следовать правилам личной гигиены – использовать лишь свое полотенце, приборы и аксессуары, не носить чужую одежду.
- Больной не должен контактировать со здоровыми людьми, на всякий случай изолировавшись от них. Не все болели ветрянкой.
- Закаляться в период полного здоровья.
- Каждый день гулять на свежем воздухе как минимум 2 часа, особенно в период реабилитации.
- Заниматься физкультурой, вести активный образ жизни.
- Спать как минимум по 8 часов.
- Рационально и сбалансированно питаться. Стараться не употреблять в пищу острую, жареную, консервированную пищу. Обогатить рацион продуктами, в составе которых много клетчатки.
- Принимать минералы, витамины и полезные для здоровья комплексы.
Если выражаться кратко, то нужно просто следить за своим здоровьем и постоянно укреплять иммунитет. Особенно осенью и весной. Ведь именно из-за проблем с иммунной системой и возникает опоясывающий лишай.

- Какой лишай чешется: виды и их проявления
- Заразные формы
- Незаразные виды лишаев
- Что влияет на интенсивность зуда при лишае
- Противозудные препараты
- Гигиенические процедуры
- Как лечат основное заболевание
Какой лишай чешется: виды и их проявления
Принято считать, что данная болезнь удел всех тех, кто возится с беспризорными кошками и собаками, но это не всегда верное утверждение. Передаваться грибки и вирусы могут и через контакт с больным человеком или даже с обычной землей. Существуют также виды, которые как бы появляются сами, но всегда за такими случаями стоит угнетенный иммунитет и какой-то провоцирующий фактор, например, солнце или аллергия.
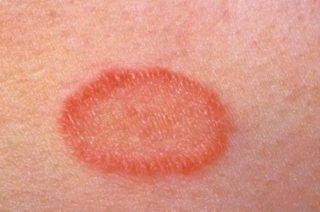
- Розовый лишай. Первое проявление болезни может не вызвать тревоги появилось небольшое пятно, отличающееся по цвету от остальных покровов кожи. Со временем этот участок увеличивается и рассыпает вокруг мельчайшие узелки сыпи. Если на первой стадии лишай зудит совсем слабо, то по мере прогрессирования ощущения становятся более выраженными.
- Стригущий лишай. Чаще всего обнаруживается в той части головы, где есть волосы или щетина. Возбудители заболевания состригают волосяной покров, и обнажается проплешины произвольной формы и небольшого размера. Цвет по краям розовый, но в центре видны белесоватые чешуйки. Участки кожи, пораженные патологией, чешутся, но незначительно.
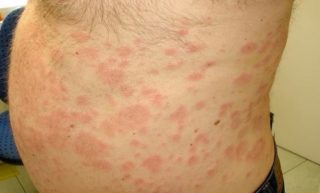
- Опоясывающий лишай. Чаще всего локализуется в районе ребер и ниже, что отражено в названии болезни. Как правило, появляются высыпания с одной стороны тела, сильно чешутся и болят. По виду элементы сыпи похожи на маленькие пузырьки, внутри которых бесцветная жидкость.
- Красный плоский лишай. Может появиться из-за снижения активности защитных сил организма, а также сильного нервного напряжения и вследствие аллергии. На коже появляются красноватые образования, не возвышающиеся над поверхностью покровов. Узелки могут возникать также на ногтевых пластинах и поражать слизистые оболочки. При всех типах этой патологии лишай чешетсяс выраженной интенсивностью.
- Мокнущий лишай. Насчитывают более 10 подвидов болезни. Ее классическое проявление это пятна красного цвета, появляющиеся на руках и лице. При близком рассмотрении образований удается увидеть крошечные пузырьки с очень хрупкой структурой. Почти сразу после появления они лопаются. Жидкость подсыхает, и образуется корка. Такой процесс постоянно повторяется и сопутствует ему ощутимый зуд.
- Разноцветный лишай. Появление образований провоцируют солнечные лучи. Из-за них активизируется грибковая инфекция, в результате образуются пятна на коже, которые могут быть какого-либо оттенка и больше напоминают гиперпигментацию. При этом виде заболевания уместен вопрос: Лишай всегда ли чешется?, потому что у одних людей есть желание почесать пораженный участок кожи, а другие ничего неприятного не ощущают.
- Чешуйчатый лишай. Больной жалуется на утомляемость, и на фоне этого начинают появляться кожные дефекты красные папулы. Эти элементы выступают над кожей. Постепенно разрозненные узелки сливаются воедино, образуются характерные бляшки. Эти образования покрываются светлыми чешуйками. Ощущения при данной патологии, известной еще и как псориаз, болевые и зудящие.
Что влияет на интенсивность зуда при лишае
Несмотря на общую анатомию, все люди индивидуальны. Особенности организма проявляются и при рассматриваемом патологическом состоянии. В одних случаях зуд при лишае едва ощущается, в других беспокоит сильно, не дает уснуть и жить полноценно. Часто на эти процессы влияет психосоматика. В этом случае собственные переживания, заботы и тревоги многократно усиливают зуд или даже являются тем единственным фактором, что возбудил этот процесс. Сама болезнь могла бы протекать без этого ощущения, если бы человек меньше нервничал. Также желание почесать пятно на коже может быть более или менее выраженным из-за тяжести заболевания, сопутствующих патологий, стадии прогрессирования патологического процесса.
Противозудные препараты
- Гидрокортизоновую мазь. Обладает способностью снимать воспаление и бороться с зудом.
![]()
- Преднизолоновую мазь. Средство помогает быстрейшему протеканию регенеративных процессов. Обладает заживляющими свойствами и снимает воспаление.
![]()
- Лоринден А. Способствует уменьшению воспаления, за счет чего снимается зуд и отек.
![]()
- Флуцинар. Отлично борется с зудом, помогает при воспалении и шелушении кожи.
![]()
- Циндол. Эффективен при мокнущих лишаях, обнаруженных у человека. Избавляет от зуда, уменьшает воспаление.
![]()
Гигиенические процедуры
При заразных видах лишая, первое, о чем должен позаботиться больной человек и его окружение строжайшее соблюдение гигиены и изоляция. Нужно выделить отдельные ванные принадлежности, столовые приборы, посуду, тщательно протирать ручки дверей антисептиками, чаще мыть руки. Если диагностирован стригущий лишай, то меры должны быть приняты немедленно без полной дезинфекции квартиры или дома не обойтись. Также нужно позаботиться об одежде больного и постельных принадлежностях: все перестирать в горячей воде и обработать утюгом на максимальном температурном режиме. Существуют еще некоторые правила, которых стоит придерживаться:
- по возможности уберите ковры или тщательно обрабатывайте их время от времени парогенератором,
- откажитесь от походов в бассейн и сауну, поменьше контактируйте с водой и раздражающими кожу средствами для очистки кожи, отложите на дальнюю полку косметические средства,
- остерегайтесь солнца, так как от его излучения рост грибковой инфекции усиливается.
Последнего пункта в особенности нужно придерживаться, если обнаружен лишай, который не сильно чешется или совсем не зудит, т.е. при разноцветном виде.
Как лечат основное заболевание
При некоторых видах лишая лечения, как такового не требуется. Человеку достаточно принимать иммуномодуляторы и витамины, и через некоторое время иммунитет самостоятельно подавит грибковую инфекцию. К таковым относится розовый лишай.
При обнаружении такого инфекционного заболевания, как лишай стригущий у человека, применяют серно-салициловую мазь 5-10% и подсушивают очаг поражения раствором йода 2—5% или фукорцином.
Этого достаточно для избавления от одной бляшки, если же пятен несколько, то может понадобиться пройти курс противогрибкового антибиотика, например, Микофлюкан, Флюкостат, Флуконазол.
При опоясывающем лишае о самолечении не может быть и речи слишком велики болевые ощущения и риск нагноения сыпи. Врач может выписать:
- анальгетики и противовоспалительные препараты (Кетанов, Нимесулид, Напроксен, мазь с Лидокаином),
- блокады новокаином,
- противовирусные препараты, например, Ацикловир, Фамцикловир, Валацикловир.
Если вас беспокоит такой вид болезни, при котором задается вопрос, чешутся бляшки или нет у людей, т.е. при розовом лишае, провоцируемом солнцем, то с успехом применяются такие средства, как Кетаконазол, Микоспор, Низорал.
Каждый человек ассоциирует вирус герпеса с неэстетическим высыпанием на губах, который может появляться во время простуды или контакта с уже инфицированным больным. Но не всем известно, что герпес имеет несколько подтипов, одним из которых является опоясывающий лишай.
Разновидности и атипичные формы

Наиболее частой формой считают ганглиокожную (поражается кожа на спине, животе, пояснице, ногах или шее), после нее идет глазная и ушная форма (высыпания на слизистых глаз, внутри ушей, на коже лица) и некротическая (образование больших язв).
Ганглиокожная форма появляется в основном в местах, где проходит большое количество нервных окончаний, то есть недалеко от позвоночника и ребер. При глазной форме страдает тройничный нерв и ушной коленчатый узел. Развитие некротической формы зачастую связанно с инфицированием высыпаний другими бактериями.
Кроме стандартных проявлений болезни выделяют атипичные формы:
- Абортивная . На покрасневших участках единичные пузыри, их очень мало. Одна из самых быстротечных форм, может пройти самостоятельно в течении 3-4 дней.
- Буллезная . Мелкие пузыри сливаются в один, напоминающий водянку или сильный ожог. В пузырях могут быть кровяные прожилки, заживление происходит длительное время, может происходить механическое повреждение волдыря.
- Генерализованная . Кроме основного места образования пузырей по всему телу имеется сыпь, напоминающая ветрянку. Данная форма активна в течении 2-3 недель. При этой форме доктора часто диагностируют новообразования в теле пациента или иммунодефицит, опоясывающий лишай при этом выступает вторичным симптомом.
- Гангренозная . Нагноение в пузырях, что приводит к образованию рубцов и длительному заживлению. Гангренозная форма в большинстве случаев выступает показателем иммунодефицита больного в переходе к СПИДУ.
- Геморрагическая . Высыпания приводят к мелким нарушениям капилляров, в пузырях могут быть прожилки крови или они полностью имеют кровяное наполнение. Заживление проходит с осложнениями, корочка длительное время кровоточит, а на ее месте образуется шрам.
Высыпания могут локализироваться на внешних кожных покровах, а иногда поражать и ткани внутренних органов, что только усугубляет течение болезни и состояние пациента.
Причины возникновения
Вирус заносится в тело человека при заболевании ветряной оспой. Это первая форма проявления болезни, когда тело покрывают красные волдыри. Но зостер не погибает в теле пациента, а оседает в неактивной форме в основании нервных клеток и ждет благоприятного момента для активизации.
Последующая активность вируса и вызывает развитие опоясывающего герпеса.
Ползучий лишай может проявляться исключительно у переболевших ранее ветрянкой.
Первопричиной возникновения ползучего лишая считается инфицирование ветряной оспой, но помимо этого выделяют целый ряд второстепенных факторов, что влияют на активность инфекции:
- Резкое снижение иммунитета. Чаще всего, резкое снижение иммунизации организма провоцирует прием антибиотиков и других, подавляющих инфекции, препаратов. Поэтому прием лекарств нужно согласовывать с лечащим врачом и не забывать о приеме витаминных комплексов для повышения иммунитета.
- Выматывающая работа и стрессы. Когда человек работает на переделе своих возможностей — это сопровождается стрессами и нервными перенапряжениями, организм теряет защитные функции, нарушается режим сна, что дает возможность скрытым инфекциям активизироваться.
- Наличие ВИЧ. ВИЧ-инфекция разрушительно действует на иммунитет больного. Чаще ползучему герпесу подвергаются люди со стадией перехода ВИЧ в СПИД.
- Облучение при онкологии. Облучение больного влияет на нервные клетки, высвобождая вирус зостер. В данном случае терапию не отменяют, а подбирают правильный алгоритм лечения лишая.
- Беременность. Кардинальное изменение гормонального фона способно пробуждать скрытые инфекции, поэтому перед планированием зачатия стоит сдавать анализы на наличие инфекций в организме и быть готовым к экстренному лечению.
В редких случаях ползучий герпес проявляется вместе с сильной простудой, после переохлаждения или резкого перегрева на солнце или в солярии.
Симптомы
Симптоматика опоясывающего лишая в первую очередь зависит от его формы.
- Интоксикация. Больного мучает озноб, температура резко повышаться и держатся в течении нескольких дней, при этом высыпаний может пока не быть.
- Боль в области скоплений нервов. Начинают болеть ткани в области скопления нервных окончаний.
![]()
Появление волдырей. На месте, где локализировалась боль, верхний слой эпидермиса вздувается и наполняется жидкостью. Сыпь в основном мелкая, но ее много, пузыри могут сначала иметь прозрачный вид, а со временем жидкость внутри мутнеет. Если лишай не лечить, то волдыри могут сливаться.- Воспаление лимфоузлов. Узлы реагируют на наличие инфекции, поэтому на время течения недуга могут воспаляться. Чаще всего отечность наблюдают в подмышечной области и под скулами.
- Нарушение стула и мочеиспускания. У больных наблюдают частую диарею, уменьшается количество позывов к мочеиспусканию.
Сыпь локализируется только в одном месте, она может менять масштабы в течении нескольких недель при отсутствии лечения.
Иногда пациенты страдают головными болями, повышенной усталостью, апатией, головокружением.
Фото опоясывающего лишая: как выглядит
Первичное инфицирование поясничным лишаем проявляется в форме ветряной оспы. Практически все участки тела покрывают волдыри разных размеров. Сыпь не локализируется в одном месте, а носит хаотичный характер.

Одним из первых признаков появления поясного герпеса считают покраснение кожи в местах скопления нервных узелков. Пораженный участок сильно зудит, болит и чешется.

На месте покраснений образовываются волдыри, а кожа вокруг них становится багрового оттенка.

Одним из опасных мест локализации ползучего лишая считаются глаза. Его образование может влиять непосредственно на зрение и служить источником инфекций на слизистой глаз.

Диагностика
С первых дней течения недуга диагностирование может быть ошибочным из-за недостаточности симптоматики. Ползучий лишай могут путать с гриппом или другими вирусными инфекциями. Но при появлении характерных болей в области скопления нервов достаточно провести осмотр, чтобы поставить верный диагноз.
Если определить активную форму лишая визуально сложно, то проводят анализ венозной крови на наличие герпеса 3 типа. Особенно важен этот метод при высыпаниях на внутренних органах больного. Положительный показатель IgM сигнализирует об активизации лишая, в инактивированной форме результат должен быть негативным. Показатель IgG — некий датчик о перенесенных недугах, когда пациент считается носителем вируса в спящей форме. Показатель может быть негативным, если больной никогда ранее не болел опоясывающим герпесом и ветряной оспой. Но превышение нормы IgG так же вещает о слабой форме недуга или начале заболевания.
Так же исключают ошибки путем исследования жидкости из волдырей, применяют метод гибридизации и микроскопии.
При атипичных формах ползучего лишая обязательно проводят дополнительную лабораторную диагностику, чтобы исключить наличие сопутствующего заболевания.
Лечение опоясывающего лишая
Для исключения заражения инфекцией больного определяют в стационар инфекционного отделения. Лечение начинают как можно раньше, при этом применяют комбинированную терапию. При своевременном медицинском вмешательстве инактивировать вирус удается за 10-12 дней интенсивной терапии.
Мази при ползучем лишае используют в качестве местных обезболивающих, ранозаживляющих и подсушивающих средств, самые популярные Пенцикловир, Виролекс, Ацигерпин.
Применение мазей снижает распространение инфекции на соседние участки кожи, быстрее заживляет пораженные участки, снижая риск образования сильных рубцов и шрамов. Мази снижают невралгическую боль во время лечения, уменьшают симптоматику. Вместе с мазями обязательно нужно использовать противовирусные препараты, иначе выздоровление будет длиться гораздо дольше.
Для уменьшения зуда больному назначают Супрастин. При попадании инфекций в волдыри приписывают антибиотики Эритромицин, Тетрациклин, Гентамицин.
При отечностях нервных окончаний, вызванных опоясывающим лишаем, применяют спазмолитические и противовоспалительные средства Кеторолак, Нимесулид, Напроксен, Габапентин.
Координируют сон при помощи седативных препаратов, таких как Деприм, Доппельгерц Нервотоник, они так же способны уменьшать боль в пораженных нервных окончаниях.
При сильной интоксикации больному вводят раствор глюкозы и раствор Рингера, эти препараты улучшают самочувствие пациента и способствуют уменьшению симптоматики заболевания.
Так же места с волдырями регулярно смазывают раствором бриллиантового зеленого и Фукорцина, они подсушивают кожу и выступают катализатором заживления ран.
При невыносимых невралгических болях могут использовать наркотические вещества, такие как Трамадол, Оксикодон, в редких случаях проводят блокады нервных окончаний при помощи Новокаина. Блокады полностью устраняют болевые ощущения на длительный срок, но требуют специализированных навыков докторов и проводятся строго в стерильных условиях.
В борьбе с болью в нервах применяют электростимуляцию. Процедуру проводят курсами по 5 дней, после чего делают недельный перерыв. Электростимуляцию нерва можно проводить совместно с использованием мазей на основе капсаицина с ярко выраженным согревающим эффектом. Капсаицин налаживает кровообращение в местах отечностей нерва.
Для скорейшего выздоровления ведущие диетологи настоятельно рекомендуют употреблять больше продуктов с витаминами группы В, А, С, Е. Особое внимание стоит обратить на орехи, бобовые, кисломолочные продукты, рыбу.
Отличным источником полезных витаминов и макроэлементов считается мед. Хлеб предпочтительно стоит выбирать из сортов пшеницы грубого помола, в нем больше железа.
Стоит помнить об антиоксидантах, таких как виноград, черника, яблоки, свекла, киви, земляника.
В борьбе с ползучим герпесом используют спиртовой настой из горькой полыни. Траву мелко рубят, заливают спиртом и настаивают в течении 10 дней. Для настоя лучше брать молодые листья полыни. Готовым зельем протирают пораженную кожу несколько раз в день. Спирт и полынь помогают скорейшему заживлению ран.
Чтобы уменьшить боль после опоясывающего герпеса принимают ванны с крахмалом. Терапию лучше проводить перед сном. В воду 37-40 градусов добавляют 80-100 грамм крахмала с расчетом на полванны (70-80 литров), лучше картофельного. Больному стоит выполнять процедуру в течении 30 минут, после чего дать телу обсохнуть и надев теплую одежду отправиться в постель.
При активной форме ползучего герпеса нельзя принимать ванну — это провоцирует инфицирование здоровой кожи, исключением считается борьба с невралгической болью после инактивации вируса. Больному необходимо выделить отдельные столовые приборы, ежедневно их кипятить. Полотенце и нательное белье должны быть только в личном пользовании у пациента.
Можно протирать здоровые участки тела мокрым полотенцем или салфеткой.
Профилактика
В целях профилактики опоясывающего лишая стоит обращать особое внимание на иммунитет. Важно употреблять достаточное количество витаминов, избегать переохлаждения или перегревания. При возможности каждое лето ездить на море или принимать ванны с морской солью.
В целях профилактики можно пройти вакцинирование вирусом зостера, после чего защитные функции организма в борьбе с герпесом значительно возрастают.
Осложнения и последствия
Игнорирование заболевания может привести к целому списку неприятных и опасных осложнений:
- развитие флегмон и абсцессов;
- сепсис;
- поражение суставов;
- частичные параличи;
- судороги;
- умственная отсталость;
- невралгия.
Чтобы избежать этих осложнений, нужно вовремя приступить к лечению недуга, которое может предоставить только опытный врач.
Заразен ли и как передается
Так как опоясывающий лишай считается вирусным недугом, то заразиться, конечно же, можно. Если человек ранее не был инфицирован и контактировал с больным лишаем, то в течении 3 недель у него появятся все признаки ветряной оспы, и он станет носителем вируса зостер. Шансы заразиться ползучим лишаем увеличиваются с уменьшением защитных механизмов организма, особенно после перенесенных заболеваний.
Передается вирус через кожные высыпания, а именно жидкость в пузырьках и воздушно-капельным путем. Поэтому доктора не советуют самостоятельно счесывать, сдирать сыпь во время оспы или лишая — это повышает риск инфицирования здоровых людей.
Опоясывающий лишай как болезнь развивается чаще у тех, кто уже болел ветрянкой.
Особенности у детей
Сам опоясывающий лишай как заболевание у детей диагностируется крайне редко. Дети и подростки чаще болеют ветряной оспой, после которой становятся носителями вируса.
Больной ребенок проходит несколько стадий развития болезни: лихорадка, образование волдырей, возникновение корочки на местах высыпания, выздоровление.
В любом случае ребенка нужно показать немедленно педиатру и изолировать на время болезни от других детей во избежание массового заражения.
Многие считают, что ветрянка — детская болезнь, это глубочайшее заблуждение. Ветряная оспа, как первоисточник инфекции герпеса, может поражать людей разных возрастов.
При беременности
Во время беременности вирус опоясывающего герпеса может себя проявить, если женщина была его носителем. Искоренить инфекцию из организма полностью невозможно, но перед зачатием стоит убедиться в том, что она находится в спящем состоянии — для этого женщина сдает анализы на наличие TORCH-инфекций (то есть тех инфекций, которые до определенного момента никак себя не проявляют).
При проявлении ползучего лишая беременной назначают специальное лечение, которое минимально вредит плоду и приносит максимальный результат, чтобы ввести вирус в спящее состояние. Ни в коем случае нельзя самостоятельно заниматься лечением лишая у беременных, особенно в первом триместре.
Необходимо вовремя диагностировать герпес в активной форме, так как он негативно влияет на внутриутробное развитие плода, способен вызвать патологии нервной системы и другие тяжелые последствия.
Видео о лишае
Особенности лечения ползучего герпеса народными методами можно посмотреть в ролике, но стоит помнить, что ответственность за неправильное лечение в домашних условиях всегда несет пациент.
Прогноз
Опоясывающий лишай — заболевание достаточно серьезное, которое несет неприятные последствия. Не нужно пускать болезнь на самотек, чем раньше больному будет назначена лечебная терапия, тем быстрее пройдет недуг и меньше шансов будет у осложнений.
Читайте также:






















