Лобно поясничная гальванизация при беременности
Различные виды физиотерапии пользуются огромным успехом в комплексном лечении. Противопоказаний к физиотерапии практически нет, и процедуры помогают справиться с недугом быстрее. При беременности запрещены многие препараты, и, казалось бы, физиотерапия становится настоящим спасением! Но можно ли делать физиотерапию при беременности? Какие процедуры разрешены, к каким нужно относиться с опаской? Прочитав статью, вы узнаете ответы на эти вопросы. Также мы расскажем о показаниях к физиотерапии и противопоказаниях.
На каких сроках физиотерапия безопасна?

Физиотерапия при беременности полезна. Она может потребоваться не только при возникновении акушерских патологий и обострениях соматических заболеваний, но и при некоторых инфекционных процессах или же обычной простуде. Физиотерапия при беременности на ранних сроках помогает закрепить плод, сохранить его. Если есть угроза преждевременных родов или выкидыша, то часто назначаются некоторые процедуры. При беременности на поздних сроках физиотерапия подготавливает и тело женщины, и плод к родам. В итоге на любых сроках физиотерапия не опасна.
Назначение
В каких случаях врач может прописать физиотерапию?
- При беременности на ранних сроках сеансы назначаются в случае угрозы самопроизвольного выкидыша. Также сеансы предотвращают преждевременные роды на более поздних сроках. Так, физиотерапию при беременности на 2 триместре могут назначить во избежание потери малыша.
- В первой половине беременности женщин часто мучает токсикоз. Чтобы облегчить состояние беременной, назначают курс физиотерапии.
- Некоторых женщин одолевает гестоз - состояние, схожее с токсикозом, но появляющееся со второй половины беременности. Гестоз - опасная патология беременности, которая грозит жизни не только малыша, но и матери. При гестозе хорошо помогает физиотерапия.
- В конце беременности, начиная с сороковой недели, женщинам назначают курсы для подготовки организма к родам.
- При острых воспалениях верхних дыхательных путей вместо лекарств лучше пропишут курс физиотерапии.
- При задержке внутриутробного развития малыша.
- При симфизиопатии - расхождении тазовых костей. Такая патология часто встречается у многодетных женщин и при многоплодной беременности.
- Физиотерапия помогает и после родов - для скорейшего заживления ран: при травмах промежности и после кесарева сечения.
- При лечении эндометрита.
- Для улучшения перистальтики кишечника после родов.
- Для сокращения матки после родов.
Эффективность

Некоторые женщины скептически относятся к физиотерапии при беременности, после нее. Многие считают, что это совершенно бесполезные процедуры, которые только отнимают время. На самом же деле эффективность физиотерапии доказана. Она применима не только в сочетании с медикаментами, но и как самостоятельное лечение в случаях, когда препараты противопоказаны, например при беременности. Что же получает пациентка при прохождении курса?
- Уменьшение спазмов и болей.
- Повышение иммунитета.
- Улучшение кровообращения.
- Выздоровление полное в самые короткие сроки, особенно если помимо физиотерапии применялись и препараты.
- Уменьшение количества принимаемых препаратов или полный отказ от них.
- Отсутствие побочных эффектов.
Также физиотерапия при беременности применима и для профилактики. Женщины, которые в период вынашивания малыша посещали сеансы физиотерапии, сталкивались с меньшим количеством осложнений во время беременности, при родах и после них.
Противопоказания
Физиотерапия во время беременности полностью безопасна, только если нет противопоказаний. Процедуры очень эффективны, и их прописывают всем, у кого не имеется:
- психических расстройств;
- любой интенсивности маточных кровотечений;
- онкологических заболеваний.
Если нет противопоказаний, то физиотерапия пойдет на пользу на любом сроке. Также можно пройти курс и после родов, чтобы снизить риск возможных воспалений и быстрее восстановить силы.
Все ли процедуры безопасны?
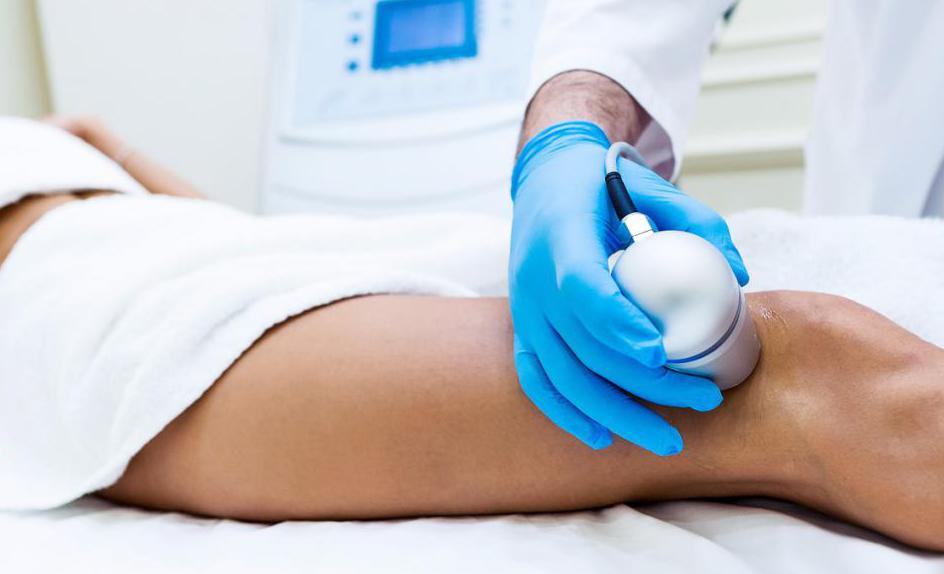
Видов физиотерапии сегодня огромное количество. Но не все они пойдут на пользу будущим мамочкам, некоторые нужно применять с осторожностью и только под контролем врача. Если вы хотите сами пройти курс физиотерапии, то первым делом проконсультируйтесь с ведущим вашу беременность гинекологом.
Далее предлагаем ознакомиться с абсолютно безопасными процедурами и теми, к которым необходимо относиться с осторожностью.
Воздействие электротоком

Физиотерапия при беременности посредством воздействия постоянным электрическим током используется очень часто. Данная процедура помогает в разы снизить дозировку прописанного лекарства. При воздействии тока лечебные вещества проникают в ткани быстрее и качественней, что ускоряет выздоровление.
Электрофорез применяется для будущих мам часто. В основном этот метод используют для предотвращения выкидыша и преждевременных родов. В качестве лечебного раствора применяется магнезия. Таким образом, ионы магния воздействуют на гладкую мускулатуру матки, снимают с нее тонус. Данная процедура безопасна как для матери, так и для малыша.
Электрофорез с применением кальция применяется при поздней беременности для подготовки женщины и плода к родам.
Эндоназальный электрофорез, как и гальванизация, используется при сильном токсикозе и гестозе. Гальванизация - это пропускание малой силы тока через тело женщины. Процедура безопасная и безболезненная, можно почувствовать только расходящееся тепло и легкое покалывание в зонах воздействия.
Электросон применяется для женщин при гестозе на последнем триместре беременности, когда патология дала о себе знать сильными отеками, повышенным давлением и изменениями показаний не в лучшую сторону в анализах мочи и крови.
Баротерапия

Полный курс баротерапии составляет 10 сеансов. Эта терапия назначается в случае отставания внутриутробного развития малыша. Баротерапия способствует не только улучшению кровообращения, но и образованию новых кровеносных сосудов и мельчайших капилляров у малыша и в плаценте.
Баротерапия - это воздействие на организм пониженным или же повышенным атмосферным давлением. Процедура безопасна для будущей матери и плода.
Массаж
Массаж направлен на расслабление связок и мышц, что так актуально для беременных. Постоянно растущий живот становится причиной болей в пояснице, застой жидкости приводит к дискомфорту в ногах и в руках, начинают бегать мурашки" может даже свести мышцу. Можно ли при беременности делать массаж? Можно, но только в определенных зонах - ноги, руки, голова, затылок и шея. Массировать спину, особенно на втором и последнем триместре, категорически нельзя.
Если речь идет про антицеллюлитный массаж, то первым делом проконсультируйтесь со специалистом, ведь к такой процедуре следует подходить с особой осторожностью.
Прочие заболевания и физиотерапия
Лазерное излучение, ультрафиолетовое облучение и УВЧ-терапия используются при комплексном лечении синусита и ринита у беременных женщин. Первого вида процедура может применяться даже самостоятельно на дому.
Ингаляции с лекарствами, электрофорез и фонофорез применимы для облегчения в периоды обострения бронхита и бронхиальной астмы. Можно ли при беременности физиотерапию в виде ингаляций с определенным лекарством, подскажет только врач. Даже простой физраствор не применяется без консультации с ведущим беременность гинекологом.
Виды физиотерапии, к которым нужно подходить осторожно
Несмотря на то что прописанные виды описаны как безопасные, ко всем нужно подходить осторожно и только после осмотра гинеколога.
К терапиям, которые не рекомендованы на втором и третьем триместре, относятся водолечение и грязелечение. До конца первого триместра применять такие виды терапии нужно с крайней осторожностью, оценив все возможные риски.
Но есть и виды физиотерапии, которые будущим мамам совершенно противопоказаны. К счастью, таковых список небольшой, но все же каждой женщине при беременности необходимо знать, что ей может угрожать.
Магнитная терапия

Такая физиотерапия хороша тем, что снимает отеки, уменьшает боли, имеет противовоспалительные качества, оказывает седативное действие. Казалось бы, вот все, что нужно беременной женщине! Но не любые воздействия постоянного или переменного магнитного поля крайне противопоказаны будущим мамам и малышам. Нельзя применять даже небольшие кольца, браслеты для ног и рук.
СВЧ-терапия
С заболеваниями во время беременности не рекомендовано бороться таким методом. Микроволны, проникающие в организм, проникают и в развивающегося малыша, и их воздействие на маленький организм пока еще не изучено до конца.
Криотерапия
Ни в коем случае не допускается воздействие низких температур на организм беременной женщины. Это не только знает каждый медик, но и должна понимать любая женщина в интересном положении.
Некоторые из запрещенных при беременности терапий помогут уже после родов быстрее восстановить женский организм. Но ни к одной процедуре, даже разрешенной во время беременности, нельзя прибегать без особых на то рекомендаций и указаний. Специалист оценит все возможные риски, отталкиваясь от течения беременности, и скажет, можно ли прибегать к определенным процедурам.

Беременность, продолжающаяся на 14 дней дольше физиологической, заканчивающаяся рождением переношенного плода и сопровождающаяся патологическими изменениями плаценты, считается переношенной.
Переношенный ребенок имеет следующие характеристики: кожа сухая и дряблая, мацерированная, зеленого или желтого цвета, сыровидная смазка отсутствует, эпидермис заметно слущивается, ушные раковины более плотные, швы и роднички на черепе узкие.
Переношенная беременность приводит к патологическим родам — запоздалым. При пролонгированной беременности роды считаются физиологическими (своевременными).
Перенашивание беременности связано с биологической неготовностью организма матери к родам. Женщины с переношенной беременностью имеют нарушения деятельности центральной нервной системы, и родовая доминанта не формируется в срок. Также у них выявляют нарушения функции матки, импульсы от которой поступают в центральную нервную систему.
При переношенной беременности происходят гормональные нарушения в организме: изменяются уровни половых гормонов, кортикостероидов, гормонов плаценты, окситоцина. Кроме того, при исследовании крови определяются изменения уровня ацетилхолина, серотонина, катехоламинов, кининов, простагландинов, минералов, электролитов, ферментов и витаминов. На увеличение продолжительности беременности большое влияние оказывают гиповитаминозы С, Р, Е, В.
На срок начала родовой деятельности влияют иммунная зрелость плода и иммунные изменения в организме матери. Нарушение иммунных процессов приводит к переношенной беременности.
Расстройства кровообращения в плаценте вызывают ее дисфункцию, что приводит к гормональным и водно-электролитным нарушениям, а также гипоксии в организме плода. Это создает условия, препятствующие началу своевременной родовой деятельности.
Биоритмы внутриутробного развития человека связаны и с наследственностью, поэтому тщательно собранный акушерско-гинекологический анамнез имеет большое значение для рождения здорового ребенка.
Перенашиванию беременности способствуют соматические и инфекционные заболевания, влияющие на гипоталамогипофизарные процессы в период полового созревания будущей мамы. Кроме того, на продолжительность беременности воздействуют нарушения менструального цикла, инфантилизм, предшествующие аборты, воспалительные и эндокринные заболевания внутренних половых органов, нарушения жирового обмена и психические травмы.
Диагностика перенашивания беременности непроста и основывается на данных анамнеза, объективного осмотра, а также заключении клинических и лабораторно-инструментальных исследований.
Продолжительность беременности определяют в зависимости от дат последней менструации, первого шевеления плода, срока беременности, выявленного при первом посещении женской консультации. Далее в ходе наблюдения динамики беременности обращают внимание на постоянство или уменьшение массы тела женщины, уменьшение размеров окружности живота. Эти признаки проявляются на фоне снижения объема околоплодных вод, что ограничивает подвижность плода.
При наружном акушерском исследовании можно выявить повышение плотности костей черепа у плода. Это можно сделать и при пальпации головки плода через передний влагалищный свод.
Масса тела новорожденного не имеет решающего значения для диагностики переношенности, но чаще плод крупный. Исследование сердечной деятельности плода помогает оценить его состояние, но не влияет на диагностику переношенной беременности.
При амниоскопии можно увидеть плотные плодные оболочки, недостаточное количество передних околоплодных вод, которые при этом часто мутные, окрашенные меконием, с хлопьями сыровидной смазки. Отсутствие последних также может быть признаком переношенной беременности.
После амниоцентеза переношенность можно установить по биохимическому составу околоплодных вод, в которых наблюдается повышенная концентрация побочных продуктов белкового обмена, молочной кислоты, недостаточное содержание глюкозы. У зрелого плода соотношение концентрации лецитина и сфингомиелина соответствует 2:1, а у переношенного — 4:1. При микроскопии околоплодных вод обнаруживается большое количество жировых клеток (в 2—3 раза больше нормы).
В редких случаях при переношенной беременности происходит рождение ребенка без признаков перезрелости. В этом случае говорят не о переношенной беременности, а о пролонгированной.
Готовность к родам можно определить в ходе цитологического исследования мазков из влагалища — по их цитотипу.
- 1-й цитотип соответствует позднему сроку беременности и может быть выявлен начиная с 4-го месяца беременности. В мазке визуализируются ладьевидные и промежуточные клетки в виде скоплений в пропорции 3:1. Их цитоплазма характеризуется базофильностью. Лейкоциты и слизь в мазке не выявляются. Эозинофильно окрашенные клетки составляют 1 %, со сморщенным ядром — 3 %. При таком мазке родовая деятельность может начаться не ранее, чем через 10 дней;
- 2-й цитотип мазка появляется ближе к родам. Количество ладьевидных клеток уменьшается, промежуточных — увеличивается, в результате они содержатся в мазке в равном количестве и располагаются изолированно друг от друга. Обнаруживаются поверхностные клетки. Эозинофильно окрашиваются 2 % клеток, со сморщенными ядрами — 6 уо клеток. При таком мазке роды можно ожидать через 4—8 дней;
- 3-й цитотип мазка соответствует приближающимся родам. Преобладают промежуточные (60—80 %) и поверхностные (25—40 %) эпителиальные клетки. Ладьевидных клеток не более 10 %. Все клетки располагаются изолированно друг от друга. Эозинофильно окрашиваются 8 % клеток, со сморщенным ядром визуализируется 15—20 % клеток. Выявляются слизь и лейкоциты. Роды могут начаться через 1—5 дней;
- 4-й цитотип мазка свидетельствует о готовности к родам. В нем преобладают поверхностные эпителиальные клетки, ладьевидные не определяются или единичны. Поверхностные клетки окрашиваются эозинофильно и могут быть безъядерными (в виде красных теней). Цитоплазма клеток слабоокрашена, контуры нечеткие. Мазок имеет грязный или стертый вид. Эозинофильно окрашиваются 20 % клеток, со сморщенными ядрами визуализируется 20—40 % клеток. Определяются скопления лейкоцитов и слизи. Роды начинаются через несколько Часов, максимум в течение 3 дней.
Выявление мазков 3—4-го цитотипов при сроке беременности более 40 недель свидетельствует о перенашивании.
переношенного плода часто выявляются пороки развития, что связано с нарушением развития невральной трубки.
При исследовании плаценты о переношенности свидетельствуют уменьшение ее толщины, выпадение частей, зазубрины на хориальной пластинке, выраженные перегородки между долями, участки обызвествления. Выявляются гормональные признаки плацентарной недостаточности по уровню эстриола и плацентарного лактогена в сыворотке крови и прегнандиола в моче.
Запоздалые роды часто имеют осложненное течение. Как правило, у плода развивается кислородная недостаточность, возможна его гибель. Подготовительный период к родам длительный, околоплодные воды изливаются преждевременно или рано, родовая деятельность нарушается. Могут происходить в последовом и раннем послеродовом периодах гипо- и атонические маточные кровотечения. Плод часто рождается с родовой травмой.
Все женщины после 40 недель беременности направляются в дородовое отделение родильного дома. Там проводят окончательную диагностику и выбирают метод родоразре-шения. Одновременно проводят подготовку организма к родам. С этой же целью рекомендуют употреблять больше растительных жиров, содержащих предшественников про-стагландинов, а также назначают препараты, содержащие ненасыщенные жиры, фосфолипиды и витамин А.
Из физиотерапевтических процедур показаны воротник по методу Щербака и анодическая гальванизация головного мозга. Для подготовки матки к родовой деятельности проводят вибрационный массаж, дарсонвализацию молочных желез, применяют иглорефлексотерапию.
Процессы созревания шейки матки ускоряют спазмолитические препараты (папаверина гидрохлорид, дротаверина гидрохлорид, ганглефена гидрохлорид, апрофен), простагландины Е2, эстрогены, а также антагонисты кальция (верапамил). При длительном подготовительном периоде показаны β-адреномиметики (фенотерол, орципреналин, тербуталин).
Вся подготовительная терапия занимает 3 дня. Одновременно уточняют, действительно ли беременность является переношенной и с чем это связано.
При созревании шейки матки, физиологическом подготовительном периоде, отсутствии признаков гипоксии со стороны плода и других, негативно влияющих на процесс родов факторов, роды осуществляют естественным путем.
Для стимуляции родовой деятельности вскрывают плодный пузырь и вводят простагландин Е2. Через каждые 1—4 ч вводят спазмолитические препараты и проводят мероприятия по предотвращению развития гипоксии у плода. Если роды протекают благополучно, то лекарственные средства для сокращения матки вводят не только во время родов, но и в раннем послеродовом периоде.
Неблагополучное течение родов (развитие гипоксии у плода, слабая родовая деятельность, несоответствие размеров головки плода и материнского таза) являются показаниями для кесарева сечения. К оперативному родоразрешению обязательно прибегают при отягощенном акушерско-гинекологическом анамнезе женщины.
У переношенного плода центральная нервная система более зрелая и чувствительная к кислородной недостаточности, кости черепа менее податливы к смещению, поэтому кесарево сечение позволяет уменьшить родовой травматизм и для матери, и для ребенка.

Использование в комплексном лечении различных видов физиотерапии значительно ускоряет процесс выздоровления. Воздействие физическими факторами применяется во всех областях медицины. Противопоказания к ним ограничены, а простота и удобство в использовании (некоторые портативные аппараты разработаны специально для домашнего лечения) обеспечивают их повсеместное распространение. Но разрешена ли физиотерапия при беременности? Какое воздействие не навредит малышу и поможет маме справиться с недугом?
Когда может понадобиться физиотерапия будущей маме
Воздействие физическими методами полезно беременным не только при акушерской патологии, но и в периоды обострения соматических заболеваний, а также при простудных и некоторых инфекционных процессах. Физиотерапия при беременности на раннем сроке поможет сохранить развивающийся плод, а на поздних, наоборот, подготовить организм к родам.
Показания для проведения сеансов:
- угрожающий самопроизвольный выкидыш или преждевременные роды;
- токсикоз первой половины беременности;
- подготовка к родовой деятельности на сроке 40 — 42 недели;
- острые воспалительные заболевания верхних дыхательных путей;
- гестоз при беременности;
- задержка внутриутробного развития плода;
- при расхождении тазовых костей – симфизиопатии;
- для ускорения заживления послеоперационных ран – после кесарева сечения и травм промежности;
- для стимуляции сокращения матки при ее субинволюции после родов;
- для усиления репарации трещин на сосках, а также для профилактики и лечения лактостаза;
- для стимуляции перистальтики кишечника при порезах, особенно в послеоперационный период;
- в комплексном лечении эндометрита – воспаления полости матки.
Процедуры, которые не принесут вреда
Во время вынашивания ребенка к каждой процедуре надо подходить с осторожностью. Ведь не каждая принесет должный эффект, а вот навредить молодой мамочке вполне способна. По неосторожности можно даже потерять малыша.
Электрофорез при беременности на раннем сроке назначается довольно часто, а также при угрозе преждевременных родов после 21 недели гестации. В таких ситуациях в качестве лечебного раствора используется магнезия. В минимальных концентрациях ионы магния под воздействием электрического тока проникают в ткани, снимая тонус гладкой мускулатуры матки. Это абсолютно безвредная процедура для малыша. Электрофорез с кальцием используется для подготовки организма женщины к родам в конце третьего семестра.
При выраженном токсикозе во время беременности используется эндоназальный электрофорез и гальванизация. Гальванизация – метод физиотерапии, при котором через специальные электроды на теле человека пропускается электрический ток малой силы. В момент процедуры женщина ощущает лишь легкое тепло и покалывание в местах аппликаций.
Электросон – воздействие импульсными токами на кору головного мозга. Физиопроцедура применяется в комплексном лечении при гестозе в третьем триместре, когда отмечается повышение давления, отеки и изменения в клинических анализах крови и мочи.
Это метод подразумевает воздействие на организм повышенного или пониженного атмосферного давления. В акушерской практике используется гипобарическая оксигенация в ситуациях, когда внутриутробно малыш отстает в росте. Баротерапия способствует улучшению кровообращения, даже развитию новых мелких сосудов – капилляров, в том числе в плаценте. Для полного курса необходимо не менее 10 сеансов.
В комплексном лечении ринита и синусита применяется ультрафиолетовое облучение, УВЧ-терапия, лазерное излучение. Последнее может применяться женщиной в домашних условиях.
Если беременная страдает бронхиальной астмой или хроническим бронхитом, в момент обострения заболеваний может использоваться фонофорез и электрофорез на определенные сегменты грудной клетки, а также ингаляции с лечебными растворами.
Виды воздействия, к которым следует подойти с осторожностью
Любые процедуры, даже на первый взгляд абсолютно безопасные для мамы и малыша, следует проводить только после осмотра гинеколога, который исключит вредное воздействие конкретно у каждой женщины в данной клинической ситуации. Безобидные для одних процедуры могут спровоцировать нежелательные последствия для других.
Использование таких видов физиотерапии, как грязе- и водолечение, также следует ограничить, особенно во втором и третьем триместрах. До 12 недель к их применению стоит подойти, оценив все возможные риски.
Запрещенная при беременности физиотерапия
Как уже говорилось, есть методики, которые категорически запрещены молодым мамам. Их, к счастью, не так много.
Данный вид физиотерапии обладает противовоспалительным, противоотечным, седативным и болеутоляющим действием. Во время беременности на любом сроке не разрешается использование даже локальных источников переменного или постоянного магнитного поля, например, на суставы рук и ног.
Бороться с недугами во время вынашивания лучше без применения этого метода физиотерапии.
Не рекомендуется подвергать организм беременных женщин экстремально низким температурам.
Физиотерапевтическое воздействие в составе комплексного лечения заболеваний и состояний дает ощутимый результат. Многие из процедур разрешены во время беременности и после родов, сокращая сроки выздоровления. Но использование любого метода во время вынашивания ребенка должно проводиться только по назначению врача, который оценит его необходимость и безопасность в каждой конкретной ситуации.
Ранний токсикоз при беременности (на поздних сроках — гестоз) возникает довольно часто. . Разрешенная физиотерапия при беременности.
Нормальное протекание беременности не требует ограничения двигательной активности. . Разрешенная физиотерапия при беременности.
Народные и медицинские виды прерывания беременности. Разрешенная физиотерапия при беременности.
Планирование беременности. Народные методы для зачатия. Все о бесплодии. . Разрешенная физиотерапия при беременности.
В арсенале врачей есть много эффективных средств, помогающих будущей маме выносить и родить здорового ребенка. Одно из них – физиотерапия, применение которой во время беременности имеет определенные особенности.
9 ноября 2016 · Фото: GettyImages


Физиотерапия – это метод лечения, профилактики и реабилитации с помощью таких физических факторов, как свет, электрический ток, ультразвук, магнитные поля, вибрация. Она повторяет природные явления, делая их управляемыми, строго дозированными и снайперски направленными на очаг поражения. Физиотерапевтические методы помогают также быстро доставить в нужную зону лекарства. При этом препараты проникают глубоко, а в организме в определенном месте создаются их запасы. По другим тканям и органам лекарство практически не распространяется.
Во время беременности физиотерапия может достаточно долго применяться в качестве метода профилактики тех или иных проблем. Она не вызывает побочных эффектов и аллергических реакций, воздействует строго на определенные зоны, не затрагивая соседние органы и ткани. Кроме того, такие методы лечения прекрасно сочетаются с лекарственной и традиционной терапией, часто усиливая эффект и снижая дозы препаратов.
Физиотерапия эффективно дополняет или заменяет медикаментозную терапию при следующих проблемах во время беременности: ранний токсикоз, угроза прерывания на разных сроках вынашивания малыша, повышение тонуса матки, отек геморроидальных узлов, болевые синдромы при проблемах с позвоночником. Конкретный метод воздействия, продолжительность курса лечения и кратность воздействия для каждой беременной женщины в индивидуальном порядке определяет врач-физиотерапевт. При этом он обязательно учитывает все противопоказания и индивидуальную чувствительность.
Физиотерапия активизирует собственные силы организма будущей мамы, укрепляет иммунитет, восстанавливает функции того или иного органа. Такой метод воздействия совершенно безопасен как для женщины, так и ее будущего ребенка, и, что важно, доставляет беременной много положительных эмоций.
Долгая история
Сейчас в мировой медицине физиотерапия составляет 30% от общей терапии и почти всегда применяется в комплексном лечении. Появилась же физиотерапия еще в древности. Знахари издавна использовали родниковые и термальные воды, тщательно изучая и подбирая источники, которые отвечали их требованиям. Целители Древней Греции и Рима применяли грязи, солнце и камни, иглоукалывание и различные виды массажей. Эти методы взяла на вооружение современная медицина: сегодня многие естественные лечебные факторы создаются с помощью специальных приборов. Так, например, УВЧ-приборы и аппараты для электрофореза – это теплотерапия. В древности с теми же целями использовали лечение паром, горячим песком и воздухом, в Средние века особой популярностью пользовалась баня. У древних знахарей в почете была и стоунтерапия. С помощью драгоценных и полудрагоценных камней останавливали кровь, снимали боли в суставах. Древние египтяне в лечебных целях использовали грязи и ил Нила. В современной интерпретации это всевозможные обертывания, грязевые аппликации и талассотерапия. А широко применяемая гальванотерапия берет начало в трудах ученых XVIII века Вольта и Гальвани.
Солнышко, свети!
Во время беременности физиотерапия помогает:
- повысить сопротивляемость организма будущей мамы разным неблагоприятным факторам;
- быстрее адаптироваться к новым условиям;
- обеспечить нормальные условия для развития будущего ребенка.
Местное облучение световыми волнами определенной длины помогает также устранить болевые ощущения в области лонного сочленения и костей таза. Это позволяет без ущерба для здоровья женщины снизить количество и дозы препаратов, а значит, уменьшить риск неблагоприятного воздействия лекарств на будущего ребенка.
Избавить будущую маму от симптомов раннего токсикоза, который порой трудно поддается медикаментозному лечению, могут всего 5‒10 процедур. Гальванизация проводится курсом один или несколько раз в день в стационаре или амбулаторно (без госпитализации). С той же проблемой помогает справиться электрофорез кальция в область солнечного сплетения или воротниковую зону. Такие процедуры позитивно влияют на нервные центры, блокируя возбуждение слюноотделительного и рвотного центра. Кроме того, воздействие слабого электрического тока нормализует электрическую активность головного мозга и улучшает мозговое кровообращение. В результате у женщины наступает релаксация, снимаются спазмы сосудов, сон становится крепче, настроение поднимается, нервная система стабилизируется, и симптомы раннего токсикоза проходят.
Всего несколько процедур электрофореза помогут справиться и с такой проблемой будущих мам, как заложенность носа. Часто, чтобы получить возможность свободно дышать, женщины используют сосудосуживающие капли. Но к выбору лекарств во время беременности надо подходить с большой осторожностью: даже хорошо знакомое средство в этот период может вызвать побочный эффект (ту же аллергическую реакцию). Электрофорез же будет безопасен и для будущей мамы, и для ее будущего малыша.

Всему свой срок
При угрозе преждевременных родов помогает иглотерапия и электрорелаксация матки с помощью переменного тока. Благодаря таким процедурам сократительная активность матки подавляется, а значит, уменьшается и риск появления малыша на свет раньше срока.
В пещеру, плиз!
С помощью физиотерапии будущие мамы, конечно же, избавляются и от самых обычных терапевтических проблем. Например, для профилактики бронхитов, ОРВИ, при астме используется такой метод, как галотерапия – лечение с помощью специальной соляной пещеры, которую специально создают во многих современных медицинских клиниках. Для достижения стойкого положительного эффекта бывает достаточно 15 процедур.
Только по показаниям
Сегодня врачи-физиотерапевты есть не только в медицинских клиниках, но даже в спа-центрах и фешенебельных салонах красоты. Вот только не все из них досконально знают, как те или иные процедуры могут повлиять на будущую маму и ее малыша. Учесть все нюансы физиотерапевтического воздействия под силу лишь специалистам специализированной медицинской клиники, где есть и опытные врачи, и соответствующая аппаратура.
Ведь хотя беременность не является абсолютным противопоказанием для физиотерапии, в этот период можно использовать далеко не все физические факторы, особенно на ранних сроках, когда формируются органы и системы будущего ребенка. Кроме того, женщине должны назначаться именно курсы лечения. Беременную женщину после полного обследования и получения результатов лабораторных анализов к физиотерапевту направляет акушер-гинеколог, ведущий беременность. Будущая мама при этом получает на руки медицинскую карту с соответствующей записью или направление на консультацию к врачу-физиотерапевту. В документах также указываются подробный диагноз и результаты обследования. Изучив все, физиотерапевт назначает конкретные процедуры и определяет их количество и продолжительность.
После первой процедуры доктор, осмотрев женщину на кушетке, оценивает эффект от проведенной манипуляции. С учетом этого он составляет дальнейший план лечения и по мере изменения ситуации вносит в него коррективы. Иногда физиотерапевтическое воздействие он может комбинировать с другими видами нелекарственного воздействия, например с гало-, гирудо-, талассо, рефлексо- и мануальной терапией. Если нужно усилить эффект процедур, физиотерапевт может назначить лекарства, но такие назначения он обязательно согласовывает с акушером, ведущим беременность, чтобы снизить риск осложнений.
Читайте также:


