Массаж при остеохондропатии позвоночника
Под названием остеохондропатии описывают ряд заболеваний, при которых поражается, в первую очередь, губчатая костная ткань в виде асептического некроза трубчатого вещества костей. Очаги такого асептического некроза могут быть в различных участках скелета: в позвоночнике, бедренной и большеберцовой кости, плюсневых костях. В основе заболевания лежит нарушение трофики костной ткани и суставного хряща в результате расстройства кровообращения. Развитию заболевания способствуют физические перегрузки, хронический травматизм. Заболевание чаще возникает у детей и юношей в период роста скелета и полового созревания. Очаги поражения локализуются в костях нижних конечностей, ТИПИЧНЫХ местах, подвергающихся наибольшему механическому воздействию. Болезнь течёт медленно, но доброкачественно и заканчивается выздоровлением к концу полового созревания, полного завершения роста и окостенения скелета.
Методика массажа при остеохондропатиях коленного сустава (болезнь кенига)
Болезнь Кенига проявляется отграничением участка костного вещества, чаще в области медиального мыщелка бедренной кости, вблизи межмыщелковой борозды. Заболевание возникает у молодых мужчин. Пациенты жалуются на боли в коленном суставе, усиливающиеся при нагрузке, беге, приседании, подъёме по лестнице. В суставе обнаруживают небольшой выпот. При полном сгибании колена на медиальном мыщелке бедра, у медиального края надколенника обнаруживается при пальпации болезненный участок размером в два-три квадратных сантиметра. При резких болях назначают постельный режим. На две-три недели накладывают заднюю гипсовую лангету или гипсовую повязку. Назначают массаж голени, бедра и коленного сустава. Цель массажа: уменьшить и ликвидировать боль, улучшить крово- и лимфообращение в мягких тканях, окружающих сустав и в поражённом участке, улучшить трофику, обмен, регенерацию и ускорить процесс рассасывания некротизированной костной ткани. На больной ноге применяют общий массаж с применением всех массажных приёмов, за исключением грубой ручной прерывистой вибрации. В области больного коленного сустава применяют обхватывающее непрерывистое поглаживание обеими руками, попеременное растирание, обхватывающее поглаживание с отжиманием тенарами в сторону подколенной ямки, спиралевидное растирание четырьмя пальцами со всех сторон и особенно в месте поражённого участка, общее обхватывающее поглаживание. Кроме того, можно применять механическую стабильную вибрацию на очаге поражения воронкообразным резиновым вибратодом. При одностороннем поражении одновременно применяют энергичный массаж всей здоровой ноги, а также массируют пояснично-крестцовую область. Причём, на пояснично-крестцовой области особенно тщательно массируют паравертебральную зону на уровне от L5 до D8. Массаж пояснично-крестцовой област и применяют для оказания рефлекторного влияния на поражённую конечность. Продолжительность массажной процедуры при массаже одной ноги и пояснично-крестцовой области- 15-20 минут, а при массаже пояснично-крестцовой области и обеих нижних конечностей- до тридцати минут ежедневно. Курс состоит из пятнадцати процедур с повторением через один- полтора месяца.
Методика массажа при остеохондропатии головки бедренной кости (болезнь пертеса)
Болезнью Пертеса чаще болеют мальчики от пяти до двенадцати лет. Вначале заболевание проявляется небольшими болями в тазобедренном суставе, чаще с одной стороны. Они усиливаются при длительном стоянии или ходьбе. Иногда появляются боли в коленном суставе и приводящих мышцах бедра. У таких пациентов отведение и ротация бедра болезненны. Ночью, в покое боли исчезают. Пассивные движения мало болезненны. Сгибание и разгибание бедра свободные, а отведение и вращение ограничены, что характерно для данного заболевания. В последних стадиях болезни может наблюдаться укорочение конечности. Атрофия мышц выражена незначительно. В результате патологических изменений в костной структуре шейка бедра утолщается, укорачивается. Головка бедренной кости деформируется и вместе с шейкой поворачивается кзади. В результате такой деформации и происходит укорочение больной ноги. Для предупреждения деформации головки бедра назначают постельный режим и вытяжение больной ноги. В дальнейшем разрешают ходить на костылях и носить ортопедическую обувь. С первых же дней лечения назначают массаж. Цель массажа: уменьшение и ликвидация болей, улучшение крово- и лимфообращения и регенерации костной ткани, ускорение процессов рассасывания некротизированной костной ткани, профилактика мышечной атрофии и тугоподвижности суставов. Массажу необходимо подвергать пояснично-крестцовую oбласть, область ягодицы, тазобедренный сустав, бедро и голень. Но при вытяжении массажному воздействию недоступна пояснично-крестцовая область и область ягодиц. Поэтому ограничиваются энергичным массажем здоровой ноги и лёгким массажем ноги, находящейся на вытяжении. Больную ногу массируют осторожно, применяя обхватывающее поглаживание, спиралевидное растирание четырьмя пальцами, обхватывающее непрерывистое поглаживание, поперечное простое непрерывистое или прерывистое разминание и заканчивают обхватывающим непрерывистым поглаживанием. В этом случае массажист должен приспосабливаться к вынужденному положению пациента и может выполнять указанные массажные приёмы задним ходом рук. Во время массажа необходимо стараться обработать больную ногу со всех доступных сторон. Kроме этого, можно массировать область большого вертела и вокруг него приёмом спиралевидного растирания четырьмя пальцами и применять на самом вертеле механическую вибрацию полушаровидным эбонитовым вибратодом. После снятия гипса или вытяжения можно осуществить массаж пояснично-крестцовой и ягодичной области вместе с тазобедренным суставом. В этом периоде нет нужды массировать здоровую ногу. На пояснично-крестцовой области и ягодице применяют все приёмы средней интенсивности. Исключение составляет прерывистая ручная вибрация. На тазобедренном суставе после массажа ягодичной области применяют круговое или спиралевидное растирание четырьмя пальцами. Поражённый сустав массируют осторожно, во избежание травмы головки и шейки бедра во время массажа. Об этом необходимо помнить и при проведении пассивных движений в тазобедренном суставе. В тяжёлых случаях накладывают высокую гипсовую повязку на всю больную ногу, а массажу подвергают здоровую. Можно сделать окно в гипсовой повязке и массировать область сегментарных корешков на уровне от восьмого грудного до пятого поясничного позвонков. Массаж применяют ежедневно. Продолжительность массажа пояснично-крестцовой области, ягодицы, тазобедренного сустава, бедра и голени, в среднем 15-20 минут. Курс массажа должен состоять из двадцати пяти- тридцати процедур. Курс регулярно повторяют через один-полтора месяца.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Причины возникновения остеохондропатий различны: это может быть усиленная механическая нагрузка, сильная одномоментная травма, микротравма, сосудистые и нервно-трофические расстройства, нарушения обмена веществ. Влияют на развитие болезни также механическое повреждение сосудов, тромбоз, эмболия с последующим нарушением кровоснабжения.
Остеохондропатии могут возникать в различных костях. Насчитывается более 20 видов этого заболевания. Характерна болезнь Келлера II, при которой болезненность второй плюсневой кости возникает вначале при нагрузке, а в последующем – при стоянии. Постепенно боль усиливается, возникает хромота. Кроме данного заболевания, в детском возрасте встречаются осте-охондропатия тазобедренного сустава (болезнь Легга – Кальве – Пертеса), апофизов тел позвонков (болезнь Шейерманна – Мау), тела одного позвонка (болезнь Кальве). Эти заболевания при отсутствии лечения приводят к значительной деформации опорно-двигательного аппарата.
У взрослых известна болезнь Дейчлендера, при которой происходит патологическая перестройка плюсневых костей. Болезнь возникает в результате чрезмерной нагрузки, обусловленной функциональной недостаточностью стоп и их деформацией, в частности при плоскостопии, шпорах, деформирующем артрозе суставов стоп и др. Заболевание характеризуется резкими болями в переднем отделе стопы и припухлостью. Предрасполагающими факторами являются перегрузка ног, связанная с профессией, ношение неудобной обуви и др. При ранней диагностике болезнь Дейчлендера можно вылечить.
Остеохондропатия тазобедренного сустава
Этому заболеванию подвержены в основном мальчики от 2 до 15 лет. Оно проявляется хромотой и болями в тазобедренном суставе и, особенно, в колене после длительной ходьбы. Наблюдается некоторое ограничение возможностей сгибания в пораженной конечности. Мышцы ягодиц, бедра и голени слегка атрофированы. Длина конечности обычно не изменена, но возможно ее небольшое укорочение за счет снижения высоты эпифиза и подвывиха бедра кверху или удлинение при локализации перестройки вблизи от ростковой зоны. При ощупывании сустава чувствуется болезненность. На ранних стадиях возникает ограничение подвижности в суставе. Диагноз подтверждается с помощью рентгенограммы.
Через 3 – 5 месяцев развития болезни уменьшается высота эпифиза, уплотняется его структура. Затем начинается его перестройка (фрагментация), в которой участвует и суставная впадина. Шейка, как правило, расширяется. Через 1 – 1,5 года активизируются процессы регенерации. В итоге головка восстанавливается, а впадина перестраивается. Своевременное энергичное лечение приводит к положительным результатам в 80% случаев.
Комплексное лечение остеохондропатии включает в себя лечебную физкультуру и массаж.
На острых I и II стадиях заболевания наблюдаются боли, заметная контрактура, поэтому лечебная физкультура способствует восстановлению общего тонуса организма больного ребенка, предупреждению гиподинамических явлений и осложнений болезни. Назначают общеразвивающие упражнения в соответствии с двигательным режимом, дыхательные упражнения. Упражнения в больном суставе в этот период не выполняют.
На III стадии процесса появляются первые признаки восстановления пораженного тазобедренного сустава. В дополнение к общеразвивающим используют активные упражнения в этом суставе (включая все возможные движения) с постепенно увеличивающейся амплитудой.
Начиная с IV стадии пациенту разрешается садиться. Упражнения становятся разнообразнее, больной выполняет большее их количество. Вводят специальные корригирующие упражнения для больной ноги, которые подготавливают ребенка к вставанию и ходьбе на костылях.
С наступлением V периода ЛФК призвана обеспечить полное восстановление функции пораженного сустава и добиться по возможности более полного совпадения суставных поверхностей. Движения выполняют по всем осям, вводят отягощение и сопротивление. При помощи гимнастики вырабатывают правильную походку. Физкультура должна способствовать восстановлению общей работоспособности.
Массаж при остеохондропатии тазобедренного сустава в I и II стадиях выполняют на грудной клетке для предупреждения застойных явлений, а в последующем – на пораженной конечности, тазобедренном суставе и ягодице. Массаж должен способствовать улучшению трофики тканей, укреплению мышц, уменьшению болезненности. Он производится в качестве подготовительного перед выполнением лечебных физических упражнений.
Остеохондропатия апофизов тел позвонков
Апофизы – это отростки кости. В данном случае речь идет о юношеском кифозе, которым страдают мальчики от 10 до 16 лет.
Остеохондропатия может быть нераспространенной, т. е. захватывать не больше 3 – 4 позвонков, и распространенной, при которой поражается более 4 позвонков.
Выделяют 4 стадии заболевания: 1) тела позвонков и соответствующие апофизарные кольца приобретают неправильные контуры, что видно на рентгенограмме; 2) происходит фрагментация позвонков и их остеопороз; 3) развивается клиновидная деформация; 4) стадия восстановления (остеопороз уменьшается и исчезает). Деформация позвоночника становится устойчивой, если ее своевременно не лечить.
Главный признак заболевания – кифотическая деформация позвоночника. При локализации болезни в грудном отделе значительно увеличивается грудной кифоз; если поражен поясничный отдел, сглаживается поясничный лордоз.
Умеренные боли в спине возникают при физических нагрузках, отмечается быстрая утомляемость. Замечено, что заболевают мальчики, которые опережают в росте своих ровесников. Часто болезнь возникает после спортивных перегрузок.
Кроме характерной деформации, наблюдается напряжение мышц спины. На I и II стадиях можно исправить имеющуюся деформацию, в III и IV кифоз закрепляется. В III стадии деформация позвонков увеличивается, возникают грыжи Шмоля и остеопо-роз. В процесс вовлекаются межпозвоночные диски, межпозвоночная щель сужается. На IV стадии при правильном лечении форма позвонков улучшается, уменьшается остеопороз, восстанавливаются межпозвоночные диски, полностью или частично ликвидируются грыжи Шмоля. Остеопороз уменьшится и без лечения, но форма тел позвонков не восстановится, как и межпозвоночные диски. Нелеченая остеохондропатия апофизов тел позвонков приводит к стойкой деформации позвоночника.
Лечение длительное, поэтому проводить его лучше в стационарах санаторного типа. Дети размещаются в специальных реклинирующих гипсовых кроватках. В значительной мере терапевтический успех определяется применением лечебной физкультуры и массажа.
В задачи лечебной физкультуры входит создание мышечного корсета для исправления имеющейся деформации и формирования правильной осанки, а также стимуляция восстановительных процессов в тканях, предупреждение атрофии мышц, повышение иммунитета и улучшение эмоционального состояния больного ребенка.
На I—III стадиях упражнения выполняют в положении лежа. Они подбираются с учетом характера поражения позвонков и степени деформации. Рекомендуются общеразвивающие на все группы мышц, дыхательные упражнения, упражнения на координацию. При их выполнении необходимо следить за сохранением выпрямленного положения грудного отдела позвоночника.
Специальные упражнения направлены в основном на укрепление мышц-разгибателей спины. Они к тому же улучшают окислительно-восстановительные процессы в позвоночнике и способствуют скорейшему выздоровлению. Их выполняют в исходном положении лежа на животе с постепенным увеличением нагрузки. Лежа на спине, укрепляют мышцы брюшного пресса. Нельзя включать упражнения, способствующие увеличению грудного кифоза.
В этот период показан избирательный массаж спины.
Для подготовки больных к вставанию в конце III периода вводятся упражнения в исходном положении стоя на четвереньках.
В IV периоде лечебной гимнастикой можно заниматься в санатории или поликлинике. В комплекс нельзя включать упражнения, связанные со сгибанием позвоночника в саггитальной плоскости кпереди, чтобы не допустить дополнительной деформации тел и дисков позвонков. После того как больному разрешат вставать, особенно если он должен будет носить корсет, занятия лечебной физкультурой проводятся еще интенсивнее, не менее 1,5 – 2 часов в день. Сидеть будет позволено не раньше чем через 9 – 12 месяцев после выписки из больницы.
На данном этапе физкультура должна решить следующие задачи: закрепить достигнутую коррекцию, нормализовать функции опоры и движения позвоночника, восстановить и нормализовать двигательные навыки, соответствующие возрасту ребенка, сформировать и закрепить навык правильной осанки, а также повысить иммунные силы организма, физическую работоспособность и подготовить ребенка к нормальной жизни.
Большое значение имеют общеразвивающие упражнения, которые выполняются из разных исходных положений, при этом могут использоваться дополнительные приспособления, снаряды. Полезно включать в комплекс ЛФК прикладные упражнения. Ряд упражнений должен способствовать восстановлению и тренировке боковой подвижности позвоночника, подвижности назад. Наклоны вперед применяются редко и только за счет тех отделов позвоночника, которые не поражены болезнью.
Массажу при остеохондропатии апофизов тел позвонков подвергается грудная клетка на начальных периодах лечения, а на III и IV периодах – спина.
Остеохондропатия тела одного позвонка (болезнь Кальве)
В отличие от заболевания, описанного выше, в данном случае поражается только один позвонок, но захватывается все его тело и часто возникает некроз. После некроза наступает компрессионный перелом, за которым следует восстановление. Стадия фрагментации при данном заболевании отсутствует.
Болезнь проявляется болями в спине или болями опоясывающего характера, которые иногда отдают в переднюю брюшную стенку. При пальпации остистых отростков в месте поражения ощущается боль. Обнаруживается напряженность мышц спины и сглаженность бороздки, которая проходит по остистым отросткам. Один или два остистых отростка могут выступать. Межпозвоночные диски не деформированы.
Лечение болезни Кальве включает в себя использование гипсовой кроватки, реклинацию кифоза, физиотерапию, лечебную гимнастику и массаж.
Лечебную физкультуру назначают с первых этапов лечения. Она помогает создать мышечный корсет, улучшить трофику тканей и способствует регенерации пораженного позвонка. ЛФК необходима, чтобы предупредить или уменьшить возникшую деформацию позвонка, улучшить общее состояние организма и состояние его отдельных органов и систем.
В методике ЛФК различают 4 периода: в I и II полностью исключается осевая нагрузка на позвоночник, в III осуществляется плавный переход к осевой нагрузке, в IV периоде разрешается полная осевая нагрузка на позвоночник.
Использование исходных положений лежа на спине, на животе, стоя на четвереньках, стоя и сидя зависят от места поражения, периода патологического процесса и назначаются врачом.
Массаж передней поверхности грудной клетки в первые периоды способствует улучшению общего состояния организма, стимулирует обменные процессы. Начиная с III периода проводят массаж спины.
Данный текст является ознакомительным фрагментом.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Симптомы
- Формы
- Диагностика
- Лечение
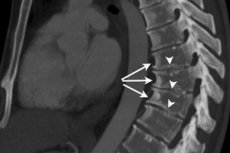
Данная форма болезни чаще встречается у людей подросткового возраста 11-18 лет. Патология костной и хрящевой ткани возникает из-за повышенных физических нагрузок и дефицита питательных веществ. Остеохондропатия позвоночника чаще всего поражает грудной отдел, реже – поясничный.

[1], [2], [3]
Код по МКБ-10
Причины остеохондропатии позвоночника
Асептический некроз развивается из-за нарушения кровоснабжения, но его появление могут спровоцировать и другие факторы:
- Высокая нагрузка на позвоночник, микротравмы.
- Врожденные патологии опорно-двигательного аппарата.
- Нарушение усвоения кальция и витаминов.
- Инфекционные и воспалительные заболевания.
- Наследственная предрасположенность.

[4], [5], [6], [7], [8]
Симптомы остеохондропатии позвоночника
Болезнь Кюммеля-Вернея или травматический спондилит – это названия асептического некроза тел позвонков. Чаще всего данную патологию диагностируют у мужчин молодого возраста. Дегенеративные процессы поражают позвонки грудной, реже поясничной области. В основе заболевания лежит асептический некроз губчатого вещества позвонков. Некроз развивается из травматизации, перенесенных инфекционных или воспалительных болезней, нарушения кровоснабжения.
Симптомы зависят от стадии дегенеративно-дистрофического процесса:
- Стадия острой травмы – болезнь развивается из-за тяжелых физических нагрузок или травмы спины. Возникают острые боли, от которых возможна потеря сознания. Болевой синдром сохраняется в течение 10-12 дней.
- Этап светлого промежутка – данная стадия длится от 4-6 месяцев до нескольких лет. Пациент не жалуется на болевые ощущения или какой-либо дискомфорт.
- Рецидив – через определенный промежуток времени в области поражения снова возникают болевые ощущения, но меньшей интенсивности. В месте повреждения позвоночника определяется его деформация. Также наблюдается выступание остистого отростка, боль при пальпации, нарушения в работе мышечной системы.
Процесс диагностики состоит анализа результатов, проведенных инструментальных и дифференциальных исследований с клиническими проявлениями патологии. Для диагностики используют рентгенографию, КТ, МРТ. Дифференциация проводится с опухолевыми поражениями позвоночника, посттифозным спондилитом, деструктивным туберкулезным спондилитом.
Лечение направлено на разгрузку позвоночника. Для этого используют физиопроцедуры, ношение специального корсета, лечебную гимнастику и массаж для укрепления мышечной системы спины. Для уменьшения болевых ощущений, стимуляции роста здоровой костной ткани и общего укрепления организма проводится медикаментозная терапия.
Остеохондропатия шейного отдела позвоночника
Одна из разновидностей болезни Шейермана-Мау – это асептический некроз шейного отдела позвоночника. Остеохондропатия данной локализации встречается очень редко. Основную группу пациентов составляют подростки 11-18 лет. Патология характеризуется поражением дисков и тел позвонков, замыкательных пластинок.
Дегенеративно-дистрофический процесс развивается из-за нарушения кровоснабжения шейного отдела. Это происходит при травматических повреждениях, гормональных расстройствах, нарушении локальной микроциркуляции, из-за тяжелых физических нагрузок. Также в медицинской практике встречаются случаи наследственной предрасположенности к данной проблеме.
Заболевание развивается медленно. На начальном этапе появляется повышенная мышечная утомляемость, неинтенсивные боли, которые исчезают после полноценного ночного отдыха. Но по мере развития болезни, особенно в период активного роста пациента, дискомфорт усиливается, становится сложно поворачивать и наклонять голову. Также возможно дегенеративное изменение шейного отдела позвоночника. Лечение зависит от стадии некроза и его осложнений. При своевременном обращении за медицинской помощью, патология имеет положительный прогноз.
Остеохондропатия грудного отдела позвоночника
Юношеский кифоз или болезнь Шейермана-Мау – это асептический некроз грудного отдела позвоночника. Данная патология появляется в период активного роста скелета из-за недостаточной силы мышечного каркаса, поддерживающего позвоночник.
Заболевание вызывает ощущение усталости и выраженные боли в грудном отделе. По мере его прогрессирования происходит деформация пораженной области. Пациенты жалуются на резкие боли при попытках выпрямить спину. В некоторых случаях на фоне болезни развивается субфебрилитет.
Для диагностики проводят рентгенограмму на которой определяются клиновидные деформации с зазубренными краями тел позвонков. Также может быть назначено КТ и МРТ. Лечение консервативное. Показан постельный режим на жесткой постели, лечебная гимнастика, массажи. Эффективно ношение специального корсета, который поддерживает мышцы спины. Из медикаментов назначают хондропротекторы, обезболивающие, поливитаминные комплексы, лекарства для стимуляции кровообращения и роста костной ткани.
Остеохондропатия поясничного отдела позвоночника
К дегенеративно-некротическим заболеваниям относится болезнь Кальве, то есть остеохондропатия тела позвонка. Чаще всего она локализуется в поясничном отделе позвоночника.
Причины и факторы риска болезни:
- Наследственная предрасположенность.
- Повышенные физические нагрузки.
- Локальное нарушение кровоснабжения костной ткани поясничных позвонков.
Некротические процессы, происходящие в теле позвонков, нарушают его костную структуру. Это приводит к уплотнению позвонков и утолщению примыкающим к ним межпозвоночным дискам. Патология проявляется тянущими болями в области поясницы, отдающими по всей спине и иррадиирующими в нижние конечности. Возможно повышение общей температуры тела, отек пораженных тканей и болезненность при их пальпации.
Диагностика состоит из комплекса инструментальных методов. Особое внимание уделяется дифференциации. Асептический некроз сравнивают с болезнью Бехтерева, туберкулезом позвоночного столба, воспалительными патологиями, аномалиями развития позвоночника.
Лечение начинается с консервативных методик. Пациентам назначают разгрузочный режим для позвоночника, массаж, физиотерапию, ЛФК. В особо тяжелых случаях, то есть при прогрессирующей деформации позвонков, проводится операция. Она направлена на фиксацию позвоночника и устранение дегенеративных изменений.
Формы
Существует несколько видов дегенеративно-дистрофического заболевания:
- Хондропатический кифоз – это болезнь Шейермана-Мау при которой наблюдается воспаление мышц в месте крепления к позвонкам. Позвонки деформируются, приобретая клиновидную форму, развивается кифоз.
- Болезнь Кальве – это хондропатия, разрушение позвонка. Пораженные костные ткани расширяются и уменьшаются по высоте. При прощупывании остистого отростка возникают резкие боли.
- Болезнь Кюммеля – это воспаление тела позвонка. Как правило, возникает после перенесенной травмы.

[9], [10], [11], [12]
Диагностика остеохондропатии позвоночника
Заболевание сложно диагностировать, так как на ранних этапах оно не вызывает ярких клинических признаков. При проведении рентгенографии или томографии может быть обнаружено разрушение костной и хрящевой ткани. По мере прогрессирования патологии появляется быстрая утомляемость мышц спины, их асимметрия и слабость, деформация позвоночника.

[13], [14], [15], [16]
Лечение остеохондропатии позвоночника
Лечение начинается с купирования острого болевого синдрома, восстановления кровоснабжения пораженных тканей и их питания. Для исправления осанки и восстановления естественного положения позвоночника показаны физиопроцедуры, ношение специального корсета, ЛФК. Особое внимание уделяется профилактике остеохондроза.
Остеохондропатией позвоночника называется патология хрящевой и костной ткани, которая развивается в основном у детей и подростков. Основными причинами разрушения позвонков являются повышенные физические нагрузки и недостаток питательных веществ. Чаще всего заболеванию подвержены мальчики, проживающие в местах с влажным и холодным климатом. Подробнее об этом заболевания поговорим ниже.
Особенности заболевания
Болезнь встречается у детей и подростков в возрасте от 11 до 18 лет. Ее достаточно сложно диагностировать и лечить на ранней стадии, но если своевременно провести терапию, она полностью излечивается. Больше всего распространена остеохондропатия грудного отдела позвоночника, но также нарушения бывают в поясничном и шейном отделах.
Патология представляет собой разрушение дисков и тела позвонков. Выделяют несколько видов заболеваний:
- Болезнь Шейермана Мау (остеохондропатия позвоночника). Возникает воспаление мышц в области крепления к позвонкам, которые деформируются и меняют форму. В связи с этим область груди выгибается и развивается кифоз.
- Хондропатия. По-другому - разрушение самого позвонка. Этот недуг называется болезнью Кальве. Она характеризуется уменьшением позвонков по высоте и их расширением. Остистый отросток сильно выпирает, при его ощупывании возникают болезненные ощущения.
- Воспаление тела самого позвонка называют болезнью Кюммиля. Данная патология чаще всего встречается после перенесенной травмы позвоночника. При данном виде остеохондропатии он выгибается назад.
Классификация по месту локализации
- Остеохондропатия грудного отдела позвоночника. Признаки этого заболевания схожи с признаками других патологий, что существенно осложняет диагностику. Грудной отдел менее подвижен, чем остальные, поэтому на ранних стадиях хондроз никак не проявляется. Главными симптомами этой патологии являются болевые ощущения в области сердца и между лопатками, напоминающие боли при язве гастрите желудка.
- Остеохондропатия шейного отдела позвоночника. Локализуется на уровне шейного сегмента. Это связано с тем, что данная область позвоночника более всего подвижна, а значит, более уязвима для различных заболеваний. В научных кругах недуг называется соскальзыванием межпозвоночных дисков. Основными симптомами являются головные боли при движении головой вперед, снижение двигательной функции головы, неврологическое расстройство, перепады артериального давления, потеря сознания и головокружения.

Причины

Разрушение и омертвение костной ткани чаще всего происходят из-за нарушения кровоснабжения. Это заболевание могут спровоцировать следующие факторы:
- Гормональный дисбаланс.
- Генетическая предрасположенность.
- Тяжелое инфекционное заболевание.
- Недостаток витаминов.
- Нарушение усвоения кальция.
- Врожденные патологии опорно-двигательного аппарата.
- Большая нагрузка на позвоночник и частые микротравмы.
- Нарушение кровообращения.
Признаки остеохондропатии
Обнаружить патологию очень тяжело, особенно на начальных этапах, когда нет явных признаков. При проведении томографии или рентгеновского обследования выявляются признаки разрушения хрящевой и костной тканей. Чтобы вовремя начать терапию, родителям необходимо быть внимательнее к здоровью детей. При возникновении одного из следующих симптомов необходимо сразу же обратиться к врачу:
- В начале ребенок жалуется на несильные боли, исчезающие после отдыха.
- Появляется слабость в мышцах, быстрая утомляемость и асимметрия мышц.
- При прогрессировании патологии болевые ощущения становятся сильнее.
- Из-за разрушения костей возникает деформация позвоночника.
- В месте повреждения позвонков прощупывается остистый отросток.
- Большинство больных с остеохондропатией позвоночника испытывают трудности при наклоне головы и корпуса вперед.
- На поздних стадиях возможна деформацию грудной клетки.
Как лечится
Самым частым осложнением, которое возникает при несвоевременном лечении, считается кифоз. Из-за некроза костной ткани возможны частые переломы. Поэтому важно начинать лечение сразу же после появления жалобы на боли в позвоночнике.
Основными целями лечения считаются:
- Исправление осанки.
- Восстановление правильных изгибов позвоночника.
- Купирование болевого синдрома.
- Восстановление функций дисков и позвонков, а также подвижности тела;
- Профилактика остеохондроза.
При остеохондропатии позвоночника у детей и взрослых важно восстановить функции позвоночника и исправить осанку. Лечение включает в себя:
- Массаж.
- Лечебная физкультура.
- Физиотерапевтические методы.
- Прием медикаментов назначенных врачом.
- Исключение физических нагрузок. Иногда назначается полное ограничение подвижности, постельный режим, жесткая кровать.

При деформации позвонков и сильных болевых ощущениях используют вытяжение с грузом под водой или на наклонной плоскости. Водные мероприятия при остеохондропатии очень полезны, в особенности лечебные ванны и плавание. Также терапия включает в себя правильное питание, употребление в пищу продуктов с большим содержанием витаминов В, А и кальцием.
В случае запущенного течения болезни применяется хирургическое вмешательство.
Медикаментозное лечение
Остеохондропатия позвоночника вызывает разрушение тканей и болевые приступы. В связи с этим назначаются препараты которые избавляют пациента от этих признаков:
- Обезболивающие средства - "Кетанов", "Парацетамол", "Ибупрофен".
- Противовоспалительные - "Аэртал", "Нимесил", "Дексалгин".
- Сосудорасширяющие - "Актовегин".
- Поливитамины с кальцием.
- Препараты для восстановления микрофлоры кишечника. Они нужны для лучшего усвоения микроэлементов из пищи.

Физические нагрузки
Основным в лечении остеохондропатии позвоночника является курс лечебной физкультуры. Тяжелые физические нагрузки следует исключить, особенно прыжки и подъем тяжестей. При отсутствии сильных болезненных ощущений выполняется специальная гимнастика с постепенным увеличением количества упражнений и числа повторений. Гимнастикой следует заниматься два-три раза в день.
Очень полезно для всех больных ходить или сидеть, используя специальную реклинирующую палку, располагая ее на уровне грудного отдела позвоночника. Палка охватывается сзади локтевым изгибами. Другие упражнения назначаются врачом индивидуально, с учетом особенностей развития болезни. Физкультура является важным условием для возвращения подвижности позвоночника.
Болевые ощущения у детей зачастую возникают после физических нагрузок или длительного сидения за столом. Поэтому рекомендуется некоторые домашние задания выполнять в положении лежа. Помимо этого для сидения следует использовать стул с высокой спинкой, выгнутой вперед. Спальное место должно быть жестким, под матрас лучше всего подложить деревянный щит. Зачастую после перенесенного заболевания во взрослом возрасте развивается остеохондроз. Для профилактики разрушения костной ткани позвоночника важно сформировать мышечный корсет, не допускать серьезных физических нагрузок, нормализовать обмен веществ и правильно питаться.
Прогноз
Остеохондропатия позвоночника является полностью излечимым заболеванием, в том случае если его диагностировали в детском возрасте, когда организм человека активно развивается. Но поставить своевременно правильный диагноз очень сложно, так как симптомы очень схожи с признаками других патологий костей позвоночника. Отсутствие лечения может привести к патологическим переломам и инвалидизации. В некоторых случаях, даже при своевременном лечении, в старшем возрасте развивается остеохондроз.
Чтобы избежать осложнений, необходимо постоянно посещать ортопеда. Специалист сможет вовремя обнаружить болезнь и назначит подходящее лечение. Для профилактики осложнений ребенку необходимо заниматься гимнастикой, укрепляющей мышцы спины, не перегружать позвоночник и правильно питаться.
Читайте также:


