Метастазы в спинной мозг на мрт
Видны ли метастазы на МРТ позвоночника?
МР-сканирование активно используют в онкологии для обнаружения рака и прочих опухолей. По результатам исследования можно обнаружить даже мельчайшие патологические изменения в мягких тканях на ранних стадиях развития заболевания.
Для оценки состояния костных структур обычно используют КТ. Однако МРТ имеет преимущество перед методами лучевой диагностики:
- процедура дает возможность выявить ранние отсевы опухолей;
- МРТ информативна еще до развития грубых морфологических изменений в позвоночнике, на стадии вытеснения атипичными клетками структур красного костного мозга.
- МР-сканирование считают методом выбора для выявления поражений нервной ткани, которые не отражают рентгеновские способы диагностики.
Чтобы обнаружить метастазы в позвоночник, МРТ обычно проводят с контрастированием. Препараты на основе редкоземельного металла (гадолиния) накапливаются в структурах с активным кровоснабжением и делают опухоли и их отсевы более заметными.
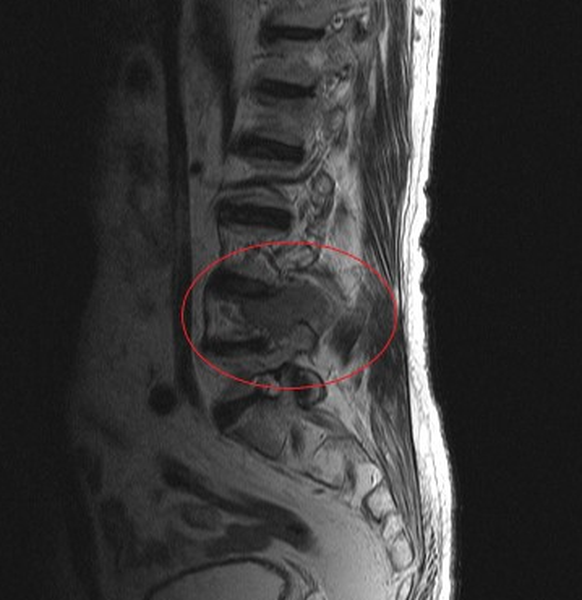
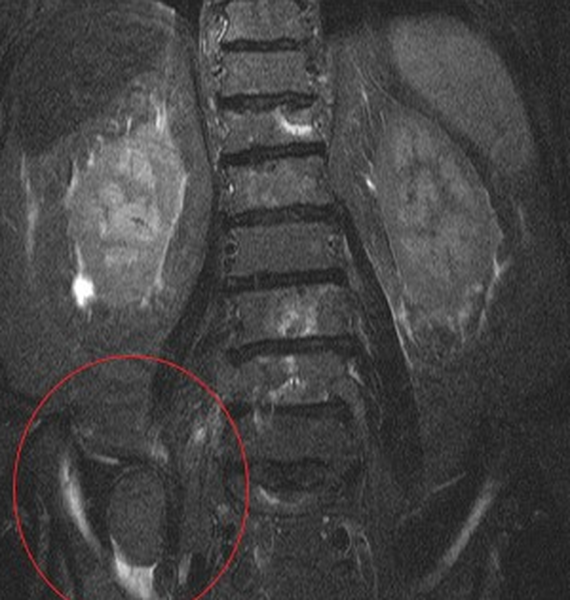
Опухолевое образование, вероятно метастатической природы, в пояснично-крестцовом отделе позвоночника на МРТ
Как выглядят метастазы в позвоночнике на МРТ?
Результатами МР-сканирования являются послойные снимки исследуемой области в нескольких проекциях. Рентгенолог имеет возможность рассмотреть любую зону позвоночника и выявить малейшие отклонения от нормы. Патологические процессы проявляются изменениями импульсов от тканей. Сигнал может быть гипо-, изо- и гиперинтенсивным.
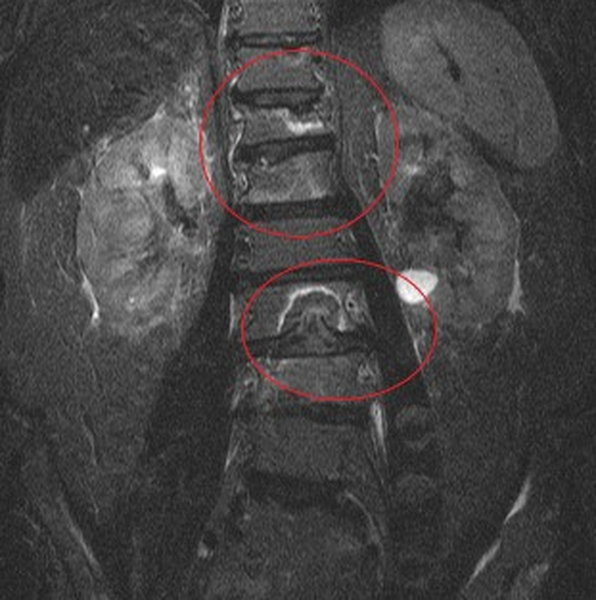
Вторичное очаговое поражение позвоночника (зоны деструкции выделены)
В зависимости от используемого протокола импульсных последовательностей рентгенолог делает выводы о возможном происхождении нехарактерного МР-сигнала.
Чаще в позвоночник метастазируют опухоли молочной железы у женщин и предстательной у мужчин, легких. Несколько реже отсевы в эту область дают лимфома, меланома и почечно-клеточная карцинома. Чаще поражаются тела нижних грудных и поясничных позвонков.
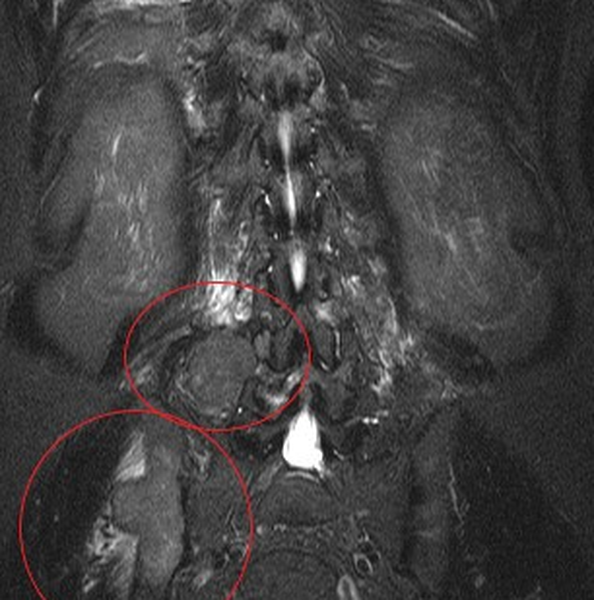
МР-сканирование: вверху объемное паравертебральное образование, внизу — вторичное поражение костей таза
Вторичные опухоли различных типов неодинаково видны на снимках МРТ:
- остеолитические метастазы. Хорошо накапливают контрастный препарат. На Т1 взвешенных изображениях дают гипо- или изоинтенсивный сигнал. То есть, выглядят темнее окружающих тканей или соответствуют им. При применении Т2 последовательностей дают изо- или гиперинтенсивный сигнал. Остеолитические метастазы хорошо видны в режиме с подавлением сигнала от жировой ткани. Данные образования на снимках выглядят как очаги гиперинтенсивные;
- остеобластические метастазы. Слабо накапливают контрастное вещество. На Т1 и Т2 взвешенных изображениях выглядят темными. При подавлении сигнала от жировой ткани выглядят как изо- или слабо гиперинтенсивные участки;
- вторичные опухоли смешанной природы. На Т1 последовательностях могут давать как гипо-, так и гиперинтенсивный сигнал.
Чувствительность метода составляет около 90%. Однако МР-сканирование только подтверждает диагноз или позволяет предположить его. По результатам томографии невозможно отличить метастазы от первичных опухолей позвоночника. С целью дифференциальной диагностики применяют аспирационную или обычную биопсию с последующим цитологическим и гистологическим исследованием.
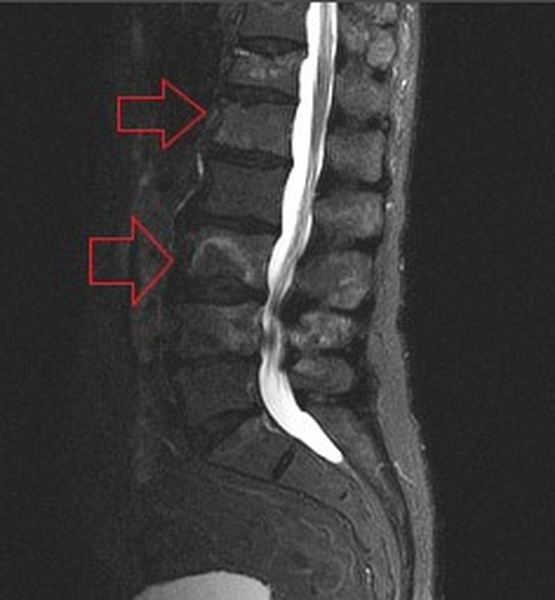
Метастазы в позвоночнике на МРТ (указаны стрелками)
Как описывают метастазы на МРТ?
По результатам МР-сканирования врач-рентгенолог составляет заключение на бумаге. В протоколе исследования специалист должен указать выявленные отклонения от нормы, подробно их описать. Данную информацию лечащий врач использует для постановки диагноза и назначения дополнительных обследований с целью уточнения патологических изменений.
При подозрениях на метастазы в протоколе МРТ указывают наличие признаков остеолитического, остеобластического или смешанного поражения позвонков. Врач обязательно обозначает локализацию очагов (C1-C7 — шейный отдел, T1-T12 — грудной, L1-L5 — поясничный, S1-S5 — крестцовый), их количество и распространение (единичные, множественные или диффузные). В заключении указывают размеры метастазов, наличие эрозий на позвонках, объемную часть поражения, стабильность вовлеченных в патологический процесс костей. В результатах МРТ описывают мягкотканные компоненты, признаки компрессии спинного мозга и нервных корешков, суставов, сосудов.
Метастаз в лимфатический узел на МРТ

МРТ позвоночника

МРТ недорого

-
3 минут на чтение

Метастатические опухоли в спинном мозге представляют собой вторичные очаги злокачественных новообразований, раковые клетки которых распространяются из других органов и анатомических структур.
- Пути распространения
- Симптомы
- Диагностика
- Лечение
- Выживаемость
Данная патология считается редким явлением и встречается не более чем в 5% всех случаев появления метастазов в центральной нервной системе. Локализация обычно наблюдается в грудном и поясничном отделе позвоночника. Чаще всего риску заболевания подвергаются люди в возрасте от 50 до 70 лет.
В большинстве случаев метастазы в спинном мозге имеют множественный характер.
Пути распространения
При онкологических заболеваниях процесс метастазирования выявляют на 3-4 стадиях развития рака.
Заражение от соседних и отдалённых органов может происходить различными методами.
При контактном способе затрагиваются здоровые ткани спинного мозга через межпозвоночные отверстия либо из поражённых опухолью позвонков. В такой ситуации вторичные очаги развиваются в экстрадуральном пространстве (между твёрдой мозговой оболочкой и надкостницей позвонков).

- Онкогематология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Также отмечается распространение патологических клеток через лимфатическую систему и кровоток.
По статистике, основной причиной метастазов у женщин является рак молочной железы, а у мужчин – злокачественная опухоль лёгких.
Кроме этого, распространение нетипичных клеток такого типа возникает при опухоли предстательной железы, почек, органов ЖКТ, лимфоме и саркоме.
Симптомы
Первым проявлением развития метастазов в спинном мозге является тупая боль в районе проблемного очага. Основной причиной появления болевых синдромов принято считать увеличение вторичной опухоли в размерах, сдавливание нервных окончаний и ослабление костных структур.
Усиление синдромов происходит во время движения или сна, при кашле или чихании. В случае опухолевых поражений в области грудного отдела позвоночника метастазы по своим симптомам имеют сходство с остеохондрозом.
Кроме этого, дополнительно пациент может жаловаться на следующие осложнения здоровья:
- полное либо частичное недержание кала и урины;
- снижение чувствительности кожного покрова в области поясницы и ягодиц;
- быстрая утомляемость в процессе ходьбы, ослабление различных мышечных групп;
- паралич определённой части тела в зависимости от локализации метастазов.

- Онкогематология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
В некоторых случаях канцероматоз оболочек спинного мозга способен из верхних отделов позвоночника распространиться в черепную коробку. Этот процесс у пациентов сопровождается болью в затылочной области и шее.
При запущенных стадиях рака возникает общая интоксикация организма, наблюдается тошнота, рвота, а также повышенная температура тела. Нередкими считаются случаи кратковременной потери сознания.
Диагностика
Во время обследования лечащий врач изучает анамнез, уточняет наличие симптомов и сроки протекания болезни. Особое внимание уделяется присутствию первичных злокачественных опухолей, способных метастазировать в спинной мозг. Иногда патологические очаги возникают даже спустя несколько лет после проведенного курса лечения.
Стоит отметить, что отсутствие установленной ранее первичной опухоли не может являться причиной исключения метастазов.
В рамках лабораторного обследования пациент сдаёт кровь на онкомаркеры.
- Онкогематология
![]()
Ольга Владимировна Хазова- 4 декабря 2019 г.
На первых этапах диагностики даётся направление на рентгенографию позвоночного столба. В случаях отсутствия на снимках признаков наличия метастазов назначаются такие дополнительные инструментальные обследования, как компьютерная томография, МРТ или сцинтиграфия.
Выявить первичные и вторичные раковые очаги удаётся с помощью УЗИ брюшной полости или грудной клетки.
Дифференцировать такие метастазы необходимо с поражением сосудов и нервных окончаний, воспалительными болезнями и первичной опухолью позвоночника.
Лечение
Особенности подбора необходимого курса лечения метастазов зависят от их количества, локализации, размеров и вида первичной опухоли.
В первую очередь назначается поддерживающая терапия, включающая приём кортикостероидов, психотропных и противосудорожных препаратов.
Лучевая терапия в более чем в 50% случаев позволяет снизить болевой синдром и улучшить двигательную активность. Обработке подвергается область сдавливания спинного мозга, а также по два позвонка, которые находятся выше и ниже этого места.
- Онкогематология
![]()
Наталья Геннадьевна Буцык- 4 декабря 2019 г.
Хирургическую операцию назначают в случае давления костных фрагментов. В последующем необходимо провести локальную лучевую терапию.
При радиохирургии применяется специальный прибор, с помощью которого на проблемную область под разными углами направляется тонкий радиоактивный луч, не затрагивая здоровые ткани. Данный метод применяют в случаях наличия множественных метастазов и невозможности радикального вмешательства.
Выживаемость
Прогноз выживаемости пациентов с метастазами в спинном мозге носит индивидуальный характер и зависит от ряда факторов. Наиболее значимыми из них являются:
- Вид первичного ракового новообразования и степень дифференцирования онкологических клеток. От этих факторов зависят размеры патологических очагов, скорость их развития и распространения болезни.
- Множественность и размеры метастазов в спинном мозге.
- Возраст больного, общее состояние его здоровья и уровень иммунитета. Особое внимание уделяется имеющимся сопутствующим хроническим заболеваниям.
- Своевременность проведения диагностических мероприятий и назначение адекватных лечебных процедур.
При невозможности определить локализацию первичной опухоли сроки жизни пациента с метастазами не превышают нескольких месяцев.
В случае сочетания двух первичных видов рака и наличии метастазов в спинном мозге шансы на выживаемость в течение одного года составляют менее 20%.
Выявление одиночных метастазов в позвоночнике позволяет говорить о шансах пятилетней выживаемости с вероятностью 50%. Если очаги были выявлены на ранних этапах развития, то данный показатель повышается до 80%.
Следует помнить, что процесс метастазирования возникает при запущенных стадиях рака, что зачастую указывает на неблагоприятный исход лечения вне зависимости от локализации опухоли.
Метастазирование может быть избирательным (поражается головной или спинной мозг) или тотальным. Располагаются метастазы в мозге беспорядочно, размеры их различны — от мелких до крупных узлов.
Частота метастазов в головной мозг, поданным литературы, составляет до 37%. Метастазы составляют 40% всех внутричерепных опухолей. Выявляются преимущественно в возрасте 45—70 лет. У пациентов моложе 21 года метастазы в головной мозг наблюдаются наиболее часто из сарком (остеогенная саркома, рабдомиосаркома) и опухолей из эмбриональных клеток.
Чаше метастазы имеют множественный характер, однако в 30% наблюдений определяются единичные метастазы.
Частота метастазирования в головной мозг опухолей разной локализации:
- метастазы злокачественных опухолей легких составляют 50%,
- молочной железы — 15%,
- меланом различной локализации — 10,5%,
- опухолей органов брюшной полости и малого таза 9,5%.
Множественные метастазы: характерны для меланом, рака легкого и молочной железы.
Солитарные метастазы: рак почки и аденокарциномы желудочно-кишечного тракта.
Метастазы в головном мозге могут быть выявлены одновременно с первичной опухолью, но обычно диагностика первичной опухоли предшествует возникновению метастазов в головной мозг. Более чем у 80% больных метастазы в головной мозг выявляются уже после диагностики первичного очага.
Метастазы в ЦНС чаще всего возникают при злокачественных опухолях:
- легкого,
- молочной железы,
- щитовидной железы,
- почки,
- меланомах,
- желудочно-кишечного тракта,
- мочевого пузыря,
- предстательной железы,
- яичников,
- в 7,8% случаев первичный очаг может быть не установлен.
Локапизания метастатических опухолей ЦНС может быть следующей:
- Метастазы в кости черепа и твердую мозговую оболочку (наиболее типична для метастазов светлоклеточного рака почки, рака предстательной железы и меланом),
- Метастазы в мягкую мозговую оболочку при ее диффузном распространенном поражении имеют свое специфическое обозначение — "кациероматозный менингит" или, более правильное, менингеапьны канцероматоз. Чаще всего это наблюдается при аденокарциноме желудка, несколько реже — при раке легкого и молочной железы.
- Метастазы в вещество головного и спинного мозга (паренхиматозные метастазы) могут быть одиночными или множественными.
В головном мозге метастазы обычно обнаруживаются на границе серого и белого вещества. Преобладание метастазов в этом месте является результатом изменения диаметра сосудов, так как суженные сосуды действуют как ловушки для эмболов. Метастазы имеют склонность оседать в терминальных областях артериального кровоснабжения, на границе зоны или между зонами кровоснабжения больших мозговых сосудов.
Распределение метастазов в ЦНС связано с интенсивностью потока крови в каждой области: 80% метастазов в головном мозге локализуются в больших полушариях, 15% в мозжечке и 5% — в стволе головного мозга.
- гематогенным путем, обычно через артериальный круг (наиболее часто метастазы происходят из легких, как из первичных опухолей легких, так и из метастазов в них).
- через венозную систему позвоночника.
- с током спинномозговой жидкости (для медуллобластом, анапластических эпенлимом, глиобластом и пинеобластом более характерны множественные поражения.
- метастазирование по оболочкам мозга(для аденокарциномы легкого, молочной железы, желудка и меланомы). Метастазирование по оболочкам мозга из внечерепных опухолей обусловлено, по-видимому, наличием связи уже сформированных внутричерепных метастазов с ликворным пространством.
Изоинтенсивность по отношению к мозговой ткани во всех режимах сканирования. Однако в режиме Т2 перифокальный отек обычно хорошо очерчивает зоны поражения, поэтому на Т2 изображениях вследствие вазогенного отека, как области сигнала повышенной интенсивности, метастазы могут быть отчетливо визуализированы.
Не все метастатические поражения имеют достаточный отек, чтобы быть идентифицированными таким образом. На T1-томограммах метастазы (за исключением метастазов меланомы) изоинтенсивны или слабо гипоинтенсивны по отношению к белому веществу и практически не визуализируются.
В метастазах центральный некроз имеет гипоинтенсивиый сигнал на Т1 и гиперинтенсивный — в Т2. При наличии меланомы можно выявить негеморрагический метастаз в виде участка высокой интенсивности на Т1 и изо- или гипоинтенсивного на Т2-изображениях, вследствие присущего опухоли парамагнитного эффекта, обусловленного меланином. На МРТ метастазы амеланической (т.е. без меланина) меланомы имеют сигнал, сходный с другими негеморрагическими метастазами.
Характерным для метастазов в заднюю черепную ямку является отсутствие перифокального отека, вне зависимости от размеров выявленного образования.
Отложения кальция могут встречаться в метастазах:
- аденокарциномы толстой кишки,
- желудка,
- яичников,
- легких,
- остеогенной саркомы
- хондросаркомы.
Метастаз из любого органа в мозг может иметь сходные конфигурацию и характеристики на МРТ и КТ. Пытаться определить характер и локализацию первичной опухоли по характеристики метастаза на МРТ и КТ нецелесообразно. Частота ложных результатов в диагностике одиночных внутричерепных метастазов составляет около 10%, даже при использовании МРТ с контрастированием. В таких случаях для установления правильного диагноза может быть необходима биопсия. Если при рутинном исследовании головного мозга обнаружен единичный очаг, похожий на внутричерепной метастаз, то необходимо выполнить повторную МРТ с дозой контрастного вещества в 2-3 раза превышающей обычную. Определение количества метастазов с использованием этого метода необходимо для выработки правильной лечебной тактики.
Метастазы в спинной мозг встречаются редко, не более 5% всех метастазов в ЦHC. Метастазы в спинной мозг возникают обычно вследствие диссеминации некоторых первичных злокачественных опухолей ЦНС по ликворным путям или гематогенного распространения из других органов:
- рак легкого (до 50% всех интрамедуллярных метастазов), — рак молочной железы,
- лимфома,
- рак почки,
- меланома.
Сравнительная характеристика MP-сигнала метастазов при различной природе первичных опухолей не выявила каких-либо достоверно специфических отличий, позволяющих идентифицировать гистологию источника метастазирования.
Интрамедуллярные метастазы характеризуются локальным неравномерным увеличением спинного мозга в виде выбуханий, расположенных эксцентрично. При множественных метастазах диагностика возможна с большей долей вероятности. В большинстве случаев провести дифференциацию между одиночным метастазом и первичной интрамедуллярной опухолью, даже при контрастном усилении, невозможно потому, что никакого отчетливого изменения МР-характеристик сигнала при этом не отмечается.
На Т1 определяются зоны патологического снижения сигнала, сочетающиеся с утолщением спинного мозга в этой области. Т2 изо- или гипоинтенсивный сигнал. Использование контрастного усиления существенно повышает чувствительность и специфичность диагностики. Метастазы быстро и интенсивно накапливают контрастное вещество, позволяя лучше визуализировать мелкие интрамедуллярные узлы и сопутствующее метастатическое поражение оболочек спинного мозга.
При внутривенном контрастном усилении определяется выраженное повышение интенсивности сигнала от метастазов, что позволяет лучше определить локализацию и число узлов.
Контрастирование, особенно при удвоенной и тройной лозе контрастного парамагнитного вещества, позволяет повысить надежность визуализации, специфичность и выявить дополнительные метастазы, нечетко различимые при введении обычной дозы контрастного вещества.
ПЭТ-картииа зависит от характеристики первичного узла и представляет собой - очаг гиперметаболизма ФДГ в веществе головного мозга, иногда с участками некроза, характеризующимися небольшими фокусами гипометаболизма в очаге, который окружен участком пониженного гипометаболизма, соответствующим паратуморозному отеку.
Гематома (кровоизлияние в опухоль). При кровоизлиянии в метастазы дифференциальная диагностика с гематомами весьма затруднительна. Внутривенное контрастирование по дополнительному усилению сигнала в режиме TI позволяет дифференцировать метастаз от кровонзлияния.
Анапластическая астроцитома, глиобластома. Если при множественных очагах значительно облегчается диагностика метастатического поражения, то дифференциальная диагностика солитарных метастазов весьма затруднительна. Обнаружение множественных поражений помогает в дифференциальной диагностике метастазов с глиомами или иными первичными опухолями.
Другими признаками, способствующими диагностике метастазов, могут быть их локализация на границе серого и белого вещества, в меньшей степени нечеткий край и маленький опухолевый узел с большим вазогенным отеком.
Одиночные метастазы необходимо дифференцировать от:
- доброкачественных или злокачественных нейроэпителиальных опухолей,
- абсцессов,
- лакунарных инфарктов мозга,
- паразитарных кист.
- аденомами гипофиза,
- менингиомами,
- невриномами VIII нерва,
- гранулемами,
- радиационным некрозом,
- рассеянным склерозом в стадии обострения,
- прогрессирующей мультифокальной лейкоэнцефалопатией.
Клинические проявления заболевания в виде метастатического поражения нервной системы наиболее характерны для рака легкого. Появление интракраниальных метастазов в отдаленные после лечения сроки (иногда через 10 лет и позже) характерно для рака почки, молочной железы и меланом сетчатки.
Клинические проявления метастазов в головной мозг подобны симптоматике других объемных образований головного мозга и характеризуются появлением обшемозговых и очаговых симптомов, степень выраженности которых зависит от размеров, количества метастазов и их локализации. Судороги, как очаговые, так и генерализованные, имеют место приблизительно у 10% больных и более характерны для пациентов с множественными метастазами. Нарушения высших психических функций могут быть в форме диффузной энцефалопатии или очаговой дисфункции (например, афазии).
а) Терминология:
1. Синонимы:
• Интрамедуллярное метастатическое поражение спинного мозга (ИМПСМ)
2. Определения:
• Метастазирование первичной злокачественной опухоли других органов (включая головной мозг)
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Фокальные накапливающие контраст объемные образования спинного мозга с распространенным его отеком
• Локализация:
о Шейный > грудной > поясничный отдел, конус спинного мозга
• Размеры:
о Обычно небольшие ( 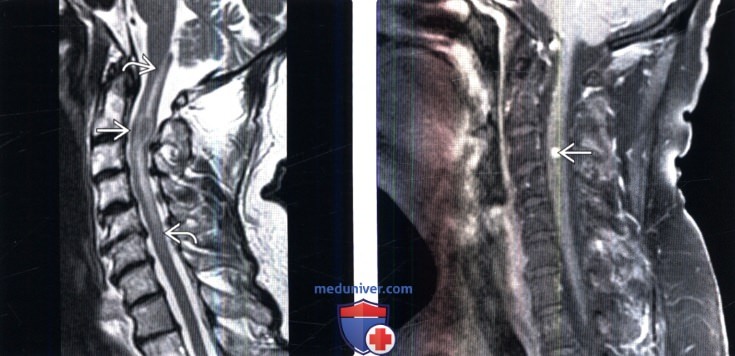
(Слева) Сагиттальный срез, Т2-ВИ: признаки диффузного отека спинного мозга от уровня цервикомедуллярного перехода до С5. Фокус низкой интенсивности сигнала на уровне С2-С3 представляет собой метастаз карциномы легкого.
(Справа) Сагиттальный срез, FS T1-ВИ с КУ: накапливающий контраст интрамедуллярный очаг на уровне С3, представляющий собой метастаз почечноклеточной карциномы. Объемный эффект опухоли вкупе с отеком приводит к веретеновидному утолщению спинного мозга.
в) Дифференциальная диагностика:
1. Демиелинизирующее заболевание:
• Рассеянный склероз (PC):
о Очаги демиелинизации обычно расположены в дорзальных отделах спинного мозга, в Т2-режиме имеют форму пламени
о Менее выраженный отек по сравнению с метастатическим поражением
о Множественные очаги
о Очаги могут не накапливать контраст
о У большинства пациентов обнаруживаются очаги в головном мозге
• Острый диссеминированный энцефаломиелит (ОДЭМ):
о Множественные очаги
о Напоминает PC
2. Первичная опухоль спинного мозга:
• Астроцитома
• Эпендимома
• Гемангиобластома
• Нейрофиброма
4. Воспалительная гранулема:
• Туберкулез (ТБ)
• Саркоидоз
о Ищите признаки поражения претрахеальных лимфоузлов
5. Воспалительный миелит:
• Поперечный миелит:
о Обычно протяженное по длиннику поражение спинного мозга
о Неравномерное контрастное усиление в некоторых случаях
• Вирусный миелит
о Развитие на фоне текущей или вскоре после перенесенной вирусной инфекции
о Обнаружение диагностических титров вируса в СМЖ
6. Постлучевая миелопатия:
• Не сопровождается болевым синдромом
• Постепенное прогрессирование неврологического дефицита
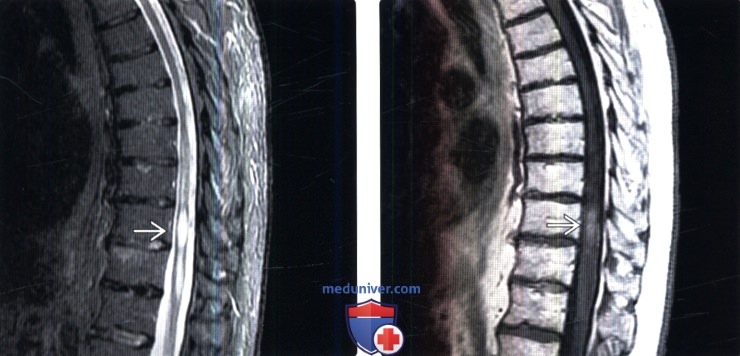
(Слева) Сагиттальный срез, STIR МР-И, пациент с метастазами мелкоклеточного рака легкого: признаки отека дистальной части грудного отдела спинного мозга в виде зоны высокой интенсивности сигнала.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: фокус накопления контраста в дистальной части грудного отдела спинного мозга, представляющий собой метастаз мелкоклеточного рака легкого.
г) Патология:
1. Общие характеристики:
• Этиология:
о Гематогенная диссеминация (наиболее вероятный путь метастазирования):
- По артериальной сети либо ретроградно из венозной системы
о Карциноматозный менингит, прямая инвазия опухоли
о Метастазирования с током ликвора через центральный канал спинного мозга
о Наиболее частым первичным источником метастазов являются легкие:
- Мелкоклеточный > немелкоклеточный рак
о Вторым по частоте источником метастазов является молочная железа
о Источником метастазов могут быть практически любые опухоли, в т. ч. головного мозга, щитовидной железы и мочевого пузыря
• Генетика:
о Предрасполагающие состояния, например, синдром Гиппеля-Линдау для почечноклеточной карциномы
• Сочетанные изменения:
о Кровоизлияния
о Кистозная трансформация:
- Жидкость в кистозной полости обычно отличается более высокой интенсивностью сигнала по сравнению с приобретенной сирингогидромиелией
о Метастатическое поражение головного мозга в 20-59% случаев
о Примерно у 25% пациентов имеет место карциноматоз мягких мозговых оболочек
• Метастатическое поражение обнаруживается менее, чем в 1% аутопсий
• Только 5% поражений диагностируются ante mortem
• СМЖ: отрицательные результаты либо увеличение концентрации белка и минимально выраженный плеоцитоз
2. Макроскопические и хирургические особенности:
• Четко ограниченный солидный очаг
3. Микроскопия:
• Обычно соответствуют гистологическим характеристикам первичной опухоли
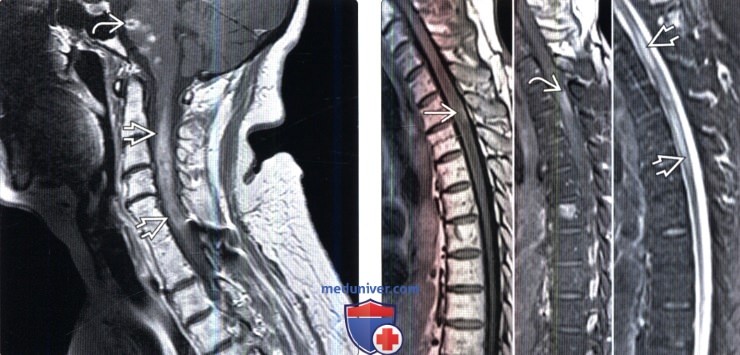
(Слева) Сагиттальный срез, Т1-ВИ с КУ: признаки распространения опухоли головного мозга (глиомы) из ствола мозга в шейный отдел спинного мозга. В стволе мозга видны множественные фокусы патологического накопления контраста. Спинальные метастазы мультиформной глиобластомы встречаются очень редко, диссеминация этой опухоли обычно наблюдается на поздней стадии заболевания.
(Справа) Сагиттальные МР-И: интрамедуллярное очаговое поражение спинного мозга. В Т1 -режиме очаг отличается гиперинтенсивным сигналом. В FS Т1-ВИ с КУ-это накапливающий контраст очаг с нечеткими границами, который в ходе дальнейшего обследования оказался метастазом меланомы. В Т2-режиме видны признаки распространенного отека спинного мозга.
д) Клинические особенности:
1. Клиническая картина метастазов в спинной мозг:
• Наиболее распространенные симптомы/признаки:
о Быстро прогрессирующий вялый парапарез
• Другие симптомы/признаки:
о Нарушение функции сфинктеров:
- При поражении конуса спинного мозга на первый план выщупают тазовые нарушения
о Синдром Броун-Секара
о Боль:
- Корешковый болевой синдром в 25-33% случаев
о Гипестезия
о Конституциональная симптоматика — потеря веса, снижение аппетита, утомляемость
о Специфической клинической особенностью почечноклеточного рака может быть увеличение гематокрита, связанное с продукцией опухолью эритропоэтина
• Особенности клинического течения:
о В большинстве случаев первичный источник опухоли уже извещен
о В 20% случаев ИМПСМ клиника поражения спинного мозга становится первым проявлением рака
2. Демография:
• Возраст:
о Любой, обычно старше 50 лет
• Пол:
о Отсутствие половой предрасположенности
• Эпидемиология:
о ИМПСМ составляет лишь 4-8,5% всех случаев метастатического поражения ЦНС:
- Такое процентное соотношение может быть отражением различий в объеме перфузии головного и спинного мозга (20% сердечного выброса против 5%)
3. Течение заболевания и прогноз:
• Прогноз при ИМПСМ неблагоприятный:
о Годовой рубеж переживает относительно небольшое число пациентов
о Сроки жизни пациентов с момента развития клиники миелопа-тии варьируют от двух недель до девяти месяцев
• На выживаемость пациентов оказывают влияние такие факторы, как исходный неврологический статус, особенности первичной опухоли, наличие системных метастазов и/или метастазов в ЦНС
4. Лечение метастазов в спинной мозг:
• Варианты, риски, осложнения:
о Стероиды, химиотерапия, лучевая терапия
о В отдельных случаях методом выбора может быть оперативное лечение:
- С целью устранения неврологического дефицита и увеличения продолжительности жизни пациента
о Чувствительность к лучевой терапии варьирует:
- Положительный эффект при ранней диагностике опухоли и ее высокой радиочувствительности
о Химиотерапия:
- В большинстве исследований влияния на выживаемость пациентов не отмечается
о Положительный эффект, в т.ч. в отношении купирования болевого синдрома, может быть достигнут использованием стереотаксических радиохирургических методик
• Целью лечения является стабилизация или обратное развитие мие-лопатии и сохранение способности пациента к самообслуживанию
е) Диагностическая памятка:
1. Следует учесть:
• При обнаружении фокального поражения спинного мозга показано исследование всей центральной нервной системы
2. Советы по интерпретации изображений:
• Непропорциональный размерам очага поражения распространенный отек спинного мозга позволяет заподозрить метастатическое поражение, даже если это один единственный очаг
ж) Список использованной литературы:
1. Rykken JB et al: Rim and flame signs: postgadolinium MRI findings specific for non-CNS intramedullary spinal cord metastases. AJNR Am J Neuroradiol. 34(4):908-15, 2013
2. Sung WS et al: Intramedullary spinal cord metastases: a 20-year institutional experience with a comprehensive literature review. World Neurosurg. 79(3-4):576-84, 2013
3. Birbilis ТА et al: Spinal metastasis of glioblastoma multiforme: an uncommon suspect? Spine (Phila Pa 1976). 35(7):E264-9, 2010
4. Graber JJ et al: Myelopathies in patients with cancer. Arch Neurol. 67(3):298-304, 2010
5. Dam-Hieu P et al: Retrospective study of 19 patients with intramedullary spinal cord metastasis. Clin Neurol Neurosurg. 111(1):10-7, 2009
6. Ebner FH et al: Intramedullary lesions of the conus medullaris: differential diagnosis and surgical management. Neurosurg Rev. 32(3):287-300; discussion 300-1,2009
7. Pellegrini D et al: Intramedullary spinal cord metastasis. Arch Neurol.66(11): 1422, 2009
Редактор: Искандер Милевски. Дата публикации: 31.8.2019
Читайте также:




