Можно ли лечить лазером гемангиому позвоночника
Гемангиома позвоночника (тел позвонков): причины, признаки, как лечить, нужно ли удалять

Гемангиома позвоночника считается одной из самых частых сосудистых опухолей костной системы. По данным статистики, ею страдает каждый десятый житель Земли. Среди пациентов преобладают женщины, а средний возраст заболевших – 20-30 лет. Считается, что до 80% представительниц прекрасного пола после 40 лет могут страдать этой патологией.
Гемангиома позвонка может длительное время протекать бессимптомно, выявляясь случайно, но самым первым признаком опухоли обычно становится боль, с которой пациент направляется на рентгенографию или МРТ. Выявленная гемангиома требует решения вопроса о необходимости и целесообразности оперативного лечения. Склонности к малигнизации опухоль не проявляет, однако риск опасных осложнений требуют к ней серьезного подхода.
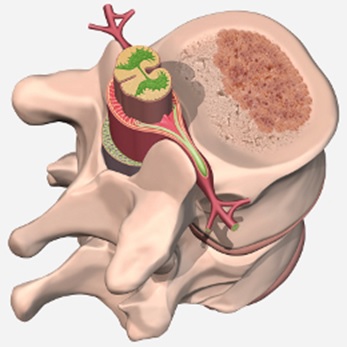
Роль позвоночника переоценить невозможно. Это главная опора всему организму, внутренним органам, вместилище спинного мозга, позволяющего нам чувствовать боль, температуру, прикосновения, а также выполнять целенаправленные движения. Функции всех внутренних органов подчиняются сигналам, поступающим к ним из спинного мозга. Новобразование в позвонке может долгое время не выходить за его пределы и никак не влиять на спинной мозг, однако разрушение структуры позвонка, его хрупкость и нестабильность чреваты смещением, переломом и сдавлением очень важных нервным структур. Обычно поражение локализовано в грудном (th12) или поясничном (l1-l4) отделе позвоночника, затрагивая один или сразу несколько позвонков.
Причины и виды гемангиом
Гемангиома – это сосудистая опухоль, представляющая собой клубок переплетающихся и измененных сосудов разного типа. Обычно наблюдается повреждение тел позвонков, но возможен опухолевый рост и в хрящевых прослойках.

типичное расположение гемангиомы в позвоночнике
Причинами гемангиомы позвонков могут быть:
- Наследственная предрасположенность;
- Женский пол;
- Травмы позвонков.
Установлено, что при наличии близких родственников, страдающих сосудистыми опухолями позвоночника, риск гемангиомы возрастает до пяти раз. Возможно, это связано с наследственной несостоятельностью сосудистых стенок, способствующей неопластической трансформации.
О роли эстрогенов в формировании опухоли свидетельствует более частая встречаемость патологии у женщин, которые заболевают в несколько раз чаще, нежели мужчины. Кроме того, при беременности, особенно в третьем триместре, отмечается интенсивное увеличение опухоли не только за счет измененного гормонального фона, но и вследствие увеличивающейся нагрузки на позвоночник.
Травмы и избыточная нагрузка могут способствовать усилению роста сосудистого компонента и возникновению опухоли. При этом, если гемангиома уже есть, то повторяющиеся механические воздействия усиливают ее рост.
Наиболее часто поражается грудной отдел позвоночника (Th12), затем – поясничный. Опухоль шейного отдела считается одной из наиболее опасных, так как несет риск нарушений кровоснабжения головного мозга. В поясничном отделе обычно поражаются дуги l1-l4, что влечет разнообразные неврологические расстройства.

примеры роста гемангиомы позвоночника
В зависимости от характера течения выделяют:
- Агрессивную гемангиому;
- Неагрессивную.
Об агрессивном течении свидетельствует быстрое увеличение размеров новообразования, выраженная симптоматика в виде компрессионного синдрома, патологические переломы позвонков. Агрессивной оказывается каждая десятая выявленная опухоль.
Неагрессивные гемангиомы протекают относительно благоприятно, растут медленно и бессимптомно, а в редких случаях небольших новообразований возможно даже их самопроизвольное рассасывание.
В зависимости от объема поражения гемангиома может ограничиваться только телом позвонка, задним полукольцом, всем позвонком, а также возможен эпидуральный рост над мягкой мозговой оболочкой.
Гистологическое строение позволяет выделить различные виды новообразования:

Капиллярная – построена из мелких сосудов капиллярного типа и обычно доброкачественна по течению;
Строение, размер и расположение гемангиомы определяют ее течение, особенности симптоматики, подходы к лечению и прогноз.
Проявления гемангиомы позвоночника
Симптомы опухоли зависят от ее размера и расположения по отношению к телу позвонка. Долгое время опухоль протекает скрыто, не доставляя никаких беспокойств. Выявляется бессимптомное новообразование случайно, при проведении обследований в связи с травмой или другой патологией позвоночного столба.
Самым ранним признаком растущей гемангиомы становится боль, которая поначалу неинтенсивная, возникающая периодически. По мере увеличения новообразования интенсивность боли возрастает, она становится нестерпимой. Опасные размеры опухоли (свыше 1 см) способствуют прогрессированию не только болевого синдрома, но и неврологических расстройств, связанных с нарушением структуры позвонка и компрессией спинного мозга.

При небольших опухолях боль умеренная, чаще беспокоит пациентов ночью или после физических нагрузок, локализована областью пораженного позвонка. При вовлечении структур спинного мозга возможно онемение, парезы и параличи, нарушение функции тазовых органов.
Гемангиома грудного отдела позвоночника проявляется:
- Болью в области пораженного позвонка;
- Чувством онемения в конечностях;
- Парезами и параличами (редко);
- Нарушениями ритма сердца, функции пищеварительной системы, расстройством работы тазовых органов.
При поражении шейного отдела возможно нарушение кровотока в мозге, следствием чего становятся головные боли, снижение умственной работоспособности, бессонница, головокружения, нарушение слуха и зрения.
Поясничный отдел занимает второе место по частоте поражения. При гемангиоме этой локализации (l1, l2, l3, l4) возможны:
- Болезненность в пояснице, паху, бедрах;
- Онемение в конечностях;
- Парезы и параличи ног;
- Нарушения функции тазовых органов (особенно при поражении l3-4).
У взрослых помимо описанных неврологических симптомов признаком агрессивной гемангиомы может быть бесплодие и импотенция.
Гемангиома при агрессивном течении может провоцировать очень серьезные осложнения – компрессионные переломы тел позвонков, сдавление спинного мозга и его корешков, когда парезы, параличи и нарушение функции внутренних органов могут приобрести стойкий и необратимый характер. Чтобы этого не произошло, при появлении вышеописанных симптомов следует обратиться к специалисту.
Важно обнаружить гемангиому вовремя, пока не произошли осложнения и необратимые изменения со стороны спинного мозга. Обследование пациентов с болями в спине, у которых подозревается гемангиома, требует участия невролога, нейрохируга, вертебролога.
Диагностика гемангиом подразумевает проведение:
- Рентгенологического исследования позвоночника в разных проекциях – самый простой, дешевый и наиболее доступный метод.
- КТ.
- МРТ – позволяет установить не только степень поражения позвонка, но и окружающих мягких тканей.

гемангиома позвоночника на диагностическом снимке
Лечение гемангиомы позвоночника
Лечение гемангиомы позвоночника может составлять значительные трудности ввиду своеобразной локализации. Простое устранение опухоли способно привести к нестабильности позвонка, компрессионному перелому и повреждению спинного мозга или его корешков. Выбор рационального метода лечения оставляет за собой нейрохирург после оценки состояния пациента и характеристик опухоли.
Больным, у которых выявлена бессимптомная небольшая гемангиома, может быть предложено динамическое наблюдение с регулярным МРТ-контролем.
Показаниями к операции считаются:
- Быстрый рост опухоли;
- Поражение более трети позвонка;
- Агрессивное течение опухоли;
- Развитие осложнений (компрессия спинного мозга, его корешков, патологический перелом).
Лечить гемангиомы следует в специализированных нейрохирургических отделениях, при этом опыт и квалификация врача имеют немаловажное значение. Медикаментозное лечение имеет лишь симптоматический характер и направлено на устранение боли и воспалительного процесса.

Для лечения гемангиомы позвонка были предложены различные методики:
- Классическое удаление опухоли и резекция участка позвонка;
- Алкоголизация новообразования;
- Эмболизация сосудов опухоли;
- Лучевая терапия;
- Чрескожная пункционная вертебропластика.
Удаление опухоли при открытом доступе и резекция участка позвонка применялась еще с 30-х годов прошлого столетия, однако эта операция весьма опасна серьезными осложнениями: кровотечение из сосудов образования, нарушение питания спинного мозга, перелом позвонка. Ввиду риска таких последствий вмешательство применяется изредка и при серьезных показаниях, таких как компрессия спинного мозга или его корешков. Извлечь опухоль полностью при открытой операции технически невозможно, хирург может удалить лишь ее часть, расположенную эпидурально.

Если выхода нет и необходимо такое вмешательство, то предпочтение отдается декомпрессионным методикам, направленным на устранение сдавления опухолью структур спинного мозга. Хирургическое лечение нередко проводится детям, когда введение цементирующего вещества может вызвать остановку роста позвонка и деформацию позвоночника в дальнейшем.
Алкоголизация новообразования подразумевает введение в опухолевые сосуды раствора этилового спирта, при этом новообразование уменьшается за счет склероза сосудов. Ближайшие результаты алкоголизации могут быть удовлетворительными, ведь опухоль уменьшится, но обратной стороной медали станет обеднение костной ткани позвонка, его дестабилизация и, как следствие, патологический перелом через несколько месяцев после процедуры. Это обстоятельство не позволяет широко использовать алкоголизацию при гемангиоме позвоночника, хотя при опухолях другой локализации эффект может быть хорошим.
Эмболизация сосудов опухоли заключается во введении специального раствора, приводящего к эмболии сосудов новообразования и нарушению его питания. Активное вещество может быть введено как непосредственно в опухоль (селективная эмболизация), так и в близлежащие сосуды. Недостатком такого лечения можно считать рецидив вследствие сохранности мелких сосудов, питающих гемангиому, а также нарушение структуры позвонка. В ряде случаев эмболизация технически очень сложна и даже невыполнима, а осложнением может стать острое нарушение кровообращения в спинном мозге.
Лучевая терапия относится к классическим методам лечения гемангиомы позвоночника, она более безопасна, нежели открытая операция по удалению опухоли. Этот метод лечения мог бы применяться у многих пациентов, ведь облучение довольно эффективно, но осложнения в виде миелопатии, радикулитов, повреждения нервных волокон, кожных реакций не позволяют его широко использовать. Кроме того, для ликвидации опухоли нужна значительная доза радиации. Лучевая терапия противопоказана детям и беременным женщинам. Еще одной нерешаемой проблемой при лучевой терапии становится нарушение целостности позвонка после уменьшения опухоли, которое способствует патологическим переломам после лечения. В настоящее время лучевая терапия может быть назначена пожилым пациентам с высоким операционным риском.
Настоящим прорывом в лечении гемангиом позвонков стало применение пункционной вертебропластики, предложенной французскими врачами. Суть метода состоит во введении в позвонок специального цементирующего вещества в смеси с сульфатом бария (рентгеноконтрастное вещество) и титаном. При этом достигается сразу несколько целей: опухоль уменьшается и прекращает расти, тело позвонка стабилизируется костным цементом и уплотняется, риск перелома минимален. Пункционная вертебропластика считается методом выбора при гемангиоме позвонка, в особенности, в случаях агрессивного течения опухоли. Она возможна в качестве основного метода терапии либо в составе комбинированного лечения.

пункционная вертебропластика – современное “цементирование” гемангиомы
Для проведения операции пациент укладывается на живот, производится местная анестезия, при этом больной находится в сознании. В поврежденный опухолью позвонок с помощью специального проводника вводится цементирующее вещество. Хороший эффект достигается благодаря высокой плотности цемента, что исключает дестабилизацию, хрупкость и перелом позвонка.
При необходимости, может быть произведена дополнительная фиксация позвонков с помощью шурупов и декомпрессия спинного мозга. У большинства пациентов после пункционной вертебропластики проходит болевой синдром, ликвидируются неврологические нарушения и восстанавливается привычный образ жизни и трудоспособность. Послеоперационный период протекает обычно хорошо, в течение 2-3 недель больной выписывается из стационара.
Стоит помнить, что имеются противопоказания к определенным видам лечения у пациентов с диагностированной гемангиомой. Так, нельзя применять витамины и препараты, стимулирующие иммунитет, поскольку они могут спровоцировать увеличение новообразования. Следует исключить физические нагрузки при посещении тренажерного зала и в быту, подъем тяжестей. Противопоказаны солярий и загар на солнце, всевозможные согревающие процедуры (ванны, сауна).
Любителям физиопроцедур лучше отказаться от всех видов магнитотерапии. При гемангиоме нельзя осуществлять массаж, поскольку механическое воздействие на позвоночник может не только вызвать рост опухоли вследствие усиления кровотока, но и спровоцировать такое опасное осложнение, как компрессионный перелом, требующий незамедлительного лечения.
Предупредить рост гемангиомы позвоночника практически невозможно, особенно, у предрасположенных лиц, но целесообразно не подвергать позвонки избыточным физическим нагрузкам и избегать травм. Если опухоль уже обнаружена, не прогрессирует и не проявляется никакими симптомами, то достаточно наблюдения и МРТ минимум раз в год. При симптомных и агрессивных гемангиомах пациенту будет предложено лечение. Прогноз при гемангиоме позвоночника в большинстве случаев благоприятный.
Гемангиома - это разновидность доброкачественной опухоли, образующейся из-за аномального роста кровеносных сосудов. Гемангиомы могут развиваться на коже, во внутренних органах или в костях (позвоночнике или черепе). Гемангиома позвоночника крайне редко малигнизирует. И лечение гемангиомы позвоночника, чаще всего, заключается в наблюдении и профилактики развития возможной малигнизации. Тем не менее, при риске перелома позвонка или появлении неврологической симптоматики необходимо лечение гемангиомы.
Гемангиома позвоночника – это доброкачественное сосудистое образование с низким риском малигнизации. Гемангиома позвоночника возникает из-за чрезмерной пролиферации эндотелиальных клеток в теле позвонка. Эти клетки выстилают кровеносные сосуды и имеют решающее значение для синтеза новых кровеносных сосудов.
Чаще всего, гемангиомы позвонков встречаются в нижних грудных или верхних поясничных отделах позвоночника и в большинстве случаев опухоль бывает только в одном позвонке. Гемангиомы позвоночника чаще встречаются у взрослых, в возрасте от 50 до 70 лет, и в два раза чаще у женщин.
Самое главное, что гемангиома позвоночника никогда не метастазирует, потому что это действительно доброкачественная опухоль. Тем не менее, гемангиома позвонков имеет тенденцию к медленному росту.
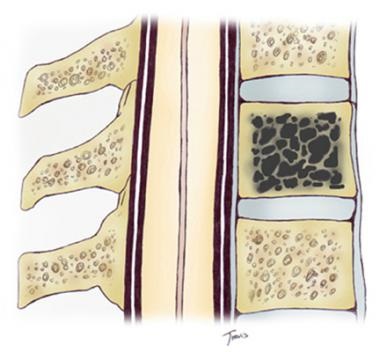
В том случае, если гемангиома находится внутри губчатой ??субстанции костной ткани, то это может приводить к разрушению костной структуры.
Надо понимать разницу между злокачественной и доброкачественной опухолью. Злокачественная опухоль растет непрерывно и разрушает любые органы и ткани, которые она встречает на своем пути. Такой характер роста называется инфильтративным или инвазивным.
Это приводит к тому, что происходит истончение стенок позвонка, внутри появляется полость наполненная кровью, и это снижает опорную область тела позвонка, который становится хрупким и увеличивается риск повреждения позвонка при нагрузках.
Это может привести к переломам позвонков, которые могут вызвать компрессию и даже проникающую травму спинного мозга костными фрагментами сломанного позвонка.
Компрессия спинного мозга может развиваться и без какого-либо перелома, например, когда гемангиома позвоночника непосредственно проникает в центральный канал и начинает сдавливать твердую мозговую оболочку, что приводит к компрессии нервных структур.
Гемангиома позвоночника представляет собой образование с неясной этиологией. Точная причина образования гемангиомы неизвестна, но важным фактором риска считается генетическая предрасположенность. Некоторые исследования показали связь развития гемангиомы с повреждением ткани и тканевой гипоксией . Некоторые исследования утверждают, что причинным фактором может быть увеличение количества эстрогенов, циркулирующих после рождения ; и это может быть причиной их преобладания у женщин.
Существует чрезвычайно редкое заболевание, называемое Болезнью Горхама, которое характеризуется потерей костной массы и аномальным ростом кровеносных сосудов. В результате у таких лиц наблюдается образование множественных гемангиом костей. Однако этиология этого заболевания также неясна.
Гемангиома позвоночника у взрослых, которую часто обнаруживают случайно при обследованиях, может образоваться в любое время, например, в течение месяца, года или десяти лет до обследования.
Частота появления гемангиомы позвоночника немного выше у женщин. Согласно статистике, эти опухолевые образования в позвоночнике встречаются у каждого десятого человека. Учитывая, что в шейном, грудном и поясничном отделах позвоночника (7 + 12 + 5 = 24) позвонка (крестцовые и рудиментарные позвонки копчика не учитываются), то вероятность того, что в любом позвонке в течение жизни появится гемангиома, в среднем составляет 1: 240.
Причины появления гемангиом позвоночника, вероятно, имеют многофакторный характер, включающий как генетическую детерминированность, так и повреждение тканей позвонка. Существует даже версия, что длительное воздействие прямого солнечного света стимулирует появление этих сосудистых опухолей, но до сих пор не было убедительных данных в пользу этой версии.
Поэтому, на современном этапе развития медицины невозможно проводить какие-либо мероприятия, которые позволят избежать развития гемангиом, за исключением констатации факторов риска.
Гемангиома позвоночника является медленно растущей опухолью и в основном локализуется в поясничном отделе позвоночника.
Клинически они делятся на три основные категории:
Бессимптомная гемангиома позвоночника – является наиболее распространенным типом. Такие гемангиомы длительно не проявляются клинически и не приводят к проявлению каких-либо симптомов.
Симптоматическая гемангиома позвоночника: эти опухоли составляют около 1% от всех образований в позвонках и характеризуются болезненными поражениями, отеками мягких тканей и болями в пояснице. Также наблюдаются редкие случаи переломов позвоночника.
Компрессионная гемангиома: когда опухолевая масса нарушает нормальную структуру ткани и сдавливает нервные корешки, прилежащие к телам позвонков что приводит к развитию симптомов компрессии корешка. Компрессия нервных структур может приводить к развитию таких симптомов как боль с иррадиацией , слабость, онемение , нарушения трофики мышц . В некоторых случаях выраженная компрессия приводит к развитию паралича.
У большинства людей гемангиома позвоночника ничем не проявляется и обнаруживается при проведении обследований связанных с другими заболеваниями. Гемангиома хорошо диагностируется при использовании методов медицинской визуализации.
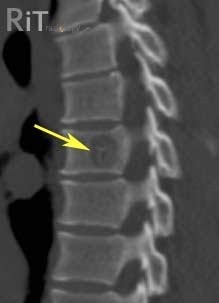
Рентгенография. Этот метод исследования позволяет диагностировать гемангиому позвоночника за счет того, что плотность ткани образования отличается от плотности позвонка.
КТ (МСКТ) позволяют получить трехмерную картину повреждения структуры позвонка сосудистой опухолью. Гемангиома имеет характерную картину на сканах.
МРТ позвоночника является наиболее информативным методом диагностики как самой гемангиомы, так и наличия воздействия на близлежащие мягкие ткани, что имеет большое значение при больших гемангиомах или наличии клинических проявлений. МРТ позвоночника для диагностики гемангиомы также необходимо для подготовки к оперативному лечению
ПЭТ – это метод исследования необходим для дифференциальной диагностики опухоли и выявления инвазивности
Биопсия. Нередко единственным способом определения характера и типа опухоли является исследование небольшого образца ткани (биопсия) под микроскопом. Результаты биопсии помогут определить варианты лечения. Биопсия проводится под рентгеновским или КТ контролем.
В тех случаях, когда опухоль небольшого размера и протекает бессимптомно, лечение гемангиомы позвоночника не требуется. Рекомендуется динамическое наблюдение и проведение повторных исследований для контроля роста размеров.
Хотя риск малигнизации гемангиомы позвоночника очень низкий, тем не менее, существует определенный риск трансформации сосудистой опухоли и пациентам рекомендуется: исключить тепловые процедуры (прогревание, сауна), избыточную инсоляцию и векторные нагрузки.
Физиопроцедуры, в большинстве своем, также не рекомендуются, особенно в области локализации гемангиомы.
Применение массажа и мануальной терапии при наличии гемангиомы также очень ограничено.
ЛФК возможно при небольшом размере гемангиомы, так как позволяет за счет усиления мышц стабилизировать нагрузки на поврежденный опухолью позвонок.
В зависимости от тяжести симптомов, размера опухоли, а также степени компрессии нервных структур лечение гемангиомы позвоночника может быть следующим:
Радиационная терапия - представляет собой облучение опухоли рентгеновскими лучами или гамма-лучами, что позволяет добиться уменьшения размера опухоли. В настоящее время лечение гемангиомы позвоночника с помощью радиационной терапии становится недорогим и неинвазивным вариантом лечения и становится все более распространенным явлением.
Эмболизация - этот метод лечения гемангиомы позвоночника представляет собой малоинвазивную процедуру, при которой кровоснабжение опухоли прекращается. Этот метод лечения останавливает прогрессирование опухоли.
Вертебропластика и кифопластика в лечении гемангиомы позвоночника, как правило, рекомендуются при большом размере опухоли или в случае наличия признаков перелома позвонка и компрессионного воздействия на нервные структуры. В 1984 году вертебропластика была впервые успешно проведена во Франции для лечения гемангиомы позвоночника в шейном отделе. Вертебропластика также может быть применена профилактически в том случае, если позвонок с гемангиомой располагается между двумя аномальными позвонками .
Эти минимально инвазивные методы лечения включают инъекцию синтетического костного цемента (акрила) в поврежденный опухолью позвонок. Этот цемент быстро затвердевает и обеспечивает стабильность и поддержку позвонка. Кифопластика предполагает дополнительный этап для создания пустоты в позвонке перед инъекцией цемента. Эта пустота создается путем введения баллона в соответствующую область позвонка и затем раздувания его.
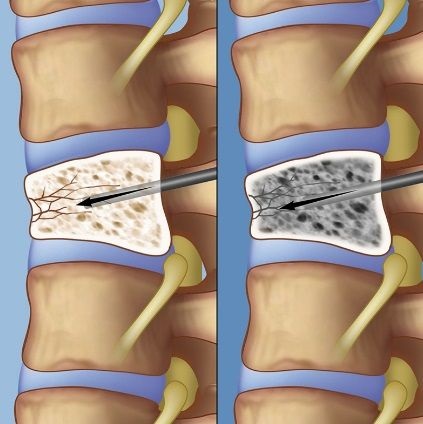
Вертебропластика и кифопластика достаточно безопасные методы лечения гемангиомы позвоночника, так как инъекция акрилового цемента проводится под местной анестезией и КТ (рентген) контролем и этот метод очень редко дает осложнения.
Алкоголизация гемангиомы - метод лечения, при котором спирт вводится в опухоль, что приводит к ее разрушению и уменьшению компрессии спинного мозга.
Хирургическое удаление опухоли, а также частей пораженной ткани может быть оправдано в некоторых случаях. Однако такое объемное хирургическое вмешательство обычно рекомендуется в качестве последнего варианта лечения гемангиомы позвоночника.
Гемангиома позвоночника - это доброкачественное состояние и обычно не приводит к каким-либо серьезным, выраженным симптомам. Тем не менее, рекомендуется не игнорировать какие-либо постоянные или повторяющиеся эпизоды боли в спине и онемение конечностей, а также обратиться за профессиональной медицинской консультацией для изучения их точной этиологии.
В большинстве случаев, гемангиома позвоночника вообще не мешает жизни. Сотни и тысячи поколений людей довольно мирно жили с этими сосудистыми опухолями и умерли в старости от других причин.
И только прогресс методов диагностической визуализации заставил людей осознать наличие таких проблем как гемангиома и попытаться принять какие-либо меры. Если опухоль маленькая и не вызывает никаких неприятных ощущений, тогда человеку не следует беспокоиться. Тем не менее, если есть гемангиома, то лучше не набирать лишний вес и не поднимать тяжести.
Гемангиома – это доброкачественная опухоль, клетки которой не трансформируются в онкологию. Развивается узел в местах скопления кровеносных сосудов. Новообразование растёт медленно и может самостоятельно исчезнуть, не оставляя следов. Поэтому удаление гемангиомы требуется в крайних случаях, когда у больного присутствует определённый дискомфорт.
Крупные образования сдавливают ближайшие ткани и нарушают работу органа, что влияет на самочувствие больного. Чаще болезнь формируется у детей в первые месяцы после рождения. У взрослых новообразования возникают редко. Выбор метода удаления гемангиомы зависит от медицинских показаний и патологического процесса, происходящего в больном участке. У каждого метода обнаруживаются плюсы и минусы, которые врач учитывает при выборе, исключая появление осложнений.
Когда стоит или не стоит удалять
Гемангиома – это сосудистый узел, формирующийся на коже, костной ткани и паренхиматозных органах. Болезнь считается врождённой, так как часто диагностируется у новорождённых в первые месяцы после рождения. Ребёнок может родиться уже с гемангиомой. Первый год жизни новообразование активно увеличивается. Затем в течение нескольких лет узел находится в спящем режиме. К 10 годам образование самостоятельно проходит без следа.
Заболевание носит доброкачественный характер. Но в процессе разрастания атипичные клетки постепенно разрушают здоровые ткани, что сопровождается нарушениями в функционировании органа. Поэтому гемангиому рекомендуется удалить, предотвращая развитие негативных последствий.
Распознать заболевание можно по форме узла и цвету. Новообразование формируется асимметричным, с ярко-красным оттенком. Возникает на коже, на слизистой и во внутренних слоях органа. Согласно строению различают указанные виды гемангиомы – капиллярный, кавернозный, капиллярно-кавернозный, клеточный и межмышечные.
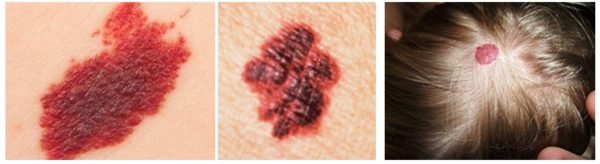
Опухоль удаляют по медицинским показаниям либо по причине косметического дискомфорта. При отсутствии активного роста и других сопутствующих признаков лечение не применяется – врачи предпочитают контролировать болезнь при помощи регулярных диагностических процедур. Срочное лечение требуется при наличии признаков:
- образование стремительно увеличивается в размерах и меняет цвет;
- присутствуют кровяные выделения и изъязвления на поверхности опухоли;
- узел расположен вблизи жизненно важных органов – лицевого нерва, в районе ушной раковины и т.д.;
- болезнь сопровождается внешними деформациями лица либо внутреннего органа;
- присутствует риск злокачественного перерождения болезни.
При подобных симптомов патологию полагается удалять. Но в отдельных случаях процедура запрещена:
- наличие острого заболевания, связанного с инфекцией;
- обострение хронической патологии;
- лихорадочное состояние неясной этиологии;
- гемангиома покрыта гнойными, экзематозными и другими подозрительными новообразованиями;
- болезни сердечной мышцы, почек или лёгкого.
Способы удаления узла:
- применение лекарственных препаратов;
- мекторальная или радикальная резекция;
- криодеструкция;
- лазерная терапия;
- электрокоагуляция;
- облучение гамма-лучами.
Метод лечения болезни врач подбирает согласно медицинским показаниям после проведения подробного обследования и оценки степени поражения организма.
Подготовка к удалению
Процесс подготовки зависит от метода процедуры. Перед проведением традиционной операции по удалению пациент направляется в лабораторию для сдачи крови на общий клинический анализ крови и мочи.

Выявляется свертываемость и группа с резусом крови, на ВИЧ с гепатитом и сифилис. Взрослым людям потребуется пройти флюорографию лёгких и электрокардиограмму сердца. Дополнительно рекомендуется консультация онколога, кардиолога, дерматолога или другого специалиста в зависимости от локализации узла. Требуется выявить возможные осложнения после местной анестезии или общего наркоза. Клиника может потребовать проведение дополнительных обследований, зависит от хирурга, проводящего удаление.
Процедуры криодеструкции, лазерной терапии, электрокоагуляции не требуют сложных диагностических мероприятий. Больному нужно сдать кровь и мочу на исследование показателей основных элементов, свертываемость и серьёзных патологий. Также потребуется взять заключение у терапевта или педиатра. Запрещается принимать антикоагулянты за 7 дней до операции.
Перед проведением любой процедуры запрещается кушать и пить воду за 12-16 часов. Операция проводится на пустой желудок и кишечник. Дополнительно производится порой очищение полости кишечника приёмом слабительного либо клизмы с физраствором. Непосредственно перед процедурой с пациентом беседуют хирург и анестезиолог.
Полостная операция
Хирургическое удаление гемангиомы применяется в основном при поражении внутренних органов – печени, почек, лёгких и т.д. Иссечение атипичных клеток проводят с захватом здоровых тканей до 15-20 мм. Если образование больших размеров, назначается лечение для уменьшения размеров. Пациенту подбираются лекарственные препараты и курсы облучения гамма-лучами.
Хирургически удаляют небольшие узелки, образованные в местах регулярного механического травмирования – на спине, в подмышечной впадине, на ступне, руке и т.д. Процедура производится под общим наркозом из-за болезненного процесса. После удаления больному требуется медицинский уход. Полученные биологические образцы отправляют в лабораторию для гистологического изучения.
Минусом операции считается болезненность проведения и остаточные глубокие шрамы, требующие дополнительной косметической коррекции. Поэтому применяют метод при новообразованиях, расположенных в закрытых местах и внутренних органов.

Преимуществом способа является радикальный эффект удаления, т.е. опухоль иссекается полностью, предотвращая рецидив болезни.
Операция проводится в основном у взрослых людей при диагнозе приобретенной гемангиомы с подозрением на онкологию. При детских опухолях метод используется редко. У ребёнка узел иссекается более щадящим способом.
Перед проведением проводится тщательное обследование с учётом возможных осложнений и последствий. Реабилитация больного проходит под медицинским контролем, чтобы выявить на ранних сроках негативные последствия.
Иссечение гемангиомы при помощи криодеструкции
Криодеструкция заключается в замораживающем воздействии на опухоль жидким азотом. Используется при небольших размерах до 20 мм – так предотвращается образование глубоких шрамов после операции.
Процедура длится несколько минут – атипичные летки замораживаются жидким азотом под низкой температурой, приводя к разрушению больной ткани. В течение короткого промежутка времени на месте узла образуется здоровый слой кожи. Для положительного результата проводят 1-3 сеанса с интервалом в 2-3 дня.
Место оперативного вмешательства впоследствии обрабатывается раствором перманганата калия. Проводить процедуру допустимо амбулаторно, т.к. нет болезненных ощущений и кровопотери. Ребёнок или взрослый после операции уходит домой. Пациенту не требуется проходить кучу многочисленных диагностических мероприятий, что ускоряет выздоровление.
Метод не применяется для лечения опухоли на позвоночнике и вблизи жизненно важных органов. Вполне подходит для терапии новообразования на лице и других видимых участках.
Проведение процедуры у детей требует особого подхода и специальных условий, чтобы избежать неприятных последствий:
- время воздействия по гемангиоме жидким азотом не должно превышать 30 секунд;
- на слизистой узел иссекается не более 15 секунд;
- множественное образование узелков можно удалять за один сеанс, но общая площадь воздействия не должна быть больше 10 см2;
- в зоне промежности и ягодиц максимальная площадь иссечения составляет 5 см2;
- глубокое поражение органа требует проведения ряда курсов, чтобы избежать травмирования и отёков – временной интервал между сеансами составляет 2-3 недели;
- процесс криодеструкции начинается с периферической области, постепенно смещаясь к центру патологии.
Место воздействия жидкого азота в течение 2-3 дней приобретает отёчность. Особенно это заметно в области век, губы, на слизистых. На четвёртый день разрушенный сосуд покрывается корочкой, под которой начинает формироваться здоровый слой эпителия. Полностью кожный покров восстанавливается до месяца.
Криодеструкция отличается высоким процентом полного выздоровления (более 95%) и минимальным травмированием кожи. После удаления практически не остаётся рубцов. Шрам остаётся при лечении узла с глубоким разрастанием. Осложнения процедурного вмешательства диагностируется в единичных случаях.
Для терапии кавернозной и комбинированной гемангиомы методом криодеструкции предварительно назначают процедуры СВЧ-терапии. Проведённые курсы увеличивают шансы на благоприятный прогноз операции по удалению глубокой опухоли. Сочетание двух методов сохраняет целостность мышц и контур лица без травмирования лицевого нерва, позволяет избежать кровоточивости узла. Разрешается использовать для лечения патологии у грудничков.
Лазерная терапия
Лазерное удаление гемангиомы применяется в последние 20 лет довольно часто. Метод считается эффективным и щадящим. Проводится процедура в основном в частных медицинских центрах. Разрешается детям и взрослым.
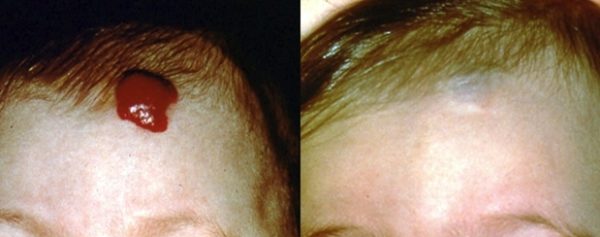
Процедура показывает плюсы:
- во время удаления отсутствует болевой синдром – пациент ощущает только слабое жжение;
- длительность операции занимает несколько минут;
- опухоль удаляется за один сеанс;
- точечное воздействие не оставляет следов и шрамов;
- процесс не требует общего наркоза, достаточно местной анестезии;
- возможно убрать новообразование на лице и слизистой – на губе, языке, голове и т.д.
Недостатком считается невозможность воздействия на уплотнения с большой площадью поражения и цена процедуры. К минусам относится противопоказание проводить новорождённым детям.
Дозировку, время сеанса и количество курса врач рассчитывает индивидуально для каждого пациента. Учитывается возраст и самочувствие больного, а также патологические процессы заболевания. Если требуется провести более 3 сеансов, интервал между ними составляет 1 месяц.
Удалить новообразование в области позвоночника не получится из-за глубокого разрастания. Лазерный луч проникает в ткани до 4 мм, что недостаточно для лечения глубоких опухолей. Применяют метод в основном для терапии капиллярной гемангиомы.
После удаления на месте узла образуется плотная корочка, которая самостоятельно исчезает через 2-3 недели. На месте поражения восстанавливается здоровый слой дермы.
Склерозирующая терапия патологии
Склеротерапия подходит, если опухоль появилась в труднодоступном месте, и обладает крупными размерами. Также метод эффективен для лечения узла в области ушной раковины или в полости рта.
Раньше в виде склерозанта использовался этиловый спирт, вводимый специальной тонкой иглой в полость гемангиомы. Последние 15-20 лет вводят этоксисклерол или фибро-вейн, которые разрушают структуру узла. В течение 7 дней на месте патологии будет отёчность, постепенно рассасываясь.
Минусом процедуры является болезненность, поэтому не применяется для лечения детей. Пациенту для купирования болевого синдрома могут назначить курс обезболивающих. Также требуется провести несколько процедур, чтобы разрушить все атипичные клетки.
Электрокоагуляция
Удаление гемангиомы в труднодоступных местах при помощи электрокоагуляции применяется достаточно часто. Коагуляция – это прижигание больного участка высокочастотным импульсивным электрическим током. Во время процедуры ткани нагреваются и клетки разрушаются. Радиоволновым методом нужно воздействовать на мягкие ткани узла, чтобы спровоцировать их гибель. Используется специальный аппарат – Сургитрон.
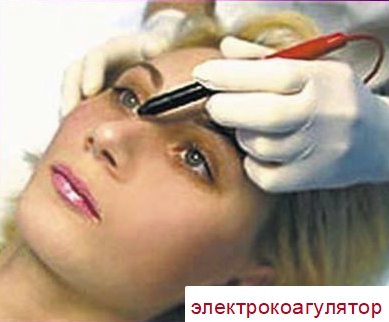
После прижигания мертвые ткани отпадают, и начинается процесс восстановления кожного покрова. Применяют процедуру в основном у взрослых людей, т.к. присутствует определённая болезненность. Процесс отличается точечным воздействием на опухоль, но используют его редко. На месте узла после иссечения остаётся глубокий шрам, убираемый методом косметической корректировки.
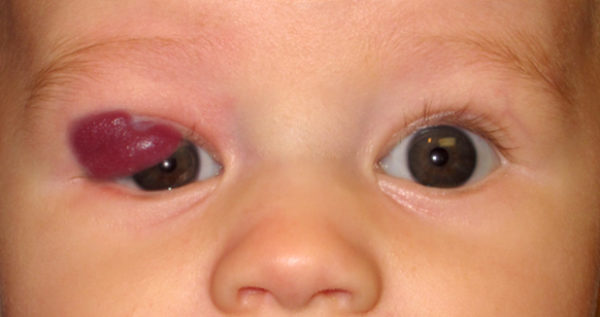
Рентгенотерапия в лечении патологии
Болезнь можно вылечить при помощи рентгеновских лучей, способных разрушать атипичную структуру. Применяют метод у детей от 3 до 8 месяцев, когда патологические ткани чувствительно реагируют на радиоактивное воздействие лучей. В более зрелом возрасте рентгенотерапия используется редко. Происхождение опухоли носит доброкачественный характер, но рентгеновское влияние способно вызвать перерождение в онкологию.
Процедура заключается в дозированном воздействии рентгеновских лучей на больной участок с определённым временным интервалом. Суточная доза и курс терапии подбирается лечащим врачом индивидуально. Влияет расположение и патологические параметры болезни. У операции есть ряд побочных эффектов, которые могут вызвать ухудшение в самочувствии больного и спровоцировать тяжёлые осложнения в процессе развития узла. Поэтому используют данный способ только тогда, когда предыдущие не дали должного эффекта.
Показанием для проведения считается расположение в области глаза и пространства за ним. Также могут использовать для иссечения большой площади поражения. Курс облучения прекращается при отсутствии роста больных клеток и смене цвета на более бледный оттенок – это говорит о начале инволюции патологического процесса.
Восстановление и возможные последствия болезни
После каждого метода по иссечению гемангиомы нужна процедура реабилитации. Оставшийся шрам требует специального ухода и контроля со стороны лечащего врача, чтобы предотвратить развитие опасных симптомов. Криодеструкция, склеротерапия и радиоволновая терапия характеризуются небольшим рубцом, который заживает самостоятельно. Лазер и электрокоагуляция оставляют участок с формированием плотной корочки, способной также самостоятельно пройти при восстановлении кожного покрова.
Нельзя обрабатывать прооперированный участок йодом, спиртом, перекисью водорода и другими средствами, содержащими в составе кислоты. Рекомендуется использовать на этом период мази с эффектом смягчения – левомиколевую или солкосериловую.
После полостной операции пациент находится под ежедневным наблюдением врача. Рану обрабатывают специальным антисептиком и осматривают состояние шва. Нити удаляют через 1,5-2 недели. Затем за раной придётся ухаживать дома по рекомендации врача.
После удаления не стоит гулять под прямыми солнечными лучами в течение длительного времени. Запрещается принимать горячие ванны и визиты в баню. Разрешается использовать тёплый душ. Требуется специальная диета, обогащенная растительной клетчаткой.
Лечение патологии дома
Маленькие уплотнения на поверхностных слоях дермы разрешается удалять в домашних условиях. Для этого используют чайный гриб и медный купорос.
Компресс из гриба прикладывают к больному участку и фиксируют на 24 часа. После этого снимают и делают новый. Процедуру повторять ежедневно до полного исчезновения узла.
Раствор медного купороса готовится из расчёта 1 ст.л. на небольшое количество воды. Полученную смесь втирают в уплотнение. Курс длится 10 дней.
Перед использованием методов народной медицины стоит проконсультироваться с лечащим врачом. Это позволит избежать серьёзных последствий.
Читайте также:


