Мрт при переломах 5 шейного позвонка
Видны ли на МРТ переломы?
Магнитно-резонансная томография базируется на свойствах магнитного поля. Под воздействием последнего изменяется движение атомов водорода, которые входят в молекулы воды и в разном количестве присутствуют во всех тканях организма. Аппарат улавливает импульсы от возбужденных протонов и преобразует их в изображение. В результате получают послойные снимки исследуемой области, на которых хорошо просматриваются ткани с разным содержание жидкости.
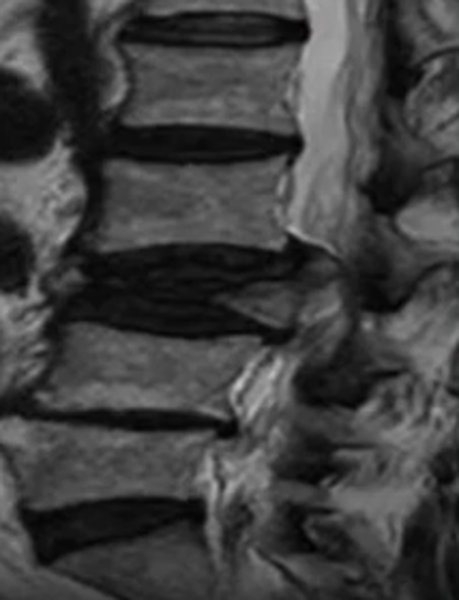
Осложненный компрессионно-оскольчатый перелом тела позвонка в грудном отделе на МРТ
На срезах можно увидеть хрящи, связки, мышцы. Применение специальных последовательностей позволяет изучить сосуды, нервные волокна, головной и спинной мозг, лимфатические структуры. Существенным недостатком метода является его низкая информативность относительно состояния костной ткани. МР-сканирование плохо отображает участки с малым содержание влаги.
Покажет ли МРТ перелом, зависит от структуры поврежденной кости. Врач может заподозрить деструкцию по характерным признакам. Например, о скрытом переломе будет говорить отек костного мозга. При этом результаты рентгена могут не показать повреждение.
С целью первичной диагностики нарушений целостности костей магнитно-резонансная томография не применяется как ведущий метод по следующим причинам:
- вся процедура занимает продолжительное время;
- требует специального оборудования, которое есть лишь в некоторых медучреждениях;
- процедура дорогостоящая;
- дает мало информации о состоянии костной ткани.
Травматолог может назначить МРТ перелома при яркой неврологической симптоматике. МР-сканирование даст подробную информацию о состоянии окружающих мягких тканей. Метод незаменим при подозрениях на травмы позвоночника. Он поможет выявить ущемление нервных корешков, сужение спинномозгового канала, опухолевые образования в костной ткани позвонков, которые могут быть истинной причиной травмы.
В некоторых случаях МР-сканирование дает наиболее точную информацию по сравнению с другими методами (при рентген-негативных, субхондральных переломах и пр.). Отдельные программы помогают судить о давности перелом (режим жироподавления и др.).
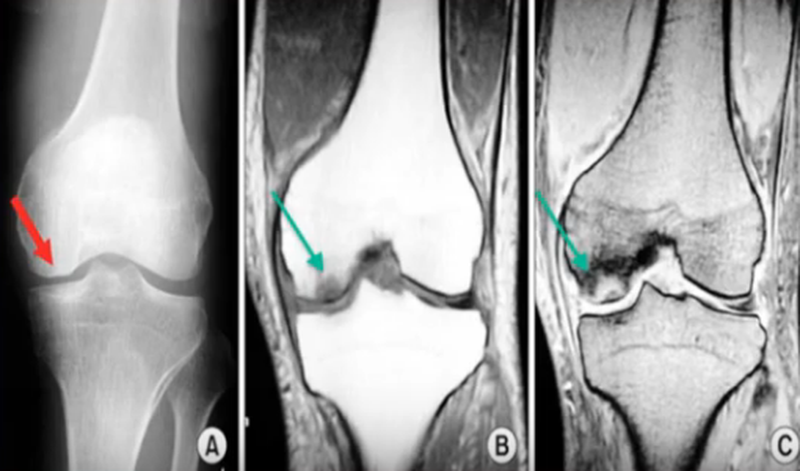
Субхондральный перелом на рентгенографии (А), КТ (В) и при МР-сканировании (С), указан стрелками
Как проходит МРТ при переломах?
- штифтов, пластин, спиц;
- эндопротезов;
- кардиостимулятора;
- инсулиновой помпы;
- кровоостанавливающих клипс;
- стентов в сосудах и т.п.
Присутствие электроники — противопоказание для проведения сканирования. Чтобы пройти обследование при наличии металлических конструкций, необходимо предоставить паспорт на имплант, с описанием материала, из которого он изготовлен. Документ можно взять в клинике, где ранее проводили операцию.
Относительными противопоказаниями для МРТ являются первый триместр беременности, клаустрофобия, вес больного более 120 кг. Женщинам в положении исследование проводят после согласования с акушером-гинекологом. Пациентам с лишним весом и боязнью замкнутого пространства диагностику осуществляют на аппаратах открытого типа.
Если у человека есть трудности с сохранением неподвижности (например, из-за неврологической симптоматики или острой боли), МР-сканирование проводят под седацией или наркозом.
Пациентам, способным передвигаться самостоятельно или с помощью близких, исследование проводят в стандартном порядке:
- подготовка. Больной приходит в клинику за 5-10 минут до назначенного времени, заполняет документы. После консультации с рентгенологом пациента проводят в раздевалку. Здесь нужно оставить украшения, одежду с металлическими элементами, электронные приборы;
- сканирование. Лаборант проводит больного в диагностический кабинет, помогает лечь на платформу томографа, подкладывает валики для удобства, предлагает наушники, фиксирует тело. Рентген-техник выходит в кабинет, расположенный за стеклянной стеной/окном, откуда контролирует весь ход процедуры. Врач напоминает больному о необходимости лежать неподвижно и включает аппарат. Исследование длится 20-25 минут;
- результаты. После МРТ пациент получает заключение рентгенолога в письменном виде и цифровой носитель со сканами исследуемой области. Врач дает краткие пояснения относительно результатов процедуры.
Заключение МРТ необходимо предоставить Вашему доктору — травматологу или ортопеду. Только лечащий врач имеет право устанавливать диагноз и назначать лечение.
МРТ или КТ при переломе?
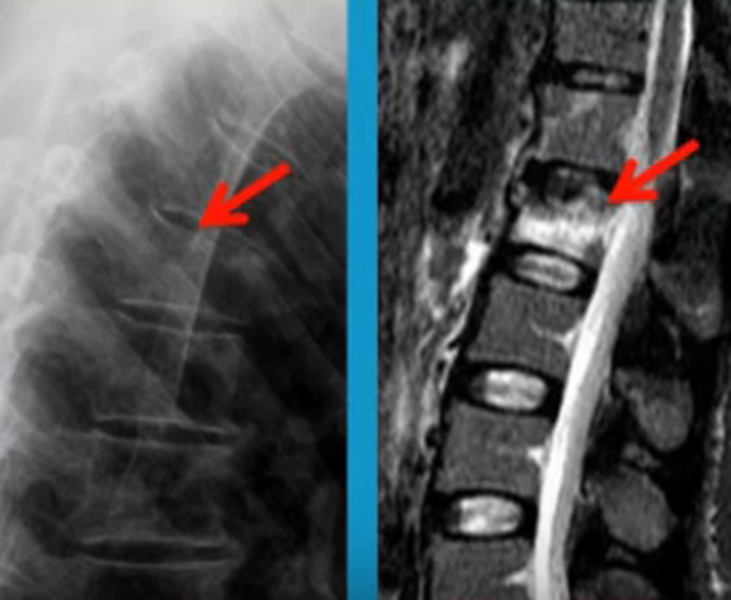
Перелом позвоночника (указан стрелками) на рентгене (слева) и при МР-сканировании (справа)
Компьютерная томография — это усовершенствованный вид рентгенографии. Отличие заключается в том, что КТ-аппарат делает множество снимков в аксиальной плоскости послойно, тогда как обычный рентген дает лишь суммарные изображения всей области интереса. Результаты КТ более информативны в плане диагностики переломов. Метод реагирует и отражает минимальное изменение плотности костной ткани. Недостатками КТ являются:
- лучевая нагрузка;
- ограниченная кратность проведений (не более 2 раз за год);
- противопоказания (нельзя делать беременным и детям, есть ограничения по применению контраста).
Метод активно используют для экстренной диагностики переломов, когда врачам необходимо точно и срочно оценить клиническую ситуацию, чтобы оказать пациенту помощь.
МРТ не подразумевает лучевой нагрузки. Метод используют в комплексной диагностике посттравматических состояний, для изучения мягкотканных структур. МР-сканирование может пригодиться при переломе, если:
- пациент — это ребенок или беременная женщина;
- больной уже проходил лучевую диагностику или терапию и есть риск передозировки нагрузки во время очередного КТ или рентгена;
- деформация поврежденной кости влияет на целостность мягких тканей;
- есть подозрения на компрессию сосудов или нервных волокон;
- врач предполагает, что перелом является следствием не травмы, а структурных нарушений в кости.
При отсутствии противопоказаний методом выбора для диагностики переломов считается КТ.

Томография

МРТ всего тела

МРТ с пластиной в голове

МРТ позвоночника

МРТ недорого

Рентгенограмма. Подвывих в шейном отделе позвоночника. Цветовая обработка изображения.
Половина всех случаев переломов позвоночника приходится на шейный отдел. Многие травмы шейного отдела позвоночника угрожают жизни пациента для жизни пациента. Поэтому они требуют неотложных мероприятий.
Классификация
Переломы верхнешейного отдела:
- перелом кольца С1, вызванный падением
- боковое смещение боковых масс свыше 7 мм, разрыв поперечной связки и нестабильность

Перелом С1 Джефферсона. Рентгенография через открытый рот. С обеих сторон расширено расстояние от нижних площадок ножек С2 до боковых масс С1. Боковые массы С1 смещены латерально и перестают быть в линию с боковыми массами С1.
Перелом зуба может симулировать аномалия развития, известная как третий мыщелок.

аномалия развития – третий мыщелок
- в сагиттальной плоскости: передне-заднее расстояние больше 4 мм, что обусловлено повреждением поперечной связки
- ротационная: асимметрия зубовидного отростка по отношению к боковым массам С1 и уменьшение расстояния в суставах между боковыми массами С1 и С2
Переломы зубовидного отростка:
- Тип I – выше основания отростка (встречаются редко, стабильны)
- Тип II – в основании отростка (обычно нестабильны). У детей до 6 лет эпифизарная линия может напоминать перелом.
- Тип III – распространение перелома на тело

Перелом С2. Рентгенограмма в боковой проекции. Кольцо незамкнуто вследствие смещения зубовидного отростка назад.
Перелом повешенного (нестабильны)
- Травматический спондилолистез С2-С3
- Перелом обеих ножек С2 со смещением тела С2 на С3

Переломы нижнешейного отдела:
По сгибательному механизму
- Компрессионный перелом тел позвонков
- Повреждение
Все диагностические исследования проводятся после иммобилизации и первичного клинического обследования. Показаниям к лучевой диагностике служат боли, неврологическая симптоматика, сопутствующая травма головы и дизориентированность пациента. Выявление у пациента плегии и полного выпадения чувствительности, либо выявление синдрома Броун-Секара указывает на тяжелое повреждение спинного мозга костными элементами.
Обследование начинается со стандартной рентгенографии в 3 проекциях – боковой, передне-задней (прямой) и через рот.

Схема. Ход рентгеновского луча и расположение кассеты с пленкой при снимке через рот.
Если пациент находится в бессознательном состоянии, то рентгенография через рот невыполнима и заменяется КТ.
КТ является методом выбора для оценки костного повреждения. Однако более полную информацию о состоянии спинного мозга даёт МРТ.

КТ. Перелом тела С2 (красные стрелки).
Особую категорию составляют пациенты, у которых, несмотря на наличие неврологической симптоматики, не выявляется изменений при рентгенографии или КТ. Число таких пациентов составляет около 10%. Среди различных механизмов подобных травм наиболее вероятна кратковременная компрессия спинного мозга задней продольной связкой и дисками, либо, жёлтой связкой и пластиной дуги. Посколько резкие сгибания и разгибания наблюдаются при высокой подвижности в сегментах, такие травмы более вероятны в шейном отделе позвоночника. Спондилолиз усугубляет эту ситуацию, приводя к центральному синдрому спинного мозга. В этих случаях необходимой является МРТ позвоночника. Характерными находками, которые мы часто видим при травмах при МРТ в СПб, являются отёк спинного мозга и гематома, причём последняя при МРТ позвоночника плохим прогностическим фактором в отношении восстановления неврологического дефицита. К наиболее тяжелым осложнениям шейной травмы относится расслоение магистральных артерий, определяемое по МРТ, МРА или КТ и КТА. В высоком поле такой вид травм лучше виден чем в открытом МРТ. МРТ СПб позволяет выбирать место МРТ, однако, острая травма шейного отдела позвоночника требует высокоспециализированного нейрохирургического отделения

МРТ шейного отдела позвоночника. Острая травма. Компрессия спинного мозга, отек и контузия. Сагиттальная Т2-взвешенная МРТ.

МРТ шейного отдела позвоночника. Аксиальная Т2-взвешенная МРТ. Кровоизлияние в спинной мозг.

МРТ шейного отдела позвоночника. Т2-взвешенная сагитальная МРТ. Острая травма с повреждением задних элементов позвонков и отеком спинного мозга.

МРТ шейного отдела позвоночника. Острая травма. Отёк спинного мозга. Сагиттальная Т2-взвешенная МРТ.

Что лучше сделать - МРТ или КТ - при переломе позвоночника? Давайте разберемся в этом вопросе. Перелом позвоночника - это нарушение анатомической целостности костей. В медицине все повреждения позвоночника принято подразделять на: закрытые осложненные, закрытые неосложненные, открытые с повреждением кожного покрова. Закрытые повреждения спины в свою очередь подразделяются на:
- ушибы;
- растяжения и разрывы связок;
- повреждения дисков;
- подвывихи и вывихи;
- переломы позвоночника (компрессионные, оскольчатые, отрывные, вертикальные, горизонтальные);
- переломовывихи.
Содержание статьи:
- Компрессионный перелом позвоночника на МРТ
- Симптомы перелома позвоночника
- Диагностика перелома позвоночника
- КТ или МРТ при переломе позвоночника?
- Как сделать МРТ при переломе позвоночника?
Компрессионный перелом позвоночника на МРТ
Компрессионный перелом позвоночника - это травма, которая встречается достаточно часто. Возникает перелом при одновременном сгибании и сжатии позвоночника. Значительное давление на переднюю часть позвонка приводит к его сплющиванию и клиновидной деформации. При значительном снижении толщины позвонка происходит давление на спинной мозг с развитием острой боли. Чаще всего компрессионные переломы возникают в области грудно-поясничного перехода при падении, ДТП, травмах на производстве, гололедных травмах. Связано это с тем, что на этот отдел спины приходится наибольшее воздействие векторной силы.
У пожилых людей компрессионные переломы позвоночника могут возникнуть даже при незначительных травмах. Объясняется это в первую очередь тем, что с возрастом от остеопороза страдает костная ткань позвоночника. Кости становятся хрупкими из-за малого содержания кальция в своей структуре. У возрастных пациентов такие переломы нередко протекают как немые, то есть они никак себя не проявляют и обнаруживаются случайно при рентгенографии, КТ или МРТ позвоночника.
Неосложненные переломы можно разделить на несколько степеней в зависимости от того, насколько сплющен позвонок:
- первая степень - деформация позвонка на уровне 15%;
- вторая степень - деформация позвонка на уровне 15% -25%;
- третья степень - деформация позвонка на уровне 25%- 50%;
- четвертая степень - деформация позвонка на уровне более 50%.
Симптомы перелома позвоночника
Переломы могут проявляться различной симптоматикой:
- выраженный болевой синдром в спине (боль носит постоянный характер и усиливается при движении);
- тупая, но терпимая боль в спине;
- двигательные нарушения ниже зоны перелома, обусловленные болью, а также нарушением анатомического строения позвоночника и прилегающих мышц;
- видимая трансформация пораженного отдела позвоночника;
- нарушения функции органов малого таза;
- нарушения чувствительности в конечностях.
| Услуга | Цена по Прайсу | Цена по Скидке Ночью | Цена по Скидке Днем |
|---|---|---|---|
| с 23.00 до 8.00 | с 8.00 до 23.00 | ||
| МРТ шейного отдела позвоночника | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ грудного отдела позвоночника | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ пояснично-крестцового отдела позвоночника | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ краниовертебрального перехода | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ крестцово-подвздошных сочленений | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ копчика (МРТ крестцово-копчикового отдела) | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ шейно-грудного отдела позвоночника | 6600 руб. | 4800 руб. | 5800 руб. |
| МРТ трех отделов позвоночника (МРТ шейного, грудного и пояснично-крестцового отделов) | 9900 руб. | 6500 руб. | 8700 руб. |
| МРТ всего позвоночника / МРТ спины | 9900 руб. | 6500 руб. | 8700 руб. |
| МРТ центральной нервной системы (МРТ головного мозга, МРТ шейного, грудного и пояснично-крестцового отделов) | 13200 руб. | 8900 руб. | 11600 руб. |
| Прием врача невролога | 1100 руб. | бесплатный после МРТ | бесплатный после МРТ |
Признаки перелома позвоночника на МРТ
Первым обследованием после травмы позвоночника скорее всего будет рентген. Если врач на рентгене позвоночника увидит деформацию тела позвонка, тогда пациента направят на МРТ позвоночника. Магнитно-резонансная томография наглядно покажет, имеется ли острый перелом позвоночника, или же врач имеет дело со старым переломом, который произошел в прошлом.
Типичным признаком компрессионного перелома на МРТ будет изменение формы площадки тела позвонка. При переломе позвоночника врач на МРТ снимках четко будет видеть:
- деформацию тел позвонков, их характер и распространенность на структуру;
- по интенсивности МР-сигнала рентгенолог сможет понять стадию перелома - острая она или застарелая.
Первичный прием
НЕВРОЛОГА
ВСЕГО 1100 рублей!
(подробнее о ценах ниже )
КТ или МРТ при переломе позвоночника?
На сегодняшний день существует 4 основных способа аппаратной диагностики позвоночника: МРТ, КТ, УЗИ и рентгенография. Провести качественное всестороннее исследование структур спины с помощью рентгенографии невозможно. Она дает слишком мало информации о мягких тканях и сосудах. Компьютерная томография является усовершенствованным видом рентгена с более высокой степенью детализации. КТ снимки очень информативны, когда врачам нужно оценить состояние костных структур скелета. К сожалению, компьютерная томография в связи с лучевой нагрузкой на организм подходит не всем пациентам (например, детям, беременным женщинам), и часто ее делать нельзя из-за угрозы превысить допустимую дозу облучения. МРТ позвоночника, напротив, общедоступный и абсолютно безопасный вид исследования. Она дает возможность всесторонней диагностики хрящей, мягких тканей и сосудов позвоночника. Вместо использования опасных рентгеновских лучей данный вид сканирования применяет безвредную силу магнитного поля.
Поскольку при клинической картине в переломе позвоночника врачи первоначально подозревают повреждения костей, первичным обследованием пациенту, если нет противопоказаний, скорее всего назначат КТ или рентгенографию. Именно эти виды диагностики лучше всего отображают состояние костных структур. Кроме того, компьютерная томография и рентген - это очень быстрые исследования. Длительность сеанса сканирования составляет всего 3-7 минут в отличие от МРТ, которая потребует 15-30 минут. Если пациент поступил по скорой помощи, и травматологам нужно срочно получить данные о повреждениях, КТ или рентген могут оперативно дать всю необходимую базовую информацию. МРТ при переломе позвоночника является уточняющим методом диагностики. Если результаты рентгена или КТ показывают повреждения не только костей, но и соседних мягких тканей (хрящи, мышцы, стенки сосудов, нервные окончания, внутренние органы), или есть угроза травмы спинного мозга, врач обязательно должен назначить сделать магнитно-резонансную томографию позвоночника.
Болезни позвоночника – причины самых разнообразных болевых синдромов. Диагноз ясен, если боль в шее или спине сопряжена с подъемом тяжести или неловким поворотом головы или появилась после автомобильной аварии. Трудности возникают, когда боль удалена от ее источника: так бывает при корешковой (сдавление корешков спинномозговых нервов) и отраженной боли.
В ряде случаев такие, подчас труднообъяснимые, жалобы, как головная боль, боль в руках, лице, околоушной области, расстройства зрения и головокружение, вызваны поражением шейного отдела позвоночника.
Во избежание ошибок при подобных жалобах всегда нужно исключить болезнь позвоночника.
Данное заболевание представляет собой дегенеративно-дистрофические изменения дисков с наличием костно-компенсаторной реакции в виде остеофитов. Обычно поражаются межпозвоночные диски С5/6 и С6/7. Дегенерация межпозвоночных дисков вызывает вторичные изменения межпозвоночных суставов, что, в свою очередь, приводит к сужению межпозвоночных отверстий и сдавлеванию спинномозговых корешков.
| Дистрофические изменения шейного отдела позвоночника (остеохондроз); признаки деформирующего спондилоза на уровне С5-С7 сегментов, пролабирование С5/6, С6/7 дисков. | Острая стадия – неоднородное повышение интенсивности МР-сигнала от межпозвонкового диска в сочетании с отеком губчатого вещества, прилежащего к смежным замыкательным пластинкам тел позвонков. |
 |  |
Основной источник боли при остеоартрозе – межпозвоночные суставы. Их поражение является причиной миофасциальной боли, острой кривошеи, выраженного ограничения движений.
норма спондилоартроз II ст.
Основными из причин радикулопатии и миелопатии являются грыжи межпозвоночных дисков и остеофиты, которые также могут вызывать воспалительный процесс в эпидуральном пространстве и на наружной поверхности твёрдой мозговой оболочки спинного мозга (эпидурит). Грыжи межпозвоночных дисков обычно возникают в нижнешейном отделе позвоночника: обычно страдают межпозвоночные диски С5/6 и С6/7.
Дистрофические изменения шейного отдела позвоночника (остеохондроз); пролабирование С5/6, С6/7 дисков.

Медианно-левосторонняя экструзия диска С6/7

Задний остеофит тела С5 позвонка. Переднебоковые остеофиты в виде скоб тел С6-С7 позвонков.

Стеноз позвоночного канала; остеохондроз, спондилоартроз.

Очаговая миелопатия на уровне С4/5.

Шейный отдел позвоночника чаще подвергается так называемой хлыстовой травме, возникающей при автомобильных авариях. Для хлыстовой травмы позвоночника характерны повреждения связок межпозвоночных суставов и переломы суставных отростков позвонков. Кроме травматических встречаются также и патологические переломы позвонков, как последствия остеопороза или миеломной болезни. Причиной боли могут быть вывихи и подвывихи позвонков.
МРТ спины – один из основных методов диагностики вывихов ,подвывихов, травматических и патологических переломов позвонков. В отличие от рентгенографии, он позволяет увидеть не только изменение в костной структуре позвонка, но и оценить состояние межпозвонковых дисков, спинномозговых нервов, спинного мозга, а также окружающих мягких тканей.
Патологический перелом С3 позвонка.
Остеохондроз, деформирующий спондилоз.

Полный (сцепленный) передний вывих С3 позвонка

Передний вывих С6 позвонка

Остеомиелит С4-С5 позвонков


В шейном отделе позвоночника опухоли чаще носят метастатический характер. Больных беспокоят длительные, постоянные боли, которые беспокоят и днем, и ночью. В позвоночник чаще всего метастазируют рак молочной железы, предстательной железы и легкого и несколько реже – меланома, рак почки и рак щитовидной железы.



Экстрадуральное мелкое объемное образование задних отделов позвоночного канала

Интрадуральное экстрамедуллярное объемное образование на уровне С6 позвонка

Экстрадуральное объемное образование на уровне С6-С7 сегмента

Интрамедуллярная опухоль на уровне С1-С6; остеохондроз; полисегментарные экструзии (грыжи) дисков.
Вариант аномалии Денди-Уокера.

Применение контрастирования дополнительно к стандартному МРТ исследованию позволяет более четко визуализировать выявленные изменения, проводить достоверную дифференциальную диагностику объемных образований и других заболеваний этой области.





Мальформация – ассимиляция С1, затылочной кости, зубовидного отростка С2 позвонка; стеноз большого затылочного отверстия; очаговая миелопатия.

Частичная конкресценция (сращение) С3-С4 позвонков

Гидросирингомиелия. Аномалия Арнольда-Киари.

То многочисленное количество разнообразных жалоб, которые приводят пациентов к врачу, могут быть проявлением патологических изменений шейного отдела позвоночника. Среди разнообразных методов обследования, помогающих клиницисту достоверно поставить топический диагноз, в настоящее время главенствующую роль занимает современный метод – МРТ исследование.
МРТ является незаменимым методом оценки показаний к терапевтическому либо хирургическому лечению большинства заболеваний позвоночника, а также контроля эффективности выбранного лечения, расширяя информационное поле проблемы качества движения, обеспечивая диагностический поиск всех звеньев, ее обеспечивающих.
Читайте также:


