Нейрохирург и протрузия позвоночника
На вопросы отвечает нейрохирург Европейского медицинского центра, к.м.н. Гайтан Алексей.
1. Нужно ли оперировать грыжу (протрузию) межпозвоночного диска? Все ли грыжи оперируются?
Грыжи и протрузии межпозвоночных дисков встречаются достаточно часто, но не все больные нуждаются в хирургическом лечении. Этот вопрос нужно рассматривать и решать индивидуально с каждым пациентом. Прежде всего важна клиническая картина заболевания и состояние больного! Кроме того важно оценить, каких размеров грыжа (протрузия), как она расположена, на какие структуры воздействует, размер позвоночного канала и т.д. В любом случае необходима консультация нейрохирурга. Только специалист может решить вопрос о показаниях к операции.
2. Когда нужно оперировать грыжу диска?
Как правило, основным показанием к операции служит прогрессирующая неврологическая симптоматика. Это может быть болевой синдром, устойчивый к консервативному лечению в течение 5-8 недель. Операция может понадобиться и в более ранние сроки, если сильные боли в ноге не снимаются современными лекарствами, фасеточными и неврональными блоками. Также показанием к хирургическому лечению является прогрессирующая слабость в ноге (чаще сгибателей и разгибателей стопы).
Появившиеся нарушения функций тазовых органов (нарушение контроля за мочеиспусканием и дефекацией), слабость в ногах и снижение чувствительности в аногенитальной зоне при наличии грыжи диска являются показанием для незамедлительного хирургического лечения. Все современные технологии медикаментозных блокад и малоинвазивного микрохирургического и эндоскопического лечения больных с грыжами дисков представлены в нашей клинике.
3. Что такое протрузия межпозвоночного диска?
Это выпячивание межпозвоночного диска (пульпозного ядра) без разрыва фиброзного кольца. Дальнейшее прогрессирование заболевания приводит к тому, что дегенерированное пульпозное ядро разрывает фиброзное кольцо. Развивается экструзия и секвестрация, с выпадение фрагментов грыжи в спинно-мозговой канал. На этапе протрузии межпозвоночный возможно использование малоинвазивных технологий. За последние годы появились эффективные методики, в частности, применяемая в нашей клинике холодноплазменная нуклеопластика, которая позволяет через прокол кожи, без разреза, под рентгенологическим контролем произвести процедуру воздействия на диск с помощью специального электрода с температурой на кончике около 75 град.
4. Чем опасна протрузия межпозвоночного диска?
Во-первых, протрузия диска часто вызывает боль в поясничном отделе позвоночника, устойчивую к консервативному лечению.Во-вторых, протрузия диска зачастую увеличивается со временем. Через 3-5 лет без должного лечения и несоблюдения ортопедического режима на месте протрузии обнаруживается уже грыжа диска в виде экструзии и выпадения секвестра. При наличии у пациента протрузии диска в настоящее время может выполняться операция: холодноплазменная нуклеопластика.
5. Что такое стеноз позвоночного канала? Чем он опасен и что нужно делать, если на МРТ (КТ) поставили такой диагноз?
Стеноз – это сужение позвоночного канала. Позвоночный канал - это трубка диаметром в среднем 15 мм. Бывает врожденно широкий позвоночный канал до 20 мм. Обычно о стенозе (абсолютном) говорят при сужении позвоночного канала меньше 10 мм, об относительном стенозе - меньше 12 мм. Существует много причин стеноза. Это может быть врожденная особенность организма. Бывает также, что в результате дегенеративных процессов и травм позвоночника происходит увеличение объема и оссификация (окостенение) межпозвоночных дисков или суставов позвоночника. В результате чего происходит сужение позвоночного канала, то есть его стеноз.
6. Какие симптомы возникают при стенозе позвоночного канала?
Долгое время стеноз себя никак не проявляет. На определенном этапе (это индивидуально), у пациента появляются боли, разнообразные по интенсивности и месту возникновения. У некоторых пациентов начинает прогрессировать слабость в ногах, возможно похудение ног. Характерным клиническим признаком стеноза позвоночного канала является перемежающаяся хромота. С течением времени и прогрессированием заболевания пациент может преодолеть без остановки и отдыха все меньшее расстояние из-за развивающейся слабости в ногах.
7. Что нужно делать, если на МРТ (КТ) поставили такой диагноз?
В первую очередь нужно обратиться к специалисту, спинальному нейрохирургу. Нужно ли оперировать, когда и как - это решается индивидуально, но необходимо помнить и понимать, что главная задача операции - это приостановить прогрессирование слабости в ногах (ногах и руках, если это стеноз шейного отдела позвоночника). Болевой синдром также достаточно успешно лечится хирургическим путем. Очень часто пациенты приходят уже на костылях или их привозят в кресле-каталке. И в этой ситуации, как правило, удается помочь, но, к сожалению не всегда, особенно если слабость в ногах (или ногах и руках) была достаточно длительное время.
8. Что такое гемангиома тела позвонка? Чем она опасна и что нужно делать, если ее выявили на МРТ (КТ)?
Это доброкачественное сосудистое новообразование в теле позвонка. Чаще гемангиома встречается как случайная находка при проведении МРТ (КТ) по поводу грыж дисков, травм и т.д. Имеет значение в первую очередь размер гемангиомы, а также прогрессирование размера гемангиомы (делается МРТ через год, желательно на том же аппарате и смотрится, увеличилась она или нет). Если гемангиома достаточно большая (это оценивает специалист по МРТ (КТ) и спинальный нейрохирург), то позвонок, в котором она находится, может сломаться даже от незначительной нагрузки, и это может потребовать открытой операции по стабилизации позвоночника.
У гемангиомы есть еще один симптом. Это бывает не всегда, но при больших или растущих гемангиомах встречается достаточно часто. Это болевой синдром в позвонке. Как правило, это не очень сильная, но постоянная боль.
Если эта гемангиома больших размеров, то существует высокая степень риска перелома позвонка. В настоящее время появилась операция, которая делается через прокол кожи под рентгеновским контролем – вертебропластика, то есть введение в тело позвонка специального медицинского костного цемента, укрепляющего позвонок. Болевой синдром, как правило, проходит. Эта операция выполняется в нашей клинике.
9. Что такое остеопороз? Как он проявляется? Чем опасен и как его лечить?
Остеопороз - это заболевание, в результате которого костная ткань теряет свою плотность. Чаще всего он возникает у женщин после менопаузы. Нередко остеопороз встречается при постоянном приеме гормональных препаратов, например у пациентов с бронхиальной астмой или ревматическими заболеваниями. Проявляется остеопороз зачастую болью в костях (позвоночнике, руках, ногах). Осложнением остеопороза могут быть переломы костей конечностей и позвонков. Лечится остеопороз обычно эндокринологами и терапевтами, существуют препараты для его лечения и они назначаются специалистами. При переломе позвоночника на фоне остеопороза необходима консультация спинального нейрохирурга для решения вопроса о его лечении. Методика вертебропластики - введение через прокол кожи специального медицинского костного цемента - доказала свою высокую эффективность.
Остеохондроз позвоночника – главный провокатор развития дегенеративно-дистрофических изменений поясничных межпозвоночных дисков с формированием грыжи. На почве запущенного остеохондроза диск поясничного отдела (ПО) начинает утрачивать воду, испытывать дефицит в ценных питательных компонентах, вследствие чего он постепенно деформируется. Начальная степень такой деформации – протрузия.
Но, несмотря на пока еще незначительные изменения в межпозвоночном L-диске, ранний этап (предгрыжевый) для многих пациентов протекает довольно болезненно. Боли могут приобретать яркий и затяжной характер, плохо поддаваться консервативному лечению, в том числе обезболивающими препаратами. В этот начальный период нередко наряду с выраженным болевым синдромом нередко серьезно страдает биомеханика нижнего отдела позвоночника.
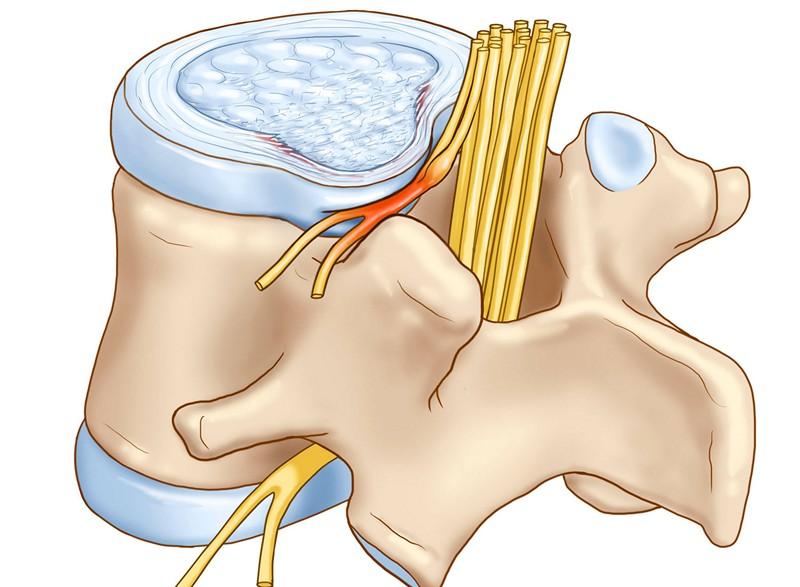
Выпячивание диска и давление на нервный корешок.
Что такое протрузия диска
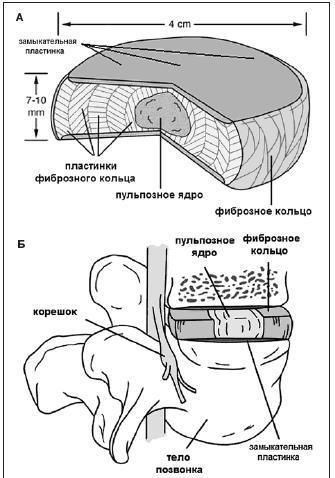
Протрузией называют осложнение последней стадии остеохондроза, которое характеризуется небольшим выбуханием контура межпозвоночного диска за пределы физиологических границ без разрыва фиброзного кольца. Чтобы лучше представлять, о чем идет речь, ознакомьтесь с представленной далее информацией, включающей сведения по строению и функциям дисков поясничного отдела позвоночника.
-
Поясничный отдел состоит из 5 (реже 6) крупных позвонков. В пространствах между каждой парой соседних позвонков находятся эластичные фиброзно-хрящевые прокладки, в медицине именуемые межпозвоночными дисками. В буквенно-цифровом варианте каждый сегмент, где находится диск, представлен следующими названиями: L1- L2, L2- L3, L3- L4, L4- L5.
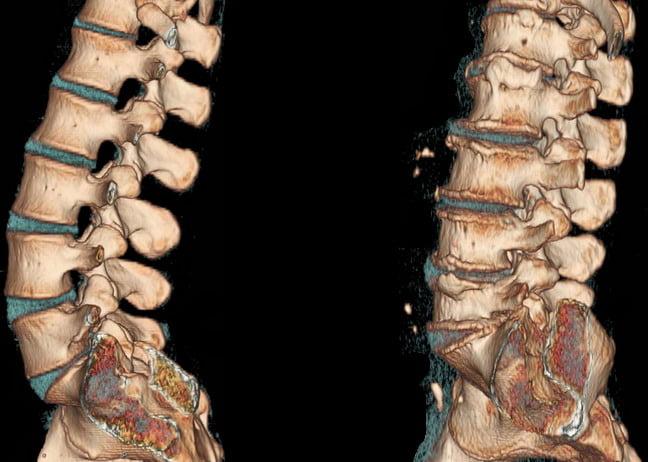
Здоровый и пораженный остеохондрозом позвоночник на КТ.
Формирование поясничной протрузии сопровождается истончением, расслоением, микронадрывами волокон внутренних слоев фиброзного кольца диска на определенном участке. В эту область наибольшего истончения перемещается ядро, оказывая на нее давление, что приводит к выбуханию диска в позвоночный канал. При этом целостность внешних структур кольца остается на этапе протрузии сохранной. Это начальный этап грыжеообразования, но еще не сама грыжа, хоть и относят его к 1 стадии межпозвоночной грыжи.
Стадии, типы протрузии диска в пояснице
Существует классификация поясничных протрузий по стадиям развития, что позволяет определить тяжесть клинического процесса.
- Первая стадия (легкая) – характеризуется самым маленьким, едва заметным выпячиванием диска, которое не каждому специалисту под силу обнаружить, даже имея на руках снимки МРТ. Размеры – 0,1-1 мм.
- Вторая стадия (умеренная) – выбухание увеличивается, благодаря чему его проще диагностировать посредством специальных средств визуализации. Величина протрузии во 2 стадии – 1-3 мм.
- Третья стадия (тяжелая) – на данном этапе смещение уже достаточно крупное, отчетливо визуализируемое за контурами позвонков. Инструментальное обследование показывает образование 3-6 мм, но пока еще без признаков разрыва наружной части фиброзного кольца.
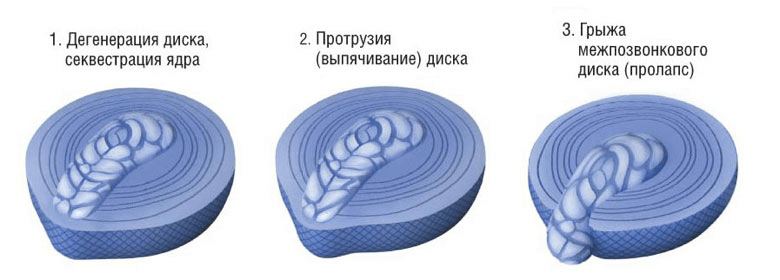
Последняя стадия (3 ст.) является пограничной с экструзией. А из этого следует, что в любой момент на фоне сильного провисания пульпозной массы хрупкое фиброзное кольцо может не выдержать и окончательно лопнуть. Тогда через образованное отверстие выползет часть ядра, а значит, появится грыжа, в настоящем понимании этого слова с медицинской точки зрения. Однако не будем выходить из рамок тематики статьи, вернемся к поясничной протрузии. Рассмотрим коротко ее разновидности в зависимости от направления, положения образовавшегося выбухания.
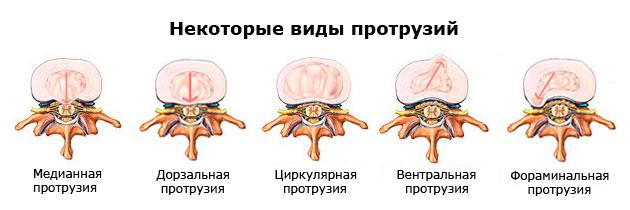
Боль и симптомы протрузий
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Методы обследования
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
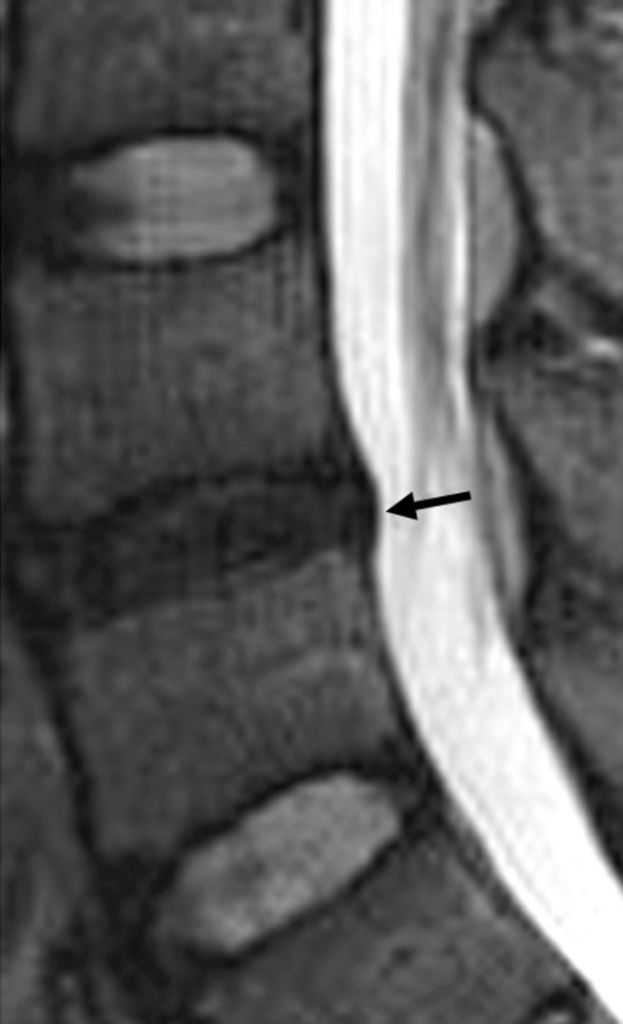
Протрузия на МРТ.
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
Методы лечения и их эффективность
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Операция при протрузии
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
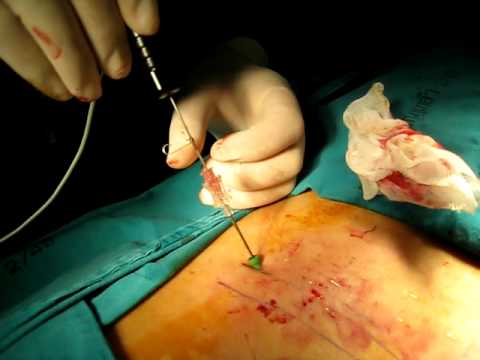
Во время процедуры.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Восстановление после хирургии
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.
Статья проверена 01.12.2015. Статью проверил специалист: Фархат Файяд Ахмедович, врач-нейрохирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры оперативной хирургии МГМСУ..

Мы предлагаем различные виды пункционных методов лечения протрузии – малоинвазивные операции, позволяющие за короткое время избавиться от боли.
Диагностика
Кроме осмотра врачом-специалистом и сбора анамнеза, мы обязательно назначаем инструментальные виды обследования.
В зависимости от вашего желания и возможностей, можно пройти как рентгенологическое и ультразвуковое исследования, так и более современные и точные – магнитно-резонансную томографию и компьютерную томографию. Все эти диагностические методы позволяют выявить уровень поражения диска, направление выпячивания фиброзного кольца, состояние позвонков. Эти данные необходимы для точного определения диагноза - протрузия позвоночника - и лечения заболевания самыми оптимальными и эффективными терапевчтическими или хирургическими методами.
Что такое протрузия диска?
Протрузия – начальная стадия формирования грыжи межпозвонкового диска. При протрузии ткань фиброзного (внешнего) кольца межпозвоночного диска становится тонкой и начинает выбухать в сторону позвоночного канала.
Если протрузия выпячивается в позвоночный канал, то, чаще всего, заболевание протекает бессимптомно. Но если выпячивание происходит в узкое межпозвонковое отверстие, туда, где находятся корешки спинного мозга, появляются болевые ощущения.
Симптомы – острая внезапная боль (реже постоянная и ноющая), прострелы, онемение в конечностях, отсутствие чувствительности. В редких случаях присутствует ограничение двигательных функций. Протрузиям характерно внезапное появление и исчезновение болевых ощущений без какого-либо врачебного вмешательства. Существуют периоды волнообразных приступов – после периода облегчения возвращается резкая боль, которая может держаться несколько дней и также самостоятельно пройти.
Методы лечения протрузии диска позвоночника
Лечение, в большинстве случаев, является консервативным и проводится в амбулаторных условиях.
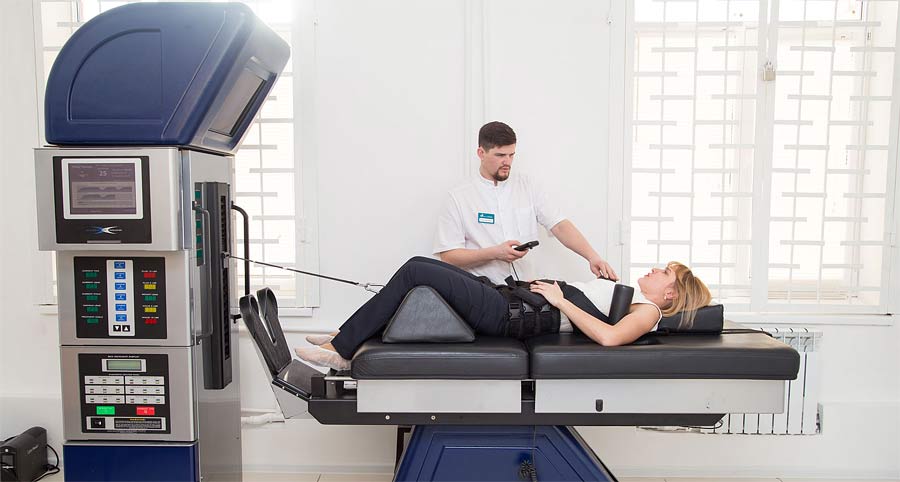
Первая задача, которую выполняют наши специалисты – снимают отек, возникающий из-за раздражения корешков спинного мозга. Только после этого можно приступать к основной программе лечения протрузии. Отек снимается лекарственной поддержкой и физиопроцедурами. За счет аппаратного вытяжения мы увеличиваем межпозвонковый промежуток, что дает возможность подводить лекарства непосредственно к зоне сдавливающего воздействия.
Огромное значение мы придаем классическому терапевтическому лечению протрузии. В клинике существуют специально разработанные реабилитационные программы по укреплению мускулатуры позвоночного столба, цель которых – не допустить дальнейший переход протрузии в грыжевое выпячивание.
Как правило, это лекарственная терапия, лечебная физкультура, физиотерапия. В определенных ситуациях мы добавляем мануальную терапию (строго по показаниям) и аппаратное вытяжение – позвоночный столб вытягивается при помощи специальных аппаратов.
В том случае, если консервативная терапия не дает положительного эффекта в течение длительного времени, мы предлагаем хирургическое лечение – малоинвазивные операции пункционными методами:

Метод, избавляющий от болезненных ощущений на уровне поражения, снимающий отек корешка и спазм мускулатуры. Лекарство вводится непосредственно в позвоночник и сразу же начинает свое терапевтическое воздействие. Пациент получает явное и стойкое улучшение самочувствия.

Самый физиологичный и безопасный способ пункционного метода лечения протрузии позвоночника. Под контролем рентгеновской установки с помощью высокого давления в центральную часть диска вводится жидкость, которая вымывает его разрушенную часть и гидротизирует сохранившуюся. Это уменьшает выпячивания и полностью снимает все болезненные проявления. Очень высокоэффективная методика, которая дает облегчение практически сразу. Процедура проводится в течение 20 минут.

Способ выпаривания (выжигания) выпяченного пульпозного ядра при помощи лазера. Этот метод лечения грыжи позвоночника эффективен на ранних стадиях развития заболевания, когда ядро еще не закостенело.

В полость пораженного диска вводится холодная плазма, при помощи которой происходит выпаривание небольшой части ядра, что приводит к уменьшению давления внутри диска. Благодаря этому уходит воздействие на корешки спинного мозга и, как следствие, болевые ощущения уменьшаются или проходят вовсе.
БЫСТРАЯ НАВИГАЦИЯ — Протрузия позвоночника
Что такое протрузия позвоночника?
Протрузия позвоночника – это патологическое состояние, которое возникает вследствие изменения нормальной анатомической формы позвонков. Это заболевание поражает практически каждого третьего человека в мире.
Причины протрузии позвоночника
- Генетическая предрасположенность;
- Постоянные ненормированные физические нагрузки;
- Малоактивный образ жизни;
- Ожирение;
- Нарушение минерального обмена;
- Эндокринологические заболевания;
- Профессиональные факторы (длительное сидячее положение на работе)
Позвоночник состоит из позвонков, которые прикреплены друг к другу с помощью связочного аппарата и межпозвоночных дисков. Межпозвоночный диск состоит из двух частей: фиброзного кольца и пульпозного ядра. Фиброзное кольцо состоит из плотной соединительной ткани и окружает пульпозное ядро, которые выполняет амортизационную функцию. При длительном воздействии факторов риска пульпозное ядро не справляется со своими функциями, фиброзное кольцо теряет свои эластические свойства и выходит за грани позвонка. При этом возникает патологическое давление на сосудисто-нервный пучок, что приводит к соответственным симптомам.
Симптомы протрузии позвоночника
- Боль. Вначале заболевания болевой синдром проходит после прекращения физических нагрузок. Боль не постоянная и не требует приема медикаментозных средств. По мере прогрессирования протрузии позвоночника лекарственные средства перестают купировать боль, он приобретает постоянный характер.
- Нарушения функций внутренних органов. В зависимости от расположения протрузии (шейный, грудной или поясничный отдел позвоночника) могут возникать различные симптомы поражения внутренних органов. При грудном остеохондрозе может отмечаться боль в сердце, сердцебиение, перебои в роботе сердца и т.д. В случаях поясничных протрузий чаще всего наблюдаются дисфункции органов брюшной полости и таза (недержание мочи, запоры, поносы). Часто верификация заключительного диагноза и дифференциальная диагностика с другими заболеваниями является сложным процессом.
- Изменение осанки. У пациентов с остеохондрозом можно отметить сутулость, разный уровень кутов лопаток и разные треугольники талии. Сами пациенты могут отметить незначительное уменьшение их роста.
Диагностика протрузии позвоночника
При наличии типических симптомов остеохондроза диагностика протрузии позвоночника не составляет трудности. После опроса жалоб и анамнеза заболевания у пациента, а также общего осмотра израильские специалисты назначают следующие методы обследований:
- Лабораторные методы используются для оценки общего состояния пациента, а также для дифференциальной диагностики с другими заболеваниями. Назначается общий анализ крови и мочи, биохимическое исследование крови.
- Инструментальные методы исследований. Наиболее информативными для верификации протрузии позвоночника являются рентгенография пораженного отдела позвоночника (желательно в двух проекциях), а также современные методы визуализации, такие как КТ и МРТ. Израильские специалисты используют высокоточное медицинское оборудование, которое позволяет диагностировать протрузии самых маленьких размеров и разных локализаций.
- Дополнительные методы исследований используются в случаях необходимости дальнейшей диагностики и верификации заключительного диагноза. К ним относят УЗИ внутренних органов и сосудов, Денситометрия, определения уровней кальция и фосфора в крови, паратиреоидного гормона и т.д.
Лечение протрузии позвоночника в Израиле
ЛФК и массаж также являются важными методами терапии протрузий. Особенно хороших результатов лечения можно добиться при длительном применении назначенных схем лечебной гимнастики. На ранних этапах заболевания поддерживание в физиологическом тонусе спинных мышц является очень важным моментом. Поскольку мышцы являются необходимым каркасом для позвоночника. Поэтому развитие мышц спины – это профилактика протрузии позвоночника.
Рефлексотерапия или акупунктура эффективно снимает болевой синдром и воспалительный процесс. Методы рефлексотерапии для лечения протрузии позвоночника используются во всем мире. Воздействие на биологически активные точки позволяет добиться стойкой ремиссии.
Тракционное лечение – вытяжение позвоночника, что способствует уменьшению давления на позвонки. Существуют разные методики вытяжения. Наиболее эффективными является водное тракционное лечение.
Оперативные методы лечения применяются в случаях неэффективности консервативного лечения, а также наличии осложнений (нарушение мочеиспускания и дефекации, сильные боли и т.д.). Оперативные вмешательства на позвоночнике являются сложнейшими в мире. израильские специалисты используют современное медицинское оборудование и новые техники выполнения хирургических вмешательств. Поэтому результаты лечения протрузии позвоночника в Израиле очень высокие.
Для выбора метода оперативного вмешательства нейрохирург сначала определяет точную причину, которая вызывает клинические симптомы. В зависимости от этого выполняются следующие хирургические вмешательства:
- Увеличения корешкового канала (канал из которого выходит спинномозговой нерв) или фораминотомия назначается в случаях декомпрессии нерва внутри корешкового канала;
- Ламинотомия – хирургическое увеличение спинномозгового канала;
- Дискэктомия – удаления поврежденного спинномозгового диска (протрузии). Этот тип оперативного вмешательства выполняется с помощью современной эндоскопической и микрохирургической медицинской техники;
- Корпэктомия или удаление всего позвонка с прилежащим к нему поврежденным спинномозговым диском. На места удаленных позвонков имплантируются специальные костные трансплантаты.
После оперативного вмешательства в Израиле с пациентами работают высококвалифицированные специалисты, которые разрабатывают каждому пациенту индивидуальную программу реабилитации. Поэтому после лечения протрузии позвоночника в Израиле у пациентов практически не возникает рецидивов.
Читайте также:


