Неврологический статус шаблон при остеохондрозе

Одним из этапов изучения нервных болезней в медицинских университетах и колледжах является написание истории болезни по неврологии. Эта статья поможет студентам медицинских колледжей и университетов написать идеальную историю болезни.
История болезни: что это такое?
История болезни - это подробное изложение развития заболевания пациента, начиная от первых возникших жалоб и заканчивая лечением установленного заболевания и прогнозом для жизни и трудоспособности.
Грамотно написанная история болезни помогает врачу следить за состоянием больного и обеспечить его выздоровление. Для студента заполненная учебная сестринская история болезни по неврологии - это отличный шанс выучить определенную нозологию от и до.
Схема написания
Любая история болезни по неврологии должна быть написана в определенном порядке и включать в себя следующие пункты:
- Паспортные данные пациента: Ф.И.О., дата рождения, место проживания и работы, полученное образование, диагноз при поступлении в стационар или амбулаторию и окончательный диагноз при госпитализации.
- Жалобы больного. В данном пункте перечисляются жалобы, которые предъявляет больной на момент поступления в стационар или поликлинику.
- Анамнез заболевания. Описывается время, с которого больной отмечает появление первых жалоб, как развивались эти жалобы до момента его обращения за врачебной помощью, в какой последовательности появлялись симптомы, дата обращения к врачу.
- Анамнез жизни. Описывается, где родился больной, в каких условиях проживал, как развивался, какие успехи имел в школе. Также отмечаются материальные и бытовые условия в настоящее время, семейное положение. Уточняется о болезнях, травмах и операциях, которые были у больного. Уделяется время семейному анамнезу (какие заболевания имели ближайшие родственники, если есть гибель в семье, выясняется, по какой причине). Отдельно собирается аллергологический анамнез.
- Объективное обследование органов и систем.
- Неврологический статус. В этом разделе истории болезни подробно описывается состояние нервной системы пациента.
- Предварительный диагноз. После беседы и физикального обследования до проведения дополнительных методов диагностики нужно поставить предварительный диагноз и привести его обоснование.
- Специальные методы обследования. После больного направляют на необходимые ему лабораторные и инструментальные исследования. Обязательно сдается общие анализы крови, мочи, электрокардиограмма, рентгенография органов грудной клетки. Для неврологических больных часто обращаются к помощи методов визуализации головного и спинного мозга (КТ, МРТ).
- Дифференциальный диагноз. Приводится несколько болезней, схожих по симптоматике и объективным данным с поставленным предварительно диагноза. Анализируются их общие черты и отличия.
- Окончательный клинический диагноз. Формулировка окончательного диагноза состоит из основного заболевания, его осложнений, если таковые имеют место быть, и сопутствующих заболеваний.
- Лечение. Подробно описывается не медикаментозное и медикаментозное лечение с упоминанием доз, способа введения и частоты введения препарата в сутки. Лечение нужно расписывать на один день!
- Прогноз. Указывается прогноз как для жизни, так и для работы. Если есть утрата трудоспособности, указывается какой процент утраты и какова продолжительность.
- Дневник. В дневнике содержится краткая информация о состоянии больного каждый день пребывания в больнице (общее состояние, температура, давление, пульс, диурез, дефекация).
- Эпикриз. Представляет собой краткое описание всей истории болезни.
- Список литературы.
История болезни: какие системы поддаются обследованию?
В графе "Объективное обследование органов и систем" проходит всестороннее обследование всех систем организма больного, уделяя особенное внимание пораженной системе - нервной. Помимо нервной системы, проводят также осмотр:
- опорно-двигательной системы;
- дыхательной системы;
- пищеварительной системы;
- сердечно-сосудистой системы;
- мочеотделительной системы;
- эндокринной системы.
Неврологический статус
Основное место при написании истории болезни по неврологии уделяется именно неврологическому статусу, в котором подробно описано объективное обследование нервной системы организма с патологическими признаками, которые были обнаружены при этом. Описание неврологического статуса включает в себя:
- сознание больного, его ориентацию в себе и окружающем его пространстве;
- наличие или отсутствие менингеальных симптомов;
- описание функции 12 пар черепных нервов;
- двигательная активность;
- безусловные рефлексы (сухожильные, конъюнктивные, кожные);
- тонус мышц;
- наличие или отсутствие патологических рефлексов;
- состояние органов чувств;
- состояние координации;
- состояние вегетативной системы;
- высшие функции - речь, память, мышление, внимание, интеллект;
- состояние тканей около позвоночника (при заболеваниях позвонка).
После полноценного неврологического обследования ставится топический диагноз. То есть определяется, на каком уровне нервной системы произошло поражение.
Общая схема написания истории болезни одинакова для всех неврологических заболеваний. Однако жалобы, неврологический статус и, конечно, диагностика и лечение разнятся в зависимости от вида поражения нервной системы. Поэтому ниже будут представлены краткие примеры истории болезни по неврологии для самых распространенных заболеваний.
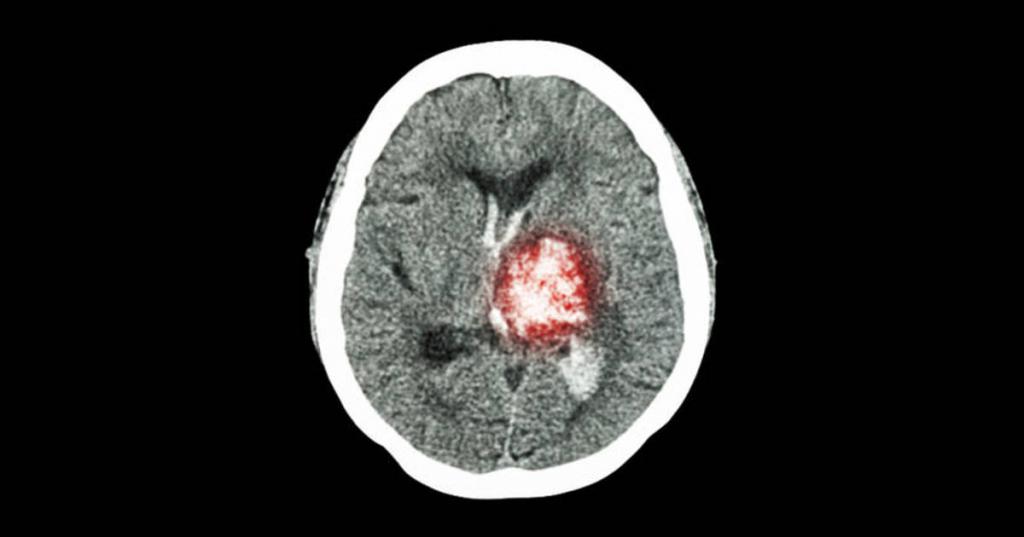
Ишемический инсульт
При написании истории болезни по неврологии по ишемическому инсульту следует обратить внимание на возраст пациента (как правило, более 60 лет), наличие сопутствующих заболеваний (аритмий, атеросклероза, гипертонической болезни), внезапность появления симптомов.
Жалобы больного: больная жалуется на слабость в правой верхней конечности, полное отсутствие движений в левой ноге, затруднение речи и трудности жевания пищи из-за опущенного правого уголка губ.
Анамнез заболевания: считает себя больной на протяжении двух дней, когда резко утром после сна ослабли рука и нога, и перекосило нижнюю часть лица. После движение в ноге и вовсе стало невозможным, появились речевые проблемы. При ухудшении состояния, на вечер второго дня, вызвала карету скорой помощи, которая доставила больную в отделение нервных болезней.
Анамнез жизни: жила и развивалась нормально, в нормальных условиях. Имеет двух дочерей и четырех внуков. Не замужем, разведена. Мать страдала гипертонической болезнью, отец перенес ишемический инсульт в 72 года. Сама больная страдает атеросклерозом на протяжении 10 лет, препараты для снижения холестерина регулярно не принимает. Наличие аллергии отрицает.
Объективное обследование органов и систем: краткое описание органов и систем организма, каковыми они должны быть в норме.
Неврологический статус: больная в сознании, общение затруднено из-за проблем с речью. Лицо асимметрично, опущен правый угол рта, язык отклонен влево. Объем активных движений в правой руке снижен, движения в правой ноге невозможны. Рефлексы повышены, отмечается патологический рефлекс Бабинского на правой ноге.
Предварительный диагноз: ишемический инсульт в левой средней мозговой артерии.
Специальные методы обследования: общий анализ крови, мочи, ЭКГ, КТ головного мозга, МРТ головного мозга.
Диф. диагноз: с геморрагическим инсультом, периферическими парезами или параличами, энцефалитом.
Клинический диагноз: острое нарушение мозгового кровообращения по типу ишемии в бассейне левой средней мозговой артерии. Атеросклероз в стадии декомпенсации.
Лечение: при написании истории болезни по неврологии по ОНМК ишемического характера лечение должно быть направлено на восстановление кровотока в сосудах головного мозга. Для этого применяют препараты тромболизиса ("Актилизе", "Стрептокиназа"), которые растворяют тромб; ацетилсалициловую кислоту, которая лишь предотвращает образование новых тромбов, однако не может растворить старые.
Среди историй болезни по неврологии об инсульте чаще всего встречается именно ишемический его тип при закупорке артерии головного мозга, однако возможен и геморрагический вариант при разрыве стенки сосуда. Он возникает гораздо реже, но намного более опасен. Ниже перечислены основные его последствия.

Последствия геморрагического инсульта
Хотя написание истории болезни по неврологии при ишемическом инсульте более распространено, чем при геморрагическом, ведь эта патология встречается гораздо чаще, нарушение мозгового кровообращения геморрагического характера протекает более тяжело и намного чаще оставляет после себя тяжелые последствия:
- парезы и параличи;
- нарушение речи;
- потерю зрения;
- нарушение сознания вплоть до комы;
- слабоумие;
- рецидив инсульта.
При написании истории болезни по неврологии о последствиях перенесенного геморрагического инсульта стоит обратить внимание именно на перечисленные выше состояния.
Рассеянный склероз
В классических историях болезни по неврологии по рассеянному склерозу описывается молодая девушка, так как рассеянный склероз часто поражает именно девушек 20-30 лет.
Жалобы больного: на постепенное нарушение зрения и координации, ощущение онемения и ползания мурашек в нижних конечностях.
Анамнез заболевания: впервые такие жалобы появились два года назад. Сначала ухудшилось зрение больной на короткий промежуток времени, потом оно восстановилось. Через несколько месяцев возникла шаткость походки и странные ощущения в ногах. Этот приступ также прошел, но через несколько месяцев появился опять, с еще большей силой. Тогда больная обратилась в поликлинику, откуда ее направили в неврологическое отделение.
Анамнез жизни: рост и развитие соответствовали возрасту, социальные условия жизни удовлетворительны. Не замужем. Семейный анамнез не отягощен. Наличие аллергических реакций отрицает.
Объективное обследование органов и систем: органы и системы организма без патологии.
Неврологический статус: сознание ясное, охотно идет на контакт. Менингеальные знаки не выявляются. Снижение зрение на левый и правый глаз. Объем движений в руках полный, в нижних конечностях - снижен. Тонус мышц в нижних конечностях ниже нормы. Рефлексы без патологии. При ходьбе наблюдается шаткость, движения размашисты.
Предварительный диагноз: рассеянный склероз, стадия обострения.
Специальные методы обследования: клинические методы обследования, который используют также в истории болезни по неврологии при инсульте, применяют и при рассеянном склерозе. Из специальных методов используют МРТ, ЭЭГ, иммунологический анализ крови, консультация офтальмолога.
Диф. диагноз: миопатии, периферические нейропатии.
Клинический диагноз: рассеянный склероз, вторично-прогрессивное течение, стадия обострения.
Лечение: в период обострения используют кортикостероиды (высокие дозы "Метилпреднизолона", "Дексаметазона"); при ремиссии применяют препараты интерферона или более современные средства - моноклональные антитела.
Остеохондроз
Остеохондороз - очень распространенное патологическое состояние позвоночника, поэтому написание истории болезни по неврологии об остеохондрозе очень актуально для студентов. Чаще всего встречается именно нарушение в работе поясничного отдела позвоночника.
При этом заболевании не характерно непосредственное поражение структур нервной системы. Поэтому неврологический статус при написании истории болезни по неврологии по остеохондрозу поясничного отдела позвоночника будет практически полностью в норме, лишь с некоторыми изменениями.
Жалобы больного: на резкие боли стреляющего характера в нижнем отделе спины, которые отдают в ногу (боли обусловлены сдавливанием корешков спинного мозга между позвонками - корешковая гиперестезия). Боли усиливаются при повышении нагрузки на позвоночник - поднятии тяжестей, занятиях спортом.
Анамнез заболевания: болеет на протяжении полугода, когда вдруг появились резкие боли в спине во время переноски груза. Потом боли периодически возникали вновь, в последнее время стали беспокоить и при незначительных движениях.
Анамнез жизни: развивался нормально. Семейный и аллергологический анамнезы не отягощены.
Объективное обследование органов и систем: органы и системы организма функционируют удовлетворительно, патология отсутствует.
Неврологический статус: находится в ясном сознании, адекватно реагирует на врача. Объем движений полный, рефлексы нормальные. Походка устойчивая. При надавливании на ткани в паравертебральной зоне отмечается болезненность, положительные симптом Ласега, который является особенностью написания истории болезни по неврологии про поясничный остеохондроз. Снижение чувствительности в нижнем отделе спины, на нижних конечностях.
Предварительный диагноз: остеохондроз поясничного отдела позвоночника.
Специальные методы обследования: среди специальных методов исследования, которые описываются в истории болезни по неврологии по остеохондрозу, применяют МРТ поясничного отдела позвоночника, на которой можно увидеть сужение суставной щели между двумя позвонками, нарушение структуры связок сустава и поверхностей позвонков.
Диф. диагноз: периферические нейропатии, новообразования позвоночника, миеломная болезнь.
Клинический диагноз: остеохондроз поясничного отдела позвоночника, корешковая гиперестезия.
Лечение: для снятия болевых симптомов применяются нестероидные противовоспалительные средства ("Диклофенак", "Нимесулид"), для улучшения метаболизма хряща используют хондропротекторы.
Эпилепсия
При написании истории болезни по неврологии об эпилепсии нужно помнить, что диагноз "эпилепсия" возможен только после наличия у пациента как минимум двух приступов судорог. Только один приступ в анамнезе не дает основания для постановки диагноза "эпилепсия"!
Как правило, данное заболевание бывает наследственным, поэтому в семейном анамнезе у пациента характерно наличие таких приступов у ближайших родственников.
Дебют эпилепсии, то есть первый приступ судорог, может быть как в раннем детстве (фебрильные судороги при повышенной температуре) или уже в преклонном возрасте. Возраст, в котором возник первый приступ судорог, может свидетельствовать об определенном виде эпилепсии:
- первичная, или наследственная - ее дебют характерен в раннем детском возрасте; именно этот вид склонен передаваться по наследству;
- вторичная, или симптоматическая - возникает в старшем возрасте после патологических состояний головного мозга (травм, опухолей, инсульта, энцефалита).
В зависимости от характера эпилептических приступов выделяют такие их разновидности:
- генерализованный - "классический" приступ, состоящий из двух фаз - тонической (тело напрягается и может выгибаться) и клонической (дрожание мышц всего тела);
- парциальный - клонические судороги отдельной части тела;
- абсанс - наиболее характерен для детей, не сопровождается судорогами; характеризуется периодами кратковременного "отключения" сознания.
Диагностика: основной метод диагностики - электроэнцефалограмма, с помощью которой можно определить повышенную эпилептическую готовность нервных клеток головного мозга; для определения причины симптоматической эпилепсии применяется МРТ головного мозга.
Лечение: эффективны противосудорожные препараты ("Финлепсин", "Дифенин").
Энцефалопатия
Энцефалопатией называют любые изменения головного мозга, которые не сопровождаются его воспалением. При написании истории болезни по неврологии по энцефалопатии стоит уделить внимание такому ее подтипу, как дисциркуляторная энцефалопатия. Так как данный вид патологии головного мозга часто встречается у людей пожилого возраста.
Данное состояние также носит название хронической ишемии, поэтому история болезни по неврологии о хронической ишемии головного мозга и о дисциркуляторной энцефалопатии - равнозначные понятия.
Симптомы этой патологии не специфичны и включают в себя ухудшение памяти, изменение настроения и поведения, в последующем возможно полное слабоумие, при котором больной не может самостоятельно обходится без посторонней помощи.
В анамнезе болезни могут встречаться перенесенные ранее нарушения мозгового кровообращения. В анамнезе жизни - отягощенный семейный анамнез, сопутствующая артериальная гипертензия.
Неврологический статус может быть вообще не изменен.
В диагностике данного состояния эффективно доплерографичекое исследование сосудов головного мозга, на котором будет определятся диффузное нарушение кровообращения.
Лечение основано на увеличении поставки кислорода к нервным клеткам и улучшении кровообращения. Для этого применяют препараты группы ноотропов ("Церебролизин").
Зная основные неврологические заболевания, их симптомы, основные методы диагностики и лечения, а также прочитав примеры написания историй болезни по неврологии из этой статьи, вы сможете без труда написать собственную оригинальную историю болезни!
Клинико-неврологическое исследование больного включает в себя два этапа: изучение жалоб, анамнеза жизни и болезни (расспрос больного) и неврологического статуса (объективное исследование).
Форма беседы и метод изучения жалоб должны избираться врачом применительно к особенностям личности больного. При расспросе следует попросить больного конкретно и не спеша перечислить все жалобы, а среди них выделить главные расстройства, наиболее беспокоящие и нарушающие работоспособность.
После того как перечислены все жалобы и из них выделены главные, необходимо детализировать каждую жалобу в отдельности. Уточнение характера, интенсивности и локализации того или иного расстройства имеет большое значение в дифференциальной диагностике.
Уточняется локализация боли (локальная, ланцинирующая по дерматому – корешковая, диффузная – в зоне склеротома), ее распространение (иррадиация) на дистальные или проксимальные отделы конечностей. По возможности устанавливается связь с поражением различных тканей – связок, суставов, мышц, корешков, нервов.
Выявляют наличие вынужденного положения больного и позы, при которой возникает и усиливается боль; при сгибании или разгибании, наклоне влево или вправо, кашле или чихании. Усиление боли в покое обычно вязано с ухудшением венозного кровоснабжения вокруг дегенерированного диска.
Глубокие, ноющие боли возникают спонтанно в зоне дегенерации или нейроостеофиброза и усиливаются при перемене погоды, вибрации, механических воздействиях.
Тупая разлитая боль и ощущение быстрой утомляемости спины возникают при перенапряжении мышечно-связочного аппарата позвоночника вследствие перегрузок из-за нестабильности позвоночного двигательного сегмента.
Выяснение анамнеза (трудовой, бытовой, спортивный анамнез) преследует цель выяснения факторов, способствующих заболеванию или провоцирующих его. К ним, в частности, относится статико-динамические и дискоординаторные нагрузки, которые нередко приводят к микротравматизации фиброзных тканей позвоночника, их разрывам и позже к остеофиброзу.
Объективное исследование. В практической работе применяется несколько вариантов методик вертеброневрологического исследования, различающихся той или иной последовательностью диагностических приемов, а также большим или меньшим объемом. Тем не менее, плановому и детальному исследованию обнаженного больного, как это принято в вертеброневрологии, предшествует наблюдение за поведением, ходьбой, осанкой, движениями, позами пациента, как только он появляется в кабинете врача или лежит в постели. Это наблюдение нередко позволяет увидеть типичные щадящие или анталгические позы:
При ходьбе больной щадит пораженную ногу. При этом он сгибает ногу в тазобедренном, коленном и голеностопном суставах, прихрамывает, идет мелкими шагами, сгибает туловище и фиксирует его руками, наклоняет туловище вперед и в здоровую сторону, используя палку, костыли.
Плановый осмотр больного проводится при его положении с расслабленной мускулатурой туловища и конечностей. При этом оценивается симметричность участков тела здоровой и больной стороны как в покое, так и при движениях. Определяют рост, вес, общую конституцию, наличие изменений на коже, дизрафические черты, положение шеи и поясницы, форму и строение позвоночного столба, тип осанки, рельеф мышц, позу, объем движений в различных отделах позвоночника и в суставах.
Выделяют несколько типов осанки: нормальная осанка; плоская спина; круглая спина; сутулая спина.
Оценивают форму и длину шеи, симметричность стояния плечевого пояса и их взаиморасположение. Определяют высоту ягодичной складки и вид межягодичной линии, симметричность расположения большой ягодичной мышцы, ромб Михаэлиса (соединяется линиями верхний конец анальной складки, ямки выше задних частей подвздошных костей и остистые отростки позвонков), трофику мышц. Особое внимание обращают на симметричность треугольников, образующихся между руками, бедрами и талией. В норме в положении стоя видны симметричные боковые линии талии и их глубина.
Определение уровня поражения позвоночника проводится по ориентирам, которыми являются костные выступы. Это сосцевидный отросток, угол нижней челюсти, лопатка, седалищный бугор, крестцово-подвздошное сочленение, крылья подвздошной кости, большой вертел бедра.
Для отсчета позвонков по задней поверхности шеи и туловища ориентиром служит наиболее выступающий остистый отросток С7. Сустав между атлантом и аксисом располагается медиальнее грудино-ключично-сосцевидной мышцы на линии, соединяющей верхушку сосцевидного отростка с остистым отростком С2 и Т7 – соответствует уровню угла лопатки, L4 – линии гребней подвздошных костей; S1 – позвонок на уровне задне-нижних остей подвздошных костей.
По боковой поверхности поперечный отросток С2 позвонка находится ниже верхушки сосцевидного отростка на 1,5 см, а нижний край – на линии угла нижней челюсти; поперечный отросток С6 позвонка – на уровне перстневидного хряща (у детей чуть выше, у стариков ниже); Т2 позвонок соответствует уровню эпистернальной ямки; L2 позвонок – нижней точке десятого ребра.
При исследовании больного необходимо помнить и учитывать физиологические искривления позвоночника: для шейного и поясничного отделов – физиологический лордоз, грудного и крестцового – физиологический кифоз.
Вершина физиологического шейного лордоза соответствует уровню С5-С6 позвонков, грудного кифоза – Т6-Т7, поясничного лордоза – L4 позвонка. Крестец обычно находится под углом 30° по отношению к фронтальной оси тела. В норме поясничный лордоз равен 18 мм. Кифоз при максимальном наклоне вперед стоя равен 13 мм, лордоз при максимальном прогибании назад – 28-30 мм. Общий объем движений в поясничной области в сагиттальной плоскости в среднем составляет 42 мм. Выделяют 3 степени выраженности лордоза: I ст, - до 15°, II ст. – до 30°, III ст.- более 30° (угол лордоза измеряется линейкой).
Определение конфигурации поясничного отдела позвоночника можно проводить и на рентгенограмме в боковой проекции по Фергюсону. Опускают перпендикуляр с середины нижней замыкающей пластинки III поясничного позвонка. При нормальном лордозе эта линия проходит через верхне-передний угол крестца. При декомпенсированной миофиксации у больных с гиперлордозом она отклоняется на 10-15° и оказывается впереди крестца, а при кифозировании – кзади от переднего края крестца.
Исследования рефлекторной сферы
Сначала исследуют пястно-лучевой, затем локтевые сгибательные и разгибательные рефлексы. При расслабленных мышцах наносится короткий, отрывистый удар по сухожилию или надкостнице.
Локтевой сгибательный рефлекс вызывается ударом по сухожилию двуглавой мышцы, вначале одной, а затем другой руки больного. Сгибательно-локтевой и лопаточно-плечевой (Бехтерева) рефлексы изменяются при патологии корешков С5-С6.
Локтевой разгибательный рефлекс определяется ударом молоточка по сухожилию трехглавой мышцы. При этом предплечье и кисть должны свисать свободно при полном расслаблении мышц. Локтевой разгибательный рефлекс изменяется при патологии корешков С7-С8.
Пястно-лучевой рефлекс вызывается ударом молоточка по лучевой кости у шиловидного отростка. При этом происходит сгибание руки в локтевом суставе, легкая пронация и сгибание пальцев. Данный рефлекс изменяется при поражении корешков С5-С8.
Брюшные рефлексы вызываются при направлении штриха от периферии живота к средней линии.
Верхний брюшной рефлекс вызывается штрихом параллельно нижнему краю реберных дуг и соответствует сегментам Д7-Д8, средний – штрихом по горизонтальной линии на уровне пупка и соответствует сегментам Д9-Д10 и нижний – вызывается штрихом параллельно паховым складкам и соответствует сегментам Д11-Д12.
Кремастерный рефлекс вызывается штриховым раздражением кожи внутренней поверхности бедра и соответствует сегментам S1-S2.
Коленный рефлекс исследуется при ударе молоточком по связке надколенника, лучше в положении лежа или сидя. Он снижается при поражении корешков L2-L4.
Ахиллов рефлекс исследуется при ударе молоточком по ахиллову сухожилию. Снижается или исчезает при поражении корешка S1.
В завершение синтезируют данные, полученные при расспросе больного и объективном исследовании, проводят синдромологическую диагностику, дифференциальный диагноз и планируют для уточнения клинического диагноза необходимые дополнительные рентгенологические, электрофизиологический и другие исследования.

По данным Национального НИИ общественного здоровья РАМН среди причин госпитализации взрослого населения по направлению скорой медицинской помощи на первом месте стоят болезни системы кровообращения, в структуре которых цереброваскулярные заболевания занимают второе место после ишемической болезни сердца.
Острые нарушения мозгового кровообращения (ОНМК) являются центральной проблемой современной неврологии. Те пациенты, которые при первых признаках инсульта обращаются за медицинской помощью на СМП, имеют реальный шанс получить современное лечение своевременно.
Это положение определяет первостепенную задачу бригады скорой медицинской помощи — правильная диагностика ОНМК на догоспитальном этапе.
Учитывая специфику работы выездных бригад (лимит времени, отсутствие дополнительных методов исследования) единственным доступным способом оценки состояния головного мозга является неврологический осмотр.
Цель неврологического обследования — получение ответа на единственный вопрос: есть ли поражение центральной нервной системы? Фундаментом для постановки правильного диагноза, кроме данных анамнеза, является последовательное изучение неврологического статуса, а единственным способом обосновать его — регистрация всей полученной информации в карте вызова СМП.
Всё это диктует необходимость разработки и внедрения в повседневную практику работы СМП четкого алгоритма оценки и описания неврологического статуса у пациентов не только с острой цереброваскулярной патологией, но и с поражением ЦНС другой этиологии (черепно-мозговая травма, нейроинфекция, токсические поражения головного мозга).
Для экспресс-оценки неврологического статуса и уверенном суждении о наличии или отсутствии повреждения центральной нервной системы на ДГЭ необходимо и достаточно провести краткий неврологический осмотр по предложенному плану.
Алгоритм оценки неврологического статуса
ОНМК диагностируют при внезапном появлении очаговой, общемозговой и менингеальной неврологической симптоматики.
К общемозговой симптоматике относятся: нарушения сознания, головная боль, тошнота, рвота, головокружение, судороги.
Для количественной оценки сознания наиболее часто используется шкала ком Глазго. Для этого проводится балльная оценка по трем критериям (открывание глаз, спонтанная речь и движения), и по сумме баллов определяется уровень нарушения сознания (15 — ясное сознание, 13–14 — оглушение, 9–12 — сопор, 3–8 — кома).
Головная боль наиболее характерна для геморрагических форм инсульта, как правило, одновременно с ней возникают тошнота, рвота, светобоязнь, очаговая неврологическая симптоматика. Вслед за ней обычно возникают угнетение сознания, рвота, грубые неврологические нарушения.
Судороги (тонические, тонико-клонические, генерализованные или фокальные) иногда наблюдаются в начале инсульта (в первую очередь — геморрагического).
Очаговые неврологические симптомы
Очаговые неврологические симптомы проявляются возникновением следующих нарушений: двигательных (парезы, параличи); речевых (афазия, дизартрия); чувствительных (гипестезия); координаторных (атаксия, абазия, астазия); зрительных (амавроз, гемианопсии, скотомы); высших психических функций и памяти (фиксационная или транзиторная глобальная амнезия, дезориентированность во времени).
Для выявления очаговой неврологической симптоматики на догоспитальном этапе необходимо, прежде всего, использовать алгоритм FAST-теста, а при невозможности его проведения или получении неубедительных результатов обязательно дополнять оценкой других составляющих неврологического статуса.
FAST-тест состоит из четырех элементов.
- Face (лицо) — просят пациента улыбнуться или показать зубы. При инсульте происходит заметная асимметрия лица — угол рта с одной стороны опущен.
- Arm (рука) — просят пациента поднять и удерживать обе руки на 90° в положении сидя и на 45° в положении лежа. При инсульте одна из рук опускается.
- Speech (речь) — просят пациента сказать простую фразу. При инсульте не получается четко выговорить слова, либо речь отсутствует.
- Time (время) — чем раньше будет оказана помощь, тем больше шансов на восстановление.
Фундаментом для постановки правильного диагноза ОНМК является последовательное изучение неврологического статуса.
Афазия — нарушение, при котором утрачивается возможность пользоваться словами для общения с окружающими при сохраненной функции артикуляционного аппарата и слуха. Наиболее часто встречаются сенсорная (непонимание обращенной речи), моторная (невозможность говорить при сохраненном понимании обращенной речи) и сенсомоторная афазия (непонимание обращенной речи и невозможность говорить).
Из зрительных нарушений при инсульте возможно появление различных видов гемианопсии. Гемианопсия — это частичное выпадение одной половины поля зрения. Иногда (при поражении затылочной доли) гемианопсия может быть единственным симптомом ОНМК.
Ориентировочно гемианопсию можно подтвердить пробой с делением полотенца. Врач располагается напротив больного и горизонтально натягивает полотенце (бинт) длиной около 80 см двумя руками. Больной фиксирует свой взгляд в одной точке и показывает, где он видит середину полотенца. На стороне гемианопсии остается более длинный конец полотенца.
Зрачки: обращают внимание на ширину и симметричность зрачков, их реакцию на свет. Разная величина зрачков (анизокория) является грозным симптомом, возникающим, как правило, при поражении ствола головного мозга.
Глазодвигательные нарушения: оценивают положение глазных яблок и объем их движений. Просят больного следить глазами, не поворачивая голову, за движущимся в горизонтальной и вертикальной плоскости предметом.
При инсульте могут наблюдаться следующие глазодвигательные нарушения: парез взора — ограничение объема движения глазных яблок в горизонтальной или вертикальной плоскости; девиация глазных яблок — насильственный поворот глазных яблок в сторону; нистагм — непроизвольные ритмичные, колебательные движения глаз; диплопия — двоение видимых предметов.
Симметричность лица: обращают внимание на симметричность лобных складок, глазных щелей, носогубных складок, углов рта. Просят пациента наморщить лоб, нахмурить брови, зажмурить глаза, показать зубы (улыбнуться).

Парез мимических мышц: а — центральный, б — периферический
В случае периферического пареза поражаются верхняя и нижняя группы мышц. При этом кроме сглаженности носогубной складки и опущения угла рта наблюдаются сглаженность складок лба, неполное смыкание век (лагофтальм), глазное яблоко отходит кверху (феномен Белла), возможно слезотечение.
Если у пациента имеется периферический парез мимических мышц и отсутствует другая неврологическая симптоматика (гемипарез), то более вероятен диагноз нейропатия лицевого нерва, а не инсульт.
Девиация языка: просят пациента показать язык. Обращают внимание на отклонения его от средней линии (девиация языка). При инсультах может происходить отклонение языка в сторону противоположную очагу.
Глотание и фонация: при поражении ствола головного мозга может возникнуть так называемый бульбарный синдром, который включает в себя: расстройство глотания (дисфагия); утрату звучности голоса (афония); носовой оттенок голоса (назолалия); нарушение членораздельности произношения звуков (дизартрия).
Двигательные нарушения (парезы): пробы на скрытый парез проводятся при выключении контроля зрения. Верхняя проба Барре — просят больного вытянуть вперед руки ладонями вверх и с закрытыми глазами удерживать их 10 секунд. Конечность на стороне пареза опускается или сгибается в суставах, а кисть начинает поворачиваться ладонью вниз (переходит в положение пронации).
Нижняя проба Барре — пациента, лежащего на спине, просят поднять обе ноги на 30 градусов и удержать их в таком состоянии в течение 5 секунд. Нога на стороне пареза начнет опускаться. Необходимо отличать слабость одной ноги от общей слабости и неспособности удерживать ноги в принципе.
У пациентов с нарушенным сознанием парез можно выявить следующим образом: поднять руки над постелью и одновременно отпустить. Паретичная рука падает резче, чем здоровая.
Необходимо обратить внимание на форму бедер и положение стоп: на стороне пареза бедро кажется более распластанным, а стопа ротирована кнаружи больше, чем на здоровой стороне. Если поднять ноги за стопы, то паретичная нога прогибается в коленном суставе сильнее, чем здоровая.
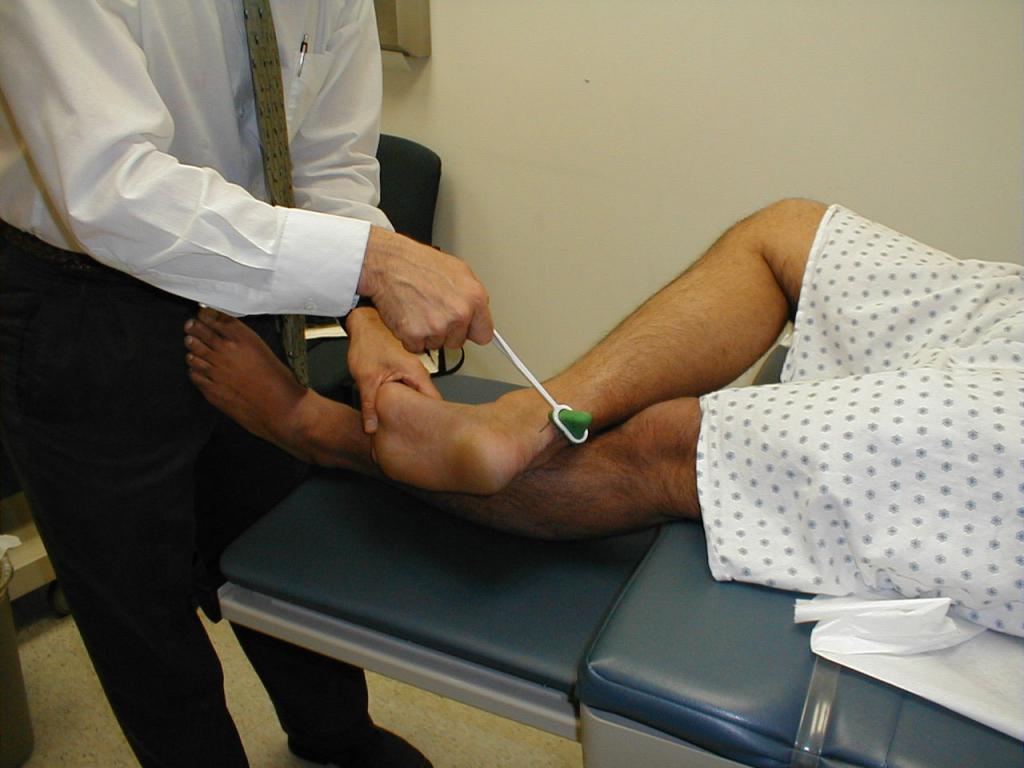
Патологические рефлексы: для диагностики ОНМК на догоспитальном этапе достаточно проверить наиболее часто встречающийся рефлекс Бабинского. Он проявляется медленным разгибанием большого пальца стопы с веерообразным расхождением остальных пальцев, иногда со сгибанием ноги в голеностопном, коленном, тазобедренном суставах, в ответ на штриховое раздражение наружного края подошвы.
Нарушения чувствительности: на догоспитальном этапе достаточно оценить болевую чувствительность. Для этого наносят уколы на симметричные участки тела справа и слева, выясняя, одинаково или нет их ощущает пациент.
Уколы не должны быть слишком частыми и сильными, нужно стараться наносить их с одинаковой силой. При ОНМК чаще всего встречается гемигипестезия (снижение чувствительности в одной половине тела).
Нарушения координации: расстройство координации произвольных движений при сохраненной мышечной силе носит название атаксия.
Атаксию исследуют с помощью координационных проб (например, пальценосовой), при выполнении которых можно выявить мимопопадание и интенционный тремор (дрожание руки при приближении к цели). Также возможна походка на широком основании (широко расставив ноги), замедленная скандированная (разорванная на слоги) речь.
Менингеальный синдром
Менингеальный синдром — это симптомокомплекс, возникающий при раздражении мозговых оболочек. Он характеризуется интенсивной головной болью, нередко тошнотой, рвотой, общей гиперестезией, менингеальными знаками.
Менингеальные знаки могут появляться одновременно с общемозговой и очаговой неврологической симптоматикой, а при субарахноидальных кровоизлияниях могут выступать в качестве единственного клинического проявления болезни.
К ним относятся следующие симптомы.
Ригидность затылочных мышц. Попытка пассивно пригнуть голову к груди выявляет напряжение затылочных мышц и при этом оказывается невозможным приближение подбородка пациента к грудине.
Симптом Кернига — невозможность полностью разогнуть в коленном суставе ногу, предварительно согнутую под прямым углом в тазобедренном и коленном суставах.
Верхний симптом Брудзинского — при попытке согнуть голову лежащего на спине больного ноги его непроизвольно сгибаются в тазобедренных и коленных суставах, подтягиваясь к животу (проверяется одновременно с ригидностью затылочных мышц).
Нижний симптом Брудзинского — при пассивном сгибании одной ноги в тазобедренном суставе и разгибании её в коленном суставе происходит непроизвольное сгибание другой ноги.
Безусловно, данный алгоритм значительно упрощает истинную картину заболевания за счет потери ряда деталей, однако он практичен и может быть использован для применения бригадами СМП в повседневной практике, поскольку позволяет при экономном расходовании времени провести экспресс-оценку всех неврологических симптомов, появление которых возможно при ОНМК.
В зависимости от основных жалоб пациента наиболее важные данные о наличии или отсутствии тех или иных характерных симптомов должны быть внесены в карту вызова СМП.
Проведение экспресс-оценки неврологического статуса по предложенному алгоритму позволяет с высокой долей уверенности судить о наличии или отсутствии повреждения центральной нервной системы.

М. А. Милосердов, Д. С. Скоротецкий, Н. Н. Маслова
Читайте также:


