Нижний парапарез поясничного отдела
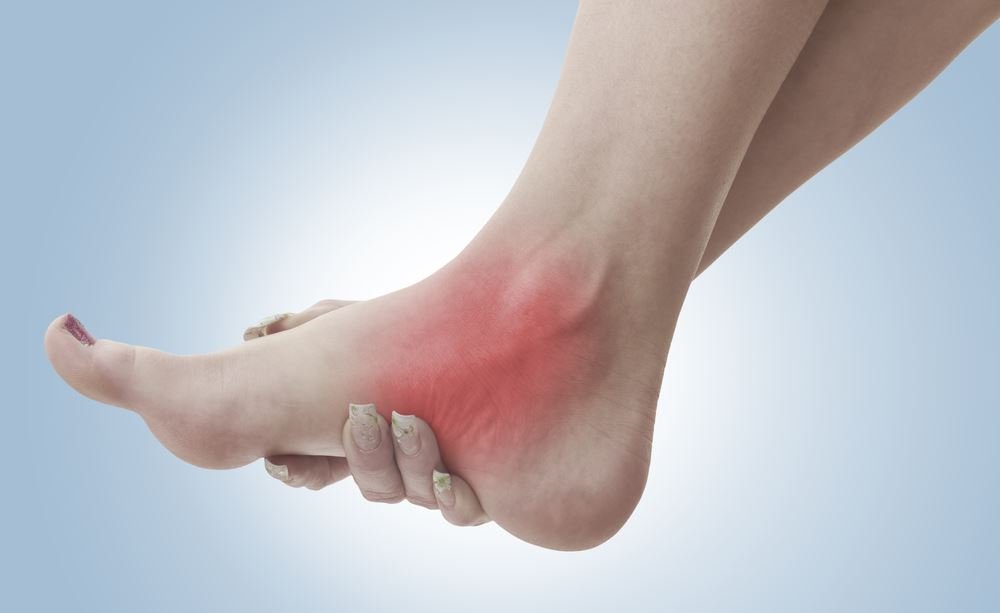
Парез стопы – это достаточно неприятное состояние, при котором пациент не может в полной мере управлять своей ногой. При парезе стопы ноги присутствует ощущение онемения, нет возможности поднять носок или опустить. Ступня свисает и при ходьбе зацепляется за разные предметы, что вызывает нервозность.
Парез стопы при грыже поясничного отдела позвоночника может развиваться как при консервативном лечении, которое не является эффективным и адекватным, так и после неудачно проведенной хирургической операции по иссечению грыжевого выпячивания. В обоих случаях без специальной реабилитации восстановить нормальную функциональность мышц сгибателей и разгибателей в стопе не удастся. Ступня будет продолжать безвольно свисать, при ходьбе это будет создавать дополнительные неудобства.
Лечить парез стопы при грыже позвоночника можно только одним способом – с помощью методов мануальной терапии. Не верьте тем врачам, которые говорят, что существуют фармаколочгеиские препараты, помогающие восстановить иннервацию и вылечить грыжу позвоночника. Таких средств нет. Разрекламированные хондропротекторы не оказывают даже 1 % от потенциально возможного лечебного действия. Это связано с тем, что они не могут проникнуть в очаги поврежденной хрящевой ткани в фиброзном кольце межпозвоночного диска.
Что является причиной появления грыжи? Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков. Почему они появляются? Потому что у них нет собственной кровеносной сети и они могут получать жидкость и питательные вещества только при диффузном обмене с окружающими мышечными волокнами. А если мышцы не работают, то диффузный обмен прекращается. Фиброзное кольцо межпозвоночного диска сначала обезвоживается, затем растрескивается и покрывается плотным слоем солей кальция. На этой стадии оно полностью утрачивает способность впитывать жидкость, выделяемую окружающими мышцами. При тотальном обезвоживании фиброзное кольцо лопается и через образовавшуюся трещины выпадает фрагмент пульпозного ядра. Это и есть межпозвоночная грыжа.
Какими образом могут проникнуть хондропротекторы в ткань фиброзного кольца, если жидкость, выделяемая мышцами, не усваивается? Никаким. Поможет только внутри позвоночное введение фармакологического препарата. Но это чревато негативными последствиями вплоть до полной парализации нижней части тела человека. Хотя есть и другой выход. Это мануальная терапия, которая в сочетании с остеопатией, рефлексотерапией и кинезиотерапией восстанавливает способность фиброзного кольца усваивать жидкость, выделяемую мышцами. В этом случае имеет смысл делать инъекции хондропротекторов. Но вот только процесс восстановления фиброзного кольца в таком случае успешно пройдет и без них. Не стоит тратить значительные суммы денег на фармаколочгеиские препараты, которые по сути могут оказаться совершенно бесполезными.
Лечить парез стопы нужно начинать с восстановления целостности межпозвоночного диска. А уже после этого можно провести курс реабилитации, в ходе которого будет полностью восстановлена чувствительность и работоспособность стопы.
Причины пареза стопы
Существуют разнообразные причины пареза стопы, однако лидирует среди них все-таки межпозвоночная грыжа пояснично-крестцового отдела позвоночника. Так называемая полая стопа может сформироваться при поражениях церебральных структур. Напрмиер, выраженный парез стопы, который в буквальном смысле этого слова не дает ходить, развивается у детей с детским церебральным параличом. Также эта патология может возникать после менингита, энцефалита, у лиц, перенесших инсульт или транзиторное нарушение мозгового кровообращения.
При радикулопатии парез стопы развивается не сразу. Для этой патологии характерны следующие этапы:
- первичная компрессия корешковых нервов, ветви которых отвечают за иннервацию мышц стопы и голеностопа (при этом возникает острая боль в области поясницы, крестца и передней поверхности голени);
- вторичное воспаление с отечностью мягких тканей в очаге защемления корешка и потенциальным нарастанием компрессии (возникает парестезия в области бедра и голени, появляется стреляющая боль в области пятки);
- дистрофия нервного волокна (появляется ощущение онемения в области ягодицы, бедра, голени, снижается мышечная сила);
- атрофия нервного волокна (появляется бледность кожных покровов нижней конечности, возникает парез стопы).
На любом этапе возможно консервативное лечение патологии. Умеренный парез стопы можно вылечить с помощью массажа, лечебной гимнастики и методов мануальной терапии.
А теперь поговорим о настоящих причинах пареза стопы – о том, какие патологические изменения приводят к тому, что мышцы перестают слушаться. Итак, парез стопы появляется в результате действия следующих патологических факторов:
- при атрофии нервного волокна не передается импульс из двигательного центра в головном мозге;
- миоциты не сокращаются в ответ на команду;
- аналогичным образом не происходит расслабления мышечного волокна;
- поражается одновременно и чувствительное нервное волокно, поэтому парез сопровождается ощущением онемения;
- по мере того, как происходит ухудшение иннервации сосудистой стенки кровеносного русла, начинается вторичная атрофия мышечного волокна;
- на фоне снижения мышечной массы в области стопы утрачивается двигательная функция.
Поэтому запускать парез стопы ни в коем случае нельзя. Чем дольше он продолжается, тем сложнее будет проводить реабилитацию и восстанавливать все функции стопы.
Симптомы заболевания парез стопы
Парез стопы – это заболевание вегетативной или центральной нервной системы, которое проявляется в виде отсутствия проводимости нервного импульса. В большинстве случаев парез мышц стопы у взрослого человека развивается как осложнение длительно протекающего без лечения остеохондроза пояснично-крестцового отдела позвоночного столба. Внезапно человек начинает ощущать жгучие боль в нижней части голени, которые распространяются по стопе. После даже непродолжительной ходьбы неприятные ощущения усиливаются.
Вялый парез стопы сначала проявляется в том, что возникает ощущение онемения ноги. Временами может казаться, что не чествуешь, как наступаешь на ногу. Но сначала все эти ощущения проходят спустя несколько минут. Затем продолжительность приступа онемения нарастает. Это происходит до тех пор, пока чувствительность не будет утрачена совсем. На этой стадии начинает утрачиваться моторная функция. Негативное влияние на мышцы сгибатели и разгибатели приводит к тому, что стопа повисает. Пациент больше не может её согнуть, свершать вращательные движения. При ходьбе стопа не амортизирует оказываемые нагрузки, а словно проваливается. Это вызывает панику, хромоту, желание пользоваться посторонней помощью при передвижении. Постепенно пациенты полностью отказываются от самостоятельной ходьбы. Это только ухудшает состояние.
Клинические симптомы пареза стопы включают в себя:
- чувство онемения;
- мышечную слабость;
- невозможность совершать движения стопой;
- плоскостопие или косолапость;
- несостоятельность пальцев невозможно ими двигать);
- бледность кожных покровов;
- снижение уровня наполненности пульсовой волны на внутреннем своде стопы.
Для диагностики используется метод электронейрографии и электромиографии. Для уточнения локализации межпозвоночной грыжи применяется МРТ обследование. После проведенной диагностики врач сможет разработать индивидуальный курс лечения.
Парез сгибателей и разгибателей
Стопа человека – это сложная часть опорно-двигательного аппарата. За счет мышечных сводов она амортизирует оказываемую при ходьбе нагрузку, обеспечивает возможность совершать шаги. Парез нерва стопы может затронуть как полностью все ткани, так и отдельные группы мышц. Чем выше уровень поражения нервного волокна, тем выше вероятность развития полной неработоспособности стопы ноги.
Парез сгибателей стопы проявляется в том, что человек не может согнуть стопу, подтянуть пальцы по направлению к наружной поверхности голени. При попытке совершить подобные движения стопа безвольно повисает.
Парез разгибателей стопы — это невозможность разогнуть полностью стопу, вытянуть пальцы в сторону, противоположную наружной поверхности голени. Чаще всего в клинической практике встречаются случи поражения обеих групп мышц.
Как лечить парез стопы
Перед тем, как лечить парез стопы, нужно диагностировать то заболевание, которое его спровоцировало. Парез не является изолированной патологией нервной системы. Исключение составляют те случаи, когда произошло пересечение нерва в области голеностопного сустава. Но и в этой ситуации страдает только одна какая-то группа мышц.
Лечение пареза стопы начинается с терапии основного заболевания. Если это грыжа позвоночника или радикулопатия на фоне пояснично-крестцового остеохондроза, то сначала нужно восстановить диффузное питание хрящевой ткани межпозвоночного диска. Для этого применяется мануальная терапия, остеопатия, лечебная гимнастика, рефлексотерапия и т.д.
Для лечения пареза стопы в домашних условиях можно использовать комплекс лечебной гимнастики, разработанный индивидуально для пациента и самомассаж. Никакие фармаколочгеиские препараты для этих целей использовать не стоит.
Реабилитация и восстановление при парезе стопы
Реабилитация при парезе стопы должна проводиться в специализированной клинике мануальной терапии. Там врач разрабатывает индивидуальный курс с учётом того, какая причина послужила развитию данного патологического процесса.
Восстановление при парезе стопы возможно при использовании следующих методов воздействия:
- остеопатия – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения, что усиливает трофику всех тканей;
- массаж – для купирования гипертонуса и улучшения кровоснабжения в мышечной ткани;
- рефлексотерапия – для запуска процессов регенерации пораженного нервного волокна за счет задействования скрытых резервов человеческого организма;
- кинезиотерапия – для восстановления работоспособности всех групп мышц стопы;
- лечебная гимнастика – для восстановления функции нижней конечности.
Также применяется физиотерапия, лазерное воздействие, мануальная терапия и многое другое.
Особе значение имеет правильно проводимый массаж при парезе стопы, поскольку именно эта манипуляция позволяет восстановить чувствительность и работоспособность этой части тела. Можно делать самостоятельный массаж, но только по той схеме, которая будет разработана доктором. Самостоятельно разминать ступню не рекомендуется. Можно неловкими движениями нарушить даже тот минимальный кровоток, который сохранился в пораженных тканях.
Полное восстановление пареза стопы при грыже позвоночника возможно только при комплексном подходе. Сроки реабилитации могут растягиваться от 3 до 8 месяцев. Важно подобрать хорошую клинику мануальной терапии и полностью выполнять все рекомендации лечащего врача.
Имеются противопоказания, необходима консультация специалиста.

Парапарез нижних конечностей что это такое? — это неврологический синдром, для которого характерно частичное или полное снижение мышечной силы нижних конечностей. Болезнь связана с нарушениями в работе нервной системы.
Парапарез распространяется одновременно на обе руки (верхний) или обе ноги (нижний) парапарез.
Разновидности и отличия парапареза
Плегия (паралич) — это полная утрата двигательной способности в определенной группе мышц. Парез – это частичная утрата произвольных движений мышц с уменьшением силы в пораженных мышечных тканях.
Спастическая параплегия – это парапарез, при котором возникает полный или частичный паралич обеих верхних или нижних конечностей.
Если снижение мышечной силы наблюдается только на 1 конечности, то это состояние называют монопарезом. Бывает как монопарез ноги, так и руки.
Если ослабли конечности одной половины тела (левые рука и нога), то речь идет о гемипарезе, который бывает левосторонним или правосторонним.
Когда у пациента есть уменьшение силы мышц всех 4 конечностей – как верхних, так и нижних, это говорит о развитии тетрапареза.

Парапарез — что это такое?
Парапарезы конечностей часто возникают при разных расстройствах работы головного мозга. Причиной парапареза может стать нестабильная работа периферических нервов, если они становятся неспособными передавать мозговые сигналы, направленные на активизацию работы тканей мышц.
Есть 2 главные разновидности парапареза – органическая и функциональная форма.
- При первой форме парапареза нервные импульсы из мозга не достигают мышечных тканей.
- Во втором случае парапареза конечностей присутствуют расстройства процессов торможения, равновесия и возбуждения в коре мозга. При функциональном парапарезе характерно появление рефлексов и даже повышение мышечного тонуса, появление неестественных движений.
Причины парапареза
Парапарез нижней конечности возникает при нарушениях продвижения импульса из мозга по волокнам, идущих к ногам. Двусторонний характер пареза чаще наблюдается при нарушении работы спинного мозга и позвоночника.
Причинами парапареза следующие состояния:
- Травмы.
![]()
Грыжи позвоночных дисков.- Опухоли.
- Гематомы.
- Стенозы.
- Склероз.
- Закупорки спинальной артерии.
- Миелопатия.
- Эпидуральный абсцесс.
- Сирингомиелия.
Происхождение парапареза может быть обусловлено сосудистыми, наследственными, компрессионными и инфекционными факторами. Результат данных патологических изменений один – понижение мышечной силы в ногах и легкий неполный паралич.
Симптомы и признаки парапареза
Нижний парапарез проявляется такими симптомами:
- Снижение чувствительности кожи на нижних конечностях.
- Боли, отеки в ногах.
- Слабость мышц.
- Дискомфорт при сгибании/разгибании тазобедренных суставов.
- Трудность при работе голени.
- Сложности при ходьбе,
- Понижение коленных рефлексов.
- Неуверенное передвижение.

Эти признаки обычно появляются быстро и долго не проходят. В тяжелых случаях парапарез у взрослых может сочетаться с нарушениями в работе органов таза. У пациента наблюдается апатия, отсутствие аппетита и бессонница. Также нередко у больных повышается температура тела, начинаются перепады настроения и ухудшается работа кишечника.
У детей парапарез часто диагностируются после получения травм при родах. Но иногда диагноз ставится неправильно и когда ребенок взрослеет, его необходимо снять или подтвердить. Постановкой диагноза в таких случаях занимается невролог.
Врач должен определить степень парапареза:
- Незначительная,
- Умеренная,
- Выраженная,
- Ярко выраженная патология.
Если у больного прогрессирует нижний спастический парапарез, в пораженных конечностях наблюдается сильное снижение тактильных ощущений (чувствительности). Такие пациенты требуют особого внимания и грамотного ухода. Это состояние проявляется при травмах позвоночника в области грудной клетки. А нижний вялый парапарез является результатом повреждения поясничного и грудного участка позвоночника одновременно.
Диагностика парапареза
Появление первых признаков парапареза должно стать для пациента сигналом к полному обследованию, включающему осмотр и дополнительные меры диагностики.

В комплекс исследований входят:
- Рентгенография.
- Компьютерная томография и МРТ.
- Нейромиография.
- Исследование цереброспинальной жидкости.
- Миелография.
- Анализы крови (общий и биохимия).
- Определение концентрации витамина В12 и фолиевой кислоты в сыворотке крови.
- Анализ мочи.
- Анализы на сифилис, ВИЧ и СПИД.
- Исследование крови на онкомаркеры.
Кроме того, необходимо пройти осмотр у невролога – врача, который ставит диагноз и назначает курс лечения.
Лечение парапареза
Чтобы вылечить парапарез нужно устранить причину заболевания, которая стала источником развития неврологических нарушений. Помимо основного лечения должны проводиться восстановительные меры, снижающие последствия парапареза и ускоряющие возврат пациента в нормальной активной жизни.
Больным назначают лекарства, улучшающие нервную проводимость, способствующие нормализации тканевой трофики и тонуса мышц.

Также используют препараты, которые помогают устранить причину слабости нижних конечностей.
Обычно применяются:
- Нейротрофические препараты (Церебролизин, Кортексин).
- Миорелаксанты (Мидокалм).
- Антихолинэстеразные (Неостигмин).
- Витамины (Витаксон, Мильгамма).
На начальном этапе лечения лекарства вводятся в форме инъекций, затем больного переводят на таблетки.
Самолечение строго запрещено, а все препараты должны назначаться исключительно лечащим врачом.
При патологиях позвоночника и работы спинного мозга, сопровождающихся парапарезом конечностей, часто проводится немедикаментозное лечение, в которое входит физиотерапия.
С её помощью можно нормализовать кровообращение и обмен веществ в нижних конечностях, снизить спастические проявления и улучшить нервную проводимость.
Используются такие методики:
- Магнитотерапия,
- Электрофорез,
- Рефлексотерапия,
- Лечение лазером,
- УВЧ-терапия,
- Парафинотерапия,
- Грязелечение,
- Гидротерапия.
Отдельные методы имеют свои противопоказания. При опухолях стимуляция тканей может привести к их росту и усугублению процессов парапареза конечностей.

Лечебная гимнастика по-прежнему признается одним из лучших средств реабилитации больных парапарезом конечностей. При двигательной активности задействуются рецепторы мышечно-суставного аппарата, благодаря чему активизируются нервные реакции.
Комплекс лечебной физкультуры помогает поддерживать тонус мышц и стимулировать нейротрофические процессы.
Под каждого пациента разрабатывается индивидуальный комплекс упражнений с учетом всех особенностей организма и заболеваний.
Совместно с ЛФК для поддерживания тонуса ног используется массаж. Это качественно улучшает трофику тканей и уменьшает спастические явления.
Массаж включает в себя:
- Разминание тканей,
- Растирание,
- Поглаживание,
- Надавливание.
Воздействию подвергаются не только конечности, но и спина.
Полное устранение причины парапареза конечностей обеспечивает только операция. Нейрохирурги осуществляют декомпрессию нервов и спинного мозга, ликвидируя патологии: грыжи, опухоли, смещения дисков, гематомы и др.
После хирургического лечения парапареза больному показан курс реабилитации для восстановления двигательной активности.

Также в качестве дополнительной меры могут использоваться народные средства. Однако традиционная медицина настороженно относится к данному способу лечения парапареза и рекомендует доверять только назначениям специалиста, а не заниматься самолечением.
Важно понимать, что лишь грамотное и своевременное лечение, проводимое под контролем квалифицированного специалиста может обеспечить наиболее оптимальный прогноз для больного.
В заключение надо отметить, что парапарез конечностей является патологией, которая выступает одним из проявлений первичного заболевания. Даже небольшие изменения мышечной силы и способности активно двигаться должны стать поводом для обращения в больницу, поскольку эти симптомы часто сопровождают тяжелые болезни, опасные не только для здоровья, но и для жизни пациента.

- Классификация парапарезов
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Самое важное
- Видео по теме
Парапарез нижних конечностей – это распространенная патология, при которой возникает слабость ног и ограничивается их подвижность. Заболевание диагностируют у взрослых и детей. Оно возникает в результате поражения грудного и поясничного отдела спинного мозга, а иногда при нарушении функциональности головного мозга.
Установить диагноз и выявить форму парапареза удастся после комплексной диагностики. В большинстве случаев устранить причину нарушения помогают консервативные методы терапии. В тяжелых случаях назначается операция.
Классификация парапарезов
Несмотря на распространенность, мало кто знает, что такое парапарез ног и как он развивается. Это неврологический синдром, при котором поражаются сразу 2 конечности (верхние или нижние). Сила мышц уменьшается, частично утрачивается способность выполнять произвольные движения. Это происходит, потому что не доходит нервный импульс от головного мозга к спинному, а потом к периферическим нервным окончаниям ног. Конкретная мышца или мускульная группа не получает нервный сигнал, из-за чего волокна ослабевают и атрофируются (истончаются). Причиной тому служат заболевания головного мозга, поражения спинного мозга, его корешков.
Важно уметь отличать нижний парапарез, паралич и другие подобные нарушения. Паралич (плегия) – это состояние, при котором полностью отсутствуют произвольные движения. Патология возникает по таким же причинам, что и парез.
Виды парезов по количеству вовлеченных конечностей:
- Монопарез – ослабляется одна конечность.
- Парапарез – поражаются 2 руки или ноги.
- Трипарез – патология охватывает 3 конечности.
- Гемипарез – ослабляются мышцы руки и ноги с одной стороны.
- Тетрапарез – поражены сразу 4 конечности.
Параплегия – это паралич обеих верхних или нижних конечностей.
В зависимости от того, какие нейроны пострадали (центральные или периферические) различают такие виды парапареза:
- Нижний спастический парапарез – одновременное снижение двигательной активности, повышение тонуса мышц или даже их спазм, повышение сегментарных рефлексов. Спастический парапарез возникает при повреждении центральных двигательных нейронов.
- Нижний вялый парапарез – мышцы расслабляются, начинают атрофироваться, постепенно исчезают защитные рефлексы. Это происходит, потому что поражаются периферические двигательные нейроны.
- Нижний смешанный – при одновременном поражении центральных и периферических нейронов наблюдаются симптомы спастического и вялого парапареза.
По степени тяжести различают такие виды парапарезов: легкий, умеренный, глубокий. При отсутствии терапии наступает полный паралич.
Причины
Как упоминалось, двигательные расстройства обеих конечностей возникают при поражении центральных или периферических нейронов. Нередко они возникают в результате компрессии позвоночника (грудной или поясничный отдел), спинного мозга, окружающих его корешков или кровеносных сосудов.
Медики выделили основные причины спастического парапареза:
- Транзиторная ишемическая атака.
- Инсульт.
- Опухоль или абсцесс спинного мозга.
- Воспалительный процесс инфекционного или неинфекционного происхождения.
- Рассеянный склероз.
- Переходящий парез двух конечностей, который развивается после приступа эпилепсии.
- Травмы спинного мозга или его корешков.
Распространенные причины вялого пареза обеих конечностей:
- Острый полирадикулоневрит (синдром Гийена-Барре).
- Интоксикация солями тяжелых металлов.
- Длительный прием некоторых препаратов, например, цитостатиков (Винкристин), противотуберкулезных средств (Изониазид), миорелаксантов (Толперизон).
- Аутоиммунные патологии, при которых повреждаются периферические нервы.
- Острая перемежающаяся порфирия.
- Патологии, которые нарушают нервно-мышечную передачу, например, миастения (слабость мышц), ботулизм (токсикоинфекция, поражающая продолговатый и спинной мозг).
- Воспалительные миопатии, при которых поражаются поперечнополосатые мышцы.
- Гипо- или гиперкалиемический периодический паралич.
Ее одна причина патологии – недостаточность витаминов группы В9, В12 и т. д.
Парапарез смешанного типа возникает при болезни Лу Герига (латеральный миотрофический склероз) и других патологиях спинного мозга.
Справка . Парапарез чаще всего возникает при миелопатиях (поражение спинного мозга), вызванных остеохондрозом или спондилезом (разрастание костной ткани на краях позвонков). Спинной мозг или его корешки защемляются протрузией, межпозвоночной грыжей, смещенным позвонком. Нередко патологию провоцирует травма или опухоль, размещенная в области позвоночника.
Симптомы
Нижний парапарез у взрослых и детей появляется характерными симптомами:
Симптомы частичной парализации нижних конечностей проявляются резко, и не исчезают долгое время.
В запущенных случаях патология сочетается с нарушением функциональности органов малого таза. Слабость мышц постепенно прогрессирует, возникает апатия, снижается аппетит, нарушается функциональность кишечника. Пациента мучает бессонница, перепады настроения, иногда повышается температура. Вследствие ослабления иммунитета повышается риск развития инфекции.
Парапарез у ребенка диагностируют после травм в ходе родов, спровоцированных механическим фактором. Врачи настаивают на том, чтобы мать с малышом остались в стационаре, чтобы контролировать состояние новорожденного, и при необходимости провести лечение. У детей более старшего возраста проводят комплексную диагностику, которая позволит подтвердить или опровергнуть наличие частичного паралича ног. В первом случае пациенту устанавливают группу инвалидности.
У ребенка отсутствуют явные признаки патологии, но опытный врач сможет выявить неладное по чрезмерному расслаблению или напряжению мышц. Родители должны срочно обратиться к педиатру, если малыш начал ходить на носочках, а на пятки не опирается, он беспокойный, плохо спит, ест, а подбородок дрожит. Эти симптомы не всегда указывают на парапарез, но выяснить причину их возникновения необходимо.
В большинстве случаев при парезе обеих конечностей на начальной стадии возникает легкий дискомфорт, который постепенно перерастает в боль в области пораженных нервов. Если неврологический синдром вызван острыми заболеваниями ЦНС, то симптомы возникают внезапно и стремительно нарастают.
Диагностика
Чтобы установить диагноз, врач расспрашивает пациента о беспокоящих симптомах, проводит клинический осмотр. Он сравнивает мышечную силу ног и рук, проводит тесты на сопротивление, пробу Барре (удержание на весу конечностей с закрытыми глазами на протяжении 30 секунд).
Оценка степени тяжести парапареза по баллам:
- 5 баллов – сила мышц и двигательная активность нормальная;
- 4 балла – мускулатура немного ослабляется, подвижность нормальная;
- 3 балла – объем движений в суставе сокращается, больному сложно преодолеть сопротивление;
- 2 балла – значительное ограничение двигательной активности, человек не может преодолеть силу тяжести по плоскости;
- 1 балл – мышцы еле заметно сокращаются, движения в суставах отсутствуют;
- 0 баллов – полный паралич.
Чтобы установить причины, вызвавшие неврологический синдром, назначают такие инструментальные и лабораторные исследования:
- КТ позволит оценить состояние позвонков, их положение, суставную щель.
- МРТ позволяет заметить даже минимальные повреждения спинного мозга, нервных корешков, окружающих кровеносных сосудов, мышц, межпозвоночных дисков.
- Миелография применяется для оценки состояния позвоночника и структур спинного мозга.
- Исследование цереброспинальной жидкости.
- Электромиография назначается для оценки нервно-мышечной передачи.
- Клинический и биохимический анализ крови.
- Анализ на ВИЧ-инфекцию и сифилис.
- Лабораторное исследование мочи.
- Энцефалограмму черепа проводят при подозрении на заболевания мозга.
- Анализ крови на витамины группы В.
Также врач пытается выяснить, есть ли у больного генетическая предрасположенность к парапарезу. Обычно это становится понятным еще на этапе сбора анамнеза.

Лечение
Лечение нижнего парапареза должно быть комплексным, важно устранить причину патологии, а также ее последствия. Только в таком случае удастся восстановить функциональность ног.
При лечении частичной парализации обеих конечностей применяются такие консервативные методы:
- Прием медикаментов. Препараты с ноотрофической активностью (Церебролизин, Кортексин) нормализуют деятельность ЦНС. Миорелаксанты (Мидокалм, Сирдалуд) устраняют спазм мышц. Ингибиторы холинэстаразы (Неостигмин) применяются для лечения миастений, параличей. Если парапарез вызван инфекциями, то назначаются антибиотики. В составе комплексной терапии применяют витаминные препараты (Витаксон, Мильгамма). Список лекарственных средств составляет врач после установления диагноза. Сначала больному делают инъекции, а потом переводят его на таблетки.
- Физиотерапевтические процедуры: лазерная, ультравысокочастотная, парафино-, гидро- или магнитотерапия, электрофорез, грязелечение. Эти методики позволяют нормализовать кровообращение ног, восстановить тонус мышц, а также нервную проводимость.
- Лечебная физкультура – один из самых действенных методов реабилитации пациентов с парапарезом. Регулярные тренировки стимулируют рецепторы мышц и суставов, как следствие, активизируются нервные реакции. Терапевтический курс длится 2 – 3 месяца. Потом пациент должен ежедневно выполнять упражнения дома на протяжении 1.5 – 2 лет. После восстановления нормальной подвижности можно посещать бассейн, прыгать на батуте, выходить на пробежки.
- Лечебный массаж позволит нормализовать мышечный тонус, ускорить кровообращение, трофику, восстановить ослабленные ткани. Его проводят через 2 – 3 недели после начала терапии. Во время сеанса специалист разминает, растирает, поглаживает и надавливает на мягкие ткани конечности. Массировать нужно не только ноги, но и спину. Курс состоит из 10 – 15 процедур.
- Народные рецепты применяют после одобрения врача. Для лечения используют смеси из натуральной глины, настойки на спирту и различные растирки на основе растительных компонентов (зеленая скорлупа орехов, зверобой, чабрец, календула). Внутрь можно принимать общеукрепляющие отвары с ромашкой, тысячелистником, можжевельником, корой дуба и т. д. Также пациент может пить фреши из фруктов, ягод, овощей и зелени.
Все действия пациента должен контролировать лечащий врач, который составляет план лечения, а при необходимости корректирует его.
При вялом типе парапареза, ДЦП и отсутствии положительной динамики при длительном использовании консервативных методов терапии назначают операцию. Хирургическое вмешательство необходимо, если форма и ось конечностей изменена, наблюдаются нейрогенные деформации (эквино-варусная, вальгусная, варусная) или рефлекторные контрактуры (повышение тонуса мышц вследствие длительного раздражения нерва).
При наличии вышеописанных показаний назначаются следующие операции:
- Сухожильно-мышечная пластика – фиксация поврежденных или парализованных мышц и/или сухожилий к здоровым тканям.
- Капсулопластика – иссечение части капсулы, чтобы ее натянуть после удаления костной шпоры (экзостоз).
- Тенодез – фиксация сухожилия швами фасции или кости рядом с костным соединением.
- Корригирующая остеотомия – устранение деформации, улучшение опорной функции путем искусственного перелома кости. Отломки потом фиксируют с помощью винтов, пластин или спиц.
- Артродез – соединение и фиксация костей в правильном положении.
- Операция по удлинению конечностей – разрез кости, растяжение фрагментов, заполнение просвета регенератом и наружная или внутренняя их фиксация.
В тяжелых случаях применяют несколько методик. После операции необходимо провести реабилитацию, чтобы функциональность конечности быстрее восстановилась.
Профилактика
Чтобы предупредить нижний парапарез, нужно соблюдать такие рекомендации:
- Соблюдать умеренную физическую активность, избегать гиподинамии и чрезмерных нагрузок.
- Отказаться от курения и алкоголя.
- Избегать переохлаждения.
- Следить за АД.
- Правильно питаться, пополнять рацион овощами, фруктами, цельнозерновыми продуктами, зеленью и т. д.
- Принимать витаминно-минеральные комплексы.
- Вовремя лечить инфекции и другие соматические заболевания.
Главное, быть внимательным к собственному здоровью, и поспешить на прием к врачу при появлении первых подозрительных симптомов.
Самое важное
Парапарез требует всесторонней диагностики и своевременного комплексного лечения. В первую очередь нужно выявить тип неврологического синдрома, степень тяжести и причину. При составлении программы лечения учитывается возраст, общее состояние, сила воли пациента. Больной должен соблюдать рекомендации лечащего врача, чтобы устранить причину патологии, ее последствия и быстрее восстановить функциональность конечностей. В противном случае повышается риск инвалидности.
Читайте также:



