Операции при деформации шеи
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
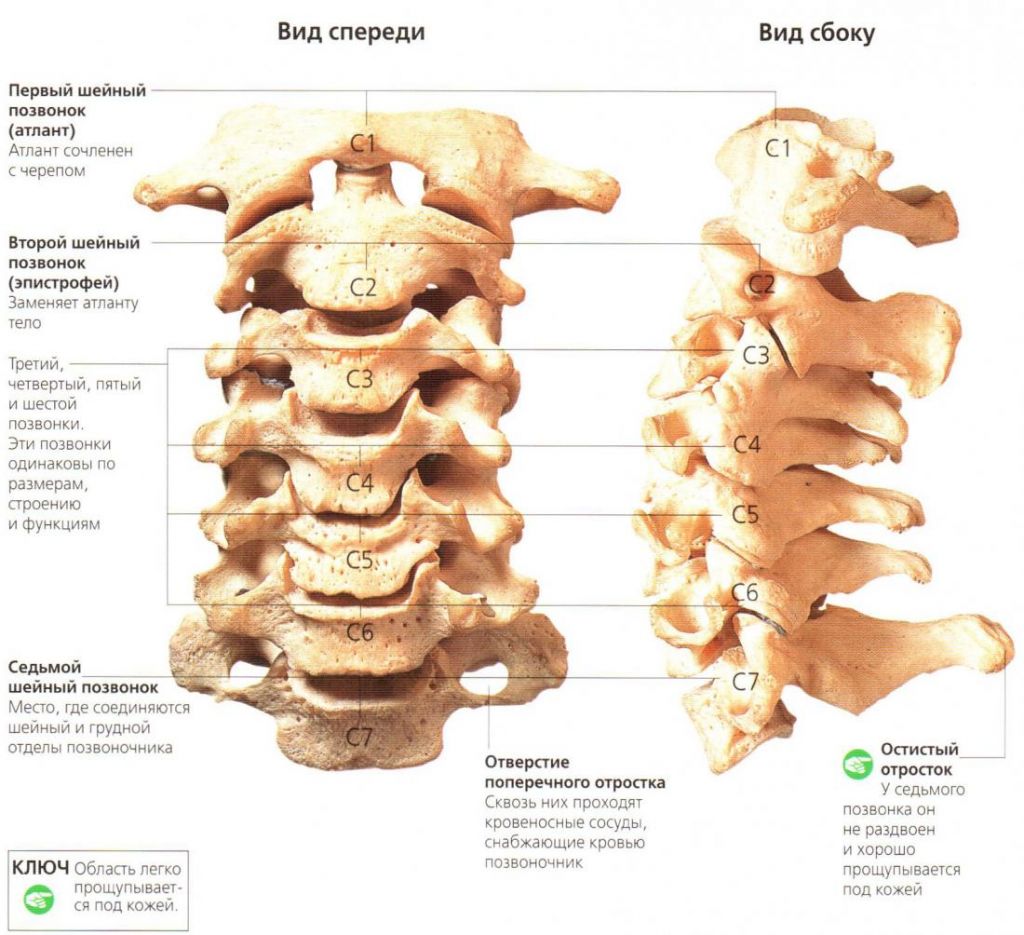
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
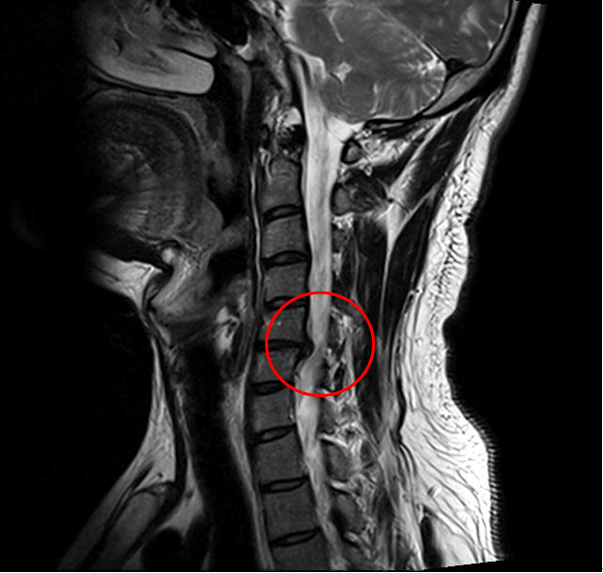
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
-
артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
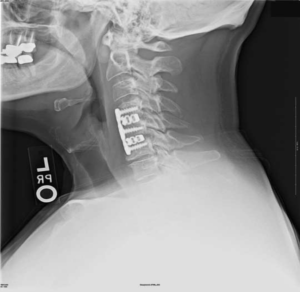
Импланты шейного отдела позвоночника на рентгене.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
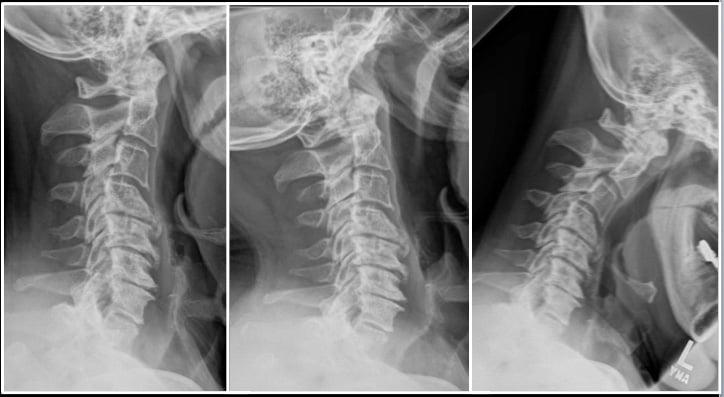
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
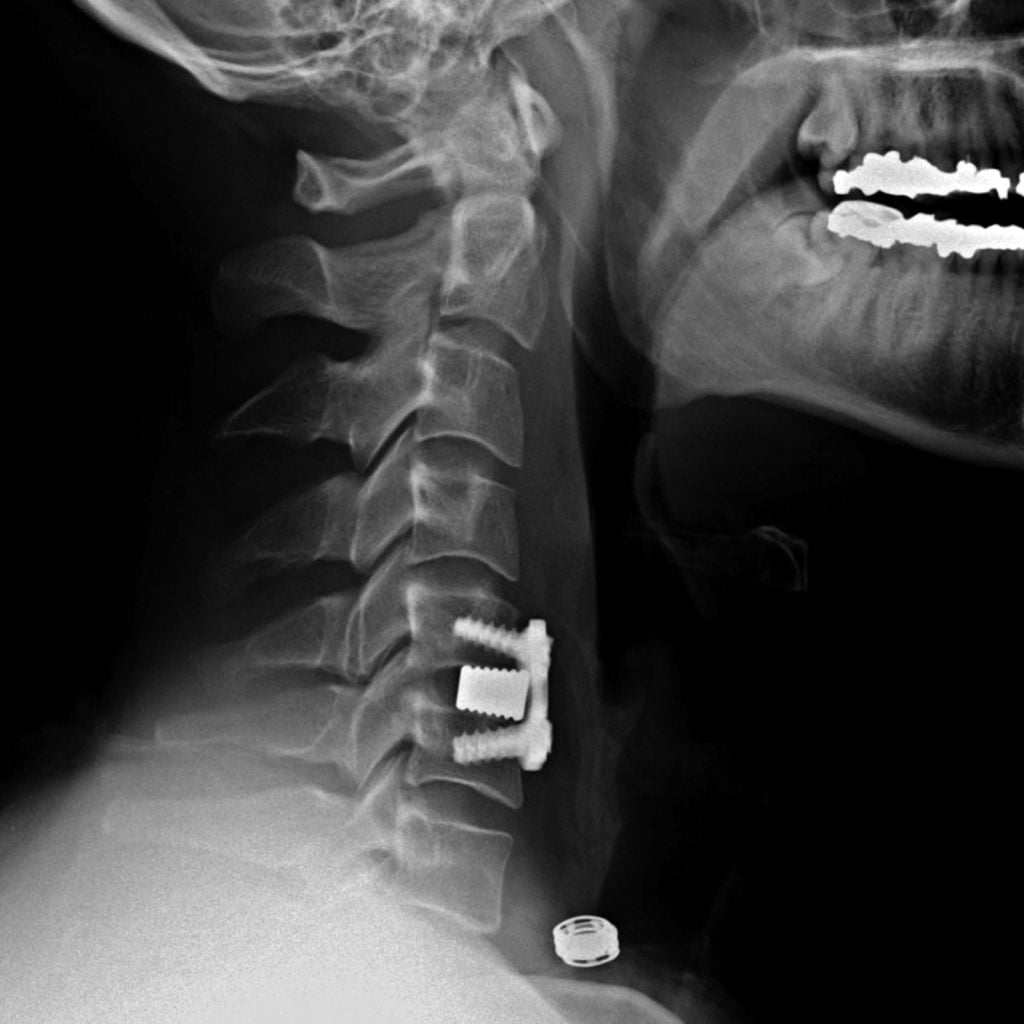
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
В верхней части хребта нередко травмируются ткани и развиваются болезни, при которых необходима операция на шейном отделе позвоночного столба. Нежелательно отказываться от рекомендуемого врачом хирургического лечения: патология может стать причиной инвалидности или смерти.
Операция на шейном отделе
Шея считается хрупкой структурой опорно-двигательного аппарата с малосильными мышцами. В ней расположены пищевод, трахея, щитовидка, лимфоузлы, множественная нервная, сосудистая сеть и мелкие позвонки C1─C7 с узким каналом для спинного мозга.

При болях или дискомфорте в шее рекомендуется обследоваться у вертебролога. В компетенцию этого врача входят все патологии позвоночника. Он также может выявить опухоли, заболевания прилегающих к нему нервов, кровеносных сосудов, структур лимфатической системы. Нередко доктор при обследовании шеи обнаруживает и причины вегетососудистой дистонии. Если выявленная патология пациенту угрожает смертью, инвалидностью или ухудшает качество жизни – врачи назначают операцию.
Вертебролог проконсультирует о целесообразности хирургического вмешательства на позвоночнике, оптимальном методе лечения и особенностях реабилитации. Если патология не связана со структурами хребта, доктор направит к другому узкоспециализированному врачу, в компетенцию которого входит обнаруженная болезнь.
Показания к спинальной хирургии
Операции на позвоночнике проводят только по строгим показаниям, когда патология вызвала паралич, сильный болевой синдром или несёт угрозу жизни.
Хирургическое лечение шейного отдела хребта рекомендуют при:
- злокачественных новообразованиях;
- большой опухоли;
- травме верхнего отдела хребта с разрушением или вывихом позвонка;
- протрузии, грыже дисков (локальная С5-С6, С6-С7, С4-С5, С7-Т, Шморля и другие виды);
- стенозе позвоночного канала;
- нарушении кровообращения в мозге при пережиме артерий ниже основания черепа;
![]()
спондилолистезе;- хордоме основания черепа;
- остеоид-остеоме;
- спондилллодисплазии;
- болезни Педжета;
- краниовертебральных или вертебральных аномалиях;
- полном разрушении позвонков и оголении участка спинномозговых оболочек.
Операцию проводят и при риске инвалидности, когда патологические процессы проявляются потерей чувствительности мягких тканей, онемением или другим нарушением функций опорно-двигательного аппарата или нервной системы.
Противопоказания к хирургическому лечению
Операции на позвоночнике в шейном отделе не проводят при постинсультном или постинфарктном состоянии, кардиопатологиях с тяжёлым клиническим течением, неоперабельных опухолях. Нельзя применять хирургическое лечение в период беременности, обострениях болезни, при инфекциях, декомпенсированных патологиях внутренних органов. Операции противопоказанны в случае плохой свёртываемости крови, дерматологических поражениях на шее, невыясненной причины болевого синдрома.
Виды операций на шейном отделе позвоночника
В спинальной хирургии есть открытые и малоинвазивные методы вмешательства. Каждый способ лечения отличается тактикой проведения и длительностью реабилитации.
Виды операции на позвоночнике в шейном отделе:
![]()
При спинальном стенозе (сужении пространства спинномозгового канала): декомпрессионная ламинэктомия, возможное сочетание с микродискэктомией, спондилодезом.- По удалению грыжи: дискэктомия, ламинэктомия, эндоскопическая операция, нуклеопластика.
- Реконструкционные операции: спондилодез, вертебропластика, протезирование, остеосинтез.
С помощью операции устраняют разрушение либо деформацию позвонков и/или дисков, удаляют опухоли, грыжи, очаги некротизации и прочие патологические процессы. Потерянные во время болезни функции хребта, нервов, сосудов и структур других систем организма восстанавливают комплексными методами реабилитации.
В ходе операции хирург через разрез над хребтом или с его боку делает резекцию: полностью или частично уменьшает деформированные участки позвонка, фасеточных сочленений и околосуставных связок, сухожилий. После удаления утолщённых дуг, остистых отростков, костных пластин, шпор (остеофитов) и прочих нарушений расширяется просвет канала спинного мозга, пространство для нервных ганглий, артерий. По окончании манипуляции применяют другие техники, или сразу ушивают рану.
В общей сложности операция при стенозе в сочетании с другими техниками длится в пределах 6 часов. Если спинальное сужение продолжалось недолго, то прогнозируют 97% эффективности вмешательства. При длительном стенозе шанс на выздоровление снижается до 80%.
В ходе операции через разрез удаляют диск и соединяют два смежные позвонки с их последующим сращением. В качестве фиксатора берут органический трансплантат (кость пациента или донора) либо искусственные имплантаты: гильзу, пластины, стержни, крючки, скобы и прочие приспособления.
Есть 3 вида операции. При классической дискэктомии доступ к повреждённому позвонку осуществляют через разрез спереди или сзади хребта. В ходе операции частично или полностью удаляют межпозвоночный диск, могут прижигать нервные корешки. Если убрали всю хрящевую ткань, то хирург дальше осуществляет спондилодез.
Микродискэктомия – малоинвазивная операция, при которой диск удаляют через разрез длинной 3 см. За манипуляциями следят с помощью микроскопа. В ходе процедуры отводят в сторону ганглии и удаляют диск.

При эндоскопической дискэктомии делают эпидуральную или местную анестезию, и используется эндоскоп. Доступ к межпозвонковому пространству осуществляют через разрез длиной до 2 см или сквозь 2─3 прокола величиной меньше 1 см, после чего удаляют грыжу или полностью диск.
Суть нуклеопластики заключается в удалении и разрушении пульпозного ядра, после чего выравнивается фиброзное кольцо и исчезает грыжа. В ходе операции внутрь диска сквозь кожу вводят иглу со специальным наконечником. Процедуру выполняют под местной анестезией, за манипуляцией следят через интраоперационную рентгенустановку.
- Радиочастотная абляция – центр диска разрушают электромагнитной волной.
- Вапоризация – ядро испаряют лазерным излучением световода.
- Коблация – выпячивание уменьшают воздействием холодноплазменного электрода.
- Гидропластика – центр диска разрушают струёй физраствора с последующим отсосом лишней жидкости и фрагментов ядра.
- Интервенционная дискотомия – ядро разрушают прибором с вращающимся элементом, затем вводят физраствор и делают пункцию, чтобы удалить остатки жидкости и хряща.
Длительность операции занимает 20─180 минут, в зависимости от объёма работы. Методы обладают одним недостатком – после хирургического лечения часто болезнь рецидивирует.

При полном разрушении хрящевой ткани между позвонков вставляют искусственный диск. Протез бывает частичным для ядра (стальной, гелевый, силиконовый), и полным, чтобы заменить всю межпозвонковую ткань. При правильной установке имплантата и отсутствии осложнений, он может прослужить до 20 лет. Затем искусственный диск нужно заменить.
Во время операции внедряют в тело позвонка либо ставят вокруг него крепящее устройство, чтобы ускорить срастание смежных участков хребта. Фиксаторы берут биологические (из костной ткани) или искусственные (металл, полимер и так далее). Крепящее устройство и винты подбирают по размеру позвонка.
Стоимость операции на позвоночнике в шейном отделе
В клиниках Москвы цена несложной операции начинается от 20 000 рублей. Но зачастую требуется провести хирургическое лечение по 2─3 методикам и/или использовать эндопротез. Это повышает стоимость операции до 80─450 тысяч рублей.
В зарубежных клиниках цены на операции нужно узнавать непосредственно у представителя медучреждения. В стоимость их лечения может входить не только лекарства, само вмешательство, реабилитационные процедуры, но и проживание, питание. Хорошие отзывы оставляют пациенты о ценовой политике и качестве услуг о клиниках Чехии.
Предоперационная подготовка пациента
На протяжении 10¬14 дней перед хирургическим вмешательством пациент заново проходит обследование аппаратными и лабораторными методами.
При повторной диагностике делают:
- рентген шейного отдела в 3 проекциях и/или МРТ;
- ЭКГ;
- общие и биохимические анализы крови, мочи;
![]()
коагулограмму;- миелограмму;
- дискографию;
- флюорографию (если истёк срок предыдущего снимка).
На протяжении подготовительного периода нужно бросить курить, жевать табак, нельзя употреблять противовоспалительные нестероидные средства, лекарства с разжижающим кровь свойством, спиртные напитки. За 12 часов до операции прекращают пить и есть.
Пооперационное лечение
Сразу после хирургического вмешательства больной несколько дней лежит в ортопедическом воротнике. В пооперационный период пациенту назначают противомикробные лекарства, антибиотики, НПВП, противоотёчные медпрепараты и болеутоляющие средства. Они предупреждают инфекции, отёки, воспаление тканей и другие осложнения и последствия манипуляции.
Восстановительный период
Реабилитация в среднем длится 60─180 дней, но при сложных операциях срок могут продолжить до года. В этот период пациент выполняет ЛФК, проходит процедуры физиотерапии.
- Лекарственная поддержка. Для ускорения регенерации костной и хрящевой ткани пациенту назначают приём витаминов, хондропротекторов.
- Ношение ортопедического воротника.
![]()
Физиопроцедуры. На втором этапе больному назначают электрофорез, терапию лазером, лечебными грязями и ультразвуком, чтобы снизить боль, снять воспаление, ускорить регенерацию тканей.- Физическая нагрузка. Массаж и ЛФК делают только врачи реабилитационного центра со 2 дня после операции. Начинают с минимальных нагрузок в положении лёжа, контролируя состояние пациента и степень болевого синдрома. По мере восстановления тканей задачи усложняются, и прооперированный человек сам делает гимнастику тела. Для шеи выполняют только рекомендованные врачом упражнения.
После сложного вмешательства или протезирования физическая нагрузка на шейный отдел ограничивается всю жизнь, а не только во время реабилитации.
Осложнения
При передней дискэктомии есть вероятность повреждения голосовых связок, нарушения целостности дыхательных путей или пищевода, инфицирования тканей спинномозгового канала. Отказ от спондилёза осложняется длительным сроком сращения позвонков.
При операции на шейном отделе хребта возможно повреждение нервных ганглий, утечка ликвора (спинномозговая жидкость), плохая стабилизация структур позвоночника. Нежелательным последствием является воспаление диска и прокол сосуда. К осложнениям анестезии относят инфаркт миокарда, инсульт, тромбоз и лёгочную эмболию.
Профилактика
Чтобы не нарушить восстановленный позвоночный столб в шейном отделе, первый месяц после операции нельзя принимать ванны, употреблять алкоголь, заниматься сексом, выполнять порывистые движения головой, туловищем, конечностями, бегать, прыгать, поднимать вес более 2 кг. Через 8 недель после вмешательства разрешается плавать.
Иногда низкую физическую активность поддерживают на протяжении всего реабилитационного срока – 2─12 месяцев. В целях профилактики заболеваний позвоночника через год после операции можно пройти лечение в санаториях, специализирующихся на вертебральных патологиях.
В основе уникальной особенности человека, отличающей его от других живых организмов, — прямохождении, лежат тесные взаимоотношения между физиологическими изгибами различных отделов позвоночного столба, позволяющие сохранять баланс человеческого тела в пространстве. Если взглянуть на эмбриогенез человека, то мы увидим, что на начальных этапах своего развития позвоночник человека характеризуется отчетливо выраженной кифотической установкой всех его сегментов. Лордотиче-ские изгибы шейного и поясничного отделов позвоночника по сути являются компенсаторными и формируются вторично, обеспечивая возможность сохранения баланса головы человека относительно таза, в т.ч. во время ходьбы в вертикальном положении.
Gore et al. оценивали выраженность кифотической деформации шейного отдела позвоночника у пациентов с дегенеративными изменениями костно-мышечной системы и пришли к заключению, что величина лордотического изгиба шейного отдела позвоночника у мужчин составляет 16-22°, а у женщин 15-25°. Согласно данным Ganju et al., величина нормального лордоза шейного отдела позвоночника составляет 10-20°. Вне зависимости от величины истинного значения при оценке положения шейного отдела позвоночника необходимо принимать во внимание ось позвоночного столба в целом. Так, отвесная линия, опущенная от тела С2 позвонка, в норме должна проходить через тело S1 позвонка, дистальней него оставаясь кпереди от тела S2 позвонка.
С биомеханической точки зрения необходимо еще раз подчеркнуть важность оценки анатомии и функции позвоночника исходя не только из пространственных взаимоотношений его отдельных сегментов, но и состояния вторичных стабилизирующих структур. На уровне тел позвонков действуют, главным образом, компрессирующие силы, изолированно на них приходится 36% аксиальной нагрузки. Задние костные элементы позвонков, дугоот-ростчатые суставы и паравертебральные мягкие ткани противостоят в основном растягивающим силам, перенося на себе порядка 64% всей аксиальной нагрузки на позвоночник.
Нарушение целостности любой из этих стабилизирующих структур приводит к изменению нормального распределения нагрузки и постепенному изменению нормальной оси позвоночника в сагиттальной плоскости. При удалении на кадаверном препарате всех связочных образований позвоночника разрушение его происходит при гораздо меньших нагрузках, чем это наблюдается in vivo. Во время обычной повседневной активности нагрузки, испытываемые шейным отделом позвоночника при его сгибании, разгибании и других видах движений могут достигать 1200 Н. Тогда как в кадаверных исследованиях было показано, что при удалении всех связочных образований шейный отдел позвоночника способен выдержать вертикальную нагрузку, не превышающую 10 Н. Обязательными условиями, необходимыми для того, чтобы шейный отдел позвоночника имел способность противостоять всем этим физиологическим нагрузкам, являются сохранение его нормальной анатомии и сохранение целостности и функции паравертебральных мышц.
Только тогда в этом отделе позвоночника будут создаваться условия для нормального распределения нагрузки. В условиях лордотического изгиба шейного отдела позвоночника вектор нагрузки, начинающийся от головы, располагается позади тел шейных позвонков, тем самым уменьшая нагрузку на паравертебральные мышцы, участвующие в поддержании нормального положения головы в пространстве.
При кифотической деформации шейного отдела позвоночника вектор нагрузки смещается кпереди и возникают силы, способствующие сгибанию позвоночника. Усиливающиеся в этих условиях компрессирующие нагрузки в области передней колонны шейного отдела позвоночника приводят к снижению высоты межпозвонковых дисков и одновременно к перегрузке подвергающихся перерастяжению задних стабилизирующих образований позвоночника. Подобное распределение нагрузок неизбежно приводит к постепенному дальнейшему прогрессированию кифотической деформации позвоночника.
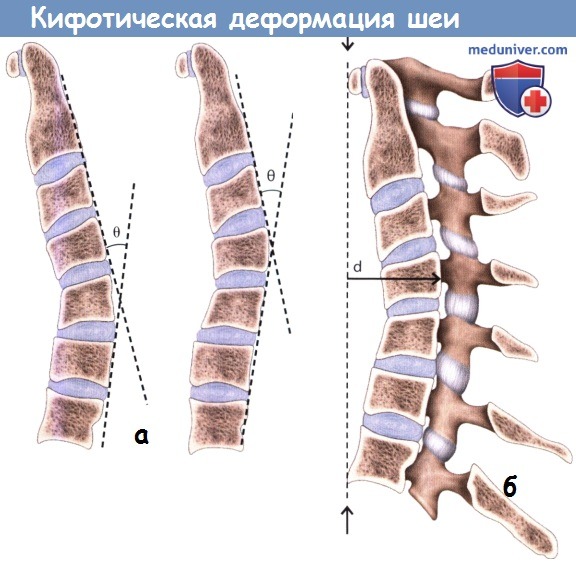
а - Степень кифотической деформации шейного отдела позвоночника.
б - Распределение нагрузки, приводящее к постепенному прогрессированию кифотической деформации шейного отдела позвоночника.
В подобных условиях прогрессирование деформации обусловлено увеличением момента действующей на позвоночник сгибающей силы (d).
а) Причины кифотической деформации шейного отдела позвоночника (этиология). Поскольку сохранение нормальной лордотической установки шейного отдела позвоночника зависит от сохранения тонкого баланса между силами, действующими в области этого отдела позвоночника, и целостности передней и задней колонн позвоночного столба, повреждение элементов любой из этих колонн приводит к появлению условий для формирования кифотической деформации. Нарушение целостности передней колонны может наступать в результате травмы, опухолевого поражения, спондилеза, спондилоартропатий или метаболических нарушений. У пациентов с выраженным спондилезом шейного отдела позвоночника наблюдается коллапс межпозвонковых дисков и кифотическая деформация позвоночника развивается постепенно, при травмах шейного отдела позвоночника подобные изменения возникают внезапно и очень быстро.
Наиболее распространенной формой кифотической деформации шейного отдела позвоночника является постляминэктомический кифоз, причиной которого является нарушение целостности всех задних стабилизирующих элементов позвоночника. Согласно данным литературы, частота развития подобной кифотической деформации позвоночника составляет 6-30%. Kaptain et al. провели ретроспективный анализ результатов лечения пациентов, которым выполнялась ляминэктомия на уровне шейного отдела позвоночника по поводу миелопатии, и пришли к заключению, что частота развития постляминэктомического кифоза у этих пациентов в течение ближайших четырех лет после операции составляет 21%. У пациентов, изначально имеющих в той или иной мере выраженную кифотическую деформацию, вероятность развития или усиления кифоза после ляминэктомии увеличивается в два раза.
в) Клиническая картина. Пациенты с кифотической деформацией шейного отдела позвоночника обычно обращаются за медицинской помощью с жалобами на боль в области надплечья и шеи. Подобные жалобы связаны с перенапряжением мышц шеи и спины, работающих в условиях перегрузки, связанной с необходимостью поддержания сагиттального баланса позвоночника. В наиболее тяжелых случаях у пациентов может быть нарушена способность смотреть перед собой или даже глотать. Нередко у этих пациентов развивается компенсаторный гиперлордоз поясничного отдела позвоночника, в связи с чем частой жалобой пациентов является боль в области поясничного отдела позвоночника. В зависимости от выраженности кифотической деформации или явлений спондилеза в той или иной мере может присутствовать клиника шейной радикуло- или миелопатии. Кифотическая деформация позвоночника приводит к конфликту вентральной поверхности спинного мозга с задней поверхностью тел позвонков. Согласно данным исследований, кифотическая деформация шейного отдела позвоночника является причиной компрессии микрососудистого русла спинного мозга, что теоретически может являться причиной развития миелопатии.
г) Клиническое обследование. Пациенту должно быть выполнено полное обследование нервной и сосудистой систем, при этом особое внимание следует обратить на наличие таких признаков поражения длинных проводящих путей спинного мозга, как симптомы Хоффмана и Бабинского или клонус мышц. Далее следует полное рентгенологическое обследование, призванное выявить и оценить такие ключевые особенности имеющейся деформации позвоночника, как:
1) ее причина,
2) тяжесть деформации и
3) эластичность деформации, т.е. возможность ее пассивной коррекции.
Вся эта информация необходима для выбора плана лечения и получения ответа на вопросы, которые позволят выбрать наиболее оптимальный для достижения коррекции хирургический доступ — передний, задний или комбинированный.
Первоначальное лучевое обследование включает выполнение рентгенографии в прямой, боковой проекциях и в положении сгибания и разгибания шейного отдела позвоночника. Последние рентгенограммы имеют особое значение, поскольку они позволяют определить, насколько мобильна имеющаяся деформация или она является фиксированной. Глобальную ось позвоночника в сагиттальной плоскости оценивают по полноразмерной рентгенограмме позвоночника пациента, выполненной в положении стоя. Пациентов с выраженной кифотической деформацией мы укладываем на рентгенологический стол в положении на спине, что позволяет нам оценить, возможно ли у них добиться пассивной коррекции деформации, и если возможно, то насколько. Кроме того, для оценки состоянии дугоотростчатых суставов шейного отдела позвоночника выполняется тонкосрезовая компьютерная томография. Если имеет место анкилозирование этих суставов, то для коррекции деформации скорее всего понадобиться то или иное вмешательство из заднего доступа, направленное на мобилизацию суставов. Для оценки степени компрессии спинного мозга и его корешков выполняется МРТ шейного отдела позвоночника. Наличие значительного размера передних остеофитов тел позвонков обычно требует выполнения вмешательства спереди.
д) Показания к операции при кифотической деформации шейного отдела позвоночника. Строгих показаний к хирургическому лечению у пациентов с кифотической деформацией шейного отдела позвоночника не существует. Поэтому в связи с тем, что не все пациенты с этим состоянием требуют хирургического лечения, клиницист должен очень тщательно собирать и выделять необходимую для него информацию из анамнеза пациента, данных его физикального обследования и дополнительных методов исследования. Согласно нашему опыту, показаниями к хирургическому лечению являются наличие у пациента миелопатии, радикулопатии, рефрактерных к консервативному лечению, или прогрессирующей деформации с постепенно усугубляющейся клинической симптоматикой. Пациентов с тяжелой деформацией, в значительной мере ограничивающей их повседневную активность, также необходимо рассматривать как потенциальных кандидатов на хирургическое вмешательство.
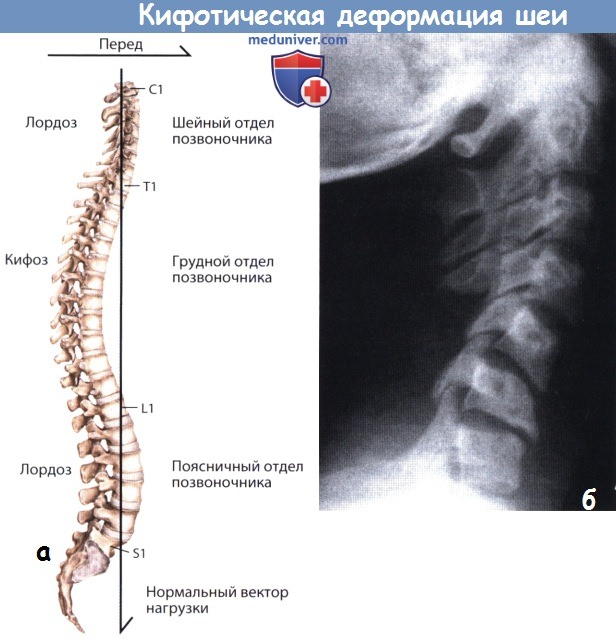
а - Отвесная линия, опущенная от тела С2 позвонка,
должна проходить через тело S1 позвонка, дистальней него оставаясь кпереди от тела S2 позвонка.
б - Постляминэктомический кифоз.
Читайте также:






