Операция по стабилизации шейного отдела позвоночника
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
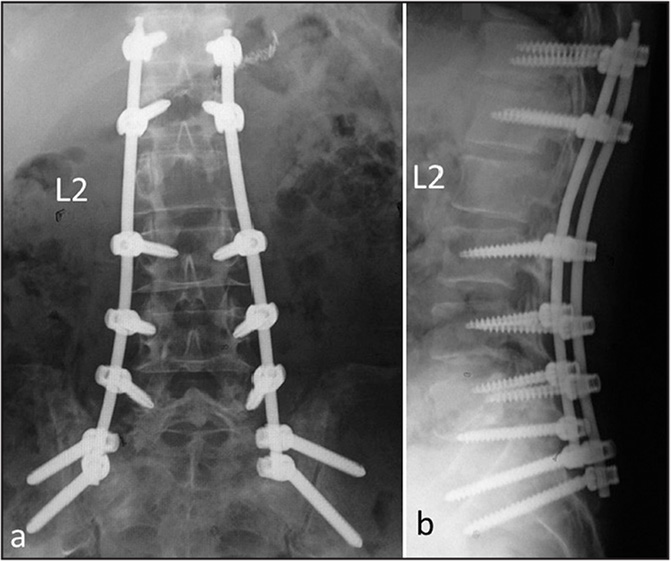
Стабилизационная система на рентгене.
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
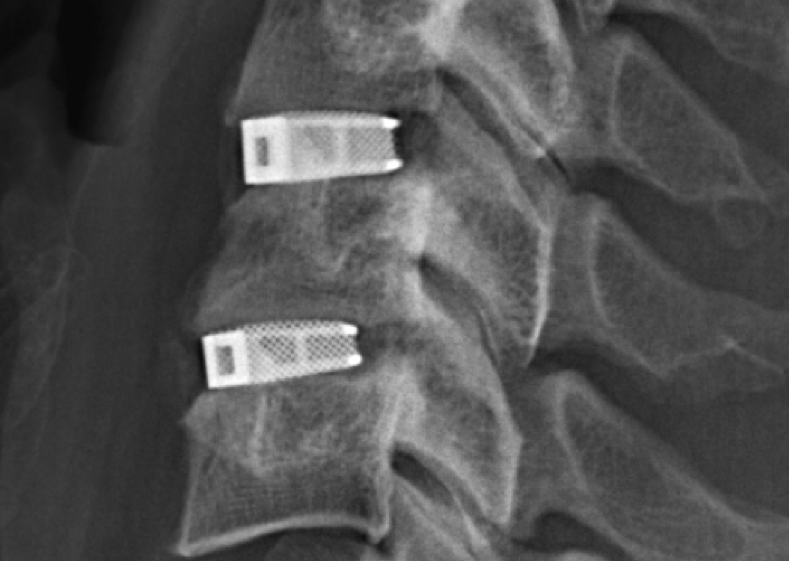
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
Системы стабилизации позвоночника жесткого типа
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.


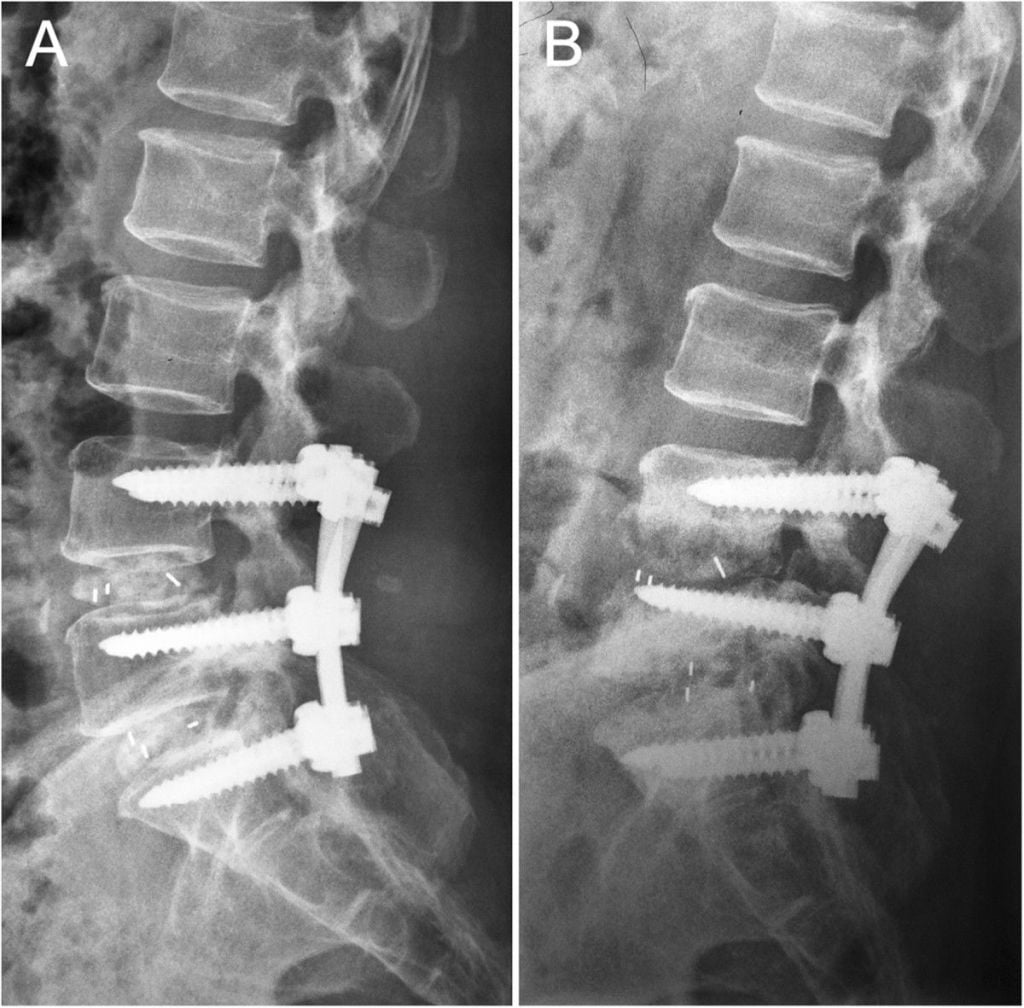
Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
- выраженный листез позвонков;
- травмы позвоночника (вывихи, переломы и пр.);
- спинальные новообразования;
- дегенеративные патологии, сопровождающиеся неврологическим дефицитом, например, межпозвоночные поясничные грыжи;
- сколиотическая болезнь и кифоз;
- несостоявшийся артродез;
- последствия неудачно выполненных вмешательств и др.
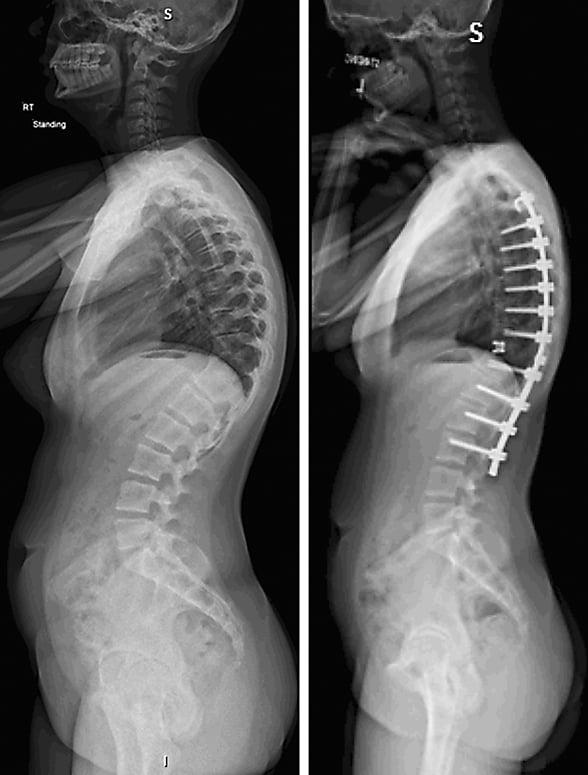
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
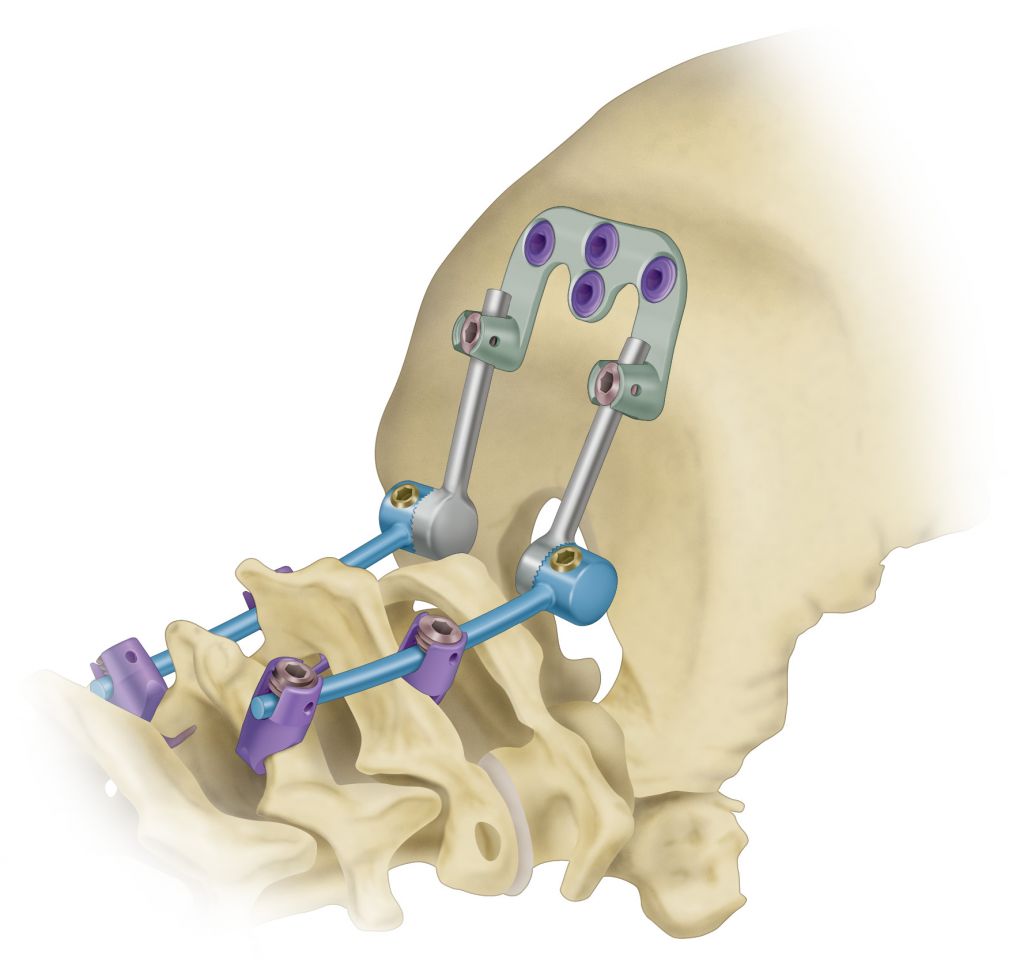
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
- тотальными протезами межпозвоночного диска;
- протезами для замены только пульпозной части диска с сохранением биологического единства фиброзного кольца;
- имплантатами для замещения дугоотростчатых суставов;
- подвижными устройствами межостистой стабилизации;
- динамическими транспедикулярными системами.
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
- поломка, смещение имплантированного стабилизатора (стержня, пластины, винтов, кейджей и т.д.);
- развитие местных воспалительных или инфекционных реакций;
- усиление болей в месте установленной конструкции;
- нарастающая мышечная слабость в руках или ногах.
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
- Болевой синдром и потеря чувствительности конечностей, по сути, если и были в дооперационном периоде, после стабилизации должны иметь тенденцию к сокращению. В противном случае, их появление вполне может говорить о том, что в процессе ответственного сеанса врач поранил нерв, сосуд или даже спинной мозг при создании доступа или в ходе соединения и перфорации позвонков. Эти осложнения нередко носят необратимый характер и чреваты параличом.
- Поломка, разболтанность, миграция компонентов имплантата сопровождаются тоже болезненными ощущениями, чувством инородного тела в спине. Причиной тому довольно часто является плохо произведенная фиксация установочной системы или же вообще ненужное назначение операции, несмотря на наличие явного противопоказания – низкая плотность костной ткани. В некоторых случаях к таким явлениям приводит неадекватная реабилитация или несоблюдение пациентом необходимых ограничений по физической активности. Исправить ситуацию реально только путем переустановки или полного извлечения устройства.
- Инфекционные процессы в зоне операции развиваются из-за несоблюдения норм антисептики в операционной, то есть по причине занесения в рану инфекции хирургическими инструментами. Патогенез способен развиться и на почве недостаточно правильно составленного курса антибиотикотерапии, плохого ухода за раневой зоной. При глубоком распространении инфекционного процесса нужно выполнять ревизионную операцию, широкую санацию очага с применением сильного антибактериального агента.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
В верхней части хребта нередко травмируются ткани и развиваются болезни, при которых необходима операция на шейном отделе позвоночного столба. Нежелательно отказываться от рекомендуемого врачом хирургического лечения: патология может стать причиной инвалидности или смерти.
Операция на шейном отделе
Шея считается хрупкой структурой опорно-двигательного аппарата с малосильными мышцами. В ней расположены пищевод, трахея, щитовидка, лимфоузлы, множественная нервная, сосудистая сеть и мелкие позвонки C1─C7 с узким каналом для спинного мозга.

При болях или дискомфорте в шее рекомендуется обследоваться у вертебролога. В компетенцию этого врача входят все патологии позвоночника. Он также может выявить опухоли, заболевания прилегающих к нему нервов, кровеносных сосудов, структур лимфатической системы. Нередко доктор при обследовании шеи обнаруживает и причины вегетососудистой дистонии. Если выявленная патология пациенту угрожает смертью, инвалидностью или ухудшает качество жизни – врачи назначают операцию.
Вертебролог проконсультирует о целесообразности хирургического вмешательства на позвоночнике, оптимальном методе лечения и особенностях реабилитации. Если патология не связана со структурами хребта, доктор направит к другому узкоспециализированному врачу, в компетенцию которого входит обнаруженная болезнь.
Показания к спинальной хирургии
Операции на позвоночнике проводят только по строгим показаниям, когда патология вызвала паралич, сильный болевой синдром или несёт угрозу жизни.
Хирургическое лечение шейного отдела хребта рекомендуют при:
- злокачественных новообразованиях;
- большой опухоли;
- травме верхнего отдела хребта с разрушением или вывихом позвонка;
- протрузии, грыже дисков (локальная С5-С6, С6-С7, С4-С5, С7-Т, Шморля и другие виды);
- стенозе позвоночного канала;
- нарушении кровообращения в мозге при пережиме артерий ниже основания черепа;
![]()
спондилолистезе;- хордоме основания черепа;
- остеоид-остеоме;
- спондилллодисплазии;
- болезни Педжета;
- краниовертебральных или вертебральных аномалиях;
- полном разрушении позвонков и оголении участка спинномозговых оболочек.
Операцию проводят и при риске инвалидности, когда патологические процессы проявляются потерей чувствительности мягких тканей, онемением или другим нарушением функций опорно-двигательного аппарата или нервной системы.
Противопоказания к хирургическому лечению
Операции на позвоночнике в шейном отделе не проводят при постинсультном или постинфарктном состоянии, кардиопатологиях с тяжёлым клиническим течением, неоперабельных опухолях. Нельзя применять хирургическое лечение в период беременности, обострениях болезни, при инфекциях, декомпенсированных патологиях внутренних органов. Операции противопоказанны в случае плохой свёртываемости крови, дерматологических поражениях на шее, невыясненной причины болевого синдрома.
Виды операций на шейном отделе позвоночника
В спинальной хирургии есть открытые и малоинвазивные методы вмешательства. Каждый способ лечения отличается тактикой проведения и длительностью реабилитации.
Виды операции на позвоночнике в шейном отделе:
![]()
При спинальном стенозе (сужении пространства спинномозгового канала): декомпрессионная ламинэктомия, возможное сочетание с микродискэктомией, спондилодезом.- По удалению грыжи: дискэктомия, ламинэктомия, эндоскопическая операция, нуклеопластика.
- Реконструкционные операции: спондилодез, вертебропластика, протезирование, остеосинтез.
С помощью операции устраняют разрушение либо деформацию позвонков и/или дисков, удаляют опухоли, грыжи, очаги некротизации и прочие патологические процессы. Потерянные во время болезни функции хребта, нервов, сосудов и структур других систем организма восстанавливают комплексными методами реабилитации.
В ходе операции хирург через разрез над хребтом или с его боку делает резекцию: полностью или частично уменьшает деформированные участки позвонка, фасеточных сочленений и околосуставных связок, сухожилий. После удаления утолщённых дуг, остистых отростков, костных пластин, шпор (остеофитов) и прочих нарушений расширяется просвет канала спинного мозга, пространство для нервных ганглий, артерий. По окончании манипуляции применяют другие техники, или сразу ушивают рану.
В общей сложности операция при стенозе в сочетании с другими техниками длится в пределах 6 часов. Если спинальное сужение продолжалось недолго, то прогнозируют 97% эффективности вмешательства. При длительном стенозе шанс на выздоровление снижается до 80%.
В ходе операции через разрез удаляют диск и соединяют два смежные позвонки с их последующим сращением. В качестве фиксатора берут органический трансплантат (кость пациента или донора) либо искусственные имплантаты: гильзу, пластины, стержни, крючки, скобы и прочие приспособления.
Есть 3 вида операции. При классической дискэктомии доступ к повреждённому позвонку осуществляют через разрез спереди или сзади хребта. В ходе операции частично или полностью удаляют межпозвоночный диск, могут прижигать нервные корешки. Если убрали всю хрящевую ткань, то хирург дальше осуществляет спондилодез.
Микродискэктомия – малоинвазивная операция, при которой диск удаляют через разрез длинной 3 см. За манипуляциями следят с помощью микроскопа. В ходе процедуры отводят в сторону ганглии и удаляют диск.

При эндоскопической дискэктомии делают эпидуральную или местную анестезию, и используется эндоскоп. Доступ к межпозвонковому пространству осуществляют через разрез длиной до 2 см или сквозь 2─3 прокола величиной меньше 1 см, после чего удаляют грыжу или полностью диск.
Суть нуклеопластики заключается в удалении и разрушении пульпозного ядра, после чего выравнивается фиброзное кольцо и исчезает грыжа. В ходе операции внутрь диска сквозь кожу вводят иглу со специальным наконечником. Процедуру выполняют под местной анестезией, за манипуляцией следят через интраоперационную рентгенустановку.
- Радиочастотная абляция – центр диска разрушают электромагнитной волной.
- Вапоризация – ядро испаряют лазерным излучением световода.
- Коблация – выпячивание уменьшают воздействием холодноплазменного электрода.
- Гидропластика – центр диска разрушают струёй физраствора с последующим отсосом лишней жидкости и фрагментов ядра.
- Интервенционная дискотомия – ядро разрушают прибором с вращающимся элементом, затем вводят физраствор и делают пункцию, чтобы удалить остатки жидкости и хряща.
Длительность операции занимает 20─180 минут, в зависимости от объёма работы. Методы обладают одним недостатком – после хирургического лечения часто болезнь рецидивирует.

При полном разрушении хрящевой ткани между позвонков вставляют искусственный диск. Протез бывает частичным для ядра (стальной, гелевый, силиконовый), и полным, чтобы заменить всю межпозвонковую ткань. При правильной установке имплантата и отсутствии осложнений, он может прослужить до 20 лет. Затем искусственный диск нужно заменить.
Во время операции внедряют в тело позвонка либо ставят вокруг него крепящее устройство, чтобы ускорить срастание смежных участков хребта. Фиксаторы берут биологические (из костной ткани) или искусственные (металл, полимер и так далее). Крепящее устройство и винты подбирают по размеру позвонка.
Стоимость операции на позвоночнике в шейном отделе
В клиниках Москвы цена несложной операции начинается от 20 000 рублей. Но зачастую требуется провести хирургическое лечение по 2─3 методикам и/или использовать эндопротез. Это повышает стоимость операции до 80─450 тысяч рублей.
В зарубежных клиниках цены на операции нужно узнавать непосредственно у представителя медучреждения. В стоимость их лечения может входить не только лекарства, само вмешательство, реабилитационные процедуры, но и проживание, питание. Хорошие отзывы оставляют пациенты о ценовой политике и качестве услуг о клиниках Чехии.
Предоперационная подготовка пациента
На протяжении 10¬14 дней перед хирургическим вмешательством пациент заново проходит обследование аппаратными и лабораторными методами.
При повторной диагностике делают:
- рентген шейного отдела в 3 проекциях и/или МРТ;
- ЭКГ;
- общие и биохимические анализы крови, мочи;
![]()
коагулограмму;- миелограмму;
- дискографию;
- флюорографию (если истёк срок предыдущего снимка).
На протяжении подготовительного периода нужно бросить курить, жевать табак, нельзя употреблять противовоспалительные нестероидные средства, лекарства с разжижающим кровь свойством, спиртные напитки. За 12 часов до операции прекращают пить и есть.
Пооперационное лечение
Сразу после хирургического вмешательства больной несколько дней лежит в ортопедическом воротнике. В пооперационный период пациенту назначают противомикробные лекарства, антибиотики, НПВП, противоотёчные медпрепараты и болеутоляющие средства. Они предупреждают инфекции, отёки, воспаление тканей и другие осложнения и последствия манипуляции.
Восстановительный период
Реабилитация в среднем длится 60─180 дней, но при сложных операциях срок могут продолжить до года. В этот период пациент выполняет ЛФК, проходит процедуры физиотерапии.
- Лекарственная поддержка. Для ускорения регенерации костной и хрящевой ткани пациенту назначают приём витаминов, хондропротекторов.
- Ношение ортопедического воротника.
![]()
Физиопроцедуры. На втором этапе больному назначают электрофорез, терапию лазером, лечебными грязями и ультразвуком, чтобы снизить боль, снять воспаление, ускорить регенерацию тканей.- Физическая нагрузка. Массаж и ЛФК делают только врачи реабилитационного центра со 2 дня после операции. Начинают с минимальных нагрузок в положении лёжа, контролируя состояние пациента и степень болевого синдрома. По мере восстановления тканей задачи усложняются, и прооперированный человек сам делает гимнастику тела. Для шеи выполняют только рекомендованные врачом упражнения.
После сложного вмешательства или протезирования физическая нагрузка на шейный отдел ограничивается всю жизнь, а не только во время реабилитации.
Осложнения
При передней дискэктомии есть вероятность повреждения голосовых связок, нарушения целостности дыхательных путей или пищевода, инфицирования тканей спинномозгового канала. Отказ от спондилёза осложняется длительным сроком сращения позвонков.
При операции на шейном отделе хребта возможно повреждение нервных ганглий, утечка ликвора (спинномозговая жидкость), плохая стабилизация структур позвоночника. Нежелательным последствием является воспаление диска и прокол сосуда. К осложнениям анестезии относят инфаркт миокарда, инсульт, тромбоз и лёгочную эмболию.
Профилактика
Чтобы не нарушить восстановленный позвоночный столб в шейном отделе, первый месяц после операции нельзя принимать ванны, употреблять алкоголь, заниматься сексом, выполнять порывистые движения головой, туловищем, конечностями, бегать, прыгать, поднимать вес более 2 кг. Через 8 недель после вмешательства разрешается плавать.
Иногда низкую физическую активность поддерживают на протяжении всего реабилитационного срока – 2─12 месяцев. В целях профилактики заболеваний позвоночника через год после операции можно пройти лечение в санаториях, специализирующихся на вертебральных патологиях.
Как правило, операция необходима лишь небольшой группе людей, испытывающих боль. И проводится она после того, как консервативная терапия оказалась неэффективной. Одним из видов хирургических операций являются стабилизирующие операции на позвоночнике. Они позволяют избавиться от боли, фиксируя сверхподвижные соседние позвонки.
За последние 20 лет стабилизирующие операции на позвоночнике пережили настоящую технологическую революцию, связанную с появлением новых систем стабилизации позвоночника. Что привело к резкому сокращению количества осложнений и общим улучшениям результатов операций. Сегодня стабилизация позвоночника – это отработанная до мелочей методика, ставшая одной из самых популярных в современной нейрохирургии.
Одной из основных целей стабилизирующих операций на позвоночнике является устранение болевого синдрома. Для этого необходимо обеспечить неподвижность поврежденного сустава. Стабилизация позвоночника как раз обеспечивает прочное соединение двух и более позвонков в единую систему.
Довольно часто стабилизирующая операция сочетается с декомпрессией нервных образований. Декомпрессия освобождает спинной мозг и нервные корешки от сдавливания, которое возникает при грыже межпозвонковых дисков и остеофитах (костных наростах).
Стабилизация позвоночника выполняется в следующих случаях:
1. При выпадении или смещении дисков. При сильном остеохондрозе или деформирующем спондилезе часто возникает смещение позвонков, особенно в области поясницы, где осевая нагрузка повышена.
2. При разрушении позвонков. Причиной разрушения позвонков может стать раковая опухоль, разросшиеся метастазы, туберкулез или остеопороз.
3. При травмах. Хирургическая фиксация востребована при множественных и обычных переломах тел позвонков. Стабилизирующая операция может быть и дополнением к основной операции. Например, к удалению тел позвонков, отростков, дисков и дужек.
К каждой операции нейрохирурги Клиники Новая Медицина подходят индивидуально, поэтому стараются учитывать всю имеющуюся информацию о пациенте:
- степень испытываемого болевого синдрома;
- сопутствующие заболевания;
- образ жизни пациента;
- и другие обстоятельства.
Перед операцией проводится тщательная диагностика с помощью магнитно-резонансного и компьютерного томографов.
Только при таком серьезном подходе нейрохирург может сделать оптимальный выбор нужного метода фиксации позвоночника.
Позвоночник — это сложная система, состоящая из нескольких позвоночных сегментов. Каждый из них в свою очередь состоит из двух позвонков, объединенных межпозвонковым диском, мышцами и связками. Подвижность между позвонками обеспечивают фасеточные суставы. При этом из позвоночника через межпозвонковые отверстия выходят кровеносные сосуды и нервные корешки.
Для каждого позвоночного сегмента природой отпущен ограниченный объем движений. Когда же происходят патологические изменения, развивается нестабильность позвоночника. Иногда между позвонками возникает избыточный объем движений, тогда это называют сегментарной нестабильностью.
Нестабильность позвоночника опасна следующими последствиями:
- повреждением или раздражением нервных корешков;
- воспалением и повреждением фасеточных суставов (из-за повышенных нагрузок);
- развитием дегенеративных изменений;
- появлением боли.
Нередко при сегментарной нестабильности околопозвоночные мышцы оказываются спазмированными. Поначалу это приводит к положительному результату – к стабилизации сегмента. Но затем возникает кислородное голодание скованной мышцы, в ней скапливаются продукты обмена и появляются первые болевые ощущения.
При остеохондрозе в позвоночнике происходят дегенеративные изменения, часто это сопровождается хронической болью, устранить которую консервативная терапия не в силах. В таких случаях стабилизация позвоночника помогает многим пациентам.
Грыжа межпозвонкового диска нередко приводит к защемлению нервного корешка, реже – к компрессии спинного мозга. Если же сдавление спинного мозга происходит в шейном отделе, то возникает шейная миелопатия. Это очень опасное заболевание, грозящее полной парализацией тела, поэтому в этом случае проводят декомпрессивно-стабилизирующую операцию.
Сколиоз – это искривление позвоночника в передней плоскости. Он является показателем множества заболеваний. Для некоторых из них показаны стабилизирующие операции на позвоночнике.
Тело позвонка соединено с фасеточными суставами посредством специфического анатомического образования – ножки позвонка. Именно через ножку позвонка проходят нервные корешки.
При спондилолизе происходит перелом ножки позвонка, и задняя часть позвонка (фасеточный сустав, ножка и дужка) соединяется с его телом лишь рубцовым образованием. Таким образом, несросшийся перелом ножки позвонка становится основной причиной развития спондилолиза.
Спондилолистез – это смещение позвонков. Из-за больших нагрузок ни фасеточные суставы, ни межпозвоночный диск не в силах постоянно удерживать позвонок от соскальзывания. В течение нескольких лет межпозвонковый диск растягивается, что приводит к соскальзыванию расположенного выше позвонка. Со временем в нижней части спины появляется боль. При спондилолистезе она характерна для пациентов старше 35 лет.
И при спондилолизе и при спондилолистезе стабилизирующие операции на позвоночнике могут помочь.
Выбор систем стабилизации позвоночника очень богат. В основном их изготавливают из очень прочных и инертных материалов – титана и его сплавов, карбона или особой пластмассы. Во время операции стабилизирующие системы надежно закрепляют позвонки в нужном положении. И спустя считанные месяцы они срастаются в единое костное образование.
При транспедикулярной стабилизации позвоночника фиксирующие винты проходят в тело позвонка через его ножки, подтягивая специальные балки с обеих сторон. Со временем позвонки объединяются в единую костную структуру. Такие системы стабилизации позвоночника часто используются при операциях на поясничном и грудном отделах позвоночника. Транспедикулярная стабилизация позвоночника отличается коротким сроком реабилитации пациента и высокой надежностью, поэтому пациент может двигаться уже в первые дни после перенесенной операции.
Стабилизация шейного отдела позвоночника чаще всего проходят с передним доступом. По технике выполнения эта операция сильно отличается от транспедикулярной стабилизации позвоночника. Через разрез на передней поверхности шеи при помощи специальных ретракторов отодвигаются крупные сосуды, мышцы, трахея и пищевод. Обнажается передняя поверхность позвоночника.
Затем с помощью рентгена выявляется пораженный позвоночный сегмент и приступают к декомпресии (освобождению от сдавления) нервных образований. Проводят дискэктомию (удаление межпозвонкового диска), удаляют межпозвоночную грыжу, остеофиты и, в конечном итоге, освобождают защемленные нервные корешки.
После удаления межпозвонкового диска образуется полость, в которую можно трансплантировать часть кости пациента (аутотрансплантат). Это очень маленький кусочек, его забирают из гребня подвздошной кости во время операции.
Но в последнее время этот способ теряет свою популярность из-за распространения протезов дисков или кейджей.
Кейдж выглядит как полая клетка. В него насыпают костную крошку пациента, добытую из гребня подвздошной кости особой фрезой. Эта операция малотравматична, с минимальной болезненностью в период восстановления.
После установки и фиксации кейджа расстояние между ближайшими позвонками увеличивается. Увеличиваются и межпозвоночные отверстия, через которые проходят сосуды и нервные окончания.
Освободившиеся нервные структуры перестают быть источником боли и пациент вновь может наслаждаться жизнью.
Но, если для стабилизации позвоночника понадобится хирургическое вмешательство, то мы подберем для Вас оптимальную систему стабилизации позвоночника и проведем необходимую операцию.
Особо хочется сказать о том, что такой метод лечения, как вытяжение позвоночника зачастую приводит к нестабильности позвоночника, усилению болевого синдрома и необходимости выполнения более тяжёлой операции, такой как установка системы для транспедикулярной фиксации, а на ранних этапах, если не заниматься вытяжениями, то вполне можно обойтись достаточно простой нуклеопластикой.
Мы уделяем большое внимание послеоперационному периоду и первыми в России применяем в хирургической практике регенерацию тканей с помощью обогащенной тромбоцитами плазмы пациента. Благодаря этой инновационной методике время восстановительного периода существенно сокращается и пациент быстрее возвращается к активному образу жизни.
Читайте также:






