Операция шейный отдел пропал голос
Голос — главный инструмент общения, профессиональной реализации. После операции на щитовидной железе (в том числе по удалению злокачественных опухолей) или околощитовидных железах может возникнуть такое неприятное последствие, как потеря или ослабление голоса. Иногда причиной потери голоса является собственно опухолевый процесс, но чаще всего это травма в результате хирургического лечения. Как следствие, человек теряет возможность говорить, а зачастую даже глотать и дышать.
Пациенты, столкнувшиеся с потерей голоса, ищут в интернете ответы на вопрос, как же его вернуть. Поисковик выдаёт множество простых инструкций, но насколько они эффективны? ToBeWell решил разобраться, что среди них миф, а что правда.
В этом нам помогли Румянцев Павел Олегович (онколог-радиолог, директор Института онкоэндокринологии, доктор медицинских наук) и Вязьменов Эдуард Олегович (врач-отоларинголог, кандидат медицинских наук).
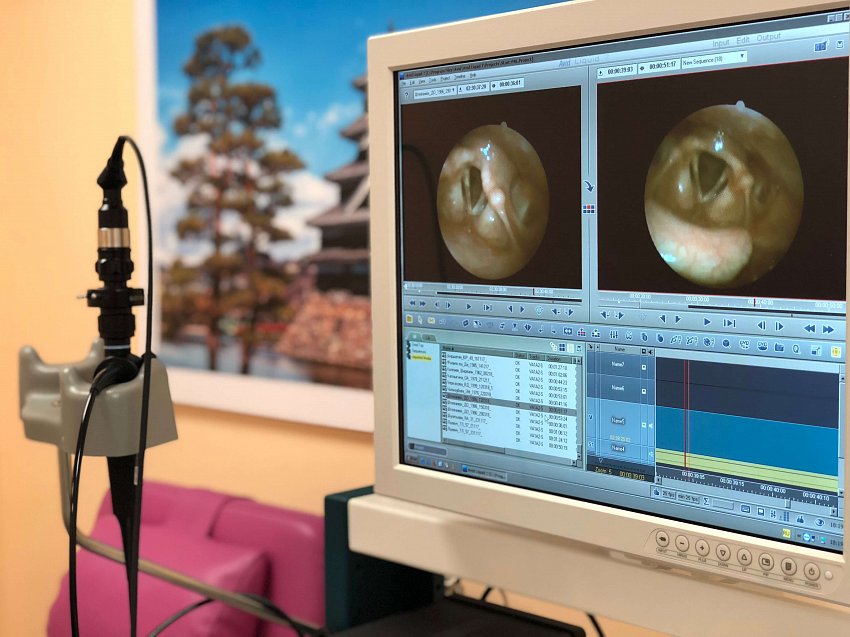
Почему после операции пропадает голос?
Вариант первый: это состояние складок во время дыхания, когда складки своим расположением напоминают букву V.
Вариант второй: Это состояние складок в медианном (срединном) положении. Таким образом голосовые складки находятся во время фонации, то есть воспроизведения звука. В этом случае они сомкнуты и вибрируют с определённой частотой.
Если складки повреждены в состоянии дыхания, то дыхание будет хорошее, но голоса не будет. Если складки повреждены в состоянии фонации, то есть сомкнутыми, здесь голос может быть, но это уже не важно, потому что человек не дышит. Даже если есть небольшой просвет, то воздуха человеку всё равно будет не хватать. В таком случае при двустороннем парезе нужно накладывать трахеостому.
Кроме двустороннего пареза складок бывает одностороннее поражение, то есть одна голосовая складка находится в положении V, другая же двигается нормально. Это значит, что здоровая складка работает за две. В этом случае с дыханием проблем не будет, но будет лёгкая дисфония — голос будет звучать слегка охрипшим. Если же голосовая складка встала в средней линии, то здесь могут возникнуть проблемы с дыханием, но голос будет достаточно неплохим.
Миф 1. Если голос потерян после операции, то через год он восстановится сам.
Э.О. Вязьменов: Терапевтический промежуток составляет три месяца. Это тот период, в котором мы с наибольшей долей эффективности можем восстановить голос. Соответственно, если человек прождёт полгода, то шансы на восстановление уменьшаются вдвое. После полугода шансы близки к минимальным. Эффект может быть, но будет настолько незначительным, что пациент может его даже не заметить.
Почему шансы понижаются?
Миф 2. Есть специальная операция по восстановлению голоса.
Голосовая складка — складка слизистой оболочки гортани, выступающая в её полость, содержащая голосовую связку и голосовую мышцу.
Миф 3. При потере голоса после операции нужно незамедлительно и усиленно тренировать складки, чтобы они заработали быстрее.
П.О. Румянцев: Голос формирует мышечный аппарат, который приводится в движение нервом. То есть, по нерву идут направленные сигналы, мышцы включаются и формируют акт глотания, дыхания и образования голоса. При парезе мышечный аппарат не активен, потому что нет сигнала от нерва. Если сигналов нет длительное время — мышцы атрофируются, возникает стойкая деформация и атрофия слизистой. Во время реабилитации необходимо перейти в охранный голосовой режим, чтобы не травмировать не восстановившийся нерв. Когда вы болеете, вас не заставляют заниматься на тренажёрах. Вам говорят: постельный режим! Это необходимо для реализации комплексной восстановительной программы.
Миф 4. Существует специальная физиотерапия, которая восстанавливает голос.
Э.О. Вязьменов: Это электрофорез различными веществами. Что такое электрофорез? Это воздействие двумя электродами. На электрод, прилегающий к коже, наносится лекарство. При взаимном воздействии электродов на зону лекарство проникает в ткани. Однако проникновение бывает разным, да и разные вещества проникают по-разному. То есть, на этих процедурах применяют различные препараты, улучшающие питание, трофику тканей. Также добавляют витамины, тем самым пытаясь простимулировать нерв. Но это совершенно неэффективно, потому что единственное, что нужно спровоцировать, чтобы вернуть голос — это контроль мозга над нервом. А как этого можно добиться витаминами? Электрофорезом мы воздействуем на нерв, но не воздействуем на мозг. То есть, мы не включаем обратную связь. Мы можем уменьшить отёк тканей, но глобально для мозга не будет никакого различия между тем, что было и что стало. Физиотерапия не направлена на то звено, которое на самом деле страдает.
Миф 5. Можно вернуть голос, регулярно делая массаж шеи и лица, начиная с бровей, заканчивая областью средостения.
П.О. Румянцев: Это совершенно абсурдная теория. У человека 12 пар спинномозговых нервов. Те, что выходят на лицо (лицевой нерв, седьмая пара) отвечают за движение мимических мышц. Спинно-мозговые нервы выходят напрямую из мозга и выполняют строго свои функции. Они между собой не связаны никоим образом. Массировать, например, иннервируемые лицевым нервом мышцы, ожидая, что это приведёт к восстановлению нерва гортанного, — бессмысленная потеря времени. Массаж любой части тела никаким образом на восстановлении голосового нерва не отражается.
Миф 6. Голос восстанавливает фонопедическая коррекция. На неё направляют пациентов с потерей голоса после операций в проекции гортани по ОМС.
Э.О. Вязьменов: Фонопедическая коррекция — это попытка заставить посредством упражнений (произнесение звуков, слогов) голосовые складки работать. То есть, включить этот же гортанный нерв. В самостоятельном варианте это бессмысленно. Вот что происходит. Приходит пациент с односторонним парезом гортани, начинает усиленно заниматься и его голос становится получше. Ему кажется, что эффект есть. На самом же деле нерв не восстанавливается никоим образом. Пациента просто учат пользоваться одной работающей складкой так, будто он пользуется двумя. Отсюда и происходит улучшение голоса. Но нерв не восстанавливается. То есть, человек просто учится пользоваться одной парализованной и одной работающей складкой настолько виртуозно, что формирует себе хороший голос.
Миф 7. Голос восстанавливает специально подобранная лекарственная терапия.
Э.О. Вязьменов: Подразумеваются средства, которые улучшают нервно-мышечную передачу общего характера. Они улучшают условия для основного лечения, но не являются сами по себе лечением. Они просто улучшают метаболизм любой нервной ткани.
П.О. Румянцев: Подобные препараты создают благоприятные условия для реализации эффекта, прежде всего аппаратного лечения. Если это не комплексная схема лечения, то эффект от этих лекарственных препаратов несущественный.
Миф 8. Голос восстанавливают народные методы. Среди прочих —настой змееголовника с мёдом и марьиным корнем.
П.О. Румянцев: Если бы это хорошо помогало, то было бы во всех клиниках по всему миру. Это классический эффект плацебо, пустышки. А такие мифы формируются зачастую благодаря вот каким историям. Например, один врач проводит обследование и исключает опухоль, а второй говорит: у вас опухоль, лечитесь змееголовником. Человек пьёт эту траву, приходит к врачу — всё, опухоли нет. Но это не потому, что помог змееголовник, а потому, что опухоли не было изначально. Элементарный результат неверной диагностики. А человек после этого бежит и рассказывает всем, что его от рака спасла трава. Если я увижу пациентов, у которых был доказательно подтверждённый рак, который потом вылечился змееголовником, я поверю в змееголовник. На самом деле, нет ничего, кроме доказательной медицины. Все эти настойки Шевченко, содовые диеты — это обман, и ничего кроме ложной надежды и потери времени они не дают. Подобные советы, а их множество в интернете, совершенно безосновательны и только сбивают людей с толку. Как результат — врачи и пациенты теряют драгоценное время.
Миф 9. Голос восстанавливает физкультурный комплекс для укрепления мышц шеи.
П.О. Румянцев: Мышцы, которыми мы поворачиваем голову, можно тренировать, и это отлично для вертебральных сосудов, которые снабжают кровью головной мозг. Тренировать мышцы гортани нельзя: нет таких тренажёров.
Миф 10. Голос восстанавливает вибромассаж шеи.
П.О. Румянцев: В недавно опубликованной в солидном журнале статье сообщается, что вибромассаж шеи очень полезен для пациентов с односторонним парезом гортани. Там пишут, что в большинстве случаев это позволяет полностью восстановить голос.
Написать можно что угодно, но где доказательства? Главные критерии в современной мировой медицине — доказательность и воспроизводимость!
Результаты подобных исследований нельзя считать доказательными, так как отсутствовал объективный контроль. Если бы эти результаты воспроизводились массово, то все бы давно перешли на вибромассаж шеи.
Верить нужно не утверждениям и авторитетному мнению, а доказательствам и результатам перепроверки в другом учреждении. Доказательность всегда имеет приоритет над авторитетностью.
Э.О. Вязьменов: Это самый древний метод осмотр гортани, называется непрямая ларингоскопия. Человек очень сильно открывает рот, врач удерживает его язык и осматривает гортань.
Впервые свои голосовые складки в зеркале увидел учитель пения Мануэль Гарсия. Это случилось во второй половине XIX века.
Какие ещё бывают мифы?
Э.О. Вязьменов: Некоторые прикладывают магниты: обычные, круглые, большие. Делают распаривание голосовых складок с помощью ингаляций. Применяют гомеопатию, БАДы (препараты с хрящевой тканью), различные добавки с хитином, потому что многие считают, что это может помочь вернуть голос.
П.О. Румянцев: Раньше было принято назначать препараты атропина. Он якобы действует на все нервно-мышечные синапсы, улучшая функцию нервно-мышечной передачи сигнала. На практике — это миф. Он не способствует восстановлению голоса и не вызывает ничего, кроме осложнений со стороны желудочно-кишечного тракта.
Последствия неправильного лечения
П.О. Румянцев: Во-первых, пока пациент прибегает к помощи бездоказательных методов восстановления голоса, он попросту теряет время. В итоге он упускает шанс восстановить голос и навсегда остаётся с нарушениями голоса, а зачастую — дыхания и глотания. Если работает одна складка, то она устаёт быстрее и при высокой голосовой нагрузке может слабеть. Обездвиженная и ослабленная голосовая складка претерпевает атрофические процессы, становится объектом для инфекции. Все воспалительные процессы, будь то ангина или бронхит, протекают гораздо тяжелее, с риском осложнений. Всё это накладывается на общее состояние здоровья.
Нейрофониатрическая реабилитация. Что это?
Э.О. Вязьменов: Это комплекс диагностических и лечебных мероприятий, которые позволяют максимально восстановить голос, если лечение началось вовремя. Желательно не позже, чем через три месяца после операции.
П.О. Румянцев: Время на реабилитацию голоса ограничено, и наша задача для максимально возможного эффекта — успеть до наступления необратимых изменений в мышцах гортани. Это два-три месяца. Применяемый нами метод — комплексный, он подбирается индивидуально и быстро даёт стойкий результат. Программная нейрофониатрическая реабилитация, разработанная нами, — это самый современный, высокотехнологичный и надёжный способ достичь эффекта буквально за считанное количество дней. Метод безопасен и доступен. Результат оценивается объективными методами: эндоскопией через нос, цифровым анализом голоса до и после лечения.
В комплекс нейрофониатрической реабилитации входит:
- консультация врача-отоларинголога и эндоскопический осмотр гортани;
- аппаратное лечение в сочетании с медикаментозной поддержкой и голосовыми упражнениями;
- контроль качества лечения при повторном эндоскопическом осмотре, цифровой анализ голосовой функции.
При нейрофониатрической реабилитации восстановление идёт по всем трём направлениям: дыхание, глотание, голос.
П.О. Румянцев: Этот осмотр мы обязательно проводим тем пациентам, которым планируется терапия радиоактивным йодом после ранее выполненной операции. Во время радиойодтерапии часто происходит отёк тканей в области гортани, и мы не можем допустить, чтобы пациенту стало плохо. Если мы при эндоскопии видим проблему, то сначала пациент проходит индивидуальную нейрофониатрическую реабилитацию, а уже потом радиойодтерапию. Это позволяет обеспечить эффективное и безопасное лечение каждого пациента.
Аппаратное лечение. Медикаментозная поддержка. Звуковые упражнения
Э.О. Вязьменов: Если говорить простым языком, то аппаратная нейрофизиологическая стимуляция, которую мы применяем, — это стимуляция гортанного нерва направленными специальными токами. По сути, мы можем восстановить любой двигательный нерв в течение терапевтического периода. Это происходит благодаря целенаправленной стимуляции нерва током, что совершенно безболезненно и не доставляет никакого дискомфорта пациенту. Амплитуду возрастания тока мы подбираем с помощью обратной связи с самим пациентом: он может сам понизить силу тока, если испытывает неприятные ощущения. Стандартная программа включает в себя 10 сеансов, то есть каждый день по одной процедуре длительностью 30–40 минут. Для иногородних мы предлагаем две процедуры в день — утром и вечером. Тогда они проходят программу за пять дней.
Э.О. Вязьменов: Одновременно с аппаратным лечением назначаются препараты, которые усиливают аппаратное лечение. Мы подходим к этому вопросу индивидуально.
П.О. Румянцев: Подобные препараты — это наши помощники при проведении аппаратного лечения. Эффекты от каждой составляющей лечения (аппаратного, медикаментозного) должны сложиться вместе, только в этом случае лечение приносит максимально возможный результат. На процесс воздействуют медикаментозные средства, улучшающие метаболизм нервной ткани — как центральной нервной системы, так и периферической.
Голосовые упражнения
Контроль качества лечения
Э.О. Вязьменов: Стандартный курс нейрофониатрической реабилитации составляет 10 сеансов. По завершении мы повторяем эндоскопическое обследование и принимаем решение о дальнейшем лечении. Если нерв полноценно восстановлен, то пациент здоровым отправляется домой. Если мы достигли промежуточного результата, то советуем пройти ещё курс.
П.О. Румянцев: Если положительной динамики нет, мы не рекомендуем продолжать лечение. Уже на первых сеансах мы видим, есть эффект от лечения или нет. Если эффекта нет, мы всегда проводим консилиум, чтобы разобраться. Бывает, что причиной отсутствия результата оказывается центральный компонент: нерв может не работать не потому, что есть периферическая патология, а потому что есть центральная — например, произошёл микроинсульт. Это очень редкие ситуации, но и их нельзя исключать. В целом, если лечение началось не позднее, чем через три месяца после операции, то возможно полное восстановление голоса. Максимально возможный результат может обеспечить только комплексная нейрофониатрическая реабилитация, активизируя нервы и мышцы, которые мозг тут же пытается взять под контроль. Таким образом, восстанавливается потерянная после операции биологическая обратная связь.
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
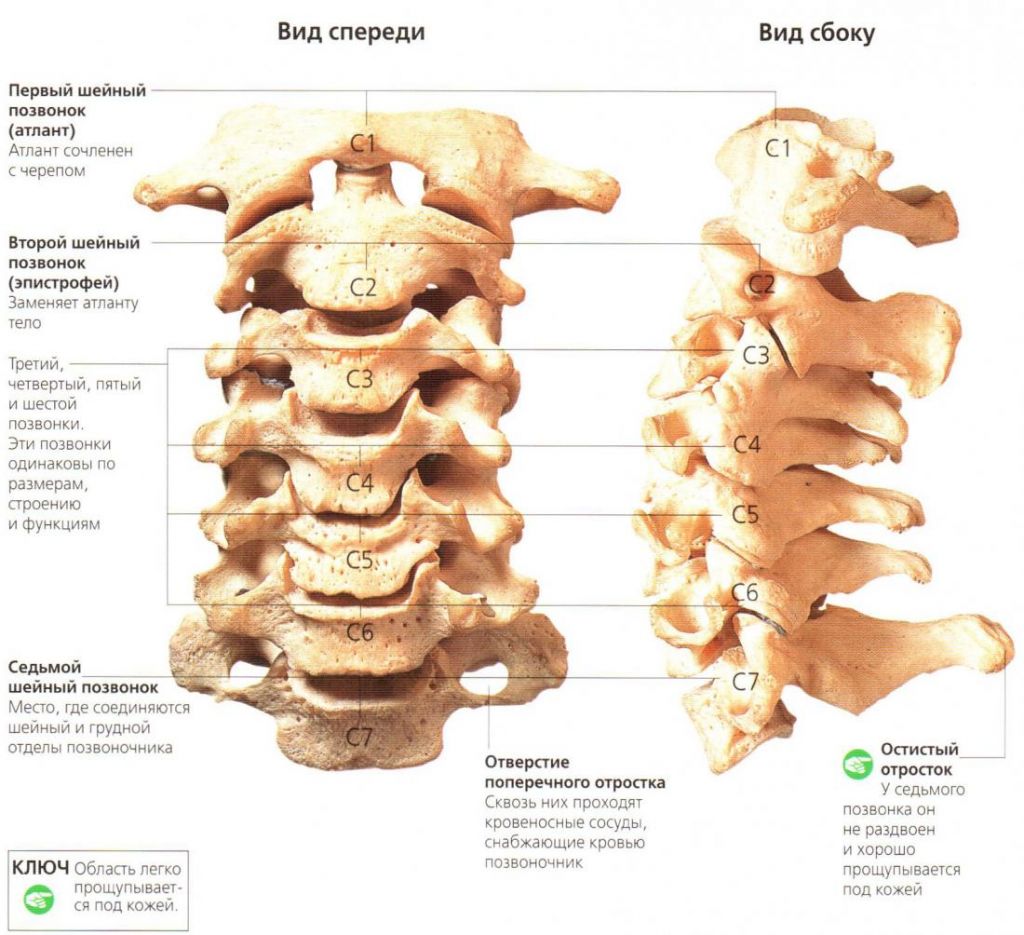
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
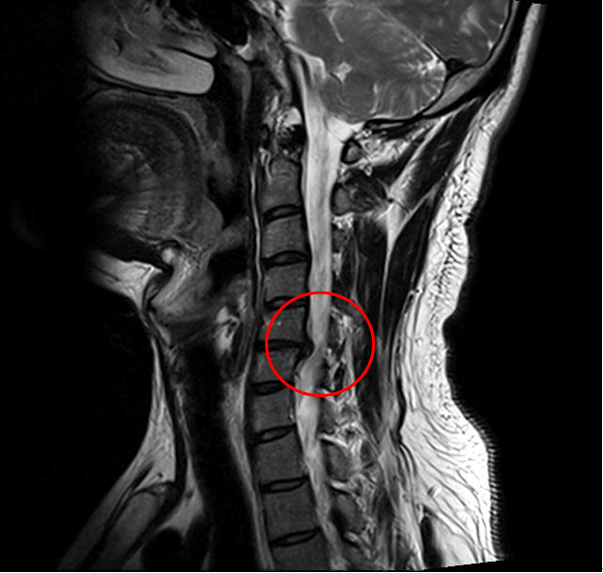
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
-
артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
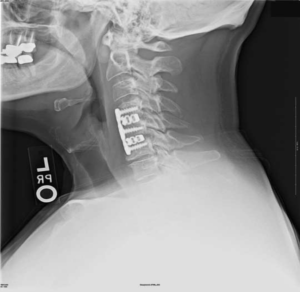
Импланты шейного отдела позвоночника на рентгене.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
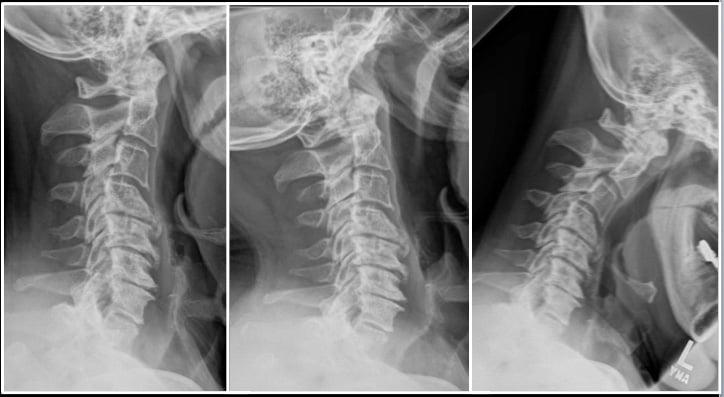
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
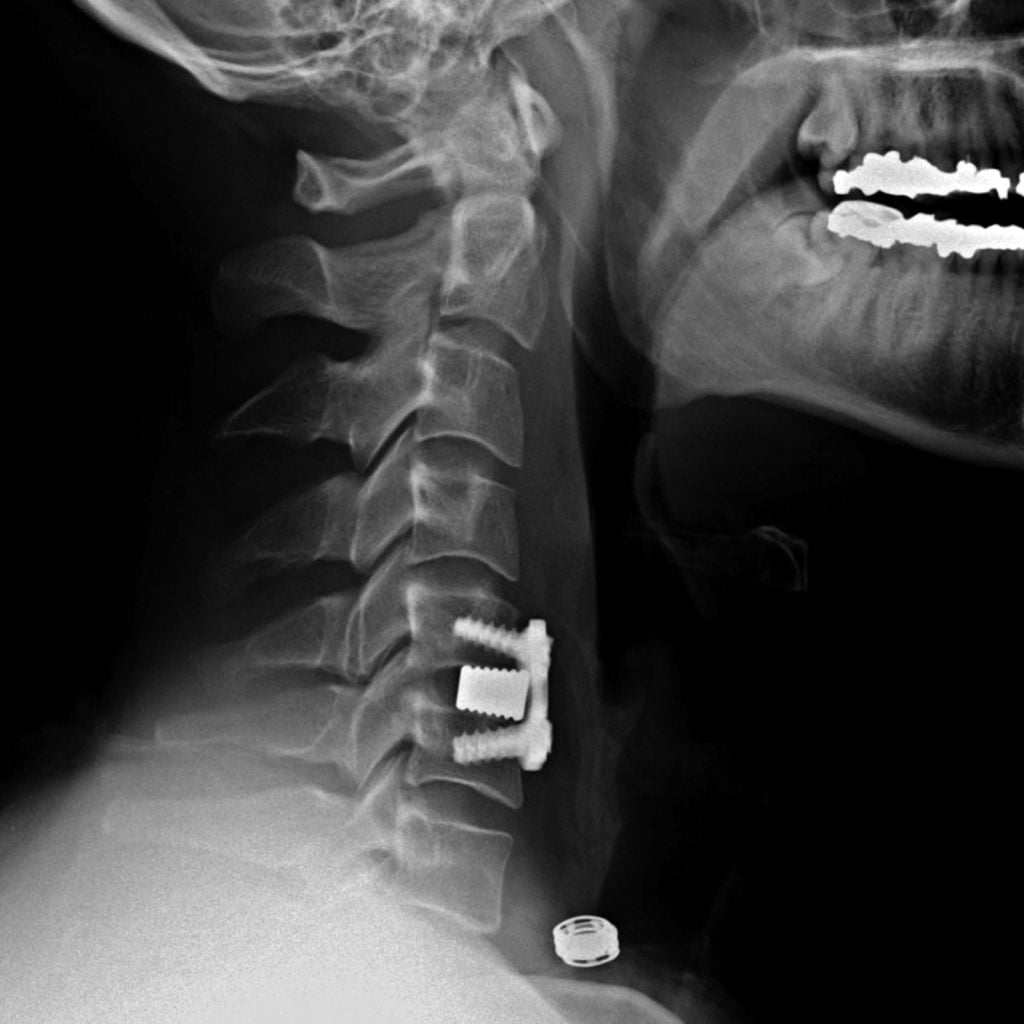
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.

Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.

Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
-
артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;

Импланты шейного отдела позвоночника на рентгене.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.

Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.

Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Читайте также:


