Опухоли головного и спинного мозга нейрохирургия
Опухоли головного мозга составляют 10% от всех новообразований и 4,2% от всех заболеваний нервной системы. Опухоли спинного мозга встречаются в 6 раз реже, чем опухоли головного мозга.
Этиология. Среди причин развития опухолей мозга можно назвать дизэмбриогенез. Он играет роль в развитии сосудистых опухолей, мальформаций, ганглионевром. Генетический фактор имеет значение в развитии сосудистых опухолей и нейрофибром. Этиология глиом остается мало выясненной. Развитие невриномы вестибулярно-слухового нерва связывается с вирусным поражением.
Классификация опухолей головного мозга
1. Биологическая: доброкачественные и злокачественные.
2. Патогенетическая: первичные опухоли, вторичные (метастатические) из легких, желудка, матки, молочной железы.
3. По отношению к мозгу: внутримозговые (узловые или инфильтративные) и внемозговые с экспансивным ростом.
4. Рабочая нейрохирургическая классификация: супратенториальные, субтенториальные, туберогипофизарные.
5. Патоморфологическая классификация:
1. Опухоли нейроэпителиальные (астроцитомы, олигодендроглиомы, опухоли эпендимы и хориоидного сплетения, опухоли шишковидной железы, опухоли нейронов, медуллобластомы).
2. Опухоли из оболочек нервов (невринома слухового нерва).
3. Опухоли мозговых оболочек и родственных тканей (менингиомы, менингеальные саркомы, ксантоматозные опухоли, первичные меланомы).
4. Опухоли кровеносных сосудов (капиллярная гемангиобластома)
5. Герментативно-клеточные опухоли (герминомы, эмбриональный рак, хорионкарцинома, тератома).
6. Дизонтогенетические опухоли (краниофарингиома, киста кармана Ратке, эпидермоидная киста).
7. Сосудистые пороки развития (артериовенозная мальформация, кавернозная ангиома).
8. Опухоли передней доли гипофиза (ацидофильная, базофильная, хромофобная, смешанная).
10. Метастатические (6% от всех опухолей мозга).
Глиома представляет собой специфическую опухоль нервной системы, состоящую из вещества мозга. Встречаются глиомы у взрослых и лиц пожилого возраста. Степень злокачественности глиом зависит от типа клеток глиомы. Чем менее дифференцированные клетки опухоли, тем более злокачественное течение наблюдается. Среди глиом выделяют глиобластомы, астроцитомы и медуллобластомы.
Глиобластома обладает инфильтрирующим ростом. Это злокачественная опухоль. Размеры глиобластом колеблются от ореха до крупного яблока. Чаще всего глиобластомы бывают одиночными, намного реже – множественными. Иногда в глиоматозных узлах образуются полости, иногда откладываются соли кальция. Иногда внутри глиомы происходит кровоизлияние, тогда симптоматика напоминает инсульт. Средняя продолжительность жизни после появления первых признаков заболевания около 12 месяцев. При радикальном удалении часто возникают рецидивы опухоли.
Астроцитома. Обладают доброкачественным ростом. Рост продолжается медленно и долго. Внутри опухоли образуются большие кисты. Средняя продолжительность жизни около 6 лет. При удалении опухоли прогноз благоприятный.
Медуллобластома. Опухоль, состоящая из недифференцированных клеток, не имеющих признаков ни нейронов, ни глиальных элементов. Являются такие опухоли наиболее злокачественными. Встречаются почти исключительно в мозжечке у детей (чаще мальчиков) в возрасте около 10 лет.
Среди других глиом можно назвать олигодендроглиому. Это редкая, медленно растущая опухоль. Имеет относительно доброкачественный рост. Встречается в полушариях мозга. Может подвергаться обызвествлению. Эпендимома развивается из эпендимы желудочков. Располагается в полости IV желудочка или реже в боковом желудочке. Обладает доброкачественным ростом.
Менингиомы составляют 12-13% от всех опухолей мозга и занимают второе место по частоте после глиом. Развиваются из клеток паутинной оболочки. Обладают доброкачественным ростом. Располагаются вне мозговой ткани вдоль венозных синусов. Вызывают изменения в подлежащих костях черепа: происходит образование узур, эндостоза, расширяются диплоэтические вены. Встречаются менингиомы чаще у женщин в возрасте 30-55 лет. Менингиомы делятся на конвекситальные и базальные. В некоторых случаях менингиомы обызвествляются и превращаются в псаммомы.
Опухоли гипофизарной области составляют 7-18% т всех опухолей головного мозга. Наиболее часто встречаются краниофарингиомы и аденомы гипофиза.
Краниофарингиома развивается из эмбриональных остатков жаберных дуг. Рост опухоли экспансивный. Располагается в области турецкого седла. Образует кистозные полости. Встречается в первые два десятилетия жизни.
Аденомы гипофиза развиваются из железистого гипофиза, т.е. переднего. Развиваются в полости турецкого седла. Бывают базофильные, эозинофильные и хромофобные в зависимости от типа клеток. В случае злокачественного роста опухоль называется аденокарцинома. Разрастаясь, опухоль разрушает спинку турецкого седла, диафрагму и врастает в полость черепа. Может оказывать давление на хиазму, гипоталамус и вызывает соответствующие симптомы.
Метастатические образования составляют 6% всех новообразований головного мозга. Источники метастазирования – бронхогенный рак легкого, рак молочной железы, желудка, почек, щитовидной железы. Пути метастазирования гематогенный, лимфогенный и ликворный. Чаще всего метастазы одиночные, реже множественные. Располагаются в паренхиме мозга, реже в костях черепа.
Клиника опухолей головного мозга
Клиника опухолей головного мозга состоит из трех групп симптомов. Это общемозговые симптомы, очаговые и симптомы на расстоянии.
Общемозговые симптомы возникают вследствие повышения внутричерепного давления. Комплекс общемозговых симптомов образует так называемый гипертензионный синдром. В гипертензионный синдром входят головная боль, рвота, застойные соски дисков зрительных нервов, изменение зрения, психические нарушения, эпилептические припадки, головокружение, изменение пульса и дыхания, изменения со стороны цереброспинальной жидкости.
Головная боль – один из самых частых симптомов опухоли мозга. Возникает в результате повышения внутричерепного давления, нарушения крово- и ликворообращения. В начале головные боли обычно местные, обусловлены раздражением твердой мозговой оболочки, внутримозговых и оболочечных сосудов, а также изменениями в костях черепа. Местные боли бывают сверлящие, пульсирующие, дергающие, приступообразного характера. Выявление их имеет некоторое значение для топического диагноза. При перкуссии и пальпации черепа и лица отмечается болезненность, особенно в случаях поверхностного расположения опухоли. Головные боли распирающего характера нередко возникают ночью и рано утром. Больной просыпается с головной болью, которая продолжается от нескольких минут до нескольких часов и появляется вновь на следующий день. Постепенно головная боль становится продолжительной, диффузной, распространяется по всей голове и может стать постоянной. Она может усиливаться при физическом напряжении, волнении, кашле, чиханье, рвоте, при наклонах головы вперед и дефекации, зависеть от позы и положения тела.
Рвота появляется при повышении внутричерепного давления. При опухолях IV желудочка, продолговатого мозга, червя мозжечка рвота служит ранним и очаговым симптомом. Характерно возникновение ее на высоте приступа головной боли, легкость появления, чаще утром, при перемене положения головы, нет связи с приемом пищи.
Застойные диски зрительных нервов возникают вследствие повышения внутричерепного давления и токсического влияния опухоли. Частота их появления зависит от локализации опухоли. Они почти всегда наблюдаются при опухоли мозжечка, IV желудочка и височной доли. Могут отсутствовать при опухолях подкорковых образований, поздно появляются при опухолях передней части головного мозга. Преходящее затуманивание зрения и прогрессирующее снижение его остроты указывают на застой и возможную начинающуюся атрофию дисков зрительных нервов. Помимо вторичной атрофии зрительных нервов, может наблюдаться и первичная атрофия, когда опухоль оказывает непосредственное давление на зрительные нервы, хиазму или начальные отрезки зрительных трактов в случаях ее локализации в области турецкого седла или на основании мозга.
К общемозговым симптомам опухоли относятся также эпилептические припадки, изменения психики, головокружения, замедление пульса.
Эпилептические припадки могут быть вызваны внутричерепной гипертензией и непосредственным воздействием опухоли на мозговую ткань. Припадки могут появляться во всех стадиях болезни (до 30%), нередко служат первыми клиническими проявлениями опухоли и в течение длительного времени предшествуют другим симптомам. Припадки бывают чаще при опухолях полушарий большого мозга, расположенных в коре и близко к ней. Реже припадки встречаются при глубинных опухолях полушарий большого мозга, мозгового ствола и задней черепной ямки. Припадки наблюдаются более часто в начале заболевания, при медленном росте злокачественной опухоли, чем при ее более быстром развитии.
Головокружение возникает нередко (50%) вследствие застойных явлений в лабиринте и раздражения вестибулярных стволовых центров и височных долей полушарий большого мозга. Системное головокружение с вращением окружающих предметов или собственного смещения тела встречается относительно редко, даже при невриноме слухового нерва и опухоли височной доли головного мозга. Головокружение, возникающее при изменении положения больного, может быть проявлением эпендимомы или метастаза в область IV желудочка.
Пульс при опухолях головного мозга часто лабильный, иногда определяется брадикардия. Артериальное давление может повышаться при быстрорастущей опухоли. У больного с медленно растущей опухолью, особенно субтенториальной локализации, оно нередко бывает пониженным.
Частота и характер дыхания также изменчивы. Дыхание может быть учащенным или замедленным, иногда с переходом в патологический тип (Чейна–Стокса и др.) в поздней стадии заболевания.
Цереброспинальная жидкость вытекает под высоким давлением, прозрачная, чаще бесцветная иногда ксантохромная. Содержит повышенное количество белка при нормальном клеточном составе.
Наибольшая выраженность гипертензионного синдрома наблюдается при субтенториальных опухолях, экстрацеребральной локализации с экспансивным ростом.
Очаговые симптомы связаны с непосредственным воздействием опухоли на прилежащий участок мозга. Они зависят от локализации опухоли, ее величины и стадии развития.
Опухоли передней центральной извилины. В начальных стадиях заболевания наблюдаются судороги джексоновского типа. Судороги начинаются в определенной части туловища, затем распространяются соответственно топической проекции частей тела на переднюю центральную извилину. Возможна генерализация судорожного припадка. По мере роста к судорожным явлениям начинает присоединяться центральный парез соответствующей конечности. При локализации очага в парацентральной дольке развивается нижний спастический парапарез.
Опухоли задней центральной извилины. Синдром раздражения сказывается сенсорной джексоновской эпилепсией. Возникает ощущение ползания мурашек в определенных зонах туловища или конечностей. Парестезии могут распространяться на всю половину туловища, или на все тело. Затем могут присоединиться симптомы выпадения. Возникает гипестезия или анестезия в зонах, соответствующих корковому поражению.
Опухоли лобной доли. Долгое время могут протекать бессимптомно. Наиболее характерны для опухоли лобной доли следующие симптомы. Расстройства психики. Они выражаются понижением инициативы, пассивностью, аспонтанностью, безразличием, вялостью, снижением активности и внимания. Больные недооценивают своего состояния. Иногда возникает склонность к плоским шуткам (мория) или эйфория. Больные становятся неопрятными, мочатся в неподходящих местах. Эпилептические припадки могут начинаться с поворота головы и глаз в сторону. Лобная атаксия выявляется на стороне, противоположной очагу. Больной шатается из стороны в сторону. Может быть потеря способности ходить (абазия) или стоять (астазия). Нарушения обоняния носят, как правило, односторонний характер. Центральный парез лицевого нерва возникает за счет давления опухоли на переднюю центральную извилину. Чаще это наблюдается при опухолях, локализующихся в задней части лобной доли. При поражении лобной доли может возникать феномен навязчивого хватания предметов (симптом Янишевского). При локализации опухоли в заднем отделе доминантного полушария возникает моторная афазия. На глазном дне изменения могут либо отсутствовать, либо быть двусторонние застойные соски зрительных нервов, либо застойный сосок с одной стороны и атрофичный с другой (синдром Ферстера-Кеннеди).
Опухоли теменной доли. Наиболее часто развивается гемипарез и гемигипестезия. Среди чувствительных нарушений страдает чувство локализации. Возникает астереогноз. При вовлечении левой угловой извилины наблюдается алексия, а при поражении надкраевой – двусторонняя апраксия. При страдании угловой извилины в месте перехода в затылочную долю мозга развивается зрительная агнозия, аграфия, акалькулия. При поражении нижних отделов теменной доли появляется нарушение право-левой ориентации, деперсонализация и дереализация. Предметы начинают казаться большими или наоборот уменьшенными, больные игнорируют свою собственную конечность. При страдании правой теменной доли может возникать анозогнозия (отрицание своего заболевания), либо аутотопагнозия (нарушение схемы тела).
Опухоли височной доли. Наиболее часто встречается афазия сенсорная, амнестическая, может возникать алексия и аграфия. Эпилептические припадки сопровождаются слуховыми, обонятельными, вкусовыми галлюцинациями. Возможны зрительные нарушения в виде квадрантной гемианопсии. Иногда появляются приступы системного головокружения. Большие опухоли височной доли могут вызывать вклинение мозгового вещества височной доли в вырезку намета мозжечка. Это проявляется глазодвигательными расстройствами, гемипарезом или явлениями паркинсонизма. Наиболее часто при поражении височной доли возникают расстройства памяти. Больной забывает имена родственников, близких, названия предметов. Общемозговые симптомы при опухолях височных долей выражены значительно.
Опухоли затылочной доли. Встречаются редко. Наиболее характерны зрительные расстройства. Развивается оптическая агнозия.
Опухоли ствола мозга. Вызывают альтернирующие параличи.
Опухоли мосто-мозжечкового угла. Как правило, это невриномы слухового нерва. Первым признаком может быть шум в ухе, затем происходит снижение слуха вплоть до полной глухоты (отиатрическая стадия). Затем присоединяются признаки поражения других черепных неврвов. Это V и VII пары. Возникает невралгия тройничного нерва и периферический парез лицевого нерва (неврологическая стадия). В третьей стадии происходит блокада задней черепной ямки с выраженными гипертензионными явлениями.
Опухоли гипофиза. Вызывают битемпоральную гемианопсию вследствие сдавления хиазмы. Возникает первичная атрофия зрительных нервов. Развиваются эндокринные симптомы, адипозо-генитальная дистрофия, полидипсия. На рентгенограммах турецкое седло увеличено в размерах.
Диагностика. Осуществляется на основании клинической картины заболевания. Среди дополнительных методов можно назвать ликворологическую диагностику. Значение ее сейчас уменьшается. Основная диагностика осуществляется с помощью КТ и МРТ.
Лечение
Проводится дегидратационная терапия глюкокортикостероидами. За счет уменьшения отека подлежащего вещества мозга может наблюдаться некоторый регресс симптоматики. В качестве мочегонных средств могут использоваться осмодиуретики (маннитол).
Хирургическое лечение наиболее эффективно при внемозговых опухолях (менингиомах, невриномах). При глиомах эффект оперативного лечения ниже и после оперативного вмешательства остается неврологический дефект.
Типы оперативных вмешательств:
Краниотомия проводится на поверхностных и глубинных опухолях.
Стереотаксическое вмешательство проводится в том случае, если опухоль расположена глубоко и дает минимальные клинические проявления.
Опухоль может быть удалена радикально и осуществлена резекция ее части.
Среди других методов лечения необходимо назвать лучевую терапию и химиотерапию.
В каждом случае осуществляется индивидуальный подход.
Экстрамедуллярная опухоль
Экстрамедуллярная опухоль — это опухоль с локализацией в анатомических образованиях, окружающих спинной мозг (корешки, сосуды, оболочки, эпидуральная оболочка. Экстрамедуллярные опухоли делятся на субдуральные (расположенные под твердой мозговой оболочкой) и эпидуральные (расположенные над этой оболочкой). Большинство экстрамедуллярных опухолей составляют менингиомы (арахноидэндотелиомы) и невриномы.
Менингиомы — наиболее часто встречающиеся экстрамедуллярные опухоли спинного мозга (примерно 50%). Менингиомы, как правило, располагаются субдурально. Они относятся к опухолям оболочечно-сосудистого ряда, исходят из мозговых оболочек или их сосудов и чаще всего плотно фиксированы к твердой мозговой оболочке.
Невриномы занимают второе место среди экстрамедуллярных опухолей спинного мозга (примерно 40%). Невриномы, развивающиеся из шванновских элементов корешков спинного мозга, представляют собой опухоли плотной консистенции. Невриномы, как правило, имеют овальную форму и окружены тонкой блестящей капсулой. В ткани неврином часто обнаруживаются регрессивные изменения с распадом и образованием кист различной величины.
Любое поражение, которое приводит к сужению канала спинного мозга и воздействует на спинной мозг, сопровождается развитием неврологической симптоматики. Эти нарушения обусловливаются прямым сдавлением спинного мозга и его корешков, но также опосредуются через гемодинамические расстройства.
При экстрамедуллярных опухолях (как интрадуральных, так и эпидуральных) появляются симптомы сдавления спинного мозга и его корешков. Первыми симптомами обычно бывают локальная боль в спине и парестезии. Затем наступает потеря чувствительности ниже уровня болевых ощущений, нарушения функций тазовых органов.
Клиническая картина эксрамедуллярных опухолей складывается из трех синдромов:
- корешкового;
- синдрома половинного поражения спинного мозга;
- синдрома полного поперечного поражения спинного мозга.
Исключение составляет клиническая картина поражения конского хвоста спинного мозга (симптомы множественного поражения корешков спинного мозга с уровня L1).
Для экстрамедуллярных опухолей характерны раннее возникновение корешковых болей, объективно выявляемые расстройства чувствительности только в зоне пораженных корешков, снижение или исчезновение сухожильных, периостальных и кожных рефлексов, дуги которых проходят через пораженные корешки, локальные парезы с атрофией мышц соответственно поражению корешка.
По мере сдавления спинного мозга присоединяются проводниковые боли и парестезии с объективными расстройствами чувствительности. При расположении опухоли на боковой, переднебоковой и заднебоковой поверхностях спинного мозга в случае преимущественного сдавления его половины в определении стадии развития заболевания нередко удается выявить классическую форму или элементы синдрома Броун-Секара.
С течением времени проявляется симптоматика сдавления всего поперечника мозга и этот синдром сменяется парапарезом или параплегией. Снижение силы в конечностях и объективные расстройства чувствительности обычно вначале проявляются в дистальных отделах тела и затем поднимаются вверх до уровня пораженного сегмента спинного мозга.
Симптом ликворного толчка состоит в резком усилении болей по ходу корешков, раздражаемых опухолью. Это усиление наступает при сдавлении шейных вен в связи с распространением повышения ликворного давления на "смещающуюся" при этом экстрамедуллярную субдуральную опухоль. При экстрамедуллярных опухолях, особенно в случае их расположения на задней и боковой поверхностях мозга, нередко при перкуссии или надавливании на определенный остистый отросток возникают корешковые боли, а иногда и проводниковые парестезии.
Интрамедуллярная опухоль
Интрамедуллярная опухоль — это опухоль с локализацией в веществе спинного мозга. Частота интрамедуллярных опухолей составляет 10-18% от общего числа опухолей спинного мозга. Если по природе своей интрамедуллярные опухоли чаще доброкачественные и медленно растущие, то по характеру роста и расположению являются наименее благоприятными с точки зрения возможности их хирургического удаления. Интрамедуллярные опухоли спинного мозга представлены в основном глиомами (эпендимомами и астроцитомами). Реже обнаруживаются мультиформные спонгиобластомы, медуллобластомы и олигодендроглиомы.
Эпендимомы возникают чаще всего из эпендимы центрального канала на уровне шейного и поясничного утолщений. Они могут развиваться также из конечной нити и располагаться между корешками конского хвоста. Эпендимомы являются наиболее часто встречающимися интрамедуллярными опухолями. В 50-60% наблюдений эпендимомы располагаются на уровне конуса спинного мозга и корешков конского хвоста. Затем следуют шейный и грудной отделы спинного мозга. В отличие от шейного и грудного уровней, где опухоль вызывает утолщение спинного мозга, на уровне конуса и корешков она приобретает все свойства экстрамедуллярной опухоли. Иногда эпендимомы в этой области могут полностью заполнять позвоночный канал, достигая 4-8 см по протяженности. Эпендимомы относятся к разряду доброкачественных медленно растущих опухолей. От других глиом спинного мозга они отличаются обильным кровоснабжением, что может приводить к развитию субарахноидальных и внутри опухоливых кровоизлияний. Более чем в 45% случаев эпендимомы содержат различной величины кисты.
Астроцитомы характеризуются инфильтративным ростом, локализуются в сером веществе и отличаются большим распространением по длиннику мозга. Астроцитома является второй по частоте интрамедуллярной опухолью после эпендимомы у взрослых и составляет 24-30% всех интрамедуллярных новообразований. В этой возрастной группе пик встречаемости опухолей приходится на 3-е и 4-е десятилетие жизни. У детей, наоборот, астроцитома наблюдаются чаще эпендимомы, составляя до 4% всех первичных опухолей центральной нервной системы.
Радиологическая диагностика интрамедуллярных опухолей довольно широко развита, однако большинство методов, способных адекватно судить о наличии опухолевого поражения, являются трудоемкими и травматичными. Одним из наиболее чувствительных методов в определении изменения размеров спинного мозга является магнитно-резонансная томография (МРТ), поэтому при подозрении на наличие интрамедуллярной опухоли, рост которой, как правило, сопровождается утолщением спинного мозга, применение МРТ следует считать наиболее целесообразным.
Запишитесь на консультацию нейрохирурга, занимающегося хирургическим лечением опухолей позвоночника и спинного мозга.

Заведующий нейрохирургическим отделением, врач-нейрохирург, к.м.н., Заслуженный врач РФ


Врач-нейрохирург, к.м.н., врач высшей категории


Сделайте снимки (МРТ/КТ) на томографе не менее 1.5 Тесла. Какие именно снимки требуются в вашем случае — вы можете уточнить по телефону.
Затем запишитесь на консультацию нейрохирурга через сайт или по телефону 8 (495) 798-75-56
- Микрохирургическое лечение
- Эндоскопическое лечение
- Лапароскопическое лечение
- Имплант позвоночного диска
- Лазерное лечение
- Гемангиома позвонка
- Лечение кисты позвоночника
- Лечение каверномы
- Лечение аномалии Арнольда Киари
- Оперативное лечение абсцесса головного мозга
- Фасеточный болевой синдром
- Спондилолистез
- Стенозы позвоночного канала
- Коллоидные кисты
- Геморрагический инсульт
- Ишемический инсульт
- Артериальная аневризма
- Артерио-венозная мальформация
- Травма периферических нервов
- Туннельные нейропатии
- Менингиома
- Невринома
- Эпендимома
- Глиобластома
- Астроцитома
- Метастазы
- Опухоли гипофиза
- Лимфомы
Опухоль головного и спинного мозга составляет 10% от всех существующих новообразований и около 4% от заболеваний нервной системы. Это доброкачественные и злокачественные образования, которые бывают первичными и вторичными. Первичные опухоли диагностируются в 60% случаев и находятся в тканях мозга и его оболочках. Под вторичными образованиями понимается результат метастазирования и поражения других органов.
Главная причина опухоли головного (спинного) мозга — воздействие радиации на организм. Сниженный иммунитет способствует развитию болезни. Существует предположение, что рак головного или костного мозга может быть спровоцирован электромагнитными полями линий высоковольтных передач и мобильных телефонов, а также частым употреблением заменителя сахара.
Какие типы опухолей головного и спинного мозга бывают
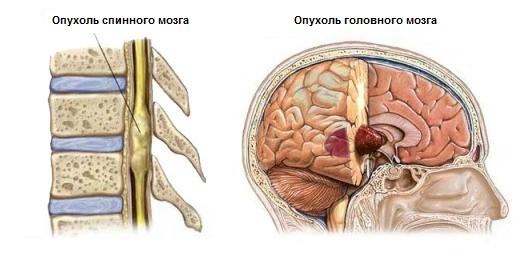
Лечение или удаление опухоли головного мозга невозможно представить без прохождения комплексной диагностики и точной постановки диагноза относительно типа, локализации и размеров новообразования. Именно в результате КТ или МРТ нейрохирург определяет, от какого конкретного недуга страдает пациент:
- доброкачественной или злокачественной опухоли мозга (биологическая классификация);
- первичной или метастатической опухоли костного мозга (патогенетическая классификация);
- внутримозгового или внемозгового новообразования (деление по отношению к мозгу);
- супратенториальной, субтенториальной или туберогипофизарной опухоли (нейрохирургия).
Существуют и такие виды опухолей мозга, как нейроэпителиальные, дизонтогенетические, герментативно-клеточные. Новообразования могут возникать в кровеносных сосудах, в мозговых оболочках и родственных тканях, в передней доли гипофиза. Распространены и опухоли желудочков мозга. Отдельная группа — интрамедуллярная опухоль спинного мозга, возникающая в спинномозговом веществе. Чаще это глиомы, реже — сосудистые опухоли, липомы, холестеатомы.
Стадии развития опухолей
Всемирная организация здравоохранения выделяет 4 стадии (степени) опухоли головного мозга, отличающиеся между собой по ряду клинических признаков. Стадии могут меняться, как медленно, так и достаточно быстро — все зависит от места расположения очага поражения.
1 СТАДИЯ. На начальном этапе пациент, как правило, не обращает внимания на имеющиеся симптомы или грешит на другие болезни. Чаще всего заболевание определяется случайно во время компьютерной или магнитно-резонансной томографии. По статистике, начальная степень рака излечима в 100% случаев.
2 СТАДИЯ. В большинстве случаев симптомы опухоли головного и спинного мозга выражаются не слишком ярко. Врач не всегда может распознать истинную причину плохого самочувствия больного, в то время как онкологическое заболевание прогрессирует. Без КТ или МРТ в данном случае не обойтись. Своевременное хирургическое вмешательство увеличивает шанс выживаемости пациентов до 75%.
3 СТАДИЯ. Боли в месте локализации опухоли мозга третьей стадии довольно сильные, так как новообразование проникает в глубинные структуры. На этом этапе возможны метастазы, нарушается координация, снижается гемоглобин, страдают центры слуха и зрения. В результате комплексного лечения недуга выживаемость пациента составляет 30%.
4 СТАДИЯ. В большинстве случаев это неоперабельная опухоль мозга. Лечение направляется на снижение болевого синдрома и поддержание жизненных функций организма. Часто назначается трепанация черепа для декомпрессии мозга. Локализация опухоли и степень поражения других органов определяются посредством КТ, МРТ и анализом спинномозговой жидкости.
Чем раньше будет выявлено заболевание и назначен эффективный курс лечения, тем более радужными будут прогнозы при опухоли мозга, будь это спинной или головной мозг. Посещение врача-терапевта или нейрохирурга — обязательное условие при проявлении первых же симптомов.
Основные признаки и симптомы заболевания
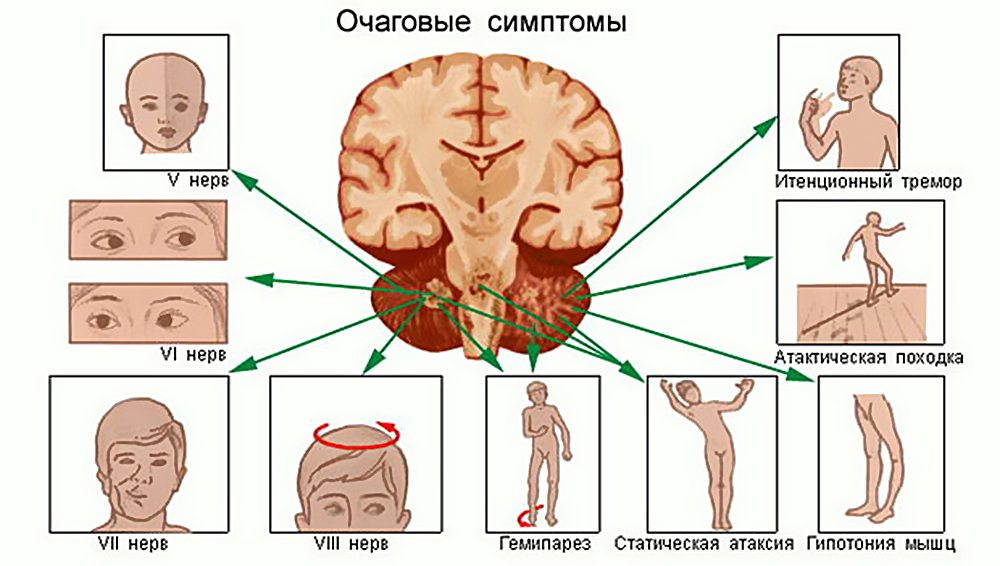
Признаки и симптомы опухоли мозга у взрослых и детей делятся на три основные группы: общемозговые, очаговые, удаленные (симптомы на расстоянии). Каждая группа имеет свои причины и особенности:
- общемозговые симптомы возникают из-за повышенного внутричерепного давления (головная боль, рвота, ухудшение зрения, эпилептические припадки, психические нарушения, головокружение);
- очаговые симптомы связаны с воздействием новообразования на определенный участок мозга (опухоли передней и задней центральных извилин, лобной, височной, затылочной и теменной доли, ствола мозга, гипофиза и пр.);
- симптомы на расстоянии возникают при опухолях головного мозга и иногда они дезинформируют специалиста при определении локализации основного новообразования (поражение черепных нервов, поражение глазодвигательного нерва, мозжечковый симптом, синдром пирамидальной недостаточности).
На ранних стадиях симптомы опухолей схожи с признаками других заболеваний или могут вообще не проявляться. В этом и заключается основная опасность, ведь диагноз, поставленный с опозданием, увеличивает риски и становится причиной ухудшения последствий.
Эффективные способы лечения
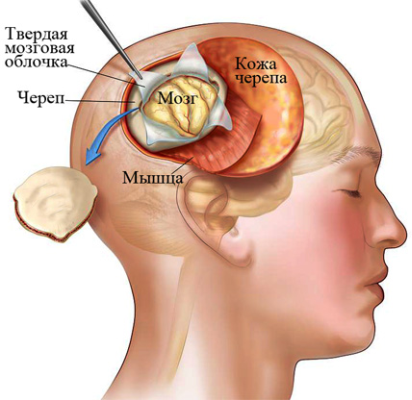
Если диагностика и анализы показали наличие у пациента опухоли мозга, нейрохирург проведет дополнительное обследование и назначит курс лечения. На сегодняшний день кроме операции, опухоль головного мозга может лечиться дегидратационным способом. Снижение симптоматики происходит за счет уменьшения отека мозга. Пациентам часто назначаются мочегонные и обезболивающие препараты.
Операция по удалению опухоли головного или спинного мозга осуществляется разными способами, наиболее распространенные из них:
- кардинальное удаление или резекция отдельной части новообразования;
- стереотаксическое вмешательство при глубоком расположении опухоли;
- краниотомия глубинных и поверхностных образований.
При комплексном лечении опухоли мозга часто назначаются лучевая терапия и химиотерапия. Интенсивность и количество процедур определяются индивидуально. Ответить на вопрос, сколько стоит операция по удалению опухоли мозга, врач сможет только после полной диагностики и выбора метода лечения.
Читайте также:


