Остеомиелит позвоночника у ребенка
В данной статье рассказывается об остеомиелите у детей разных возрастов, раскрывается вопрос, что такое остеомиелит, причины его возникновения и как распознать болезнь, кто чаще всего попадает в зону риска и какие методы лечения существуют.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

Данное заболевание у малышей считается самым опасным, т.к. болезнь поражает костный мозг и внешне почти незаметна. В большинстве случаев заболевание возникает чаще у мальчиков из-за более подвижного образа жизни (драк, травм, вывих у ребенка и т.д.).
Основными причинами остеомиелита может являться:
- Падение и травмы;
- Гнойные инфекции;
- Золотистый стафилококк;
- Переломы;
- Пиелонефрит;
- Ожоги;
- Отит.
Остеомиелит в основном возникает из-за сильной интоксикации организма. Опасным является то, что первоначально при хроническом заболевании нет четкой симптоматики в основном, возникают небольшие боли, который не имеют точной локации.
Во вторичном случае хронического заболевания возникают более видные симптомы, например, боль при прикосновении к чему-либо, повышение температуры, в свищах выделяется гной. При таком случае заболевание поражает печень, сердце и почки.
Данную болезнь сложно диагностировать на ранней стадии (что немало важно), если не начать лечение вовремя, скелет детей деформируется, что может вызвать проблемы с позвоночником, тяжелые последствия или инвалидность.
Основными признаками могут являться:
- Артрит конечностей;
- Озноб;
- Припухлости;
- Покраснения;
- Сонливость и апатия;
- Учащенный пульс;
- Повышение болей в костях.
Остеомиелит у детей разных возрастов проявляется по-разному, например, новорожденным будет присуще вялость, повышение температуры, рвота, раздражительность и отсутствие аппетита.
Дети постарше имеют те же только более выраженные симптомы, воспаление развивается дольше и симптомы в виде отеков и покраснений можно наблюдать по истечении недели после начала заболевания.
Основополагающим признаком проявления недуга у детей разного возраста является увеличение болей в костях, ее можно заметить, понаблюдав за ребенком, который постарается не двигать этой конечностью или будет касаться разных предметов.
Выделяется 2 формы остеомиелита:
- Первая форма (специфическая) возникает в виде вторичного заболевания, которая вызвана инфекциями, например, туберкулез, сифилис и бруцеллез.
- Вторая форма (неспецифическая) возникает из-за образований гнойный кокков и микробов.
Первая форма остеомиелита редко встречается, но является не менее опасной.
Виды остеомиелита у ребенка:
- Первым видом является одонтогенный. Этот вид возникает в виде воспаления костей челюсти из-за зубных заболеваний. Воспаление быстро распространяется по области челюсти, т.к. челюсть наполнена множеством кровеносных сосудов. Данное заболевание чаще всего возникает у детей 7-12 лет.
- Вторым видом является гематогенный остеомиелит. Данное воспаление происходит из-за микроорганизмов, которые через кровоток проникают в соединяющую костную ткань. У данного вида остеомиелита есть разделение на острый и хронический. Хроническая форма длится около 4 месяцев и подразделяется на 2 подвида, первичный и вторичный. Первая форма опасна тем, что при ней не выявлено никаких симптомов, а вторичный остеомиелит является последствием острой гематогенной формы.
- Третьем видом (экзогенный или посттравматический), возникает при получении травм, переломов, огнестрельных ранений, воспалений костных тканей.
- Последний и не мало важный вид – контактный. Данный вид является одной из разновидностей экзогенного остеомиелита, который возникает если гнойное воспаление переходит с мягких тканей на кость.
Диагностирование болезни очень сложная процедура, т.к. его очень просто спутать с такими заболеваниями как ревматизм, гнойный артрит, саркома Юинга. Сложность спутать данные заболевания заключается в том, что у остеомиелита очень схожая симптоматика с другими болезнями.
Методы лечения остеомиелита у детей являются:
- Иммунотерапия;
- Введение вакцин и бактериофага для того чтобы аллерген утратил свою реакцию;
- Устраняется давление на костный мозг и его составляющие;
- Витаминотерапия;
- Хирургическое вмешательство;
- Устанавливается дренаж для оттока гнойных проявлений.
Первоначальное лечение у детей начинается с курса антибиотиков, что является немало важным на ранних стадиях болезни, курс лечение длится от 1 до 3 месяцев. Лечение антибиотиками необходимо, для остановки воспалительного процесса.
Второстепенным лечением считается хирургическое вмешательство, когда врач, вскрывая абсцессы, промывает каналы от гноя, а также удаляет больной зуб, дренируются раны. Операция проводится под местной анестезией и является основным лечением для детей.
Заболевание продолжают лечить и после основного процесса лечения, проводится массаж, лечебная физкультура, бальнеотерапия и многое другое.
Детям необходимо проходить лечение в стационаре около двух раз в год, это необходимо для того, чтобы ребенок в период нахождения на лечении прошел витаминно-, лазерную- и магнито терапию. В санаториях используются иммуномодуляры и дети проходят курс антибиотиков, так же делается рентген для контроля заболевания.
Профилактикой данного заболевания будет являться: правильное питание, здоровый образ жизни и прохождение медосмотра с некоторой периодичностью.
При недомоганиях, необходимо сразу же обраться к врачу, для быстрой постановки диагноза. Не относитесь халатно к здоровью своих близких.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
У детей, остеомиелит чаще всего поражает длинные кости ног и верхней части руки, в то время как у взрослых более часто происходит развитие остеомиелита костей позвоночника (позвонков). У людей, страдающих диабетом, может развиваться остеомиелит в нижних конечностях, если имеются трофические язвы на ногах.
Если раньше остеомиелит считался неизлечимым заболеванием, то в настоящее время это заболевание успешно лечится. Большинству пациентов с остеомиелитом требуется операция по удалению омертвевших костных тканей на фоне интенсивной антибиотикотерапии (сильные антибиотики вводятся парентерально в течение минимум 6 недель). При остеомиелите позвоночника происходит инфицирование позвонков. Это довольно редкая причина болей в спине, особенно у молодых здоровых взрослых людей.
Как правило, инфекция попадает в тело позвонка гематогенно (с током крови). Вены в нижней части позвоночника дренируют также таз (венозное сплетение Ватсона) и таким образом инфекции легко попадают в позвоночник. Поэтому, в большинстве случаев причиной остеомиелита позвонков является инфекции, которые возникают после урологических процедур (например, цистоскопии).
Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
Симптомы
Первым симптомом инфекции позвоночника является боль, но этот симптом бывает и при других заболеваниях позвоночника, и поэтому инфекция позвоночника развивается почти незаметно и в течение длительного времени. Кроме болей в спине могут быть симптомы общей интоксикации и воспаления организма, такие как повышение температуры, ознобы, потливость, похудание, усиление болей в ночные часы. Спинальная инфекция редко вовлекает нервные структуры.
Тем не менее, инфекция может перейти в спинномозговой канал и вызвать развитие эпидурального абсцесса, который в свою очередь может оказывать давление на нервные элементы. Если это происходит в шейном или грудном отделе позвоночника, это может привести к параплегии или квадриплегии.
Диагностика
Подчас поставить диагноз остеомиелита позвоночника на ранних стадиях довольно затруднительно. При подозрении на остеомиелит позвоночника необходимо провести диагностические инструментальные и лабораторные исследования. Иногда может потребоваться пункция для забора материала для бактериологического анализа и выявления культуры бактерий.
Процесс диагностики позвоночника инфекция обычно начинается с рентгенографии.
Рентгенография может быть нормальной в течение 2-4 недель после начала инфекции. Для визуализации повреждений костной ткани требуется разрушение 50-60 % костной ткани позвонков. При вовлечении межпозвонковых структур (дисцита) отмечается уменьшение расстояния между позвонками и разрушение концевых пластин.
Наиболее информативно для диагностики остеомиелита МРТ исследование с контрастом. Инфекция приводит к увеличению кровотока в теле позвонка, и соответственно контраст будет больше накапливаться в поврежденных инфекцией позвонках.
Иногда применяется сцинтиграфия но, к сожалению, это метод не позволяет дифференцировать опухоль или другие заболевания от инфекции.
Посев крови позволяет определить возбудителя инфекции и соответственно подобрать необходимый антибиотик. Но посев крови позволяет высеять микроорганизм не более чем в половине случаев. Некоторые анализы (воспалительные маркеры) позволяют предположить наличие инфекции. Особенно это касается такого анализа, как СОЭ (скорость оседания эритроцитов), который будет повышен при остеомиелите в 80-90% случаев. Также имеет диагностическую ценность анализ лейкоцитарной формулы крови.
Если эти маркеры являются нормальными, то очень маловероятно, что у пациента есть инфекция.
Если эти маркеры повышены, то они играют диагностическую роль, а также являются критериями эффективности лечения. Снижение маркеров воспаления является хорошим показателем адекватности лечения инфекции.
Биопсия ткани может быть назначена при необходимости определить возбудитель инфекции, и проводится биопсия с помощью пункционной иглы и под контролем КТ. В отдельных случаях для диагностики может также потребоваться открытая биопсия.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.
В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.
Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Осложнения
Остеомиелит может вызвать следующие осложнения:
- некроз костной ткани. Инфекция в костной ткани может приводить к нарушению циркуляцию крови в кости, что приводит к омертвению костной ткани. Если участки некроза небольшие, то их хирургическое удаление может привести к восстановлению ткани. При большом некрозе требуется удаление всей некротизированной ткани или конечности, если речь идет об остеомиелите конечностей.
- септический артрит. В некоторых случаях инфекция в костной ткани может распространиться на близлежащие суставы.
- Нарушение роста костей. У детей наиболее распространенной локализацией очагов остеомиелита являются зоны роста трубчатых костей, что может в дальнейшем приводить к нарушению роста костей..
- рак кожи. Если остеомиелит привел к открытой ране с выделением гноя, то резко увеличивается риск развития плоскоклеточного рака.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Гнойно-септические поражения костного мозга встречаются в любом возрасте. Остеомиелит у детей протекает наиболее тяжело, нередко приводит к инвалидности. Заболеваемость этой патологией растет. Часто болеют дети, имеющие хроническую инфекцию, плохое питание и уход.
Чтобы избежать печальных последствий для жизни и здоровья, должна быть ранняя диагностика и комплексное рациональное лечение.

Этиология и механизм развития остеомиелита
Наиболее частая причина заболевания — стафилококк или его ассоциации с другими патогенными кокками, иногда детский остеомиелит провоцируется кишечной и синегнойной палочкой, грибами или условно-патогенной микрофлорой. Микроорганизмы попадают в кровеносную сеть при наличии следующих патологических обстоятельств:
- воспалительные заболевания кожи, слизистых оболочек, внутренних органов;
- хронические очаги инфекции, в том числе кариес, синуситы;
- посттравматическое гнойное воспаление мягких тканей.
Возникновение остеомиелита у новорожденных часто наблюдается при инфицировании пупочной ранки. Особенно легко заболевают дети с родовыми травмами, врожденной патологией, недоношенные, при наличии различных инфекций у матерей.
Способствуют развитию патологии переохлаждение, перегрузки, стрессы, перенесенная болезнь.
В патогенез болезни у детей важную роль играют возрастные особенности анатомии костной ткани:
- развитая кровеносная сеть;
- независимое кровоснабжение различных отделов костей (эпифиз, метафиз, диафиз) с наличием анастомозов между ними.
Виды остеомиелита у детей
Классификация заболевания строится исходя из следующих отличительных моментов: пути попадания инфекции, локализации поражения, характера течения.

В зависимости от способа проникновения инфекции в костную ткань, выделяют следующие виды патологии:
- гематогенный — микроорганизмы заносятся в костные структуры с током крови, чаще возникает у детей старшего возраста с локализацией очага в нижней челюсти;
- посттравматический — развивается при переломах, гематомах мягких тканей;
- ятрогенный — следствие медицинских вмешательств с нарушением правил антисептики;
- лимфогенный — попадание микробов происходит с током лимфы на фоне регионального лимфаденита различного генеза.
По характеру течения различают острую и хроническую формы болезни.
На острую разновидность патологии приходится 9 из 10 случаев заболевания у детей. Хроническая форма в детском возрасте встречается редко и является результатом неправильного лечения острого процесса.
Обычно такой диагноз выставляют после 2—3 месяцев болезни. Характерна смена ремиссий и периодов обострения. Наблюдается у каждого пятого малыша.
Первично-хронический вид остеомиелита обусловлен сниженной иммунной защитой, чаще встречается у ослабленных детей. Характерно вялое, медленное течение с изначальным преобладанием склерозирования над воспалением.
В детском возрасте заболевание обычно поражает трубчатые кости. В зависимости от поврежденного участка различают такие виды воспаления:
- эпифизарный — проникновение инфекции в область головки плечевой или бедренной кости, что характерно для младенцев;
- метаэпифизарный — попадание микроорганизмов в зону роста, находящуюся между эпифизом и костно-мозговым каналом, встречается у детей старше 3 лет;
- диафизарный — поражение костно-мозгового канала и надкостницы, заболевают дети старшего возраста.
В отдельную группу выделяют одонтогенный остеомиелит, при котором источником костной инфекции является больной зуб, воспаление десен. Поражаются костные структуры челюстей с выраженной реакцией региональных лимфатических узлов, появлением лицевой асимметрии лица.
Врожденный остеомиелит является следствием внутриутробного заражения младенца от инфицированной матери. Она может быть больна сальмонеллезом, туберкулезом, сифилисом. С током крови возбудитель попадает в ткани костей плода и вызывает их постепенное поражение.
При воспалении костного мозга на фоне соматического благополучия говорят о первичном процессе. Если остеомиелит заносится из очага воспаления, он является вторичным.
Симптомы заболевания
Клиника и тяжесть течения, длительность инкубационного периода остеомиелита у детей зависят от следующих обстоятельств:
- состояние иммунной системы;
- агрессивность возбудителя;
- возраст;
- локализация очага;
- наличие сопутствующих проблем со здоровьем, в том числе аллергии.
Эта форма патологии встречается у детей чаще всего. Она может протекать в трех разновидностях: токсическая, септико-пиемическая, местная.
Токсическая форма развивается остро, может характеризоваться как токсический шок. Наблюдаются признаки выраженного токсикоза:
- фебрильная температура;
- судорожный синдром;
- рвота;
- одышка;
- петехиальные кровоизлияния на коже и слизистых оболочках;
- увеличение печени и селезенки;
- спутанное сознание.
Местное воспаление кости становится заметным только после стихания токсических расстройств. Оно заключается в умеренном отеке мягких тканей, повышении температуры кожи, болезненности при прикосновении, появлении подчеркнутого венозного рисунка. Характерным симптомом является резкое ограничение объема движений в прилегающем суставе вследствие болевого синдрома.
Воспаление костного мозга сопровождается сильным отеком. Это приводит к повышению давления в костно-мозговом канале в 3—5 раз и является причиной болей. Если процесс вовремя не остановить, то уже в течение первой недели накопившийся в канале и костных структурах гной вызывает отслоение надкостницы.
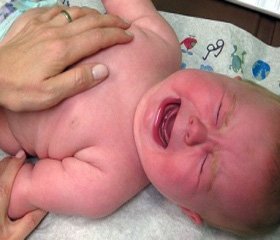
При септико-пиемической форме токсические проявления также ярко выражены, но местные костные очаги возникают с первых дней болезни. Появляются боли вследствие внутрикостной гипертензии. Отличительная черта — образование гнойных очагов в других костях и внутренних органах.
Местная разновидность патологии характеризуется менее острым началом с преобладанием локальных симптомов. Первой жалобой являются боли в конечности или челюсти. Дети 5—7-летнего возраста уверенно показывают родителям или докторам, место наибольшей болезненности, стараются не двигать пораженной конечностью, отказываются от еды. Параллельно с этими симптомами быстро развивается общая интоксикация.
На фоне хронизации формируются свищи, которые периодически открываются и выделяют гной. Затем происходит рубцевание.
Хроническая форма является исходом острого гематогенного вида болезни. Характеризуется двумя признаками: ограничение воспалительного процесса в кости, прорыв гноя через надкостницу в мягкие ткани с образованием свища.
Остеомиелит отличается резистентностью к лечению, часто обостряется на фоне сопутствующих болезней и при стрессах. Отмечаются гнойные выделения из свища и ухудшение общего состояния.
При токсической форме заболевание может привести к летальному исходу, так как не помогает даже хирургический метод удаления пораженной кости.
Септическая форма угрожает распространением гнойного воспаления по другим сочленениям и органам. При местной форме часто развивается флегмона мягких тканей, гнойный артрит.
Острый гематогенный остеомиелит у детей опасен переходом в хроническую форму, которая может беспокоить всю жизнь, минимально поддаваясь терапии.
Особенности диагностики
При малейшем подозрении на развитие остеомиелита пациента должен экстренно осмотреть специалист. Своевременная диагностика патологии поможет сохранить здоровье и жизнь.
Клинический диагноз выставляется на основе следующих моментов:
- Опрос пациента или его родителей.
- Выявленные при осмотре проявления воспаления кости. Особенно сильные боли при пальпации и перкуссии наблюдаются при воспалении грудных или поясничных позвонков.
- Анализ крови: выраженный лейкоцитоз со сдвигом формулы влево, анемия Характерно длительное увеличение СОЭ (до 50 мм/ч). Также в крови определяется увеличение глобулинов и уменьшение времени свертывания.
- Тест на повышение внутрикостного давления необходим в сомнительных случаях. Он поможет ранней постановке диагноза. Одновременно проводится пункция с последующим цитологическим анализом полученного материала.
Рентгенография является подспорьем только после двух недель болезни. В зоне воспаления просматривается разрежение ткани, нечеткость костных контуров. Характерен линейный периостит – нечеткая тень, параллельная поверхности кости. Затем начинается некроз костной ткани с образованием секвестров.
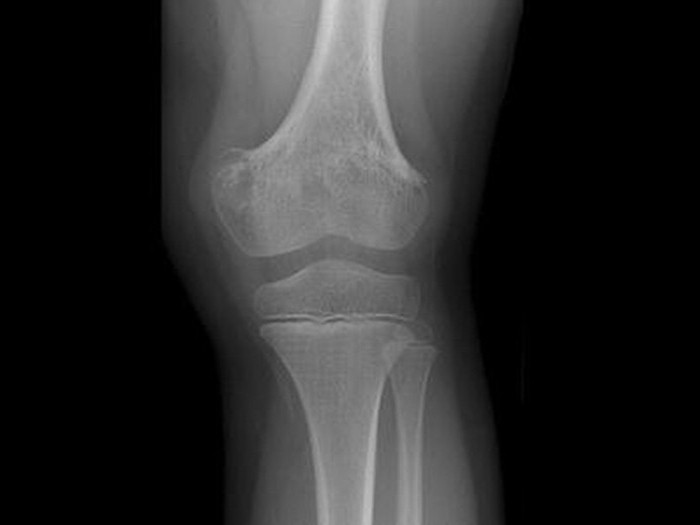
Постепенно на снимках становится очевидным склерозирование, остеопороз и проявления периостита. Это говорит об уменьшении остроты и хронизации процесса.
Для уточнения диагноза применяется изотопное сканирование, компьютерная и магнитно–резонансная томография.
Лечение остеомиелита у детей
Лечить остеомиелит любой формы и локализации нужно только в стационаре. Ребенок подлежит экстренной госпитализации для проведения интенсивной терапии. Проводится комплексное лечение, включающее следующие процедуры:
- инфузионная дезинтоксикация;
- массивная остеотропная антибиотикотерапия;
- нормализация белкового и электролитного обменов (Альбумин, поляризующая смесь);
- пассивная иммунизация путем введения антистафилококковой плазмы, иммуноглобулина;
- витамины (аскорбиновая кислота, Мильгамма).
В запущенных случаях – короткий курс глюкокортикостероидных гормонов.
Курсовой цикл антибиотиков длится около двух недель. Затем противомикробные препараты меняют, чтобы избежать привыкания микроба к лекарству. Показанием к отмене антибиотиков является стойкая нормализация состояния и лабораторных данных.
Если есть выраженные деструктивные изменения на рентгене, нужна консультация хирурга. При суставных осложнениях применяют пункции для удаления гнойного выпота. При хроническом процессе часто приходится прибегать к операции — трепанации кости и выскабливанию гнойных грануляций.
Знахарские рецепты могут быть применены только на этапе стойкой ремиссии.
Используются противовоспалительные травы в виде отваров — ромашка, зверобой, шалфей, шиповник. Для усиления иммунитета применяют настойки жень-шеня, прополиса. Местно на пораженную область прикладывают аппликации лечебной глины и грязи. При выборе народного метода терапии важна рекомендация наблюдающего врача.
Вылечить остеомиелит, уповая только на травы и народные снадобья, невозможно. Последствия самолечения могут обернуться трагическим исходом.
Первые признаки улучшения состояния
Если терапия начата своевременно и проводится в нужном объеме, состояние ребенка нормализуется. Это проявляется следующим образом:
- улучшение настроения;
- появление аппетита;
- хороший сон;
- интерес к игрушкам.
Это объясняется тем, что проходят боли, лихорадка, движения в конечности постепенно восстанавливаются.
Осложнения и последствия
Острая форма заболевания чревата развитием сепсиса, а зачастую и летальным исходом.
Раннее комплексное лечение остеомиелита должно быть направлено на предотвращение хронизации процесса, который плохо поддается терапии и чревато следующими осложнениями:
- конечность отстает в росте;
- деформация челюсти, конечности;
- развитие контрактур вследствие эпифизеолиза (некроз эпифиза кости);
- псевдопарезы.
Что могут сделать родители
Родители должны быть внимательны к здоровью ребенка. При первых настораживающих признаках маленького пациента нужно показать педиатру, который при необходимости даст направление в отделение детской хирургии или стоматологии.
От больницы отказываться нельзя, так как малыш нуждается в постоянном врачебном наблюдении и интенсивной терапии. Только при своевременном обращении остеомиелит имеет хороший прогноз.
Как проходит реабилитация
Для полного восстановления после перенесенного остеомиелита понадобится длительное время. После выписки из больницы в течение первого года малыша осматривают каждые 3 месяца, проводя лабораторные и рентгенологические обследования.
Необходимы также следующие лечебные процедуры:
- месячный курс иммуномодуляторов и анаболиков, также рекомендованы витамины и гипосенсибилизирующие средства;
- профилактические циклы антибиотиков;
- физиотерапия (УВЧ, УФО, грязелечение).
Ребенок должен выполнять комплекс ЛФК, посещать бассейн. Несколько раз в год желательно проводить курс общеукрепляющего массажа с элементами мануальной терапии. Полезно санаторное лечение на курортах соответствующего профиля.
Чтобы избежать опасного заболевания нужно придерживаться простых правил:
- будущая мама, планируя беременность, должна санировать хронические очаги инфекции;
- тщательный гигиенический уход за новорожденным, особое внимание нужно уделяться обработке пупочной ранки;
- полноценное питание;
- исключение стрессов, перегрузок, переохлаждений;
- своевременное обращение к стоматологу при болях в зубе или десне.
Ответы на вопросы
Какой врач лечит остеомиелит?
Сначала нужно обратиться к педиатру, но лечением будет заниматься детский хирург.
Как долго нужно заниматься ЛФК после перенесенного остеомиелита?
Индивидуально подобранный комплекс следует выполнять не менее года, модифицируя упражнения в соответствии с изменениями состояния ребенка.
Что такое остеоперфорация?
Это лечебная процедура, которая проводится с целью снижения внутрикостного давления. При этом рассекается надкостница и создаются отверстия в костной ткани для выделения гноя.
Как правильно выбрать клинику для лечения?
Нужно руководствоваться репутацией учреждения, наличием современного оборудования, стажем работы специалистов и отзывами о них.
Развитие остеомиелита у детей протекает по-разному, поэтому так важно внимательно относиться к состоянию здоровья ребенка. Патология является опасной, угрожающей жизни. Необходимо вовремя обращаться к докторам и настроиться на длительное, упорное лечение.
Читайте также:


