От макушки до копчика это
Наблюдение у гинеколога за развитием беременности с самых ранних сроков является залогом благополучных родов и здоровья будущего малыша. Оценить динамику вынашивания плода врачу помогают несколько информативных критериев. В первом триместре гестации важнейшим из них является копчико-теменной размер (КТР).
Как измеряют КТР эмбриона
КТР - это длина плода в миллиметрах от темени до копчика. Получить данные о КТР эмбриона можно на ультразвуковом исследовании с 6 по 13 неделю беременности. До 6 недели размер эмбриона еще слишком мал для того, чтобы замерить его с помощью УЗ-датчика. В этот период можно только подтвердить наличие беременности, если в полости матки визуализируется плодное яйцо. Примерно в 6 акушерских недель и 3 дня размер КТР достигает 7 мм. Эмбрион уже четко просматривается на УЗИ, определяется сердцебиение, иногда уже можно измерить частоту сердечных сокращений.
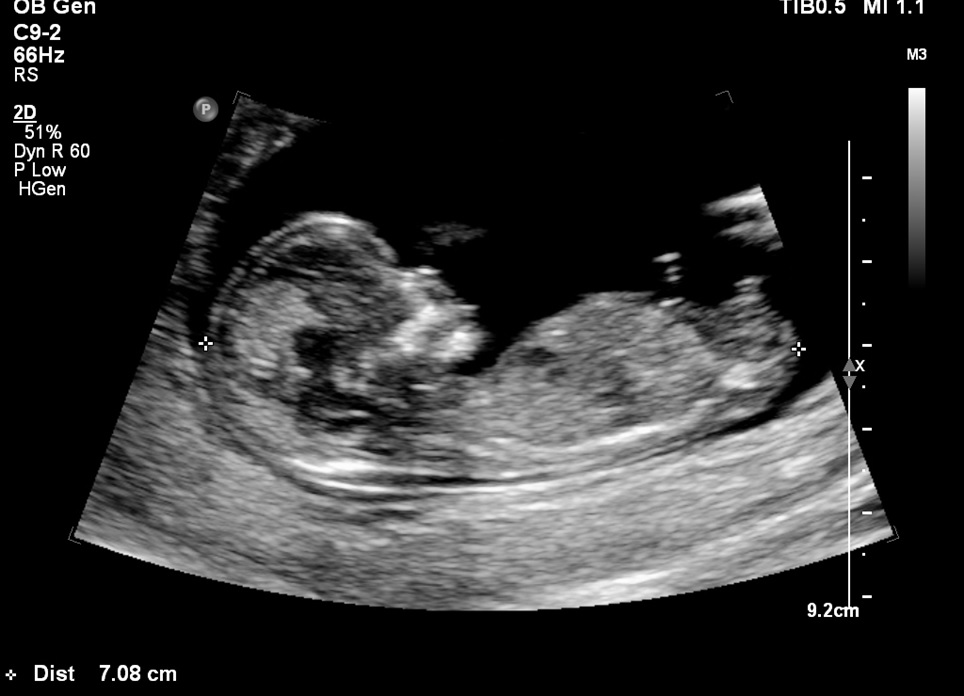
Для того чтобы узнать КТР, специалист ультразвуковой диагностики должен наложить метки измерения от макушки до копчика, когда эмбрион находится в спокойном, расслабленном состоянии. Матка сканируется в нескольких плоскостях, выбирается наибольшее значение копчико-теменного расстояния. Полученные данные интерпретируют с помощью специальной таблицы нормы КТР при беременности по неделям гестации.
Почему правильно мерить КТР, а не рост плода
Измеряется расстояние до копчика, а не полный рост, потому что конечности эмбриона на этом сроке еще слишком малы. Правильно оценить рост эмбриона до 8-9 акушерских недель невозможно. К тому же естественным для малыша в утробе матери является положение сидя, с поджатыми под себя ножками. Поэтому и на более позднем сроке беременности рост плода не измеряется.
Чтобы правильно замерить полный рост ребенка, специалисту УЗИ пришлось бы сначала определить КТР, длину берцовой кости и голени, после чего сложить все результаты вместе. Такие вычисления не имеют диагностической ценности и нецелесообразны, ведь темпы увеличения КТР прямо пропорциональны росту плода и довольно точно позволяют установить эмбриональный срок беременности.
Как изменяется КТР по неделям беременности
Существуют ориентировочные значения КТР по сроку гестации, одобренные медицинским сообществом. Таблица КТР плода по неделям приведена к усредненным показателям, рекомендованным Всемирной Организацией Здравоохранения. Специалисты опираются на эти данные при проведении УЗ-исследования у беременных женщин.
Определение срока беременности с помощью КТР является наиболее точным методом исследования. Погрешность в цифрах в норме при КТР определении составляет всего 3-5 дней. Если отклонение от предполагаемого срока составляет более 5 дней, можно заподозрить неверно установленный акушерский срок беременности либо проблемы в развитии эмбриона. Установление эмбрионального срока беременности с помощью измерения КТР возможно с точностью до 90%. Этот метод намного достовернее, чем определение срока гестации по дате первого дня последнего менструального цикла.
УЗ-скрининг и значения КТР в первом триместре
Если беременность протекает без особенностей, первый УЗ-скрининг назначается в период между 11 и 13 неделями беременности. Исследование позволяет выявить пороки развития и признаки хромосомных аномалий, а также оценить развитие плода. Норма КТР в 12 недель беременности составляет 48-65 мм. Оптимальный срок для прохождения УЗ-скрининга первого триместра беременности - 12 акушерских недель и 3 дня.
Соответствие КТР плода значениям нормы является положительным фактором при оценке течения беременности. Помимо КТР, на скрининге в 12 недель большое диагностическое значение имеет длина носовой кости и размер воротникового пространства. До полных 12 недель эмбрион растет примерно на 1 мм в сутки. С 13 недель все органы плода уже полностью сформированы, малыш начинает быстро прибавлять в росте и весе. Скорость роста КТР увеличивается до 2-2,5 мм в день.
Почему КТР может быть больше нормы
Небольшие отклонения от нормы не должны волновать будущую маму малыша. Погрешности измерения аппаратом УЗИ позволяют допускать отклонения от нормы в пределах одной недели. При КТР больше нормы, опережающем срок более чем на одну неделю, врач может заподозрить следующие факторы:
- неверно установленный срок беременности - женщину направят на повторное УЗИ через 7-14 дней;
- поздняя овуляция;
- особенности развития плода (высокий рост, крупное телосложение).
Наблюдение в динамике позволяет получить наиболее полную картину о состоянии и развитии плода. Уточнение срока беременности необходимо для определения времени проведения некоторых исследований и для установки предполагаемой даты родов. В целом опережение роста КТР не является опасным признаком.
Что делать, если КТР меньше нормы
Когда КТР отличается от установленного нормой размера в меньшую сторону более чем на одну неделю, женщине назначается 1-2 повторных УЗИ. Иногда требуется дополнительный анализ крови на гормон ХГЧ. Замедленный рост плода может указывать на тревожные патологии, особенно если частота сердечных сокращений ниже средних показателей более чем на 40 ударов в минуту.
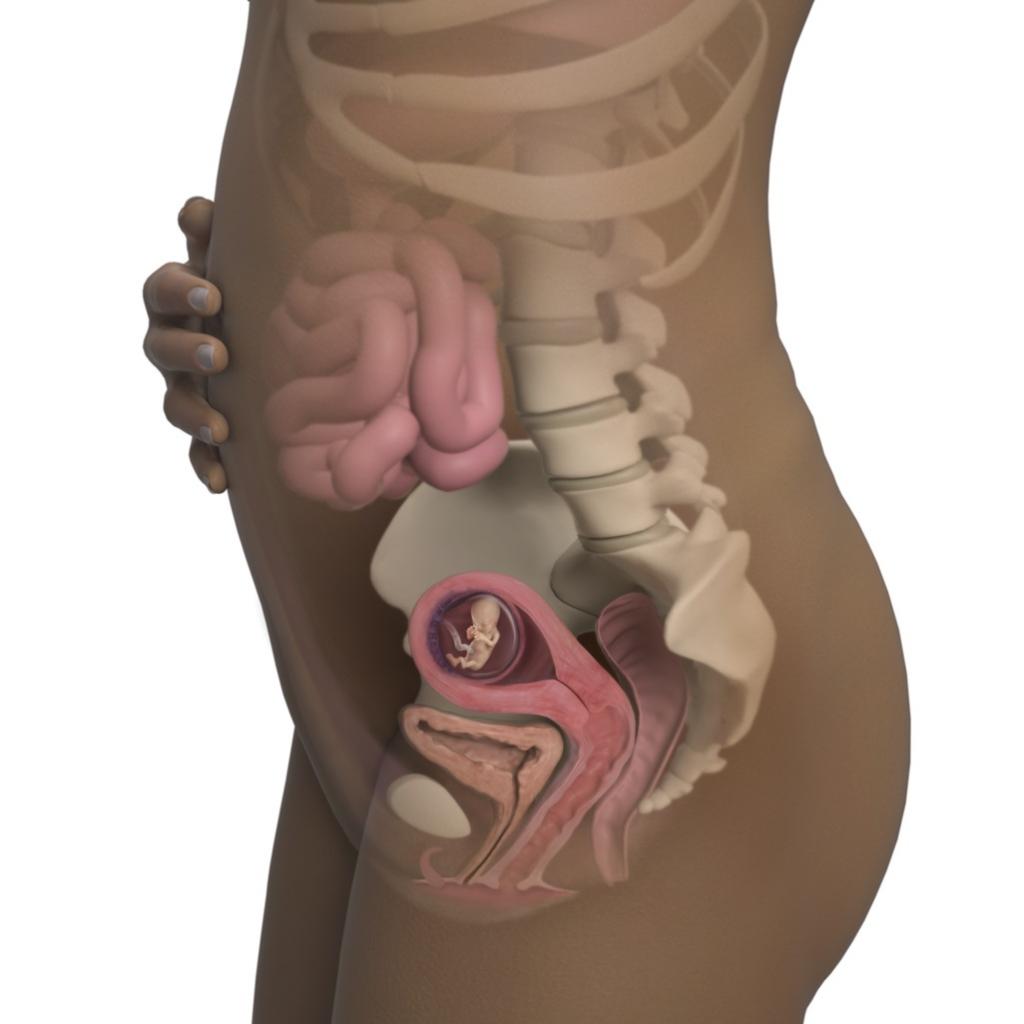
При полном отсутствии сердцебиения и двигательной активности плода предполагается замершая беременность. О том, что беременность перестала развиваться, свидетельствует отсутствие роста плода на повторном УЗИ. В этом случае необходимо как можно скорее провести выскабливание полости матки. Гибель плода для беременной является сильнейшим стрессом и требует от медицинского персонала проявления тактичности. Но промедление с оперативным вмешательством может привести к бесплодию и даже гибели женщины.
Тем не менее далеко не всегда отклонение от нормы КТР свидетельствует о патологическом течении беременности. Причиной может стать ошибочно установленный акушерский срок. Неверное определение гестационного срока случается часто, особенно если менструальный цикл женщины нерегулярен. Также возможен физиологически маленький рост будущего ребенка. В этом случае при повторном наблюдении КТР плода увеличится на 7-14 мм.
При каком КТР может понадобиться лечение

Когда на повторном измерении прирост КТР есть, но он ниже нормы (менее 1 мм в сутки), врач может предположить угрозу прерывания беременности. Это может произойти из-за неправильной адаптации женского организма к вынашиванию плода, под влиянием внешних и внутренних причин, из-за врожденных генетических аномалий эмбриона. В качестве поддержки беременности могут быть назначены следующие препараты:
- гестагены для поддержания необходимого уровня гормона прогестерон;
- инъекции гормона ХГЧ для лучшего развития плода и подготовки полости матки к вынашиванию;
- спазмолитики для расслабления мускулатуры матки;
- препараты, стимулирующие кровоснабжение и кислородонасыщение тканей.
Своевременно выявленные проблемы и назначение лекарственной терапии может нормализовать течение беременности. Поэтому женщина должна встать на учет в женскую консультацию сразу же, как только подтвердится беременность, и посещать своего гинеколога в соответствии с его рекомендациями.
С какого срока КТР больше не информативен
Начиная с 13-15 недели, данные о КТР плода больше не информативны. Более важными становятся другие критерии развития будущего малыша. Со второго триместра детально изучаются части тела, такие как длина костей конечностей, бипариетальная окружность головки, длина носовой кости и размер воротникового пространства. Также детально просматриваются внутренние органы, оценивается строение сердца и головного мозга, в режиме допплерографии проверяется кровоток и просвет крупных сосудов.
Эти параметры невозможно оценить в первом триместре, так как плод еще слишком мал. Но к 16 недели весь организм отлично просматривается с помощью датчика для сонографии. В связи с чем после полных 15 недель беременности КТР на УЗ-исследовании беременных больше не измеряют.
Кто может интерпретировать результаты КТР
Трактовать результаты измерения КТР, полученные с помощью УЗ-исследования, должен только специалист. На основании копчико-теменного размера наблюдающий беременную женщину врач может сделать выводы о благополучном течении беременности и развитии плода. В случае значительного отклонения КТР от средних значений, необходимо провести ряд дополнительных исследований для установления причины.
Помимо нормы КТР плода по неделям беременности есть другие особенности, определяющие динамику развития эмбриона. Поэтому любые назначения должен делать гинеколог, наблюдающий беременность. Он обладает достаточным объемом информации, чтобы оценить совокупность всех факторов, влияющих на течение беременности.
Путь длиною в тысячу миль начинается с первого шага.
Каждый взгляд на строение человеческого тела поражает экономичностью, лаконичностью и многофункциональностью решения. Так, позвоночник одновременно – несущая опора, защитный каркас для спинного мозга. Да к тому же гибкая и подвижная система. Такое многообразие функций соответствует уникальному строению позвоночника, которое мы имеем. В частности, позвоночник — это совокупность костных образований — позвонков, разделённых между собой специальной амортизирующей прокладкой — межпозвонковым диском. В сумме высота дисков составляет до 25% всей высоты позвоночника – что создаёт мощную амортизирующую систему. Соседние позвонки соединяются друг с другом посредством прослойки – диска и суставов, на верхних и нижних отростках. Так, каждый позвонок имеет 6 суставов-сочленений с соседом – 4 дугоотросточных (фасеточных) и 2 межпозвонковых. В итоге мы имеем сеть мелких суставов, соединяющих позвонки между собой. Как любой сустав, каждый из них оплетен связками, хорошо иннервирован. И получает питание в процессе движения.
Помимо описанных суставов, соседние позвонки соединены друг с другом связками между телами (жёлтые связки) и между соответствующими отростками (межостистые, межпоперечные). На всём протяжении позвоночного столба располагаются передняя и задняя продольные связки. Связки формируют эластичный каркас, ограничивающий чрезмерную подвижность позвоночного столба.
Позвоночник со связками, как слоёный пирог, оплетается большим количеством мышц от самых глубоких, между отдельными позвонками, до поверхностных, контуры которых видны невооружённым глазом. Глубокие мышцы позвоночника перебрасываются между соседними позвонками, через 1-4 позвонка, предназначены для глубокой настройки равновесия всей структуры позвоночного столба и человеческого тела в целом. При совершении движений в ход идут крупные мышцы – поверхностного и среднего слоя.
Здоровье позвоночника зависит от состояния глубоких мышц. Улучшение кровотока в них во время их работы – позволяет поддерживать здоровье в межпозвонковых суставах, улучшает обмен в губчатом веществе тел позвонков, в межпозвонковых дисках. Подвижность позвоночника во многом обязана состоянию этих мышц.
Путь к здоровью позвоночника и тела в целом, для занимающихся йогатерапевтической практикой, равно как и для продвинутых практиков, стремящихся к освоению сложных балансовых асан, начинается с первого шага — работы с паравертебральными мышцами. Отсюда становится логически понятным использование гимнастики для позвоночника в подготовительной части занятий хатха-йогой. Для включения в практику йоги глубоких паравертебральных мышц необходимо дополнительно увеличить расстояние между точками их крепления (отдельными позвонками) – т.е. потянуться вдоль оси позвоночника, предварительно выстроив эту самую ось. При этом имеется тенденция к уплощению изгибов позвоночника с равномерным распределением нагрузки на глубокие постуральные мышцы. Отсюда золотое правило хатха-йоги, а тем более йогатерапии – при выполнении любых асан необходимо осевое выстраивание и вытяжение позвоночника по всей его длине в процессе всего времени асаны, т.е. и на входе в асану, и на выходе из неё включительно. Последний момент мне представляется наиболее выжным, так как наиболее часто наблюдается картина потери осевого вытяжения (читай осознанности) именно в процессе выхода из асаны.
PS. Расположите подбородок и линию взгляда параллельно горизонту. Нащупайте рукой точку на макушке. Это место — практически проекция первых шейных позвонков. Потянитесь макушкой вверх, затем увеличивая расстояние между основанием черепа и линией плеч, мягко дотяните шейный отдел. Поочерёдно дотягивая каждый следующий отдел позвоночника – опуститесь вниманием до своего основания – копчика. Удачи в практике.
- Бернштейн Н.А. О ловкости и её развитии. 1991
- Гаже П.-М., Вебер Б. Постурология. Регуляция и нарушение равновесия тела человека. 2008
- Каминофф Л. Анатомия йоги. 2009.
- Попелянский Я.Ю.Ортопедическая неврология том 1, 2003
- Сафронов А.Г. Йога: физиология, психосоматика, биоэнергетика. 2010
КТР плода по неделям в таблице — это нормы копчико-теменного размера эмбриона, одного из показателей оценки срока и нормального течения беременности при ультразвуковом исследовании. Когда и как его проводят, и что означают отклонения от референсных значений?
Копчико-теменной размер плода (КТР) — длина от верней границы головы до копчика в миллиметрах.
Если беременность развивается нормально и нет специальных показаний, то УЗИ проводят трижды — в каждом триместре: в 10-12 недель, в 20-22 недели и в 30-32. На каждом из этапов развитие плода оценивают по своим параметрам — тем, которые наиболее информативны на данном сроке.
КТР определяют на УЗИ первого триместра, с 6-7 по 13 неделю. Раньше эмбрион так мал, что измерять еще нечего, а после 14 недель этот показатель уже неактуален.
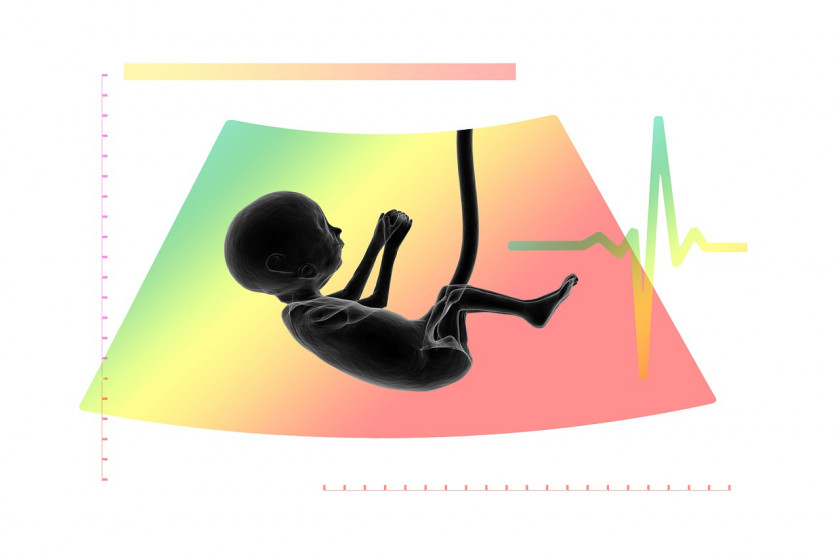
Показатель КТР нужен для уточнения срока беременности и оценки ее течения.
Копчико-теменной размер плода в первом триместре зависит от срока гестации, а не от наследственных особенностей — расы, национальности, места проживания матери. Благодаря этому, таблица КТР позволяет установить срок беременности с минимальной погрешностью (не более 3-4 дней). Это особенно важно для женщин с неустойчивым менструальным циклом, когда сложно определить предполагаемую дату овуляции.
При проведении нескольких УЗИ копчико-теменной размер показывает динамику развития плода.
Копчико-теменной размер измеряют методом сагиттального сканирования. В момент, когда эмбрион максимально разогнется, делают стоп-кадр и специальным сканером измеряют размер от макушки до копчика. Если плод активно двигается, то производят несколько снимков, измеряют и выбирают самый большой показатель.
Конечности не учитываются. Сначала они слишком малы, а когда плод подрастает — согнуты, прижаты к телу. По этой причине полный рост не измеряют ни на ранних, ни на поздних сроках беременности — высчитать его сложно, а диагностического смысла в нем нет.
В ранние сроки беременности эмбрион увеличивается очень быстро — на миллиметр, а к концу первого триместра — на 2-2,5 мм в сутки. Это дает возможность на нескольких УЗИ по копчико-теменному размеру оценить, как развивается беременность.
КТР по неделям беременности в таблице:
| Срок беременности (целых недель + дней) | Значение КТР, мм | ||
|---|---|---|---|
| Минимальное | Среднее | Максимальное | |
| 5 + 0 | Не определяется | 1,2 | 4,3 |
| 5 + 1 | Не определяется | 1,4 | 4,6 |
| 5 + 2 | Не определяется | 1,7 | 4,9 |
| 5 + 3 | Не определяется | 2,0 | 5,3 |
| 5 + 4 | Не определяется | 2,3 | 5,7 |
| 5 + 5 | Не определяется | 2,7 | 6,1 |
| 5 + 6 | Не определяется | 3,1 | 6,6 |
| 6 + 0 | Не определяется | 3,5 | 7,1 |
| 6 + 1 | 0,4 | 4,0 | 7,7 |
| 6 + 2 | 0,8 | 4,6 | 8,3 |
| 6 + 3 | 1,3 | 5,1 | 8,9 |
| 6 + 4 | 1,9 | 5,8 | 9,6 |
| 6 + 5 | 2,5 | 6,4 | 10,4 |
| 6 + 6 | 3,1 | 7,1 | 11,1 |
| 7 + 0 | 3,8 | 7,9 | 11,9 |
| 7 + 1 | 4,5 | 8,7 | 12,8 |
| 7 + 2 | 5,3 | 9,5 | 13,7 |
| 7 + 3 | 6,1 | 10,4 | 14,7 |
| 7 + 4 | 6,9 | 11,3 | 15,6 |
| 7 + 5 | 7,8 | 12,2 | 16,6 |
| 7 + 6 | 8,7 | 13,2 | 17,7 |
| 8 + 0 | 9,7 | 14,2 | 18,8 |
| 8 + 1 | 10,7 | 15,3 | 20,0 |
| 8 + 2 | 11,7 | 16,4 | 21,1 |
| 8 + 3 | 12,8 | 17,5 | 22,3 |
| 8 + 4 | 13,9 | 18,6 | 23,5 |
| 8 + 5 | 15,0 | 19,9 | 24,7 |
| 8 + 6 | 16,2 | 21,1 | 26,1 |
| 9 + 0 | 16,3 | 22,0 | 27,0 |
| 9 + 1 | 17,0 | 23,0 | 29,1 |
| 9 + 2 | 18,1 | 24,2 | 30,0 |
| 9 + 3 | 19,0 | 25,0 | 31,0 |
| 9 + 4 | 20,2 | 26,1 | 32,0 |
| 9 + 5 | 21,0 | 27,0 | 34,1 |
| 9 + 6 | 22,1 | 29,0 | 36,0 |
| 10 + 0 | 24,2 | 31,1 | 38,0 |
| 10 + 1 | 25,3 | 33,1 | 41,0 |
| 10 + 2 | 26,0 | 34,0 | 42,0 |
| 10 + 3 | 27,1 | 35,0 | 43,2 |
| 10 + 4 | 29,0 | 37,1 | 45,0 |
| 10 + 5 | 31,0 | 39,3 | 47,2 |
| 10 + 6 | 33,0 | 41,1 | 49,0 |
| 11 + 0 | 34,0 | 42,2 | 50,1 |
| 11 + 1 | 35,1 | 43,0 | 51,0 |
| 11 + 2 | 36,0 | 44,2 | 52,1 |
| 11 + 3 | 37,0 | 45,3 | 54,1 |
| 11 + 4 | 38,1 | 47,0 | 56,0 |
| 11 + 5 | 39,0 | 48,2 | 57,1 |
| 11 + 6 | 40,1 | 49,0 | 58,3 |
| 12 + 0 | 42,0 | 51,3 | 59,0 |
| 12 + 1 | 44,0 | 53,0 | 62,0 |
| 12 + 2 | 45,1 | 55,0 | 65,1 |
| 12 + 3 | 47,0 | 57,1 | 67,1 |
| 12 + 4 | 49,1 | 59,3 | 69,2 |
| 12 + 5 | 50,0 | 61,2 | 72,0 |
| 12 + 6 | 51,0 | 62,0 | 73,4 |
| 13 + 0 | 52,1 | 63,0 | 75,0 |
| 13 + 1 | 53,1 | 65,2 | 77,0 |
| 13 + 2 | 54,0 | 66,0 | 78,2 |
| 13 + 3 | 56,0 | 68,1 | 80,0 |
| 13 + 4 | 58,0 | 70,0 | 82,1 |
| 13 + 5 | 59,2 | 72,0 | 85,2 |
| 13 + 6 | 61,0 | 74,0 | 87,2 |
| 14 + 0 | 63,0 | 76,0 | 89,0 |
Важно помнить: анализировать результаты УЗИ, оценивать, соответствуют они или нет КТР в таблице по неделям, способен только врач.
Вероятных причин отклонений несколько, и не все из них опасны.
Возможные причины больших показателей:
- неверное определение срока беременности по дате предполагаемой овуляции. Ранний выход яйцеклетки возможен из-за гормональной терапии при лечении бесплодия, недавно перенесенных вирусных инфекций и т. д. В этом случае реальный срок больше предварительно рассчитанного;
- предполагаемое развитие крупного плода из-за генетических особенностей, сахарного диабета матери и т. д. В первом триместре уверенно говорить о крупном малыше рано, но тенденция уже видна.
В случае таких отклонений УЗИ необходимо повторить через полторы-две недели, чтобы оценить динамику. Если КТР увеличивается пропорционально сроку, это позволит сделать более определенные выводы.
Отличие показателя КТР на одну неделю в большинстве случаев означает неправильный подсчет срока беременности. Чтобы в этом убедиться, назначают анализ крови на ХГЧ, повторные УЗИ и по результатам оценивают ситуацию.
Возможные патологические причины того, что КТР меньше нормы:
- гибель плода. Ее фиксируют по отсутствию сердечных сокращений и двигательной активности. На сроках, когда еще не прослушивается сердцебиение, такой вывод делают на основании повторного УЗИ через 5-6 дней: эмбрион не растет и не развивается — это показатель к акушерскому выскабливанию полости матки;
- гормональные нарушения — нехватка прогестерона у матери. В этом случае плод растет, развивается, но слишком медленно. Вовремя проведенное обследование и грамотно назначенная гормональная терапия позволит малышу наверстать упущенное;
- инфекционные заболевания у матери. Их выявляют дополнительные анализы. Если обнаружены уреаплазма, цитомегаловирус и т. д., для сохранения беременности необходимо лечение;
- хромосомные нарушения: синдром Дауна, синдром Патау, синдром Тернера и т. д.
Замедление роста КТР происходит по нескольким причинам:
- из-за генетических нарушений. Выясняют это с 10 по 13 неделю — на этом сроке проводится первый биохимический скрининг. Раньше (после 8 недели) причину определяют с помощью неинвазивного пренатального ДНК-теста по венозной крови матери. Этот тест безопасный, информативный, но очень дорогой;
- недостаток эндометрия из-за небольшого промежутка между родами или недавнего аборта. В этом случае высок риск выкидыша, такая беременность требует наблюдения в стационаре;
- резус-конфликт.
Слишком быстрый рост плода на ранних сроках возможен по нескольким причинам:
- гиперфункция щитовидной железы у матери;
- врожденные патологии плода;
- резус-конфликт.
Безусловно, любое отклонение настораживает. Но чтобы делать выводы, одного УЗИ недостаточно, потребуются дополнительные исследования:
- биохимический скрининг — анализ венозной крови для выявления специфических веществ (маркеров), которые проявляются при определенных патологиях плода;
- кордоцентез — изучение пуповинной крови, выявляет наследственные и хромосомные нарушения у плода;
- амниоцентез — прокол плодного пузыря и взятие околоплодных вод (в ряде случаев проводится вместе с кордоцентезом для получения более ясной картины);
- хорионбиопсия — забор ткани непосредственно из плаценты.
Такие анализы не являются обязательными и назначаются только при серьезных показаниях. Манипуляции проводят с письменного согласия беременной женщины после того, как врач разъяснит необходимость и возможные последствия исследования.
Путь длиною в тысячу миль начинается с первого шага.
Каждый взгляд на строение человеческого тела поражает экономичностью, лаконичностью и многофункциональностью решения. Так, позвоночник одновременно – несущая опора, защитный каркас для спинного мозга. Да к тому же гибкая и подвижная система. Такое многообразие функций соответствует уникальному строению позвоночника, которое мы имеем. В частности, позвоночник — это совокупность костных образований — позвонков, разделённых между собой специальной амортизирующей прокладкой — межпозвонковым диском. В сумме высота дисков составляет до 25% всей высоты позвоночника – что создаёт мощную амортизирующую систему. Соседние позвонки соединяются друг с другом посредством прослойки – диска и суставов, на верхних и нижних отростках. Так, каждый позвонок имеет 6 суставов-сочленений с соседом – 4 дугоотросточных (фасеточных) и 2 межпозвонковых. В итоге мы имеем сеть мелких суставов, соединяющих позвонки между собой. Как любой сустав, каждый из них оплетен связками, хорошо иннервирован. И получает питание в процессе движения.

Помимо описанных суставов, соседние позвонки соединены друг с другом связками между телами (жёлтые связки) и между соответствующими отростками (межостистые, межпоперечные). На всём протяжении позвоночного столба располагаются передняя и задняя продольные связки. Связки формируют эластичный каркас, ограничивающий чрезмерную подвижность позвоночного столба.
Позвоночник со связками, как слоёный пирог, оплетается большим количеством мышц
от самых глубоких, между отдельными позвонками, до поверхностных, контуры которых видны невооружённым глазом. Глубокие мышцы позвоночника перебрасываются между соседними позвонками, через 1-4 позвонка, предназначены для глубокой настройки равновесия всей структуры позвоночного столба и человеческого тела в целом. При совершении движений в ход идут крупные мышцы – поверхностного и среднего слоя.
Здоровье позвоночника зависит от состояния глубоких мышц. Улучшение кровотока в них во время их работы – позволяет поддерживать здоровье в межпозвонковых суставах, улучшает обмен в губчатом веществе тел позвонков, в межпозвонковых дисках. Подвижность позвоночника во многом обязана состоянию этих мышц.

В идеале ось позвоночника – центрирована и линия от остистого отростка 1 шейного позвонка должна была бы проектироваться на все остальные отростки и опуститься в межъягодичную складку. В реальности – далеко не всегда картина именно такая. Чаще отмечается отклонение от центральной оси отдельных позвонков или групп позвонков, с ротацией (проворотом) отдельных позвонков. И всегда это сопряжено с изменением тонуса глубоких мышц – межпоперечных, межостистых, поперечно-остистых. Это мышцы эксклюзивной точечной настройки. Н.А.Бернштейн (1926) уподобил мышцы вокруг позвоночника по своей функции растяжкам или вантам цепочной мачты. При этом каждый отдельный позвонок – как маленькая мачта со своими растяжками объединяется в большие мачты посредством более длинных мышц. Свободное функционирование этих мышц лежит в основе гибкости, ловкости и равновесности тела.
Изменение хотя бы одной растяжки изменяет всю структуру. Например, хроническое напряжение мышцы, приведёт к её укорочению. Стройный ансамбль расстяжек изменится. Функцию укороченной на себя возьмут более поверхностные мышцы (имеющую большую длину), соответственно нагрузка на последние увеличится. Увеличение нагрузки потребует укрепления мышечной структуры увеличением количества соединительнотканных элементов и гипертрофии мышечных. Т.е. тонус поверхностных мышц – увеличится, при постепенной атрофии более глубоких. Что ведёт к выключению их функции, как координатора межпозвонковых суставов и основы равновесия тела.
Путь к здоровью позвоночника и тела в целом, для занимающихся йогатерапевтической практикой, равно как и для продвинутых практиков, стремящихся к освоению сложных балансовых асан, начинается с первого шага — работы с паравертебральными мышцами. Отсюда становится логически понятным использование гимнастики для позвоночника в подготовительной части занятий хатха-йогой. Для включения в практику йоги глубоких паравертебральных мышц необходимо дополнительно увеличить расстояние между точками их крепления (отдельными позвонками) – т.е. потянуться вдоль оси позвоночника, предварительно выстроив эту самую ось. При этом имеется тенденция к уплощению изгибов позвоночника с равномерным распределением нагрузки на глубокие постуральные мышцы. Отсюда золотое правило хатха-йоги, а тем более йогатерапии – при выполнении любых асан необходимо осевое выстраивание и вытяжение позвоночника по всей его длине в процессе всего времени асаны, т.е. и на входе в асану, и на выходе из неё включительно. Последний момент мне представляется наиболее выжным, так как наиболее часто наблюдается картина потери осевого вытяжения (читай осознанности) именно в процессе выхода из асаны.
PS. Расположите подбородок и линию взгляда параллельно горизонту.
Нащупайте рукой точку на макушке. Это место — практически проекция первых шейных позвонков. Потянитесь макушкой вверх, затем увеличивая расстояние между основанием черепа и линией плеч, мягко дотяните шейный отдел. Поочерёдно дотягивая каждый следующий отдел позвоночника – опуститесь вниманием до своего основания – копчика. Удачи в практике.
- Бернштейн Н.А. О ловкости и её развитии.1991
- Гаже П.-М., Вебер Б. Постурология. Регуляция и нарушение равновесия тела человека. 2008
- Каминофф Л. Анатомия йоги. 2009.
- Попелянский Я.Ю.Ортопедическая неврология том 1, 2003
- Сафронов А.Г. Йога: физиология, психосоматика, биоэнергетика. 2010
Читайте также:


