Перелом палача с 2 позвонка

В нашей клинике не так часто встречается перелом палача С2-позвонка, в связи с чем я решил описать этот случай.
Пациент В., 53 года поступил в нашу клинику с жалобами на сильную боль в шейном отделе позвоночника, фиксированное, вынужденное положение тела. Травму получил при падении.
На рентгенографии шейного отдела позвоночника выявлен антелистез тела С2 позвонка. Видимых грубых изменений кости нет. Однако, известно, что такое бывает при переломе ножек дужек С2, нарушается стабильность и тело С2 смещается кпереди.
На МРТ перелом заднего края тела С2 в сагиттальной проекции.

На сагиттальной проекции ничего не понятно.

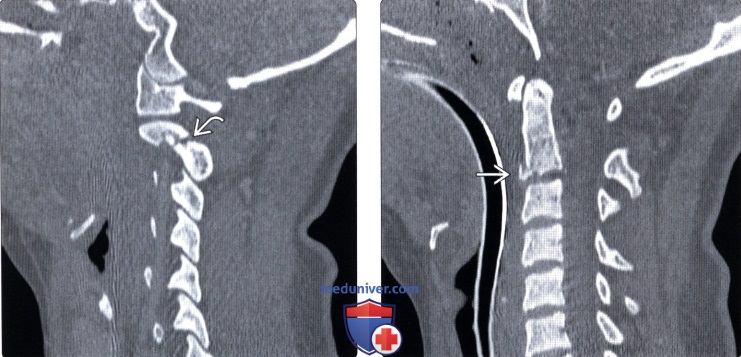
Известно, что при патологии костной ткани методом выбора диагностики является КТ, которая все расставила по своим местам.

На снимке четко виден перелом ножки дужки.

Также на аксиальном снимке выявлен перелом дужки и боковых масс.

Решено выполнить передний спондилодез С2-С3 пластиной Trinica фирмы Zimmer 30 мм.

Этапы операции:
Идентифицирован межпозвонковый диск С2-С3.


Пластина фиксирована на 4 полиаксиальных винтах 14 мм. Смещение устранено.

Вид ушитой раны.

И вот конечный результат.


Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
Переломы атланта, как правило, бывают вследствие удара головой о твердое покрытие, при падении с высоты, ударах тяжелым предметом по голове, падении и ударе затылком. При переломе Джефферсона костное кольцо атланта расширяется, мыщелки затылочной кости сближаются с суставными фасетками аксиса, зубовидный отросток приближается к затылочной кости. Зубовидный отросток может смещаться вентрально (благоприятный исход) или дорсально, входя в большое затылочное отверстие (неблагоприятный исход), вызывая сдавление ствола мозга.

- тип I - отрывной перелом верхушки зуба.
- тип II - перелом основания зуба в месте его слияния с телом аксиса. Такой перелом часто не консолидируется.
- тип III - перелом распространяющийся на тело С2. Чаще срастается и поэтому преимущественно лечится консервативно.

- тип I - двусторонний отрыв дуги от С2 позвонка, без смещения и угловой деформации. Неврологический дефицит отмечается редко, повреждение стабильное.
- тип II - перелом обоих корней дуг со смещением более чем на 3 мм, с небольшой угловой деформацией.
- тип IIА - перелом подобен перелому типа 2, но с превалированием выраженной угловой деформации.
- тип III - значительное смещение и угловая деформация. Часто сопровождается неврологическим дефицитом.






Смещения атланта делятся на односторонние (ротационные) и двусторонние: передние, задние и встречные вывихи и подвывихи. Они могут сопровождаться переломом зубовидного отростка аксиса.
Вывихи делятся на свежие - до 10 дней после травмы; несвежие - 10-28 дней и застарелые - более 28 дней (А.А. Луцик, И.К. Раткин, М.Н. Никитин, 1998). Свежие вывихи легче всего поддаются закрытому вправлению, несвежие - трудно, застарелые редко вправляются.

Рис. 8а Схематическое изображение различных вывихов позвонков
- Нормальное состояние позвонков.
- Подвывих позвонков.
- Скользящий вывих.
- Опрокидывающийся вывих
- Сцепившийся скользящий вывих.
- Сцепившийся опрокидывающийся вывих.
- Вывих с высоким стоянием суставных отростков.
- Опрокидывающийся вывих с высоким стоянием суставных отростков.

Рис.8б Схематическое изображение атланто-аксиальных вывихов
а - нормальные взаимоотношения атланта и аксиса; б - передний транслигаментозный вывих атланта; в - передний трансдентальный вывих атланта; г - задний трансдентальный вывих атланта
- верховые,
- сцепившиеся, с высоким стоянием суставных отростков,
Верховые вывихи - задний край вывихнутого нижнего суставного отростка краниального позвонка соприкасается с верхушкой верхнего суставного отростка нижележащего позвонка (это неустойчивый подвывих).
Сцепившийся вывих - полная утрата контакта между суставными поверхностями (полный вывих), когда верхушки нижних суставных отростков вывихнутого кпереди позвонка опускаются в верхние позвоночные вырезки подлежащего позвонка.
Опрокидывающийся вывих - смещенный кпереди позвонок опрокидывается (наклоняется) кпереди, при этом критическая плоскость позвоночного канала может уменьшаться незначительно.
Скользящий вывих - смещенный кпереди позвонок не наклоняется. Критическая поверхность позвоночного канала уменьшается больше, чем при опрокидывающемся вывихе.
Смещения позвонков могут быть одно- и двусторонними, могут сочетаться между собой.
Содержание:
Перелом палача, или травма висельника – перелом ножек дуги второго шейного позвонка, что сочетается с разрывом продольной связки в районе второго и третьего шейных позвонков, а также смещением атланта. Впервые такое состояние было описано в 1913 году. В 1964 году патологоанатомы пришли к выводу, что такая травма часто случается при дорожно-транспортных происшествиях, причём все повреждения в области шеи идентичны тем, что остаются на шее человека после повешения. Именно это и дало этой травме такое название.

Как уже говорилось выше, травма затрагивает только второй шейный позвонок, и возникает в момент резкого разгибания головы назад. В то же время такое повреждение невозможно без повреждения мягких тканей – разрыва передней продольной связки и отрыва межпозвоночного диска второго или третьего позвонков. Перелом дуги чаще всего симметричный и происходит он на некотором расстоянии от тела позвонка.
Кроме автодорожных травм, когда удар приходится в нижнюю часть лица, такое же повреждение в редких случаях может возникать и в спорте – в футболе, регби, баскетболе.
Второй позвонок имеет своё название – эпистрофей, или аксис. Его особенность в наличии отростка в виде зуба. Он нужен, чтобы первый шейный позвонок — атлант, свободно вращался при движениях головы.
Клиническая картина
Симптомы перелома палача могут быть как от едва заметных до довольно выраженных. Это зависит не только от места поражения, но и от того, вовлечены ли в патологический процесс другие структуры спины. Также большую роль играет скорость и правильность оказания неотложной помощи. Основными симптомами будут:
- Нарушения движений рук и ног.
- Тремор конечностей.
- Полный паралич всего тела.
- Нарушение чувствительности кожных покровов.
- Проблемы с мочеиспусканием.
- Сильная боль в поврежденной области.
- Головокружение.
- Напряжение мышц шеи.
- Нарушение дыхания, в тяжёлом случае – его остановка.
- Нарушение сердцебиения, вплоть до полного прекращения.
- Нарушение в движениях в поврежденной области.
Симптом палача имеет одну особенность – определить его можно только с помощью специальной медицинской аппаратуры. А это значит, что при подозрении на любой перелом шейного отдела позвоночника должна быть проведена не только рентгенография, но и другие методы исследования, которые позволят определить степень повреждения спинного мозга.
Диагностика
Первичная диагностика основана на осмотре и опросе пациента. После этого обязательно проводится рентгенография, которая позволит определить наличие перелома в области второго позвонка. При необходимости может быть использованы МРТ или КТ исследования, которые позволяют оценить состояние спинного мозга, способы и методы лечения, а также сделать прогноз относительно выздоровления.
Также при подозрении на повреждение первого и второго шейных позвонков применяется такой специфический метод, как спондилорентгенография.
Лечение

Лечение проводится только в условиях стационара. В зависимости от тяжести состояния терапия может быть консервативной или оперативной. В первую очередь проводится адекватное обезболивание с использованием таких препаратов, как диклофенак, диклоберл, трамадол. В самых тяжёлых случаях могут использоваться наркотические анальгетики.
При неосложнённом переломе и наличии вывиха проводится его обязательное ручное вправление. После этого пациент на протяжении 3 месяцев должен носить специальный шейный воротник.
Вправление также может быть проведено с помощью скелетного вытяжения, однако такая методика сегодня не пользуется большой популярностью и применяется только в самых крайних случаях.
В лечении может быть использована и петля Глиссона, но в этом случае лечение растягивается до 4 недель, после чего на несколько месяцев накладывается гипсовый корсет. При переломах палача без смещения и других осложнений применяется воротник Шанца, но правильно подобрать его сможет только лечащий врач.
Операция используется только при отсутствии эффекта от консервативного лечения, при наличии большого количества осколков и при развитии осложнений. Среди них самыми частыми следует считать нарушение дыхания, полный паралич, разрыв спинного мозга и кровоизлияния.
После полного курса консервативного и оперативного лечения обязательно проводится курс реабилитации, который включает в себя физиотерапию, лечебную гимнастику, а также лечение в условиях местных курортов и специализированных санаториев.
а) Терминология:
1. Синонимы:
• Травматический спондилолистез осевого позвонка (ТСОП)
2. Определения:
• Двусторонний перелом межсуставной части дуги С2
• Отрыв тела С2 от суставных отростков и дуги
б) Визуализация:
1. Общие характеристики перелома палача:
• Наиболее значимый диагностический признак:
о Классическая рентгенологическая картина:
- Перелом межсуставной части дуги С2
- Передняя дислокация тела С2 относительно С3:
- Смещение атланта и черепа вместе с телом С2 кпереди
Изменений здесь может и не быть несмотря на наличие перелома межсуставной части дуги С2
- Задние элементы С2 и спиноляминарная линия сохраняют свое нормальное положение
- Подвывих С2 относительно СЗ усиливается при сгибании о Наилучшим методом диагностики является КТ
о Часто можно наблюдать признаки отека превертебральных мягких тканей на уровне верхнешейного отдела позвоночника
• Локализация:
о Межсуставная часть дуги С2 с обеих сторон
2. Рентгенологическая картина перелома палача:
• Рентгенография:
о Передний подвывих тела С2 относительно С3
о Рентгенопрозрачный дефект межсуставной части дуги С2
о Отек превертебральных мягких тканей
о Смещение атланта и черепа вперед вместе с телом С2
о Задние элементы спиноляминарной линии на уровне С2-СЗ сохраняют свое нормальное положение
3. Флюороскопия:
• Подвывих С2 относительно СЗ усиливается при сгибании
• Метод эффективен в отношении диагностики стабильности повреждения при выборе тактики его лечения
4. КТ при переломе палача:
• Бесконтрастная КТ:
о Костный режим:
- Двусторонние переломы межсуставной части дуги С2
- Наблюдаются различные варианты переломов:
Распространение перелома на тело С2
Односторонний перелом межсуставной части или в сочетании с переломом противоположного корня или пластинки дуги
- Целостность зубовидного отростка обычно сохранена
- В 33% случаев наблюдаются переломы и на других уровнях, чаще всего-С1
- Спинномозговой канал расширен в передне-заднем направлении
о Мягкотканный режим:
- Отек превертебральных мягких тканей
- Эпидуральное кровоизлияние
• КТ-ангиография:
о Может быть диагностировано сопутствующее повреждение позвоночной артерии (расслоение стенки, окклюзия)
5. МРТ при переломе палача:
• Т1-ВИ:
о Снижение интенсивности сигнала от дуги С2, связанное с отеком костного мозга
• Т1 FS:
о Гиперинтенсивный периваскулярный сигнал при наличии сочетанного повреждения сосудов
• Т2-ВИ:
о Усиление интенсивности сигнала и увеличение объема превертебральных мягких тканей
о Отек и гиперинтенсивность сигнала спинного мозга свидетельствует о его повреждении:
- При паренхиматозном кровоизлиянии будет отмечаться фокальная неправильной формы гипоинтенсивность сигнала
• STIR:
о Усиление сигнала дуги С2 и окружающих мягких тканей, связанные с ее отеком и кровоизлияниями
• T2*GRE:
о Режим более чувствителен в отношении диагностики кровоизлияний в спинномозговой канал и паренхиму спинного мозга (гипоинтенсивность сигнала)
• МР-ангиография:
о При сочетанном повреждении позвоночной артерии — изменение ее контура (расслоение стенки) или окклюзия
6. Рекомендации по визуализации:
• Протокол исследования:
о Любой передний подвывих С2 относительно С3 на рентгенограмме в боковой проекции требует проведения КТ
о Обследование должно включать весь шейный отдел позвоночника (и даже верхнегрудной отдел): сочетанные переломы на других уровнях наблюдаются в 33% случаев
о Тонкосрезовая (1 мм) спиральная КТ с сагиттальной и фронтальной реконструкцией:
- Обязательный метод оценки характера перелома, степени подвывиха, состояния спинномозгового канала
о При наличии неврологической симптоматики - МРТ шейного отдела позвоночника
о При распространении перелома на отверстие позвоночной артерии — МР- или КТ-ангиография о При необходимости - катетерная ангиография и эндоваскулярное вмешательство
в) Дифференциальная диагностика перелома палача:
1. Псевдоподвывих:
• Физиологический антелистез на верхнешейном уровне, встречается у детей младшего возраста ( 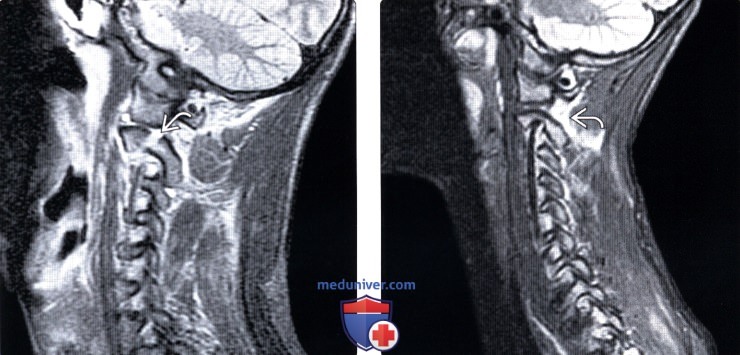
(Слева) STIR МР-И, сагиттальная проекция: нарушение целостности кортикального слоя в области межсуставной части дуги С2. Отек мягких тканей выражен минимально. Признаков отека костного мозга (в данном случае это острое повреждение) нет.
(Справа) На сагиттальном STIR МР-И еще у одного пациента с переломами межсуставной части дуги С2 определяется лишь минимальный отек окружающих мягких тканей. Сам перелом на данном скане не виден.
г) Патология:
1. Общие характеристики перелома палача:
• Этиология:
о ТСОП возникает в результате переразгибания головы с одновременной аксиальной нагрузкой либо вследствие насильственного избыточного сгибания головы в сочетании с аксиальной нагрузкой:
- Истинный перелом палача, наблюдавшийся ранее у казненных через повешение, возникает в результате переразгибания головы в сочетании с внезапной насильственной дистракцией позвоночника:
Классическое повешение, при котором узел петли располагают в подбородочной области, что приводит полному разрыву диска и связочного аппарата между С2 и СЗ
Подобное повреждение никогда не наблюдается при суицидальных попытках
- ТСОП в обычной жизни характеризуется другим механизмом травмы (например, удар подбородком о приборную панель), при котором, однако, возникают аналогичные повреждения
• Сочетанные травмы:
о Переломы на других уровнях, которые не всегда непосредственно связаны с С2:
- Наиболее часто из подобных сочетанных переломов встречаются переломы атланта
(Слева) КТ, сагиттальный срез: представлен перелом межсуставной части дуги С2 с минимальным смещением.
(Справа) На сагиттальном срединном КТ-срезе у этого же пациента виден небольшой фрагмент перелома каудо-вентрального угла тела С2.
д) Клинические особенности:
1. Клиническая картина перелома палача:
• Наиболее распространенные симптомы/признаки:
о Острая боль в шее
• Другие симптомы/признаки:
о Неврологический дефицит
о Мозжечковая симптоматика позволяет заподозрить инфаркт мозжечка на фоне расслоения стенки или окклюзии позвоночной артерии
• Внешний вид пациента:
о Боль в подзатылочной области после травмы
о Неврологическая симптоматика наблюдается лишь в небольшом проценте травматических повреждений С2 (25%)
- Размеры спинномозгового канала на этом уровне достаточно велики, при переломах со смещением они еще более увеличиваются
о Повреждение позвоночной артерии может сопровождаться развитием отсроченного неврологического дефицита:
- Инфаркт головного мозга в вертебробазилярном бассейне
2. Демография:
• Эпидемиология:
о Практически все случаи ТСОП на сегодняшний день являются следствием травм в результате ДТП, а не повешения:
- Лишь у немногих повешенных диагностируются переломы дуги С2
о ТСОП составляет 4-7% всех переломов и/или вывихов на уровне шейного отдела позвоночника
о В одном из исследований показано, что доля изолированного ТСОП среди всех пациентов с переломами в области краниовертебрального сочленения составляет 7%
3. Течение заболевания и прогноз:
• Зависит от наличия или отсутствия неврологического дефицита
• Тип I: стабильное повреждение, никогда не должно приводить к развитию стойкого неврологического дефицита
• Тип II: примерно в 20% случаев сопровождается транзиторной неврологической симптоматикой, у 5% пациентов развивается стойкий неврологический дефицит
• Тип III: относительно высокий риск развития стойкого неврологического дефицита и инвалидизации пациентов
• При повреждении позвоночной артерии существует риск развития инфаркта головного мозга в отсроченном периоде
• Ускорение развития дегенеративных изменений
4. Лечение перелома палача:
• Консервативное лечение:
о Иммобилизация
• Спондилодез при нестабильных повреждениях:
о Выраженная угловая деформация на уровне С2-С3, разрыв межпозвонкового диска С2-С3 и/или невозможность удержать фрагменты в правильном положении за счет внешней иммобилизации
е) Диагностическая памятка:
1. Следует учесть:
• На рентгенограмме в боковой проекции обращайте внимание на сохранение нормальных взаимоотношений позвонков, объем превертебральных мягких тканей (толщина должна составлять 4 мм или менее), при выявлении патологии показана КТ
• Обратите внимание на целостность стенок отверстия позвоночной артерии, для исключения ее повреждения показана МР-/КТ-ангиография
2. Советы по интерпретации изображений:
• Передний подвывих тела С2 относительно С3 при сохранении нормального положения спиноляминарной линии требует проведения КТ даже при отсутствии видимых признаков перелома на рентгенограмме
ж) Список использованной литературы:
1. Hadley MN et al: Introduction to the guidelines for the management of acute cervical spine and spinal cord injuries. Neurosurgery. 72 Suppl 2:5-16, 2013
2. RykenTCetal: Management of isolated fractures of the axis in adults. Neurosurgery. 72 Suppl 2:132-50, 2013
3. Pryputniewicz DM et al: Axis fractures. Neurosurgery. 66(3 Suppl):68-82, 2010
4. Yanni DSetal: Fixation of the axis. Neurosurgery. 66(3 Suppl): 147-52, 2010
5. Congress of Neurological Surgeons: Isolated fractures of the axis in adults. Neurosurgery. 50(3 Suppl): S1 25-39, 2002
6. Congress of Neurological Surgeons: Management of combination fractures of the atlas and axis in adults. Neurosurgery. 50(3 Suppl): S140-7, 2002
7. Ranjith RK et al: Hangman's fracture caused by suspected child abuse. A case report. J Pediatr Orthop B. 11(4):329-32, 2002
8. Harrop JS et al: Acute respiratory compromise associated with flexed cervical traction after C2 fractures. Spine. 26(4): E50-4, 2001
9. Samaha C et al: Hangman's fracture: the relationship between asymmetry and instability. J Bone Joint Surg Br. 82(7)4 046-52, 2000
10. Agrillo U et al: Hangman's fracture. Spine. 24(22):241 2, 1999
11. Guiot B et al: Complex atlantoaxial fractures. J Neurosurg. 91 (2 Suppl): 139-43, 1999
12. Williams JP 3rd et al: CT appearance of congenital defect resembling the Hangman's fracture. Pediatr Radiol. 29(7):549-50, 1999
13. Greene KA et al: Acute axis fractures. Analysis of management and outcome in 340 consecutive cases. Spine. 22(16):1843-52, 1997
14. Nunez DB Jr et al: Cervical spine trauma: how much more do we learn by routinely using helical CT? Radiographics. 16(6)4 307-18; discussion 1318-21, 1996
15. Starr JK et al: Atypical hangman's fractures. Spine. 18(14)4 954-7, 1993
16. James R et al: The occurrence of cervical fractures in victims of judicial hanging. Forensic Sci Int. 54(1):81 -91, 1992
17. Parisi M et al: Hangman's fracture or primary spondylolysis: a patient and a brief review. Pediatr Radiol. 21 (5):367-8, 1991
Редактор: Искандер Милевски. Дата публикации: 31.7.2019
Аннотация научной статьи по клинической медицине, автор научной работы — Губин Александр Вадимович, Бурцев Александр Владимирович, Рябых Сергей Олегович
Цель исследования. Анализ возможностей короткой сегментарной фиксации C 2-C 3 (C 4) позвонков с выполнением прямой репозиции костных фрагментов на полиаксиальных винтах при травматическом спондилолистезе C 2 позвонка. Материал и методы. Короткая моноили бисегментарная задняя фиксация C 2-C 3 (C 4) позвонков выполнена 7 пациентам с переломом палача. Результаты. При клиническом осмотре через 6 и 12 мес. у одного пациента сохранялись болевой синдром в шейном отделе позвоночника и ограничение ротационных движений влево до 20°. У остальных больных объем ротационных движений остался на том же уровне, что и до операции. Все пациенты смогли вернуться к прежней работе, в том числе связанной с тяжелым физическим трудом. Заключение. Задняя инструментальная фиксация C 2 транспедикулярно, C 3 (C 4) в боковые массы является эффективным и надежным репозиционно-фиксационным вариантом стабилизации при переломах палача. Для цитирования: Губин А.В., Бурцев А.В., Рябых С.О. Задняя фиксация переломов палача // Хирургия позвоночника. 2014. № 4. С. 15-19.
Похожие темы научных работ по клинической медицине , автор научной работы — Губин Александр Вадимович, Бурцев Александр Владимирович, Рябых Сергей Олегович
POSTERIOR FIXATION OF HANGMAN’S FRACTURES
Objective. To analyze opportunities of short segmental fixation of C2-C3 (C4) vertebrae with direct repositioning of bone fragments using polyaxial screws for traumatic C2 spondylolisthesis. Material and Methods. Short monoor bisegmental posterior fixation of C2-C3 (C4) vertebrae was performed in 7 patients with hangman’s fracture. Results. Clinical examination in 6 and 12 months after surgery revealed persisting pain in the cervical spine and limitation of rotational motion to the left up to 20° in one patient. Other patients had the same range of rotational motion as before surgery. All patients were able to return to their previous work, including that related with heavy manual labor. Conclusion. Posterior instrumental fixation of C2 transpedicularly and of C3 (C4) into the lateral masses is an effective and reliable reposition-fixation option of hangman’s fracture stabilization. Hir. Pozvonoc. 2014; (4):15-19.
задняя фиксация переломов палача
А.В. Губин, А.В. Бурцев, С.О. Рябых
Цель исследования. Анализ возможностей короткой сегментарной фиксации С2-Сз (С4) позвонков с выполнением прямой репозиции костных фрагментов на полиаксиальных винтах при травматическом спондилолистезе С2 позвонка.
Материал и методы. Короткая моно- или бисегментар-ная задняя фиксация С2—С3 (С4) позвонков выполнена 7 пациентам с переломом палача.
Результаты. При клиническом осмотре через 6 и 12 мес. у одного пациента сохранялись болевой синдром в шейном отделе позвоночника и ограничение ротационных движений влево до 20°. У остальных больных объем ротационных движений остался на том же уровне, что и до операции. Все пациенты смогли вернуться к прежней работе, в том числе связанной с тяжелым физическим трудом. Заключение. Задняя инструментальная фиксация С2 транспедикулярно, С3 (С4) в боковые массы является эффективным и надежным репозиционно-фиксационным вариантом стабилизации при переломах палача. Ключевые слова: перелом палача, прямая репозиция, задняя фиксация.
Для цитирования: Губин А.В., Бурцев А.В., Рябых С.О. Задняя фиксация переломов палача // Хирургия позвоночника. 2014. № 4. С. 15-19.
posterior fixation of hangman's fractures
A.V. Gubin, A.V. Burtsev, S.O. Ryabikh
Objective. To analyze opportunities of short segmental fixation of C2—C3 (C4) vertebrae with direct repositioning of bone fragments using polyaxial screws for traumatic C2 spondylolisthesis.
Material and Methods. Short mono- or bisegmental posterior fixation of C2—C3 (C4) vertebrae was performed in 7 patients with hangman's fracture.
Results. Clinical examination in 6 and 12 months after surgery revealed persisting pain in the cervical spine and limitation of rotational motion to the left up to 20° in one patient. Other patients had the same range of rotational motion as before surgery. All patients were able to return to their previous work, including that related with heavy manual labor. Conclusion. Posterior instrumental fixation of C2 transpe-dicularly and of C3 (C4) into the lateral masses is an effective and reliable reposition-fixation option of hangman's fracture stabilization.
Key Words: hangman's fracture, direct reposition, posterior fixation.
Hir. Pozvonoc. 2014; (4):15-19.
Травматический спондилолистез С2 позвонка (перелом палача) является тяжелой травмой позвоночника. В структуре повреждений шейного отдела на долю переломов палача приходится до 15 % [11]. Данный вид травмы характеризуется выраженной нестабильностью, обусловленной повреждением как передних (дисколигаментарного комплекса), так и задних структур [5]. В связи с этим существует высокий риск развития грубых неврологических расстройств. Данные обстоятельства обусловливают необходимость проведения стабилизации, способы которой в настоящее время окончательно не определены. Одни хирурги отдают
предпочтение фиксации с помощью halo-vest immobilisation [12], другие -различным вариантам передней стабилизации [3]. В последнее время все большее распространение получает задняя инструментальная фиксация с использованием полиаксиальных винтов. Особое место среди различных вариантов задней фиксации занимает короткая моно- или бисегмен-тарная инструментализация С2-Сз (C4) позвонков. Преимущества данного способа - сохранение ротационных движений в сегменте C1-C2, а также возможность проведения прямой репозиции на винтах [8].
Цель исследования - анализ возможностей короткой сегментар-
ной фиксации C2-C3 (C4) позвонков с выполнением прямой репозиции костных фрагментов на полиаксиальных винтах при травматическом спондилолистезе C2 позвонка.
Материал и методы
Характеристика пациентов с переломами палача
Пациент Пол Возраст, лет Характер повреждений Неврологический статус по ASIA Задняя фиксация
до лечения после лечения
1-й М 55 Травматический спондилолистез С2 II типа, перелом тела С3 D Е C2—C4
2-й М 51 Травматический спондилолистез С2 II типа D Е C2 C3
3-й М 31 Травматический спондилолистез С2 II типа D Е C2 C3
4-й М 23 Травматический спондилолистез С2 II типа D Е C2 C3
5-й М 21 Травматический спондилолистез С2 типа ИЛ, перелом тела Т^ D Е C2-C4,Th1-Th6
6-й Ж 34 Травматический спондилолистез С2 типа ИЛ, перелом тела С3 D Е C2—C4
7-й М 53 Травматический спондилолистез С2 типа ИЛ E Е C2 C3
лом палача II и IIA типов сочетался с повреждением C3 позвонка по типу компрессионного перелома, перелома слезы, повреждением боковых масс и дуги. Среди пациентов 6 мужчин 21-55 лет и 1 женщина 34 лет. Механизм травмы: 1 случай - бытовая (падение), 5 - автотравма, 1 - травма ныряльщика. У 6 пациентов были неврологические расстройства класса D, у 1 - класса Е по шкале ASIA [3]. Время с момента получения травмы составляло от 2 до 7 дней. Распределение пациентов по полу, возрасту, характеру травмы и виду выполненной фиксации представлено в табл.
Все пациенты доставлены с иммобилизацией шейного отдела воротником типа Филадельфия или Шанца.
Перед проведением оперативного вмешательства с целью временной стабилизации и предварительной репозиции всем пациентам накладывали гало-корону с вытяжением грузом от 3 до 5 кг. Вытяжение производилось в течение 1-12 сут.
Перед проведением оперативной стабилизации пациентам выполняли КТ с построением 3D-модели для тщательного предоперационного планирования, выбора оптимальной траектории введения винтов. Оперативное вмешательство производили в положении пациента лежа на животе с интра-операционным гало-вытяжением грузом 3-5 кг из среднелинейного разреза (рис. 1). При проведении доступа особое внимание уделяли тщательному и осторожному скелетирова-нию дуги и перешейков C2 позвон-
ка, до четкой визуализации боковых границ позвоночного канала. Эта манипуляция существенно облегчает выбор правильной траектории введения винтов. В субаксиальном отделе (C3 и ниже) введение винтов осуществляли в боковые массы по методике Roy-Camille и Magerl [4].
В C2 позвонок проведение винтов осуществляли транспедикуляр-но в тело позвонка. Точка введения располагается в верхнемедиальном квадранте перешейка C2 позвонка. Для более точного соблюдения траектории подготавливали точку входа перфорацией наружного кортикального слоя с помощью высокоскоростного бора. Это позволяло в последующем без усилий сформировать канал
для винта по необходимой траектории. Траектория транспедикулярного введения винта располагалась медиально до 20-30° и краниально на 10-20° (рис. 2), однако всегда ее уточняли после аподактильного определения хода ножки позвонка. Формирование канала для винта осуществляли с помощью сверла и метчика диаметром до 3,5 мм. При этом начальную часть канала длиной до 8 мм расширяли, что обеспечивало винту лучшее скольжение для более глубокого проникновения в тело позвонка. Это позволяло осуществлять репозицию костных отломков путем компрессии на винтах.
А.В. губин и др. задняя фиксация переломов палача
но использовать любую другую систему, имеющую подобные полиаксиальные винты. Длина полиаксиальных винтов 14-34 мм, диаметр - 3,5 мм. Следует отметить, что для С2 позвонка использовали винты с гладкой площадкой в области головки, что способствовало более легкому скольжению при выполнении репозиции на винтах.
После установки полиаксиальных винтов в С3 (С4) позвонок и подготовки каналов в С2 позвонке осуществляли репозиционно-фиксационный маневр. Поочередно вводили полиаксиальные винты с гладкой площадкой в С2 позвонок. После контакта головки винта с перешейком С2 его докручивали, что и позволяло производить прямую репозицию. При этом гладкая часть винта скользила по каналу, а его кончик максимально глубоко погружался в тело позвонка, что давало возможность максимально плотно сопоставить отломки по линии перелома. Подобную манипуляцию производили с контрлатеральной стороны. Затем выполняли рентгенографию в боковой проекции для контроля репозиции. В последующем производили монтаж металлоконструкции, между элементами которой с каждой стороны осуществляли компрессию до 3-5 мм. Рану послойно ушивали. В послеоперационном периоде дополнительную внешнюю иммобилизацию не производили. В раннем послеоперационном периоде отмечали полный регресс неврологических расстройств у 6 человек. Клинические примеры представлены на рис. 4-6.
Результаты и их обсуждение
Срок наблюдения пациентов составил от 6 мес. до 2 лет с момента произведенной оперативной стабилизации. У всех больных в раннем послеоперационном периоде отмечали незначительную кривошею, которая самостоятельно купировалась в срок 4-7 дней и не требовала специального лечения. Полный регресс неврологической симптоматики наступил в первые сутки у всех пациентов. При клиническом осмотре через 6 и 12 мес. у одного пациента сохранялся болевой синд-
Рентгенограммы и МСКТ шейного отдела позвоночника пациента М., с переломом палача II типа: а - до лечения; б - после оперативной стабилизации и репо-зиционно-фиксационного маневра на полиаксиальных винтах отмечается полная редукция тела С2
14 Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
dl ъ* -. «vi . л ¿1 i ■
МСКТ пациента С., с переломом палача II типа: а - до лечения; б - фото во время операции; в - после оперативной стабилизации; г - через 1 год после оперативного лечения слева отмечается полное сращение по линии перелома, справа - частичное краевое сращение с внутренней стороны
? о v > о Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Задняя инструментальная фиксация С2 транспедикулярно, С3 (С4) - в боковые массы является эффективным и надежным репозиционно-фиксационным вариантом стабилизации при переломах палача.
1. Abumi K, Shono Y, Ito M, et al. Complications cervical spine. Spine. 2009;34:167-175. doi: 10.1097/ 13. Van Middendorp JJ, Sloof WB, Nellestein WR,
of pedicle screw fixation in reconstructive surgery BRS.0b013e31818e32ba. et al. Incidence of and risk factors for complica-
of the cervical spine. Spine. 2000;25:962-969. doi: 8. Ma W, Xu R, Liu J, et al. Posterior short-segment tions associated with halo-vest immobilization: a pro-
10.1055/s-0032-1307252. fixation and fusion in unstable Hangman's frac- spective, descriptive cohort study of 239 patients.
2. Barnes M, Liew S. The incidence of infection after tures. Spine. 2011;36:529-533. doi: 10.1097/BRS. J Bone Joint Surg Am. 2009;91:71-79. doi: 10.2106/
posterior cervical spine surgery: a 10 year review. Global 0b013e3181d60067. JBJS.G.01347.
Spine J. 2012;02:003-006. 9. Samaha C, Lazennec JY, Laporte C, et al. Hang-
3. Boos N, Aebi M. Spinal Disorders: Fundamentals of Diagnosis and Treatment. Berlin; N.Y., 2008. man's fracture: the relationship between asymmetry and instability. J Bone Joint Surg Br. 2000; 82:
4. Clark CR, ed. The Cervical Spine. Philadelphia, 1046-1052.
4th edition, 2005. 10. Suchomel P, Choutka O. Reconstruction of Upper
5. Duggal N, Chamberlain RH, Perez-Garza LE, et al. Cervical Spine and Craniocervical Junction. Springer-
Hangman's fracture: a biomechanical comparison Verlag Berlin Heidelberg, 2011. Адрес для переписки:
of stabilization techniques. Spine. 2007;32:182-187. 11. Triggs KJ, Ballock RT, Lee TQ, et al. The effect Губин Александр Вадимович
6. Garfin SR, Botte MJ, Waters RL, et al. Compli- of angled insertion on halo pin fixation. Spine. 640014, Россия, Курган,
cations in the use of the halo fixation device. J Bone 1989;14:781-783. ул. М. Ульяновой, 6,
Joint Surg Am. 1986;68:320-325. 12. Vaccaro AR, Madigan L, Bauerle WB, et al. Early shugu19@gubin.spb.ru
7. Ivancic PC, Beauchman NN, Tweardy L. Effect halo immobilization of displaced traumatic spondylo-
of halo-vest components on stabilizing the injured listhesis of the axis. Spine. 2002;27:2229-2233. Статья поступила в редакцию 06.03.2013
Aleksandr Vadimovich Gubin, MD, DMSc; Aleksandr Vladimirovich Burtsev, junior researcher; Sergey Olegovich Ryabykh, MD, PhD, Russian Research Center of Reparative Traumatology and Orthopaedics n. a. acad. G.A Ilizarov, Kurgan.
Читайте также:


