Пластины для исправления позвоночника
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
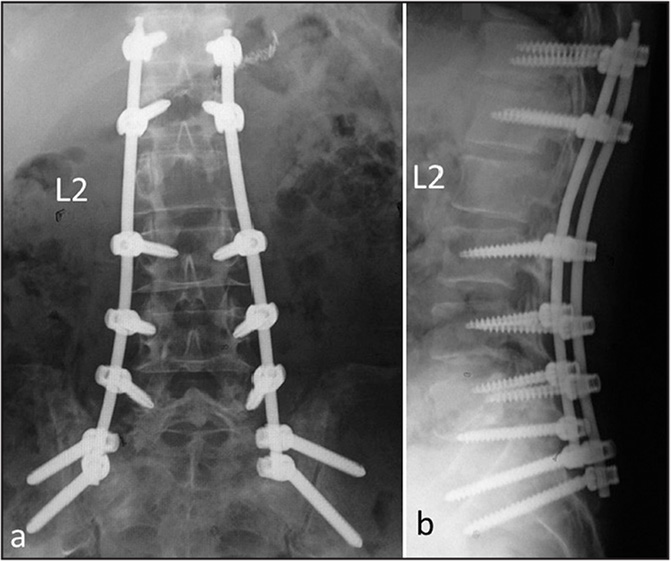
Стабилизационная система на рентгене.
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
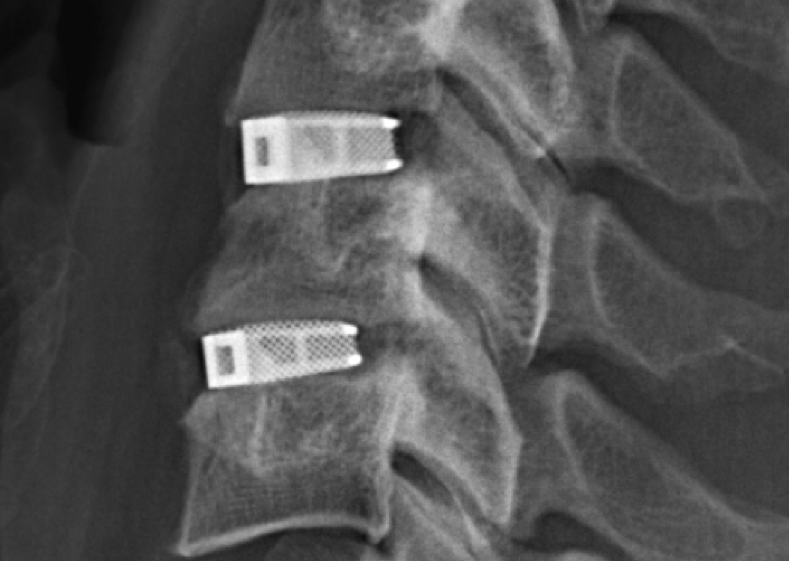
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
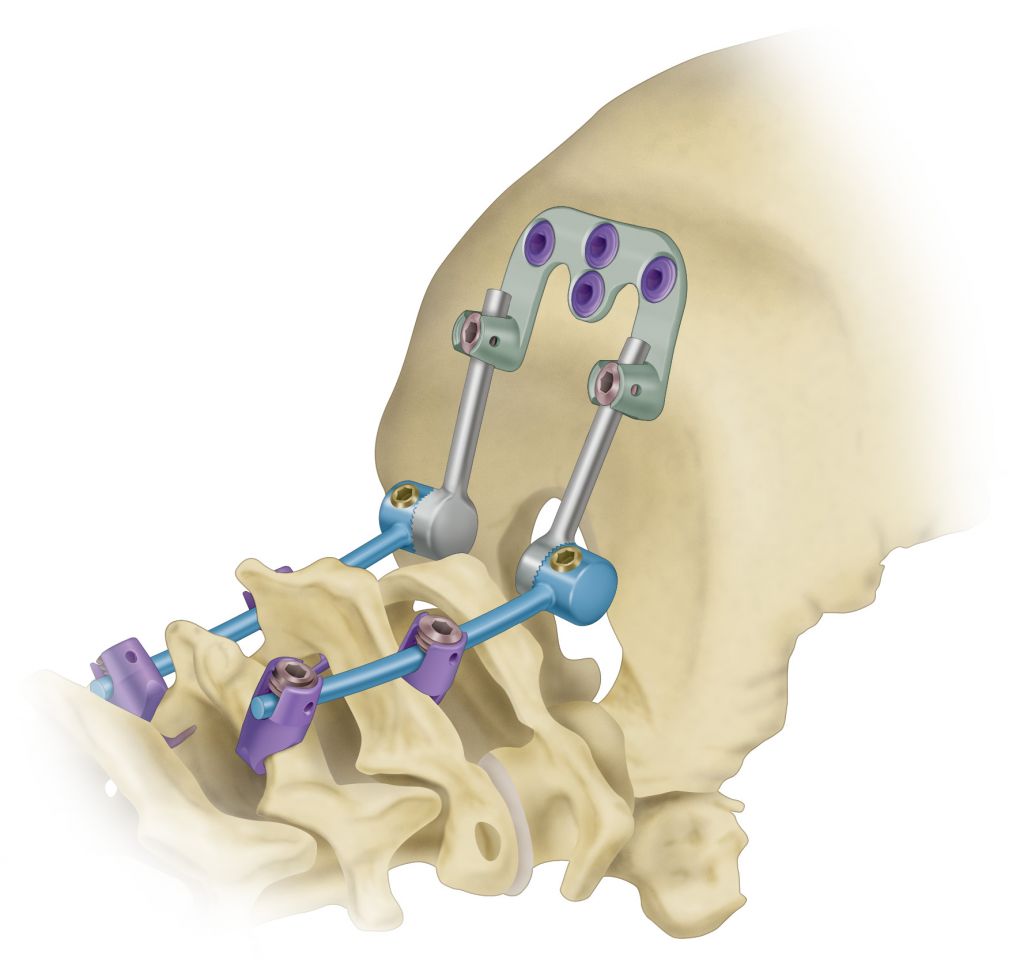
Системы стабилизации позвоночника жесткого типа
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.


Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
- выраженный листез позвонков;
- травмы позвоночника (вывихи, переломы и пр.);
- спинальные новообразования;
- дегенеративные патологии, сопровождающиеся неврологическим дефицитом, например, межпозвоночные поясничные грыжи;
- сколиотическая болезнь и кифоз;
- несостоявшийся артродез;
- последствия неудачно выполненных вмешательств и др.
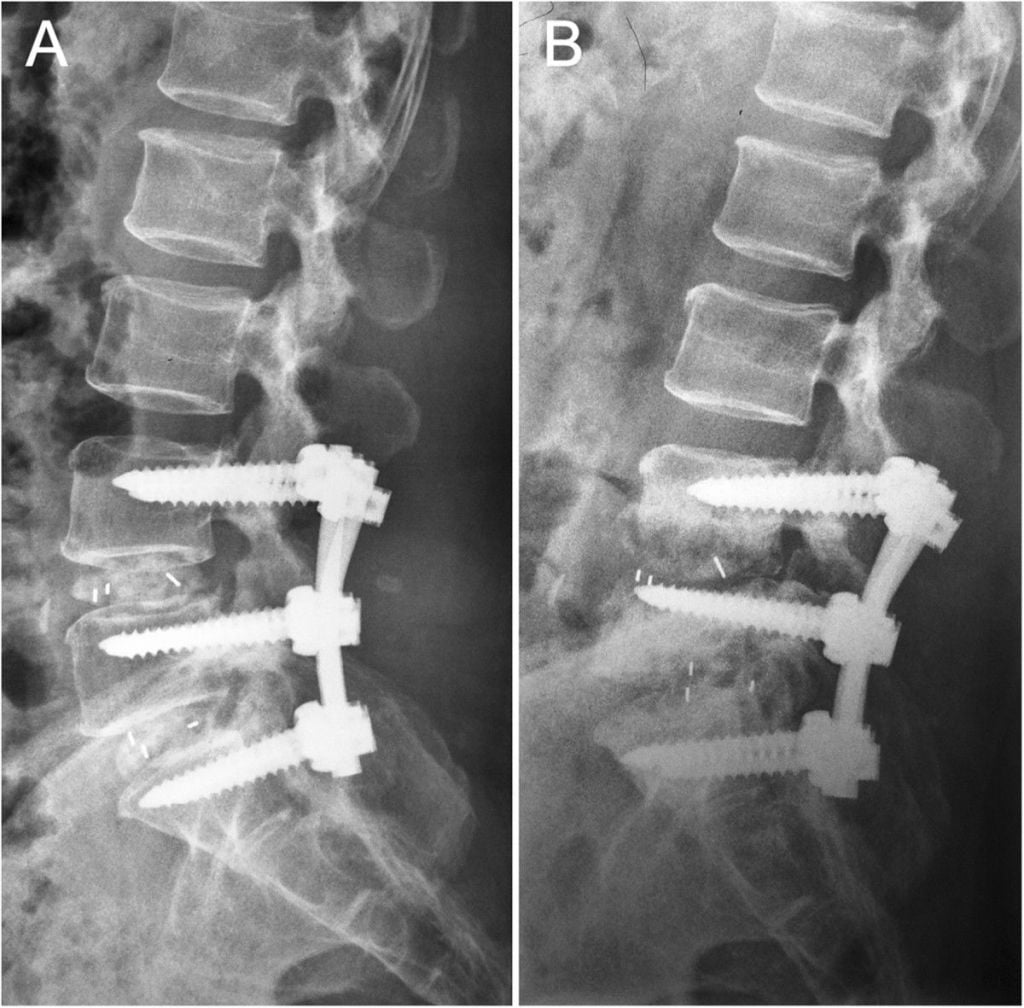
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
- тотальными протезами межпозвоночного диска;
- протезами для замены только пульпозной части диска с сохранением биологического единства фиброзного кольца;
- имплантатами для замещения дугоотростчатых суставов;
- подвижными устройствами межостистой стабилизации;
- динамическими транспедикулярными системами.
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
- поломка, смещение имплантированного стабилизатора (стержня, пластины, винтов, кейджей и т.д.);
- развитие местных воспалительных или инфекционных реакций;
- усиление болей в месте установленной конструкции;
- нарастающая мышечная слабость в руках или ногах.
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
- Болевой синдром и потеря чувствительности конечностей, по сути, если и были в дооперационном периоде, после стабилизации должны иметь тенденцию к сокращению. В противном случае, их появление вполне может говорить о том, что в процессе ответственного сеанса врач поранил нерв, сосуд или даже спинной мозг при создании доступа или в ходе соединения и перфорации позвонков. Эти осложнения нередко носят необратимый характер и чреваты параличом.
- Поломка, разболтанность, миграция компонентов имплантата сопровождаются тоже болезненными ощущениями, чувством инородного тела в спине. Причиной тому довольно часто является плохо произведенная фиксация установочной системы или же вообще ненужное назначение операции, несмотря на наличие явного противопоказания – низкая плотность костной ткани. В некоторых случаях к таким явлениям приводит неадекватная реабилитация или несоблюдение пациентом необходимых ограничений по физической активности. Исправить ситуацию реально только путем переустановки или полного извлечения устройства.
- Инфекционные процессы в зоне операции развиваются из-за несоблюдения норм антисептики в операционной, то есть по причине занесения в рану инфекции хирургическими инструментами. Патогенез способен развиться и на почве недостаточно правильно составленного курса антибиотикотерапии, плохого ухода за раневой зоной. При глубоком распространении инфекционного процесса нужно выполнять ревизионную операцию, широкую санацию очага с применением сильного антибактериального агента.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
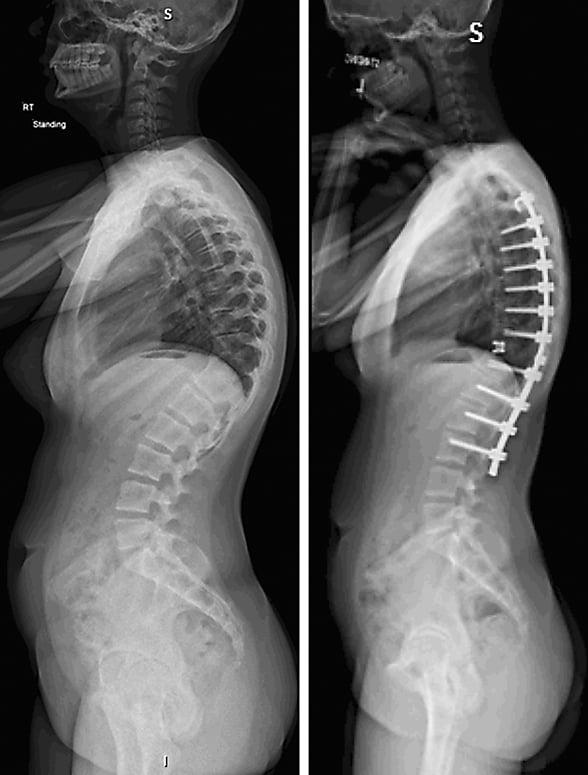
Травмы позвоночного столба широко распространены, их одинаково часто получают как возрастные, так и совсем молодые пациенты. В современной медицине вопрос о лечении травм и переломов позвоночника уже давно решен. При повреждении позвоночного столба одним из методов лечения служит установка металлических конструкций непосредственно на кости позвоночника.

Данный способ значительно ускоряет этап восстановления, при этом металлические элементы никак не влияют на повседневную деятельность пациента.
Причины повреждения позвоночного столба
Вариантов травмировать спину множество, обычно это происходит вследствие чрезмерного воздействия на определенный отдел позвоночника. Самые частые причины это автоавария, падение с большой высоты, обрушения строений и так далее.
Чаще всего травмируются наиболее хрупкие отделы, а именно шейный и поясничный. Их повреждения могут привести к пожизненной инвалидности или даже к смерти. Для более точной диагностики существует следующая классификация травм позвоночного столба. По характеру повреждения их делят на:
- Незначительные ушибы, они не требуют хирургического вмешательства, поскольку нет тяжелых клинических проявлений.
- Травмы, возникающие из-за дистрофических процессов связочного аппарата или межпозвоночных дисков. Такая травма требует восстановления или замены поврежденной структуры.
- Переломы остистых отростков, дуг, тел позвонков.
- Вывихи и подвывихи.
- Перелом-вывих.
Показания для установки металлоконструкций
Для шейного и поясничного отдела характерны следующие патологические процессы: уменьшение диаметра спинномозгового канала, дегенеративно-дистрофические изменения межпозвоночного диска или связочного аппарата, появление межпозвоночной грыжи. В таких случаях используют протезирование, установку пластин для стабилизации отдела, обеспечивают полную неподвижность определенного отдела или сегмента (артродез).
Данные методы широко используются и при травмах в других отделах позвоночника. Такие оперативные вмешательства позволяют минимизировать сроки реабилитации и в кратчайшие сроки пациент восстанавливает прежний, комфортный для него уровень жизни и труда.
Виды металлоконструкций
Современные технологии позволяют сделать деталь любой формы и размеров. И для удобства была придумана классификация. Металлические конструкции бывают:
- Внутри костного канала (интрамедуллярный остеосинтез): интрамедуллярные стержни без блокировки и с блокировкой, стержни сплошные и полые
- Установка конструкции на кость (экстрамедуллярный остеосинтез): пластины, скобы, винты.
Реабилитация
При любой травме организму необходимо восстановиться и это время сильно зависит от множества различных факторов.
Операции на позвоночном столбе являются наиболее сложными и травматичными, ведь именно он выполняет функцию защиты для жизненно важного органа – спинного мозга. Сроки реабилитации после травмы спины могут варьировать от нескольких дней (при удалении грыжи пациент встает на ноги через 2–3 дня) до нескольких лет (травма спинного мозга, парез или паралич органов).
Чем обширнее область фиксации тел позвонков, тем более длительным будет срок постельного режима. При таких операциях динамику восстановления контролируют при помощи рентгенографии (снимки делают через каждые 7 дней). Кроме того, в эти сроки с пациентом активно занимается врач ЛФК, он значительно приблизит время до полного выздоровления. Также используется массаж конечностей и физиотерапевтические процедуры. Со временем это позволит пациенту вставать с кровати и ходить. Если в послеоперационном периоде болит спина, необходимо сообщить об этом лечащему врачу, возможно, следует изменить тип обезболивания.
Для того чтобы компенсировать и облегчить работу новых трансплантатов пациенту рекомендуют носить специальный медицинский корсет (сроки сращения примерно 3–4 месяца), носить его требуется длительный период (до года), так как процесс адаптации организма к постороннему предмету длится до 2 лет. Помимо корсета, рекомендуется выполнять ежедневные занятия лечебной физкультурой, гимнастикой и пользоваться массажем. В комплексе эти мероприятия помогут улучшить циркуляцию крови, разработать новые суставы и связки. Для более быстрого восстановления прибегают к следующим методам:
- Обязательно ежедневное выполнение лечебной физкультуры. Помимо того, что упражнения помогут восстановить функции спины, ЛФК позволяет укрепить ее мышцы, что значительно облегчит нагрузку на позвонки (мышечный корсет).
- Массаж области спины. Ежедневный массаж позволит увеличить приток крови в травмированную область, чем больше крови в области циркулирует, тем быстрее орган восстановится.
- Популярный и долго существующий метод – физиолечение. Метод действует при помощи природных факторов, таких как ток, холод, тепло, ультразвук, магниты, лазер. Позволяет улучшить микроциркуляцию, увеличивает регенеративные способности организма и в целом благоприятно на него воздействует.
- Одним из спорных методов – рефлексотерапия. Метод подразумевает воздействие на определенные точки, которые находятся на теле человека (акупунктурные), также позволяет увеличить приток крови и привести мышцы в тонус.
Важно не забывать об уходе за швами, при несоблюдении гигиенического ухода шовный материал может послужить входными воротами для инфекции, после чего может возникнуть воспалительные изменения и отторжение установленного материала, что может привести к смерти больного. При инфицировании шовного материала делают небольшую операцию. Старый материал удаляют, рану повторно обрабатывают и ушивают.
Причины удаления металлоконструкции
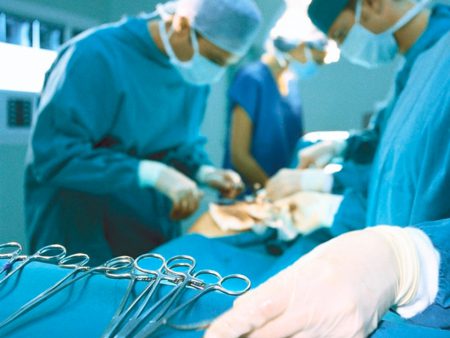
Причины можно разделить на относительные и абсолютные. Абсолютные причины:
- Появление аллергических реакций после установки конструкции в организм. Такая реакция организма свидетельствует об индивидуальной особенности организма.
- Инфицирование в послеоперационном периоде. По раневому каналу, который остается от металлоконструкции инфекция может глубоко проникнуть в организм. Если немедленно не убрать конструкцию могут возникнуть угрожающие жизни состояния.
- Формирование ложного сустава из-за нестабильной фиксации.
- Повторные оперативные вмешательства на том же участке.
- Молодой возраст пациента. Конструкция может мешать росту и развитию кости.
- Качество имплантат вызывает сомнение.
Относительных показаний значительно меньше. К ним можно отнести:
- Психологическое состояние или желание самого пациента. Имплантат вызывает дискомфорт морального плана.
- Физический дискомфорт, когда имплантат мешает носить одежду или делать работу.
Противопоказания к удалению имплантата
Часто при просьбе удалить конструкцию врач взвешивает все за и против повторного хирургического вмешательства. Отказывают в удалении металлоконструкции если:
- Это возрастной пациент. Операция может губительно сказаться на его здоровье, и он просто ее не переживет.
- Пациент имеет инфекционные заболевания, раны гнойного характера, поражение кожных покровов и слизистых.
- Металлоконструкция является основным опорным элементом, при удалении может возникнуть повторный перелом или деформация.
- Расположение конструкции находится вблизи жизненно важных органов.
- Нельзя убирать конструкции, которые установлены спереди от позвоночного столба, из плечевого сустава, из области таза. При установке в этих областях имеется высокий риск повреждения неврологических образований.
После реабилитационного периода происходит восстановление потерянных функций или в тяжелых случаях их частичное восстановление. Важно помнить, если произошла повторная травма этой области, то последуют более серьезные осложнения, для лечения которых потребуется значительно больше времени.
Содержание:
За последние десятилетия хирургия позвоночника совершила огромный прорыв в своем развитии, благодаря развитию и внедрению различных доступов — вентральных, дорзальных, переднебоковых, комбинированных; анестезиологии и реанимации, которые позволяют пациентам выдерживать многочасовые, травматичные операции со значительной кровопотерей и конечно же постоянному совершенствованию стабилизирующих систем.
В данном небольшом обзоре собственного опыта лечения заболеваний позвоночника хотелось бы уделить особенное внимание именно современным конструкциям для стабилизации позвоночника, отметить слабые и сильные стороны, продемонстрировать различные сочетания имплантов между собой в той или иной клинической ситуации. Медицинский рынок имплантов в нашей стране стремительно развивается, на арену выходят все новые конструкции, представляемые различными производителями, что обусловлено технологическим прогрессом, конкуренцией и огромной коммерческой составляющей.
Традиционно лидируют западноевропейские и американские производители, но все чаще в нашу ежедневную практику приходят азиатские импланты, произведенные в Китае, Южной Корее и т.д.
Клинический пример

Клинический пример
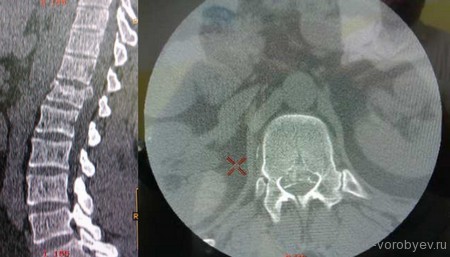
На данных томограммах представлен нестабильный перелом тела Тн12 позвонка

Первым этапом выполнена ламинэктомия с транспедикулярной фиксацией китайской системой, а затем проведена корпорэктомия, корпородез аутокостью и тораколюмбальной пластиной китайского производства.
Клинический пример
Пациент с неспецифическим спондилодисцитом в грудном отделе позвоночника
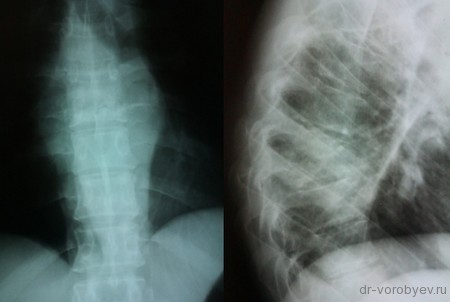
Выполнена операция торакотомия, трансплевральная корпорэктомия, комбинированный корпородез аутокостью и пластиной Centaur фирмы Stryker

Титановый сетчатый МЭШ является распространенным заменителем тела позвонка и используется для всех отделов позвоночника. Он представляет из себя участок трубки различного диаметра и длины (в зависимости от того, в какой отдел позвоночника будет имплантирован) с ромбовидными отверстиями. С учетом высоты межпозвонкового промежутка после выполненной корпорэктомии МЭШ моделируется (обрезается по необходимой длине), заполняется собственной костью или остеоиндуктивным материалом и устанавливается между телами позвонков. Самостоятельно МЭШ не может обеспечить ротационную стабильность в оперированном сегменте позвоночника, в связи с чем требует дополнительной фиксации передней или передне-боковой пластиной, установки транспедикулярной системы.
Клинический пример
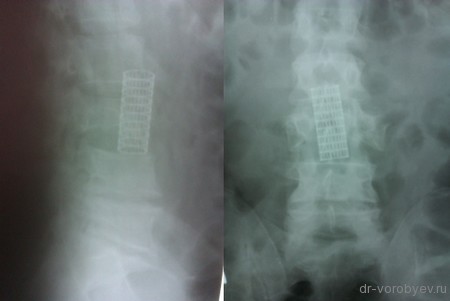
Первым этапом проведена корпорэктомия третьего поясничного позвонка и корпородез МЭШем, заполненным аутокостью
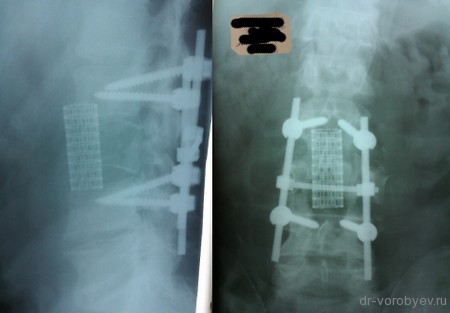
Вторым этапом, с целью создания ротационной стабильности, компрессии позвонков проведена транспедикулярная фиксация.
Клинический пример

Пациентка с метастазом в рака молочной железы в первый поясничный позвонок
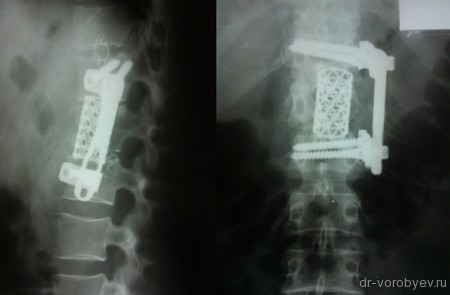
Выполнена корпорэктомия первого поясничного позвонка и комбинированный корпородез МЭШем и боковой пластиной Centaur фирма Stryker. Наряду с преимуществами, главным из которых является относительная дешевизна данного импланта, МЭШ так же не является идеальной конструкцией для переднего корпородеза и имеет на наш взгляд ряд недостатков:
1. Большинство отечественных МЭШей не имеют установочного инструментария для обрезания и моделирования по длине, что требует со стороны хирурга больших физических затрат с использованием подручного неприспособленного инструментария (различного вида кусачки и проволочные пилы).
2. При имплантации в свое ложе МЭШ может легко деформироваться и погнуться (не терпит подбивания импакторами).
3. МЭШи, лишенные торцевых площадок (чаще всего отечественные), имеют острые края, благодаря которым возможно продавливание замыкательных пластин опорных позвонков с нарушением стабильности в оперированном сегменте.
4. Требуют использования дополнительных фиксаторов.
Различные импланты из неорганических соединений – корундовая керамика, никелид титана, гидроксиапатиты.
Преимуществами данных телозамещающих изделий является хорошая биосовместимость с костной тканью и способность к ее прорастанию в имплант благодаря высокой порозности, относительная дешевизна, легкость при моделировании необходимой формы и размера. Данные импланты по своим характеристикам и своиствам схожи с аутокостью, но лишены такого ее недостатка, как возможное рассасывание, но к сожалению некоторые импланты данного вида достаточно хрупки и при имплантации могут крошиться и трескаться, кроме того, как и в ситуации с аутокостью требуют использования дополнительных устройств для фиксации – пластин, транспедикулярных фиксаторов и т.д.
Клинический пример

В данной конкретной ситуации выполнена дискэктомия С5-С6 и межтеловой корпородез имплантом из гидроксиапатита производство Франции и пластиной.
Телескопические протезы тела позвонка
Традиционно в условиях российского рынка лидируют западноевропейские и американские производители телескопических протезов тел позвонков.
Сами по себе данные устройства имеют огромное количество преимуществ перед своими конструктивными предшественниками:
1. Существует большое количество типов и размеров имплантов, прилагается высоко технологичный инструментарий для качественной установки.
2. Благодаря концевым площадкам с различными кифотическими и лордозными углами моделируют естественные изгибы позвоночника.
3. С помощью раздвижного телескопического устройства плотно фиксируются в своем ложе.
4. При необходимости легко демонтируются.
5. Имеют возможность малоинвазивной эндоскопической установки (протез тела позвонка Obelisk, Ulrich, Германия в комбинации с боковой пластиной Golden Gate) и т д и т п Но, к сожалению высокая стоимость часто лимитирует использование данных устройств в российской практической медицине. Кроме того, телескопические протезы тела позвонка так же требуют дополнительной фиксации с помощью пластин или транспедикулярных устройств для придания ротационной стабильности.
Клинический пример
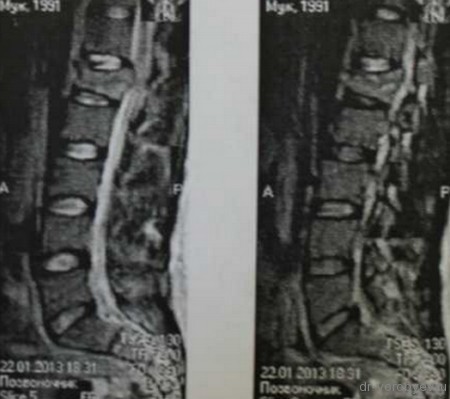
Перелом тела первого поясничного позвонка
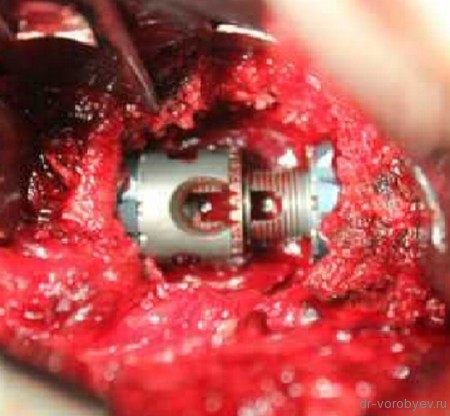
Вид операционной раны. На место удаленного тела позвонка, после декомпрессии установлен протез тела позвонка Obelisk, Ulrich, Германия

Протез дополнительно фиксирован тораколюмбальной пластиной.
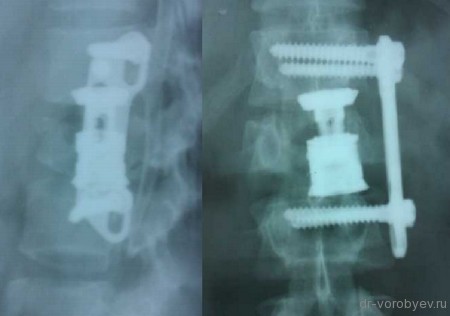
Рентгенологический контроль после операции.
Клинический пример
Передний корпородез с использованием телескопического протеза тела позвонка Synex, фирма Synthes, США.

Внешний вид импланта
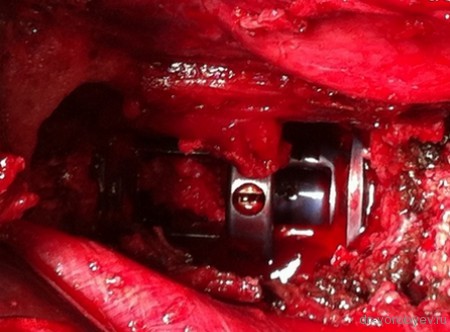
Протез помещен между телами смежных позвонков.
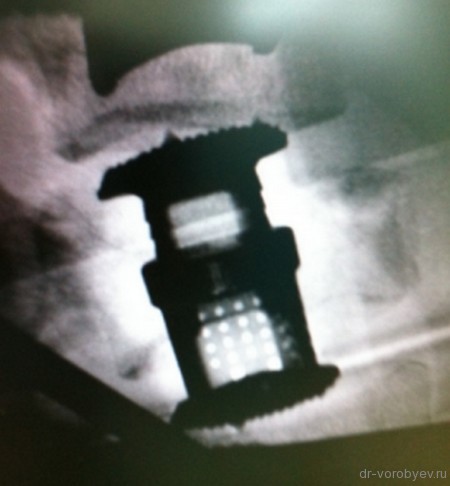
Интраоперационный рентгенологический контроль.
Таким образом перспективны направлением в имплантологии хирургии позвоночника является создание новых , универсальных протезов позвонка позволяющих быстро, удобно, надежно и одномоментно выполнять корпородез.
Вопросы о необходимости операции с использованием импланта можно задать по телефону +7-903-526-78-77
Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
Читайте также:


