Платиспондилия шейного отдела позвоночника
Содержание:

Позвоночник человека – сложное анатомическое образование, основной составляющей которого являются позвонки. На момент рождения ребёнка ни одна структура позвоночника не является полностью развитой, а окончательное формирование позвоночного столба заканчивается уже в возрасте 18 – 20 лет, и происходит под воздействием функциональной нагрузки. Подвижность позвоночного столба полностью зависит от того, как будут соединены все его структуры между собой.
Однако существует немало патологий этого отдела тела человека, которые могут быть как врождёнными, так и приобретёнными. И одна из таких патологий – платиспондилия. Это аномалия позвонков, при которой происходит их уплощение на одном или нескольких строго ограниченных участках, причём сама патология нередко сочетается с другими дефектами, например, со сращением тел позвонков либо их гипертрофией. Также могут быть диагностированы и такие патологии, как незаращение дужек, увеличение, либо, наоборот, уменьшение количества рёбер, сращение нескольких рёбер возле места их прикрепления к позвонкам и другие патологии в развитии.
Однако это заболевание может быть не только врождённым, но и приобретённым, и возникать на фоне таких серьёзных патологий, как рак, сифилис, юношеский кифоз, травматический спондилит.
Виды и формы
На сегодняшний день известно два вида этой патологии позвоночника. Первый вид носит название платиспондилия дегенеративная. Её возникновение обусловлено наличием дистрофических процессов в теле позвонка, и в основе могут лежать самые разные эндокринные нарушения.
Второй вид носит название платиспондилия кессонная. Здесь в первую очередь в развитии заболевания играет большую роль асептический некроз тела позвонков. Обе эти формы можно выявить при проведении правильно назначенного диагностического обследования. И если на рентгенограмме можно увидеть только поздние проявления, то такие методы, как МРТ или КТ помогут определить заболевание в начальных его стадиях. В свою очередь, ранняя диагностика станет гарантом того, что у пациента не разовьются многочисленные осложнения, а проведённое лечение затормозит патологический процесс и не даст ему развиться в дальнейшем.
Клиническая картина
Основное проявление заболевания – сколиоз. Причём без лечения он может быстро прогрессировать, что вызывает сильную боль в позвоночнике. Пациент резко ограничен в движениях, а его позвоночник, точнее — отдельные его части, имеют значительную диспропорцию.
От этого могут страдать такие системы организма, как дыхательная, сердечно-сосудистая, мочеполовая и пищеварительная. Причём признаки заболевания могут быть как от едва выраженных в самом начале, так и значительными, что происходит на четвёртой стадии его развития.
Что касается утраты трудоспособности и инвалидности, то чаще всего она оформляется, когда заболевание находится уже на четвёртой стадии. При этом угол искривления позвоночника может быть уже очень значительным – от сорока до девяноста градусов. Инвалидность оформляют 47% всех людей, которые страдают данной патологией. Однако инвалидность может быть оформлена не только на основании наличия кривизны позвоночника, но и при наличии негативных последствий, которые могут развиться при сколиозе.
Лечение

Лечение платиспондилии проводится в зависимости от формы заболевания. Если это врождённая патология, то в большинстве случаев здесь вероятна только посимптомная терапия. По мере взросления ребёнка и при проявлении более сильных симптомов возможно оперативное вмешательство по устранению развившегося сколиоза.
Если это приобретённая форма, то здесь важно устранить причину появления болезни. Однако если искривление позвоночника зашло слишком далеко, то возвратиться к своему нормальному состоянию он уже не сможет, поэтому для его нормализации также проводится оперативное вмешательство.
В качестве профилактики появления горба возможны такие методы, как физиотерапия, массаж, обязательное постоянное ношение корсета, плавание и занятия некоторыми другими видами спорта. Однако прежде, чем начинать лечение, необходимо обязательно проконсультироваться с лечащим врачом.
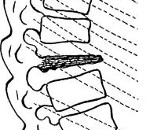
Болезнь Кальве — это редко встречающееся заболевание позвоночника, в основе которого лежит асептический (неинфекционный) некроз тела одного или двух находящихся в позвоночном столбе позвонков. Протекает с увеличивающимся болевым синдромом в области пораженного некротическим процессом позвонка. Характерно выпячивание остистого отростка пораженного позвонка, его болезненность при пальпации, напряжение паравертебральных мышц и ограничение подвижности позвоночника в этой области. Диагностируется по данным рентгенографии, КТ или МСКТ позвоночника. Основу лечения болезни Кальве составляет консервативная методика (ЛФК, массаж, специальный режим), при ее неэффективности проводится оперативное лечение.
МКБ-10
- Причины
- Патогенез
- Симптомы болезни Кальве
- Диагностика
- Лечение болезни Кальве
- Цены на лечение
Общие сведения
Болезнь Кальве (остеохондропатия тела позвонка, платиспондилия) носит свое название в память о впервые описавшем ее в 1925 году ученом. Наряду с болезнью Келера, болезнью Шляттера и болезнью Тиманна относится к группе заболеваний, именуемых остеохондропатиями. Болезнь Кальве наблюдается среди детей и подростков в возрасте от 2 до 17 лет, но наиболее часто у мальчиков в период от 4 до 7 лет. В наибольшем числе случаев протекает с поражением грудного позвонка, находящегося в самой высокой точке грудного кифоза и несущего самую большую нагрузку. Гораздо реже встречается асептический некроз позвонка в поясничном отделе. В отдельных случаях болезнь Кальве сопровождается некрозом сразу двух позвонков, как правило, расположенных рядом или через один здоровый позвонок.

Причины
Патогенез
Характеризующие болезнь Кальве некротические процессы, происходящие в теле позвонка, приводят к нарушению его прочной костной структуры. В результате под воздействием давления со стороны смежных позвонков он уплощается, а примыкающие к нему межпозвоночные диски утолщаются. Эти изменения отчетливо видны на рентгенограммах пораженного отдела позвоночника. Со временем в некротизирующемся позвонке происходит глубокая перестройка и начинается процесс восстановления костной структуры. Болезнь Кальве длится несколько лет. У перенесших ее пациентов наблюдается остаточные явления в виде незначительного снижения высоты позвонка и его легкой клиновидной деформации. В зрелом возрасте у них происходит ранее развитие остеохондроза в смежных с измененным позвонком межпозвоночных дисках.
Симптомы болезни Кальве
Патология обычно имеет малозаметное начало, которое в отдельных случаях может сопровождаться подъемом температуры от 37,2 до 38 °С. Основной жалобой пациентов, имеющих болезнь Кальве, является боль в спине. Болевой синдром может носить периодический характер. Зачастую он сопровождается иррадиацией боли в нижние конечности. Как правило, боль уменьшается и даже полностью исчезает в положении лежа и увеличивает свою интенсивность при физической нагрузке. Локализация боли соответствует области расположения пораженного позвонка. Усиление боли при физической активности приводит к тому, что имеющие болезнь Кальве дети избегают игр и прогулок, становятся малоподвижными и предпочитают лежать.
При осмотре в области пораженного позвонка обращает на себя внимание небольшое пуговчатое выпячивание его остистого отростка. Ощупывание и перкуссия в области некротизирующегося позвонка приводят к усилению болевого синдрома. Пальпация мышц в этой области выявляет их избыточное напряжение. Подвижность позвоночного столба в пораженной области ограничена. Во-первых это связано с выраженной болезненностью при движениях, а во-вторых обусловлено ограничивающим свободные движения мышечным напряжением. Следует отметить, что четкой корреляции между выраженностью симптоматики и степенью деструкции позвонка при болезни Кальве не наблюдается.
Диагностика
В некоторых случаях болезнь Кальве становится для травматолога-ортопеда или вертебролога случайной находкой, обнаруженной на рентгенограмме позвоночника. В диагностическом смысле рентгенография позвоночника наиболее информативна, если она проведена в боковой проекции. Для более детального изучения происходящих в позвонке изменений и с целью дифференциальной диагностики болезни Кальве пациента дополнительно обследуют при помощи МСКТ или КТ позвоночника.
В начале заболевания на снимках выявляется утолщение замыкательных пластинок и остеопороз центрального отдела тела измененного позвонка. Дальнейшее прогрессирование асептического некроза приводит к уменьшению высоты пораженного позвонка в среднем до ¼ его высоты в здоровом состоянии. При этом отмечается увеличение толщины межпозвоночных дисков, сверху и снизу примыкающих к неркотизирующемуся позвонку. Тело измененного позвонка больше сдавлено в переднем отделе, что выглядит на рентгенограмме как небольшая клиновидная деформация. Ширина его увеличена так, что тело позвонка выступает за пределы расположенных рядом с ним здоровых позвонков. Рентгенологически наблюдается зазубренность контуров тела уплощенного позвонка. Большая интенсивность изображения тела этого позвонка свидетельствует о развитии в нем некротических процессов.
Лечение болезни Кальве
Общепринято консервативное лечение, которое заключается в общеукрепляющих мероприятиях, разгрузочном режиме для позвоночника (постоянное горизонтальное положение пациента), проведении массажа, физиотерапии (магнитотерапия, рефлексотерапия) и лечебной физкультуры. Осуществляют реклинацию позвонка при помощи гипсовой кроватки. Контроль за результатами лечения производят каждые полгода путем рентгенологического исследования. После восстановления позвонка до 2/3 его высоты пациенту разрешают принимать вертикальное положение, но при этом он должен находиться в реклинирующем корсете. Консервативное лечение пациентов, имеющих болезнь Кальве, может занимать от 2 до 5 лет.
В случаях, когда болезнь Кальве прогрессирует, несмотря на проводимые консервативные мероприятия, показано хирургическое лечение. Его целью является остановка прогрессирующей деформации позвонка путем фиксации позвоночника. Однако следует учитывать, что проводимое хирургическое лечение не в состоянии полностью скорректировать имеющуюся деформацию позвонка и на 100% восстановить его функцию. Лечить болезнь Кальве можно при помощи нескольких хирургических методик: межтелового спондилодеза, фиксации пластинами или скобами и т. п. Через 3-4 недели после проведенного хирургического вмешательства пациенту разрешают понемногу находиться в вертикальном положении с обязательным ношением корсета.
Аномалии развития позвоночника – редкая форма отклонений в формировании и росте позвонков. Это довольно опасное состояние, при отсутствии квалифицированного воздействия может привести к гибели. Позвонки могут надавить на спинной мозг, из-за чего нарушатся функции организма.
Обычно аномалии развития столба закладываются во втором или третьем триместрах беременности. Если у ребенка диагностируется подобное отклонение, ему необходимо регулярно проходить диагностические обследования и получать своевременную помощь.
Классификация отклонений
Существует несколько разновидностей классификаций, которых придерживаются врачи. Чаще всего они различают аномалии по типу произошедших отклонений в позвоночнике.

| Вид аномалии | Характеристика |
| Окципитализация | Сращение атланта с затылками. Это нетяжелая аномалия, но она препятствует движению головы. У пациента развивается остеохондроз, у него нарушается кровообращение. При правильном подходе данная патология не представляет серьезной угрозы. |
| Сакрализация | Сращение пятого поясничного позвонка с крестцом – массивной костью, которая соединяет позвоночник с тазом. Из-за сращения он увеличивается, из-за чего у человека снижается качество жизни – подвижность поясничного отдела снижается. Это неопасное явление, но оно требует постоянного контроля врача. |
| Люмбализация | Отделение первого позвонка ото всех, из-за чего он приобретает излишнюю подвижность. Это повышает мобильность поясницы, что может привести к повреждению кровеносных сосудов. |
| Сращение позвонков | Наиболее редкая аномалия, которая способствует возникновению сколиоза и горба. У человека развиваются уродства, из-за повреждения спинного мозга может произойти отказ конечностей. |




Платиспондилия
Платиспондилия – аномалия развития позвонков, при которой они начинают уплотняться. Это сопровождается с другими иными патологиями, чаще всего с гипертрофией или сращением тел позвонков. Наибольшую опасность представляет платиспондилия с незаращением дужек – это приводит к изменению количества ребер – несколько костей могут прикрепляться к одному месту и начинают срастаться.

Из-за отсутствия своевременной терапии могут развиться серьезные осложнения. Человек перестает нормально двигаться, нарушается работе сердечно-сосудистой, кровеносной и дыхательной систем.
Определить отклонения во всех системах можно только на 4 стадии. Когда платиспондилия достигает последней стадии, человек полностью теряет трудоспособность и приобретает инвалидность. Угол искривления позвоночника становится значительным.
Спондилолиз
Спондилолиз – серьезный дефект, развивающийся в области дуги позвоночника. Спровоцировать его формирование могут нарушения в строении задних отделов позвоночника или при постоянных перегрузок столба. Довольно часто патология протекает без каких-либо проявлений, со временем появляются боли в пояснице, серьезная скованность. Чтобы определить это заболевание, пациента отправляют на рентген, сцинтиграфию и КТ. Чтобы вылечить спондилолиз назначается консервативная терапия, на запущенных стадиях требуется хирургическое вмешательство. При своевременной диагностике прогноз у заболевания благоприятный.
В подавляющем большинстве случаев диагностировать спондилолиз удается совершенно случайно. Человека долгое время могут не мучить никакие симптомы. Со временем у него возникают болезненные ощущения в поясницы, которые препятствуют нормальной физической активности. При этом дискомфорт заметно уменьшается при разгибании и сгибании спины. В некоторых случаях стреляющие боли отдают в ягодицу или бедро.
Конкресценция
Конкресценция – аномалия развития позвонков, при которой соседствующие компоненты позвоночного столба срастаются между собой. Спровоцировать его возникновение могут особенности внутриутробного развития и последствия серьезных травм. В последнее время заболевание приобрело большую распространенность, ранее оно диагностировалось крайне редко. Диагностировать его удается по отсутствию должной подвижности позвоночного столба. Указывать на конкресценцию могут следующие симптомы:
- Низкая линия роста волос;
- Неправильная форма черепа и шеи;
- Высокое расположение лопаточных костей;
- Нарушение чувствительности кожного покрова;
- Сложности при движении конечностями;
- Сужение голосовой щели.
Чтобы врач диагностировал у вас эту патологию, он проведет расширенное исследование. Конкресценция – явление, при котором отдельные позвонки начинают срастаться между собой. Полностью вылечить такое явление невозможно, лечение направлено на снижение интенсивности симптомов.

Незаращение
Незаращение – явление, при котором происходит редукционный процесс в позвоночном столбе. В большинстве случаев затрагивает крестцовый отдел. Статистика показывает, что в той либо иной степени патология диагностируется в 35% населения земли. Чтобы диагностировать незаращение, необходимо пройти комплексное обследование. Современные специалисты выделяют 2 типа незаращения:
- Типичное – возникает во время развития в утробе, может нарушать работу спинного мозга;
- Скрытое – появляется при расщеплении дужек позвоночника без повреждения спинного мозга.

Обычно диагностировать эту патологию удается по появляющейся болезненности при наклоне туловища назад. Причина того в появившемся остистом отростке.
Он травмирует оболочку спинного мозга. Такое заболевание значительно повышает риск возникновения радикулита, невралгии и других воспалительных процессов.
Кифоз
Кифоз – искривление позвоночного столба в передней и задней плоскости. Такое заболевание может носить как патологический, так и физиологический характер. Статистика показывает, что в большинстве случаев патология затрагивает грудной отдел. Спровоцировать развитие кифоза способна генетическая предрасположенность, серьезные повреждения, неправильная осанка.
Диагностировать его можно по сильным болезненным ощущениям в спине, которые возникают при сдавливании нервных корешков. Если у человека наблюдается значительное нарушение, то у него могут появиться серьезные отклонения в работе внутренних органов: легких и сердца.
Пациенту назначается ряд медикаментозных препаратов и физиотерапевтических процедур. При запущенных стадиях может быть показано хирургическое вмешательство. Игнорирование заболевания приводит к повреждению межпозвоночных дисков, способствует более быстрому развитию остеохондроза.
Синдром Клиппеля-Фейля
Синдром Клиппеля-Фейля – врожденное заболевание позвоночника, при котором шейные позвонки сращиваются между собой. В редких случаях патологический процесс затрагивает верхние грудные позвонки. Распознать это заболевание можно по следующим проявлениям:
- Выраженной укороченной шее;
- Кожной складке от ушей до плеч;
- Ограниченной подвижности головы;
- Низкой границе роста волос.

Чаще всего синдром Клиппеля-Фейля сопровождается серьезными нарушениями в работе сердечно-сосудистой, дыхательной, нервной системах.
Из-за защемления нервных волокон человек сталкивается с серьезными неврологическими нарушениями. При длительном отсутствии лечения может возникнуть нарушение чувствительности, парезы и паралич.
Лордоз
Лордоз – врожденная аномалия развития позвоночника, при которой естественный изгиб столба обращен в противоположную сторону. Это редкое явление, которое диагностируется в основном в поясничном и шейном отделах. Спровоцировать развитие заболевания способны воспалительные процессы, опухоли, нарушения развития. Также предрасполагающим фактором являются патологии тазобедренных суставов. Распознать отклонение можно по болезненности в спине. Лечить данную патологию нужно медикаментозно и оперативно. К симптомам лордоза относят:
- Изменение осанки;
- Повышенная утомляемость;
- Болезненность в позвоночнике после физических нагрузок;
- Заболевания сердечно-сосудистой системы, ЖКТ.
Из-за лордоза у человека нарушается естественная осанка. Чаще всего формируется кругловогнутая спина, из-за которой увеличиваются все изгибы. Поясничный лордоз вызывает легкое выгибание коленных суставов. Центр массы тела человека, страдающего от такого заболевания, перемещается, из-за чего у него возникают серьезные проблемы при ходьбе. Серьезное отклонение является причиной потери работоспособности, человеку оформляют вторую группу инвалидности.
Сколиоз
Сколиоз – наиболее распространенное заболевание позвоночного столба. Оно характеризуется искривлением позвоночника. В большинстве случаев возникает у детей, но у взрослых может значительно прогрессировать.
На начальных стадиях избавиться от заболевания очень просто, на запущенных – может потребоваться хирургическое вмешательство.
Длительное отсутствие терапии приводит к появлению асимметрии плеч, лопаток и ребер. Тазовые кости начинают смещаться относительно ребер, из-за чего возникает искривление позвоночника. Это может привести к серьезным проблемам.
На данный момент существует 4 степени сколиоза:
- Угол искривления до 10 градусов. Зрительно можно рассмотреть сутулость, но заметить искривление плеч практически невозможно. Диагностировать сколиоз этой стадии очень трудно.
- Укол искривления от 11 до 25 градусов. Распознать его можно по явной асимметрии верхней части тела. При осмотре тела можно заметить мышечный валик. Такое состояние требует обязательного лечения, оно склонно к быстрому прогрессированию.
- Укол искривления составляет от 26 до 50 градусов. Происходит серьезная деформация грудной клетки, появляется явный горб, нарушается осанка. Избавиться от такого удастся только при помощи хирургического вмешательства.
- Угол искривления превышает 50 градусов. Такое отклонение является наиболее опасным и серьезным. При таком сколиозе одновременно нарушается строение нескольких позвоночных дуг. Наибольшую нагрузку испытывают внутренние органы.
Диагностировать сколиоз нетрудно, это популярная болезнь, которая преимущественно встречается у школьников и студентов. Распознать ее можно по дискомфорту в спине, асимметрии плеч, лопаток, ребер, изменению походки, частым головным болям, деформации грудной клетки и повышенной утомляемости мышечного корсета. При появлении первых признаков такой патологии следует незамедлительно обратиться к лечащему врачу.
Функциональные характеристики позвоночника напрямую связаны с его анатомией — размерами и формами позвонков, их морфологическими особенностями, естественными изгибами позвоночного столба. Когда что-то нарушено, появляются отклонения от нормы в виде:
- видимых деформаций;
- нарушенных двигательных функций;
- симптомов боли, нарушенной чувствительности;
- миелопатии;
- церебральных болезней;
- соматических заболеваний.
Обычно такие отклонения заметны с рождения или в первые года жизни детей, отсюда их название — врожденные аномалии.
Каким должен быть правильный позвоночник
Количество позвонков и коэффициент платиспондилии
Анатомически правильный позвоночник имеет 32 — 34 позвонка со следующим соотношением ширины позвонка к его высоте (коэффициентом платиспондилии):
- шейный отдел — ¼;
- средне-грудной — 1/6;
- нижне-грудной — 1/5;
- поясничный — 1/3.
Как видно из этого соотношения, высота нормального позвонка всегда больше его ширины.
Об особенностях формы и размерах позвонков, природных изгибах (лордозах и кифозах), без которых не было бы ни амортизации, ни компенсаторных возможностей читайте в нашей статье Строение позвоночника.
Здесь только дополним об особенностях первых двух шейных позвонков, аномалии в которых особенно часто приводят к различным болезням и синдромам, например, синдрому короткой шеи (Клиппеля-Фейля).
- Первый позвонок не зря назван Атлантом — он удерживает голову и жестко, без межпозвоночного диска, соединяется с затылочной костью, принимая все компрессионные удары на себя.
- Второй шейный позвонок Аксис — с передним массивным выростом (зубом), входящим, как ось, в кольцо Атланта. При переломе шеи происходит смещение атланта в переднем или заднем направлении.
Виды врожденных аномалий позвоночника
Аномалии позвоночника могут быть:
- морфологическими,
- количественными,
- связанными с нарушенной дифференциацией (патологией остеогенеза).
Морфологические аномалии бывают связаны с недоразвитием переднего или заднего отдела позвоночника либо обеих отделов:
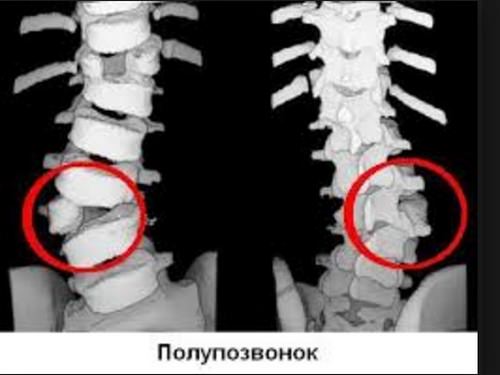
- полупозвонки или клиновидные позвонки (высота тела передней и задней поверхности отличаются);
- плоскоклиновидные позвонки (ширина равна или больше высоты) — такие позвонки имеют прямоугольную, бочкообразную или вазообразную форму, а диски соответственно сплющены, вогнуты (бабочковидные) или выступают по бокам;
- неполное сращение дуги позвонка (спондилолиз);
- слияние позвонков;
- аномально подвижные позвонки.
К количественным врожденным патологиям относится увеличение или уменьшение количества позвонков в отделе из-за их слияния или высвобождения позвонка соседнего отдела.
Известны следующие примеры количественных аномалий:
Причиной таких аномалий становится порок развития, заключающийся в нарушении синтеза трех ядер окостенения (одно находится в теле позвонка, два — в дужке), из-за чего одна половинка позвонка и дуги не сращивается с другой половинкой: развитие позвонка останавливается на хрящевой стадии.
Диагностировать аномалию можно у новорожденных, и у детей, начиная с трехлетнего возраста:
- обычно к трем годам слияние ядер окостенения должно уже произойти, за исключением пояснично-крестцового отдела.
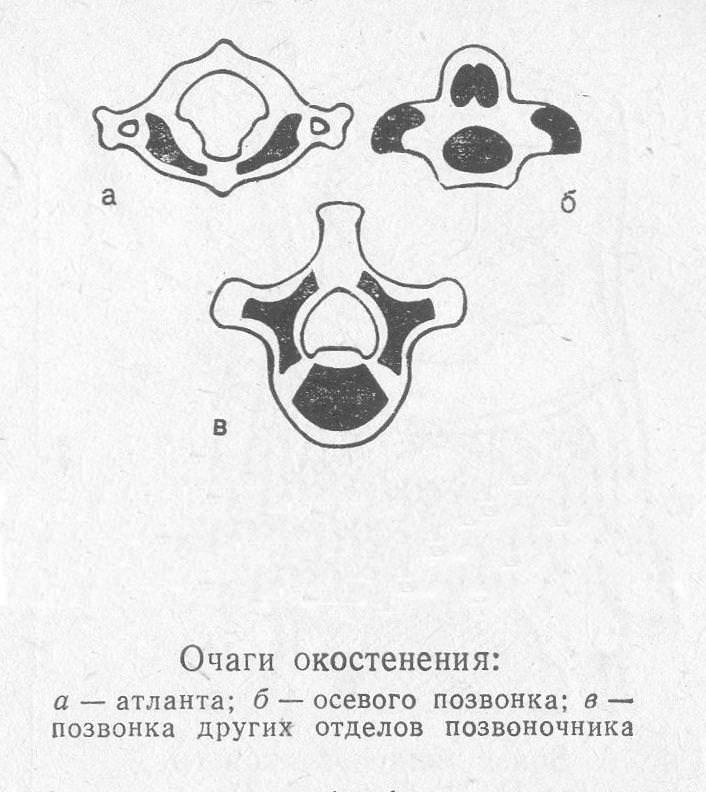
Примеры нарушенной дифференциации:
- spina bifida occulta — недоразвитие части позвоночника по причине незаращения дужек;
- spina bifida aperta (спинномозговая грыжа у новорожденных) — одновременное незаращение дужек и спинномозгового канала;
- передний и задний рахишизис — незаращение и позвонковых тел, и дужек;
- частичное или тотальное незакрытие крестцового канала;
- дисплазия тазобедренного сустава (врожденный вывих ТБС).
Причины врожденных аномалий
Предположительно причинами позвоночных аномалий являются:
- Пороки развития, связанные с мутациями генов;
- Задержки внутриутробного развития различной этиологии:
- нарушения витаминного и гормонального баланса;
- токсикозы и нефропатии во время беременности
Диагностика позвоночных аномалий
Выявить аномалии позвоночника можно только у ортопеда или хирурга.
- Морфологические или количественные аномалии определяются при помощи обычной рентгенографии:
- На рентгене выше виден грудной кифосколиоз, вызванный клиновидным позвонком L.
- Нарушения дифференциации диагностируются количественной компьютерной томографией:
- ККТ визуализирует позвонок в 3-D изображении и определяет его плотность.
- Другой точный метод обследования МРТ позволяет подтвердить незрелый костный синтез — отсутствие слияния ядер окостенения.
Клинические признаки и лечение позвоночных аномалий
Морфологические аномалии, связанные с формой и размерами, более всего заметны в грудном отделе, однако могут быть в разных отделах позвоночника.
- Если клин (большая сторона позвонка) находится в переднем отделе позвоночника, то наблюдается патологический кифоз (горб).
- Если клин направлен к задней поверхности, то кифоз сглаживается, и здесь уже возникает аномально плоская спина.
- При плоскоклиновидных позвонках грудная клетка имеет прямоугольную, бочкообразную форму небольшой высоты, общие пропорции нарушены.
- При боковых клиновидных позвонковых аномалиях развивается диспластический сколиоз.
- В смешанных аномалиях может наблюдаться кифосколиоз.
Диспластические деформации проявляются симптомами:
- боли в грудной клетке и спине;
- дыхательная недостаточность;
- нарушения сердечной ритмики;
- патологии тазовых органов и др.
- ношение корригирующих корсетов;
- лечебная гимнастика и массаж;
- электромиостимуляция;
- в тяжелых случаях хирургическая многоэтапная операция.
Сращение шейных позвонков в шейном отделе Синдром Клиппеля-Фейля клинически проявляется в следующих признаках:

- короткой шее;
- низкой линии волос;
- вдавленным основанием черепа;
- высоком расположении лопаток (лопатки Шпренгеля);
- неврологическими расстройствами;
- нистагмом (непроизвольным движением глаз);
- снижением возбудимости шейных мышц.
- корригирующая гимнастика;
- ношение воротника Шанца при обострении.
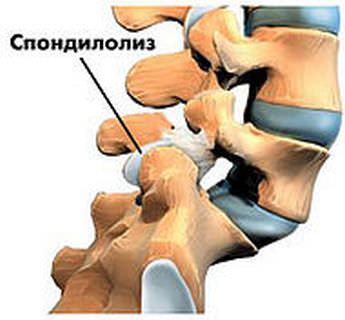
Неполное сращение (спондилолиз) чаще наблюдается в поясничных позвонках l4 — l5.
Проявляется в виде симптомов:
- умеренной боли, особенно в сидячем положении и во время постукивания по остистым отросткам;
- напряженных длинных мышц спины;
- увеличенного поясничного лордоза.
При превышении нагрузок может привести к смещению (спондилолистезу) и нарушению стабильности позвоночного столба.
Консервативное лечение спондилолистеза:
- гимнастика, массаж, плавание;
- ограничение нагрузок, ходьбы и стояния;
- жесткая постель;
- физиотерапия в целях уменьшения болевых проявлений (электрофорез с новокаином, парафин, грязи);
- ношение корсетов.
Консервативное лечение проводится только в первой стадии болезни.
При нарушениях стабильности спондилолизные аномалии развития позвоночника устраняются только оперативным путем.
Сакрализация и люмбализация бывают в пояснично-крестцовом отделе позвоночника и проявляются:
- в симптомах напряженности и боли в шее или пояснице;
- деформирующих искривлениях влево или вправо от вертикальной оси (левосторонний и правосторонний сколиоз).
Люмбализация (излишняя подвижность) может привести к спондилоартрозу.
В аномальном отделе возможно развитие остеохондроза.
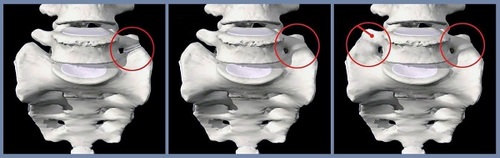
Лечение в основном проводится при боли и снимает только симптомы.
- НПВС, мышечные спазмолитики, хондропротекторы.
- Физиотерапия:
- иглорефлексотерапия, сероводородные и радоновые ванны, массаж, специальная корригирующая гимнастика.
При невыносимых болях производится резекции сращенных позвонковых тел и отростков.
Это частичное или полное сращение первого шейного позвонка с затылочной костью, вызванное пороками развития краниовертебральных структур в период эмбрионального развития. Однако эта врожденная аномалия долго протекает бессимптомно и может впервые проявиться в возрасте 20 лет.
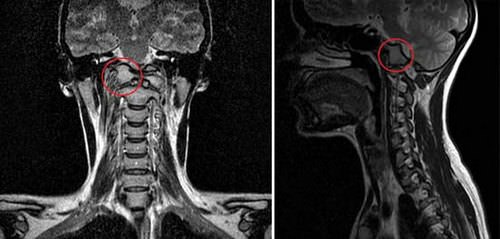
Приводит либо к сужению большого затылочного отверстия и сдавливанию верхних шейных спинномозговых сегментов и продолговатого мозга, либо к ограниченной подвижности верхнего шейного отдела.
Ограниченность в верхних отделах компенсируется сверхподвижностью и нестабильностью нижнего шейного отдела.
- приступообразные головные боли и головокружения;
- тахикардия;
- вегетативные расстройства;
- дисфагия;
- охриплость голоса;
- неврит лицевого нерва;
- нистагм.
- анальгетики и НПВС;
- мочегонные препараты, понижающие внутричерепную гипертензию;
- для повышения стабильности — воротник Шанца;
- физиотерапиия (электро- и ультрафонофорез, ЛФК, массаж).
Незаращение дужек (spina bifida occulta) или скрытое расщепление образуется в основном в сегменте L5-S1 и не проявляется в виде спинномозговой грыжи.
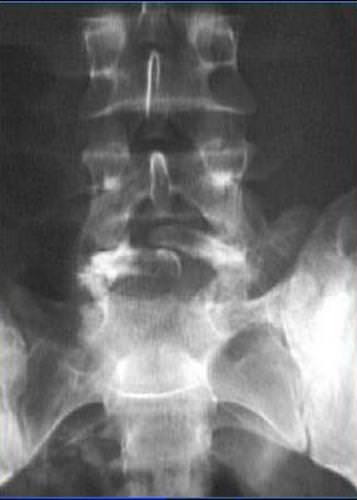
- При этой аномалии возникают боли, похожие на радикулит.
- Лечение симптоматическое:
- паравертебральные блокады, массаж, диадинамотерапия.
- При хронической стойкой боли показано удаление верхнего остистого отростка.
Аномалия spina bifida aperta — это спинномозговая грыжа новорожденных.
- Проявляется в виде мешкообразного образования на спине у родившихся детей.
- Вызывает много тяжелых необратимых неврологических изменений и является причиной инвалидности детей.
- Устраняется только хирургическим путем, причем желательно пренатальная (внутриутробная) операция, чтобы предотвратить необратимые явления.
Рахишизис приводит к прогрессирующему сколиозу у детей.
- Проявляется пояснично-крестцовыми болями, гипертрихозом (повышенным оволосением в аномальной области позвоночника).
- Лечение симптоматическое.
Видео: Аномалии развития позвоночника у детей (уникальная методика лечения).





(87 оценок, среднее: 4,90 из 5)
Читайте также:


