После переохлаждения болит поясница и низ живота
Женский организм чувствителен к переохлаждению. Воздействие холода на конечности приводит к воспалению мочеполовой системы. Основной симптом проблемы – тянущая боль внизу живота. В осенне-зимний период иммунитет ослаблен и не справляется с патогенной микрофлорой. На фоне упадка защитных сил происходит активизация инфекций. Страдают органы малого таза: придатки матки, мочевой пузырь, почки.
Причины болей внизу живота при переохлаждении
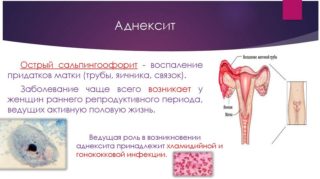
На приеме у гинеколога можно услышать жалобы, что болит низ живота после купаний в холодной воде, сидения на холодном или из-за застуженных ног. Гипотермия является фактором, провоцирующим развитие опасной микрофлоры. Стафилококки, стрептококки, хламидии, гонококки и другие патогены проникают в органы малого таза, вызывая воспаление. Переохлаждение приводит к аднекситу, циститу, пиелонефриту.
Сальпингоофорит или аднексит — наиболее распространенная причина боли в нижней части живота. Инфекционное заболевание маточных труб и яичников может спровоцировать переутомление, общую гипотермию, передачу инфекции из очагов ОРВИ (миндалины, гайморовы пазухи). Процесс делят на несколько форм:
- острая;
- подострая;
- хроническая.
Инфекционное воспаление передается половым путем, поэтому при выявлении его симптомов лечение проходят оба партнера.
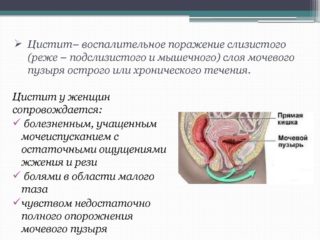
Замерзшие ноги и пребывание в холодной воде часто приводит к циститу (воспалению оболочки мочевого пузыря) и уретриту (поражается мочевыводящий канал). Обе патологии встречаются у женщин чаще, чем у мужчин. Причина быстрого заражения бактериями – широкий и короткий мочеиспускательный канал. Симптомы цистита схожи с проявлениями аднексита, оба заболевания вызывают болезненные ощущения внизу живота.
Среди воспалительных процессов, вызванных переохлаждением, стоит упомянуть пиелонефрит. Бактериальное инфицирование почек вызывает напряжение и болезненность поясницы и мускулатуры брюшной стенки.
Тревожные симптомы

О негативных последствиях простуды говорят следующие симптомы:
- Боль внизу живота. В зависимости от стадии заболевания она бывает режущей или тянущей и ноющей. Негативные проявления усиливаются при физической активности. В острой фазе болевые ощущения интенсивные, при переходе в хроническую форму ослабевают.
- Частые позывы к мочеиспусканию. Цвет мочи становится темным, появляются примеси крови.
- Влагалищные выделения меняют цвет и запах, становятся желто-зелеными, появляются гнойные компоненты.
- Температура тела повышается до 38-39°C, сопровождается ознобом, слабостью.
- Дискомфорт при сексуальном контакте.
- Нарушение менструального цикла, изменение графика и интенсивности.
При хроническом воспалении придатков в яичниках снижается выработка женских половых гормонов.
Методы терапии

Для диагностики заболевания пациентка сдает анализ крови и мочи, проходит осмотр гинеколога, исследование УЗИ. Лечение болей внизу живота после переохлаждения ног проводится медикаментозными средствами. Пациентке назначают:
- антибиотики широкого спектра;
- болеутоляющие препараты;
- вагинальные таблетки для лечения бактериального вагиноза;
- свечи и кремы от грибковых инфекций;
- поливитаминные препараты;
- пробиотики для восстановления микрофлоры кишечника.
Показан постельный режим до облегчения симптомов. При хроническом течении болезни необходим прием иммуномодуляторов. Назначаются физиопроцедуры: ультразвук, парафиновые аппликации, магнитотерапия, электрофорез. В стадии ремиссии рекомендуется лечить болезнь в санатории.
Возможные осложнения и последствия
Отсутствие своевременного лечения воспалительных процессов приводит к тяжелым последствиям:
- У женщины наблюдаются проблемы со сном, накапливается усталость, ухудшается общее состояние.
- Сильная боль в животе и влагалище приводит к полному отказу от половой жизни.
- Нарушается менструальный цикл.
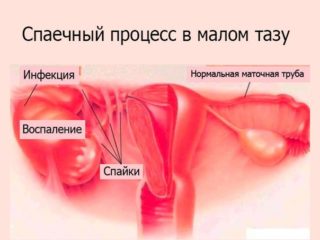
- Возникновение спаек в маточных трубах вызывает бесплодие.
В местах воспаления появляются абсцессы, вызывающие общую интоксикацию, распространяющие инфекцию через кровь на другие органы. Для ликвидации гнойных образований выполняется лапароскопическая операция.
Профилактические меры
Предотвратить проблему проще, чем потом страдать от ее последствий. Стоит постоянно заботиться о своем здоровье:
- Носить в холодное время года одежду, защищающую область таза, чтобы не застуживать придатки.
- После купания не мерзнуть, а снимать мокрое белье, провоцирующее переохлаждение.
- Соблюдать рекомендации по личной гигиене.
- Обращаться к врачу при первых симптомах заболевания мочеполовой системы.
Избежать воспаления придатков и тяжелых последствий болезни можно соблюдая перечисленные правила.
Боли — классификация

Боли внизу живота и пояснице свидетельствуют о воспалении, мышечных спазмах, нарушении кровообращения. Иногда боли носят неопределенный характер, и пациенты не могут описать их, иногда же, наоборот — рисуют яркую подробную картину, которая дает представление об определенном болевом спазме.
Некоторые пациенты говорят о режущих болях или жжении, пронизывающих насквозь. По характеру, интенсивность, длительности и моменту возникновения различают следующие болезненные ощущения в животе:
- Схваткообразные боли (колики), которые начинаются постепенно, затем усиливаются, становятся бурными, постепенно ослабевают и через короткий или длинный промежуток времени повторяются вновь; больные характерным образом надавливают кулаками на живот, чтобы смягчить боль;
- Спастические боли стихают в состоянии покоя;
- Боли могут возникать в любой части живота и отдавать в поясницу;
![]()
Ноющие боли при хронических заболеваниях и воспалении;- В период обострения больная стремится соблюдать покой, избегать всякого прикосновения и давления, с трудом выносит даже тяжесть одеяла;
- Воспалительные боли гораздо более стойки и продолжительны;
- При этих болях у больной обнаруживаются локализованные раздражения внутри брюшины;
- Разлитые боли острого характера без определенной локализации;
- Тенезмы — ложные, частые позывы на дефекацию, сопровождающиеся болевыми ощущениями и спазмами в прямой кишке;
- Метеоризм — тягостное ощущение от растяжения кишечника, локализующееся в брюшной полости;
- Боли носят регулярный характер и теряют свою интенсивность после отхождения газа или кала.
При каждом заболевании спазмы подчиняются закону периодичности. Период болей наступает независимо от соблюдения диеты, иногда их возникновение связано со сменой погоды. Боли в спине и пояснице бывают периодическими и постоянными.
Больные, страдающие проблемами пищеварительной системы, принимают особое положение с согнутыми ногами, что ослабляет напряжение брюшного пресса. Пациенты с перитонитом стараются лежать неподвижно на животе.
Патологии, связанные с болями внизу живота и пояснице
Многие болезни внутренних органов брюшины и поясничного отдела позвоночника развиваются в скрытой форме, не давая о себе знать годами как у женщин, так и у пациентов мужского пола. Время от времени проявляются спастические синдромы внизу живота, отдающие в спину. Они могут носить слабый, периодический характер и не вызывать тревоги.
Острая или хроническая тазовая боль часто носит разлитой характер, что затрудняет определение эпицентра болезненности и причину её иррадиации. Симптомы могут быть связаны с разными типами патологий.
- Цистит — инфекционное поражение слизистой оболочки мочевого пузыря. Протекает в хронической форме, с периодическими обострениями, 2-3 раза в год. Обычно это зимний период, после переохлаждения. Является наиболее распространенным заболеванием мочеполовой системы (особенно у женщин). При интенсивных острых проявлениях пациенты ощущают частые позывы (нередко ложные) к мочеиспусканию — до 30 раз за сутки. Цвет мочи темный, мутный, иногда с примесью крови. Спазмы мочевого пузыря жгучие, режущие, отдающие в спину, поясницу, область почек.
![]()
Уретрит — воспалительное заболевание уретры (мочевыводящего канала). Воспаление вызывают инфекции, травмы и химические вещества. Основные симптомы – болезненное мочеиспускание, зловонные выделения из уретры, в моче — примесь гноя и крови. Боли внизу живота появляются, в запущенной форме, после распространения инфекции в мочевой пузырь и репродуктивные органы.- Мочекаменная болезнь — образование кристаллов солей в почках, мочевом пузыре и мочеточнике. Режущие боли во время мочеиспускания — главный синдром патологии. Спазмы в поясничной области возникают при резкой смене положения тела больного или при употреблении большого количества жидкости. Причины обострений – движение песка в мочеточниках и небольшие движения кристаллов. В результате развития воспалительных процессов в месте трения камней о слизистую, повышается температура тела до 39 градусов. Почечный болевой синдром дает иррадиацию в мочеточники (низ живота).
- Простатит — воспалительные процессы предстательной железы, вызванные нарушением кровообращения, гормональным сбоем, травмами, ослаблением иммунитета. Основные признаки — болевые ощущения в мошонке, промежности, заднем проходе и спине. Отмечается болезненное мочеиспускание (жжение, рези). Слабеет половое влечение, снижается качество и количество сперматозоидов в эякуляте.
![]()
- Аденома – доброкачественное разрастание тканей предстательной железы в результате которого сдавливаются мочевыводящие каналы. Главные симптомы – ощущение дискомфорта, на фоне неполного опорожнения мочевого пузыря. Боли внизу живота в результате развития воспалительных процессов в мочеполовой системе.
- Орхит – сосудистое воспаление яичка, протекающее в острой или хронической форме. Развивается в результате травм или осложнений после инфекционных заболеваний. Острая форма заболевания характеризуется повышением температуры тела до 40 градусов, головными болями, общей слабостью, болями в суставах. Яичко увеличивается в размерах, его форма меняется, появляется боль, которая отдает в поясницу и копчик.
Лучшее решение – не дожидаясь появления острых приступов записаться на прием в поликлинику, для первичного осмотра. Это поможет терапевту на первом этапе определить причину болевых спазмов и направить к одному или нескольким специалистам. Это могут быть такие врачи, как: вертебролог, невролог, кардиолог, хирург, ортопед, гастроэнтеролог, гинеколог, уролог, эндокринолог, проктолог, пульмонолог, инфекционист.
Диагностика

Специалисту проблематично определить причину болей на основании слов пациентов и назначить грамотное лечение. После предварительной беседы врач проводит осмотр и в первую очередь определяют локализацию болевых синдромов живота, которые могут иметь неопределенный характер. Для этого поверхность брюшины разделяют на две половины – болезненность возникает в зависимости от расположения пораженных органов.
Это область пупка, подвздошная область или правое и левое подреберье. Важно дифференцировать блуждающие боли, переходящие в другие области. Следующий этап – определение причины возникновения болей, время и длительность их образования. Важно выяснить, что спровоцировало появление спазмов – физические нагрузки, стрессы или переохлаждения.
В каждом из отдельных случаев окончательную причину возникновения симптомов определяют с помощью аппаратного и лабораторного исследования:
![]()
УЗИ органов малого таза – ультразвуковое исследование состояния внутренних органов, выявление опухолей, кист и полипов;- МРТ спины и позвоночника – томография, при подозрениях на патологии костных и хрящевых тканей;
- Эндоскопия — диагностика состояния слизистых оболочек внутренних органов пищеварительной системы;
- Лапараскопия диагностическая – хирургический метод исследования, применяемый в гинекологии для исследования органов мочеполовой системы, в том числе и забрюшинной области;
![]()
Биохимический анализ крови – проводят для выявления воспалений и определения процессов обмена веществ;- Анализ мочи — определяет воспалительные процессы в мочеполовой системе, наличие бактерий и вирусов;
- Анализ кала — выявляет глистные инвазии и воспалительные процессы в кишечнике.
Что же делать, если пациент вовремя не обратился за врачебной помощью, и возникли болевые приступы внизу живота и спине?
Нельзя принимать обезболивающие препараты, которые затруднят определение клинической картины. Не прикладывать к животу или спине теплые компрессы, в надежде успокоить болевые синдромы — они только усилят имеющиеся воспалительные процессы.

Когда болит поясница и низ живота, то причины болей внизу столь многочисленны и разнообразны, что лишь опытный специалист может определить, чем вызван тот или иной приступ.
Почему она отдает в грудь и в бока справа или слева, мы попытаемся систематизировать накопленные медиками знания на эту тему.
Разберем виды болей, их вероятные причины и способы борьбы с недугом. Может ли болеть поясница при простуде или когда происходит задержка месячных.
Виды обострений

Специалисты делят боль на несколько основных видов:
- резкая;
- ноющая;
- тянущая;
- опоясывающая;
- постоянная.
Резкая боль свидетельствует об острой форме заболевания. Ее могут вызвать кровотечение, разрыв органа, прободение.
У женщин резкая боль может свидетельствовать о болезнях репродуктивной системы:
- воспаление фаллопиевых труб,
- влагалища или тела матки,
- разрыв яичника.
Кроме того, резкая боль внизу брюшины, отдающая в спину, может быть симптомом колита.
Ноющая боль, когда ломит спину, у женщины во время менструации может быть абсолютно нормальным, физиологическим явлением, не требующим лечения. Нередко ноющая боль или спазмы — признак проблем с кишечником: неправильное питание, инфекционное заболевание, отравление или проявление хронических заболеваний. Если это состояние проигнорировать, в будущем возможно развитие язвы прямой или двенадцатиперстной кишки.
Женщинам репродуктивного возраста при появлении болей внизу живота и в пояснице не стоит исключать внематочную беременность. В этом случае необходима срочная медицинская помощь, иначе последствия могут быть плачевными.
Если же дама уже в положении, то ноющие боли могут быть предвестниками выкидыша. Лучше после консультации с доктором лечь в роддом на сохранение.
Боль приобретает опоясывающий характер при сильном раздражении нервных сплетений. Тогда она распространяется далеко от первоисточника проблемы. У женщин опоясывающая боль сигнализирует, как правило, о гинекологических проблемах, это связано с центральным расположением внутренних женских половых органов.
Во время беременности опоясывающая боль говорит о вероятном выкидыше или же об отслоении плаценты.
Также опоясывающая боль — симптом других гинекологических заболеваний:
- перекрута ножки кисты яичника;
- апоплексии яичника;
- воспаления придатков;
- эндометриоза;
- онкологического заболевания половых органов;
- разрыва маточной трубы при внематочной беременности.
Таким образом, опоясывающие боли внизу живота и в пояснице могут быть симптомами множества заболеваний. Поэтому доктор, задавая пациентке дополнительные вопросы о ее менструальном цикле или течении беременности, сможет прояснить ситуацию.

Опоясывающая, тянущая боль может быть признаком проблем опорно-двигательного аппарата, например, остеохондроза.
Если этот диагноз подтвердится, доктор, вероятно, назначит специальную гимнастику. Колит также порой дает опоясывающую боль.
Постоянная сильная боль внизу живота и в пояснице — признак мочекаменной болезни.
Особенно невыносимой боль становится во время движения камня. Также постоянная боль может свидетельствовать об эндометриозе у женщины.
Синдромы болезней
Мы вкратце рассмотрели, какие виды боли и на какую болезнь могут указывать. Теперь давайте разберем все ключевые диагнозы, для которых характерны боль внизу живота и в пояснице.
При воспалении аппендикса пациент, помимо боли внизу живота и в пояснице, может испытывать тошноту и озноб. Кроме того, его может вырвать. Боль при аппендиците бывает как острой, так и тупой, ноющей. Аппендицит лечат хирурги. Они вырезают воспаленный аппендикс, чтобы не допустить перитонита и спасти пациенту жизнь.
Воспаление почек, вызываемое бактериями. Пиелонефритом может быть поражена одна почка, а могут обе. Пиелонефрит бывает острым и хроническим, при чем хронический порой протекает без симптомов. Тем не менее, пиелонефрит без должного лечения может привести к крайне неприятным последствиям, например, к сепсису или почечной недостаточности. Лечением пиелонефрита занимается нефролог.
Острый пиелонефрит, помимо боли внизу живота и в пояснице, характеризуется повышением температуры, обильным потоотделением, потерей аппетита, тошнотой и рвотой. Если острый пиелонефрит не был вылечен полностью, он может перейти в хроническую форму.
Обычно пиелонефрит лечат антибиотиками, которые подбираются на основании анализов мочи. Иногда, для улучшения оттока мочи проводят операцию. Также пациенту с хроническим пиелонефритом показана фитотерапия, укрепление иммунитета, санаторное лечение.
Цистит или воспаление мочевого пузыря — еще одно заболевание мочевыделительной системы. Им чаще страдают женщины, так как у них мочеиспускательный канал шире и короче. Причин цистита множество:
- переохлаждение;
- сидячий образ жизни;
- нарушение гигиены;
- хронические гинекологические заболевания;
- венерические инфекции;
- жирная, острая пища.
Особенно часто цистит возникает из-за банального переохлаждения ног и зоны таза. Поэтому в холодное время года женщинам особо рекомендуется носить теплую обувь и одежду, хорошо защищающую то, что ниже талии.

Помимо дискомфорта внизу живота и в пояснице, цистит характеризуется такими симптомами, как резкая боль при мочеиспускании, частые мочеиспускания, ощущения неполного опорожнения мочевого пузыря после похода в туалет.
Цистит у мужчин, как правило, вторичен и свидетельствует о серьезной первопричине. Это может быть сахарный диабет, заболевания простаты или мочекаменная болезнь.
При остром цистите врачи назначают спазмолитики, антибиотики и мочегонные препараты, также рекомендовано обильное теплое питье.
Если цистит полностью не вылечить, он может перейти в более серьезное заболевание — пиелонефрит.
Хламидиоз — инфекционное заболевание, передающееся преимущественно половым путем. Вызывают его микроорганизмы хламидии. Хламидиоз опасен тем, что может привести к бесплодию, как у мужчин, так и у женщин.
Помимо боли внизу живота и в пояснице, о хламидиозе могут свидетельствовать жжение и выделения при мочеиспускании, небольшая температура. Примерно у половины пациентов хламидиоз протекает бессимптомно. У мужчин эта инфекция может привести к простатиту.
Особенно опасен хламидиоз новорожденных, младенцы заражаются им от матери. Для ребенка это чревато поражением легких, сердца, печени, органов пищеварения, энцефалопатией, остановкой дыхания. Крайне опасна хладимийная пневмония, она часто приводит к смерти малышей.
Формирование камней в мочевом пузыре, почках и мочеточниках намного чаще встречается у мужчин. Специалисты выделяют несколько причин развития мочекаменной болезни, основная из которых — нарушение обмена веществ.
Чаще всего обнаруживается болезнь, когда человек начинает страдать от почечной колики — острой боли в результате спазма мочевыводящего протока. Колика сопровождается болью в пояснице, жжением и резью в мочеиспускательном канале и над лобком (когда выходит песок), кровью в моче, повышением температуры.
Мочекаменная болезнь опасна тем, что переходит в хронический пиелонефрит, который может быстро трансформироваться в почечную недостаточность. А бывает и еще хуже: возникает гнойный пиелонефрит, приводящий к расплавлению ткани почки.
Лечением мочекаменной болезни занимаются уролог или нефролог, иногда при участии диетолога. Терапия может быть как оперативной, так и консервативной.

Но в любом случае понадобятся диета, обильное питье, двигательная активность, мочегонные и противовоспалительные травы.
Если врач решит, что удалить камни можно только хирургическим путем, то и тут есть несколько вариантов:
- эндоскопическое удаление;
- лапараскопическая операция;
- открытая операция на почке;
- разрушение камня электрогидравлической волной (тогда он выйдет в виде песка с мочой).
Боль в пояснице может свидетельствовать о раке желудка или поджелудочной железы. У женщин поясничная боль может быть симптомом рака яичников. При подозрении на это заболевание врач направит пациента на УЗИ.
Рак лечат врачи-онкологи, применяются такие методы, как химиотерапия, радиотерапия, хирургические операции. Примерно у 0,7% жалующихся на боль в пояснице обнаруживают рак.
Под остеохондрозом подразумевается дистрофический процесс в межпозвоночных дисках. Проблемы с позвоночником возникают у половины людей старше 35 лет, и в 70% случаев это остеохондроз. В зависимости от зоны поражения врачи выделяют три вида остеохондроза:
- поясничного отдела;
- грудного отдела;
- шейного отдела.
Появлению остеохондроза способствуют сидячий образ жизни, лишний вес, плоскостопие, неправильное питание, травмы, нарушенный обмен веществ, а также наследственная предрасположенность.
Околопозвоночные структуры, пораженные остехондрозом, сдавливают спинной мозг, что влечет массу неприятных осложнений: мигрень, радикулит, снижение зрения и слуха, проблемы в мочеполовой системе, стеноз позвоночного канала и многое другое.
Лечение остеохондроза — это комплексная терапия, включающая упражнения, массажи, медикаменты, электрофорез, вытяжения. Также будут рекомендованы диета, отказ от вредных привычек, хороший матрац и ортопедическая подушка.
При беременности боль внизу живота и в пояснице — явление нередкое, но требующее срочной консультации врача. Возможно, речь идет о выкидыше или отслойки плаценты, что чревато гибелью плода.
С болью внизу живота и в пояснице беременной женщине лучше находиться в роддоме или в больнице под постоянным наблюдением врачей. Быть может, дело просто в повышенном тонусе матки, но лучше перестраховаться. Особенно в том случае, если боль сопровождается кровянистыми выделениями.
В начале беременности на боль в животе с отдачей в поясницу тоже нужно обратить серьезнейшее внимание. Быть может, беременность внематочная. В таком случае необходимо медицинское вмешательство.
При кишечных инфекциях тупая боль появляется в животе, а потом усиливается и переходит в пах и в спину. В кале могут быть обнаружены следы слизи и крови. Если вовремя не получить помощь, есть риск заражения крови.

Колит представляет собой воспаление толстого кишечника. При этом заболевании наблюдается частый стул, повышение температуры, отдающая в крестец боль в кишечнике, диарея.
В легких случаях острый колит проходит через 2 недели, в тяжелых лечение занимает месяц, при этом есть риск трансформации болезни в хроническую форму, также вероятен перитонит, что является прямой угрозой жизни пациента.
Основным методом лечения колита является диета: из рациона исключают продукты, химически или механически раздражающие кишечник, еда должна быть вареной и протертой. Рекомендованы бульон, паровые котлеты, вареная рыба, каши, творог.
При паховой грыже у пациентов (в 85% случаев это мужчины) наблюдается тупая длительная боль в области паха. Грыжа формируется при подъеме тяжестей, длительном кашле, а также в результате сильного напряжения при запорах. Маленькую грыжу можно вправить, с большой справляются при помощи эндоскопической операции. И то, и другое делает хирург.
Боли в животе при климаксе могут быть колющей, режущей или тянущей. Со временем она может переместиться к спине или в ногу. Боль во время климакса часто вызвана психологическими факторами и не нуждается в терапии. Но также она может свидетельствовать о гинекологических или урологических заболеваниях. Иммунитет в этот период ослаблен, и болезни могут с легкостью дать осложнения или перейти в хроническую стадию. Рекомендовано проконсультироваться с терапевтом.
Нередко во время климакса у женщин старше 50 лет появляется фибромиома, она и вызывает боли. Это доброкачественная опухоль, тем не менее, есть вероятность, что она перейдет в злокачественную, так что лучше показаться доктору. Также нередко в этом возрасте развивается эндометриоз.
Иногда боль — это норма
У женщин с низким болевым порогом, то есть у тех, кто от боли может даже потерять сознание, боль во время овуляции — явление нередкое. Если при этом нет температуры, головокружения, рвоты, слабости, то боль во время овуляции можно считать нормой.
Гистероскопия — процедура, применяемая в гинекологии. Оптический прибор гистероскоп вводят в матку, если, к примеру, есть подозрение на онкологию или если нужно проверить положение спирали. Боль внизу живота в пояснице в течение нескольких дней после процедуры считается нормой.
Но, если есть симптомы общей интоксикации, если боли имеют схваткообразный характер, если поясница болит очень сильно, если поднялась температура, значит что-то пошло не так. Нужно обратиться за помощью к медикам.
Восстановление организма после родов — комплексный процесс, затрагивающий различные органы. Поэтому несильные боли в пояснице или внизу живота не должны вызывать опасений.
Кроме того, во время грудного вскармливания происходит сокращение матки, первое время это может быть очень болезненно. Лишний вес, усталость, сон в неудобном положение — все это может быть причиной болей внизу живота или в пояснице.
Однако, если боль является сильной, продолжительной или сопровождается температурой, речь может идти о патологическом процессе. Это могут быть остатки плаценты в матке, проблемы со швом после кесарева, эндометрит, воспаление придатков или даже перитонит. Необходима медицинская помощь.

Посткоитальная боль бывает и у мужчин, и у женщин. Но у женщин она встречается чаще.
Это может быть результат сильного напряжения или слишком активного, агрессивного секса. Однако, нередко боль после секса свидетельствует о воспалительном процессе, спайках и многих других патологиях.
И, если у юных девушек боль может быть связана с недавней дефлорацией, зажатостью, психологическими проблемами, то взрослым женщинам (особенно рожавшим) следует обратить внимание на здоровье.
Эндометриоз, спайки, киста, миома, воспаления придатков или яичников, разрыв (апоплексия) яичника и даже онкология половых органов могут быть причинами боли после соития. При этом любые воспалительные заболевания органов малого таза могут давать боль и в спине.
Нередко боль бывает у женщин, не достигших во время полового акта оргазма. У мужчин боль внизу живота, в паху и в спине может свидетельствовать о скрытом течении простатита.
У обоих партнеров активная физическая активность во время секса может привести к появлению боли, если есть проблемы с опорно-двигательной системой: остеохондроз, радикулопатия, межреберная невралгия. Эти болезни нужно лечить, но отказываться от секса на время лечения смысла нет. Нужно просто договариваться о более удобных позах и действиях во время полового акта.
Запор — состояние, которое нельзя оставлять без внимания. Он может дать сильные боли внизу живота. Если опорожнения кишечника не было три дня, наблюдается сильная боль и повышение температуры, ситуация серьезная. По всей видимости, начался воспалительный процесс или даже имеется опухоль.
Боль в пояснице при запоре, скорее всего, является признаком гинекологических патологий (если пациент — женщина) или же пиелонефрита.
Не стоит забывать, что профилактикой запоров является правильное питание и потребление не менее 2 литров воды в сутки.
К какому врачу обратиться
Как мы видим, боли внизу живота и в пояснице могут быть вызваны огромным количеством патологий. Поэтому самостоятельно определить, к какому врачу следует обратиться, пациент вряд ли сможет. Так что идти нужно к терапевту. Он поймет, какие нужны анализы, обследования и куда затем следует направить больного.
Заключение
При сильной боли, сопровождающейся повышением температуры, имеет смысл вызвать скорую. Прием обезболивающих при отсутствии диагноза может затруднить врачам выявление реальной причины боли, так что лучше самостоятельно не принимать никаких лекарств, если вы не знаете причины возникшей боли. Более того, и пить жидкость при острой боли в животе и пояснице не стоит.
При сильной боли пациента нужно уложить в кровать, выяснить что это такое с ним происходит и обеспечить ему покой до приезда медиков. Можно приложить к больному месту компресс, но только холодный.
Полезное видео
Почему у женщин часто болит живот? Ответы получите во время просмотра видео.
Читайте также:







