Повреждение нерва при операции на шее
Укладывая пациента в определенное положение на диагностических процедурах или при операциях, необходимо особое внимание, чтобы избежать сдавления или растяжения нервов в уязвимых местах. Плечевое сплетение, лучевой, локтевой нерв и общий малоберцовый нерв имеют повышенный риск повреждения. Восстановление может занять от нескольких минут до нескольких месяцев; стойкая потеря функции маловероятна.
В течение операции важный нерв может быть случайно поврежден скальпелем или катетером, чрезмерно растянут, сжат инструментами, прошит шовным материалом, обожжен или сдавлен выдавленным акриловым цементом.
К наиболее частым уязвимым структурам и локализациям относятся: спинномозговой добавочный нерв или пучки плечевого сплетения при операции в заднем шейном треугольнике; подкрыльцовый и кожно-мышечный нервы при вмешательстве по поводу вывиха плеча; межкостная ветвь лучевого нерва при операциях на проксимальном конце лучевой кости; срединный нерв в области запястья при операциях на сухожилиях; ладонная кожная ветвь срединного нерва при декомпрессии карпального канала; кожная ветвь лучевого нерва при операциях по поводу болезни Де Кервена; пальцевые нервы во время операции при контрактуре Дюпюитрена; седалищный нерв при артропластике тазобедренного сустава; общий малоберцовый нерв при операциях в области коленного сустава; кожный нерв голени при операциях в пяточной области.
Давление манжетой является важной причиной повреждения нервов при ортопедических операциях. Повреждение происходит скорее вследствие прямого давления, а недлительной ишемии. Травма нерва наиболее вероятна при слишком высоком давлении в манжете (оно никогда не должно превышать систолическое давление более, чем на 75 мм рт. ст.), а также при использовании непневматического жгута или очень узкой манжеты. Тем не менее, ишемическое поражение может произойти и при приемлемом давлении, если манжета оставлена на конечности более чем на два часа.
Давление или растяжение при манипуляциях, например, во время репозиции перелома или вывиха может повредить нервный пучок, близкий к кости или идущий через сустав. Особенно опасны отведение плеча и варусная угловая деформация колена в состоянии анестезии. Даже умеренное давление или растяжение может повредить нерв у пациентов с периферической невропатией; к группе риска относятся больные диабетом и злоупотребляющие алкоголем.
Инъекции, выполненные в ошибочном направлении, могут быть случайно поставлены в нерв с последующим введением лекарственного вещества (обычно в лучевой или седалищный при внутримышечных инъекциях, в срединный нерв при консервативном лечении туннельного синдрома или попадание в плечевое сплетение при подмышечной блокаде).
Лучевая терапия может вызвать необратимое повреждение, этого осложнения не всегда удается избежать. Проявления могут возникнуть даже через год или два.
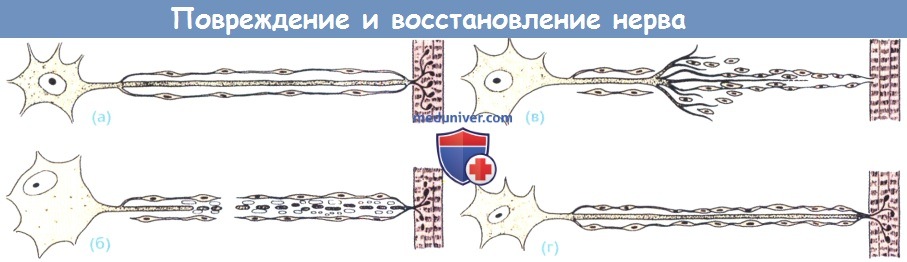
Повреждение и восстановление нерва:
(а) Нормальный аксон и орган-мишень(мышечное волокно).
(б) После повреждения нерва дистальная часть аксона оторвана и миелиновая оболочка разрывается.
Ядра нейронов занимают эксцентричное положение и тельца Ниссля становятся редкими.
(в) Новые отростки аксонов прорастают в массу пролиферирующих шванновских клеток.
Один из отростков находит вход в прежнюю эндонервальную трубку и (г) аксон начинает медленную регенерацию.
Первоначально бывает невозможно точно определить характер повреждения — нейропраксия, аксонотмезис или нейротмезис. При закрытых операциях риск повреждения нервов меньше, чем при открытых. Если функция нерва не восстанавливается через несколько недель, может быть полезным ЭМГ.
Денервационные потенциалы предполагают или аксонотмезис, или нейротмезис. Хирургическая ревизия нерва на ранних стадиях дает максимальные шансы для благоприятного исхода.
б) Профилактика и лечение. Основа всего — осторожность. Лучшим способом предотвращения беды является понимание ситуаций, когда возможен реальный риск повреждения нерва. Оперативный доступ должен быть безопасным и хорошо отработанным; важные нервы должны быть отведены на держалках или держаться в поле зрения вне зоны действий, которые могут их повредить; ретракция должна быть мягкой и непостоянной; скрытые ветви (как например, межкостная ветвь лучевого нерва в супинаторе), должны отводиться вместе с мышцей, не говоря уже о том, что для отведения нервов не должны использоваться самоудерживающиеся ретракторы.
Если обнаружено, что во время операции пересечен нерв, он должен быть сшит; если это не может быть выполнено одномоментно, рана может быть ушита, вызваны специалисты и, как можно скорее, проведена повторная ревизия нерва.
Когда повреждение обнаруживается только после оперативного лечения, его восстанавливают по возможности быстро, при необходимости направив пациента в специализированный центр.
Если во время операции явного пересечения нерва не было, и оно маловероятно, тогда необходимо ждать симптомов, которые могли бы классифицировать тип повреждения. При явном нарушении функции и отсутствии признаков восстановления к шестой неделе необходима ревизия нерва. Рубцевание повреждения в последующем могут затруднить постановку диагноза; стимуляция нерва покажет наличие электропроводимости через поврежденный сегмент.
Частичные поражения или повреждения, которые вызывают незначительную недееспособность, по всей видимости, лучше не трогать. При более серьезных повреждениях, возможно, будет необходимо иссечение концов и последующий шов или пластика нерва.
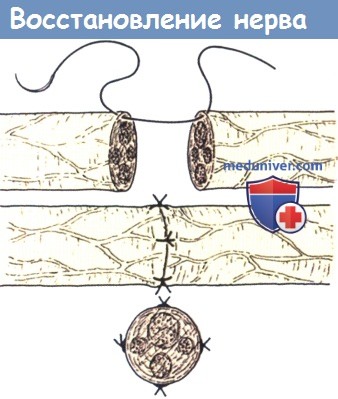
Восстановление нерва.
Культи располагаются друг напротив друга соответственно положению пучков
и сшиваются тонкими нитями за эпиневрий.

Операции на нервах относят к числу наиболее сложных среди других хирургических вмешательств. Они требуют немалого опыта, осторожности, кропотливости, глубокого знания и особенностей анатомии, и оперативных техник в отношении нервных волокон.
Самыми частыми поводами к манипуляциям на нервах становятся травмы и их последствия в виде рубцов. Сегодня возможно восстановление целостности нервов разного калибра и назначения. В процессе операции применяется операционный микроскоп, позволяющий наиболее точно сопоставить концы нервных отростков и достичь наилучшего результата.
В других случаях хирург производит деструкцию или рассечение нерва для того, чтобы блокировать прохождение импульса. Такая процедура направлена на устранение сильнейших болей при ущемлении нерва, спастических параличей и парезов при поражении спинного мозга, снижение секреции в желудке при язвах.
Показания к операциям на нервах

Операции на нервах показаны при:
- Травматических повреждениях;
- Опухолях;
- Наличии болезненных невром;
- Сдавлении нерва рубцами;
- Сильном болевом синдроме вследствие патологической импульсации, спастических параличах (остеохондроз, грыжи межпозвонковых дисков, травмы спинного мозга, последствия инсультов).
Необходимость в восстановлении нерва чаще всего возникает по причине травм, при этом вмешательство на нервных волокнах может быть одним из этапов более объемной операции, когда есть необходимость восстановить целостность мышц, сухожилий, произвести обработку и очищение раны и т. д.
На скорость заживления и прогноз после оперативного восстановления нерва влияют:
- Вид травмы и ее объем;
- Возраст больного;
- Калибр и назначение нерва;
- Время, прошедшее от момента повреждения до операции.
Травматические повреждения — одна из наиболее частых причин хирургических вмешательств на нервах. Вид и масштаб повреждения тканей определяют возможность восстановления нерва. Так, при резаных ранах, когда концы пораженного нервного волокна располагаются близко друг к другу и срезаны ровно, заживление будет идти лучше, нежели при рваных, ушибленных ранах, особенно, сопровождающихся инфицированием.
Если волокно повреждено близко к нейрону, то прогноз для заживления будет хуже, нежели разрыв периферического отдела отростка. Кроме того, нервные пучки, выполняющие только одну функцию (проведение только двигательных или только чувствительных импульсов) заживают лучше, чем те, в состав которых входят разные по значению волокна.
На процесс заживления после восстановления нерва влияет возраст пациента: чем моложе прооперированный, тем быстрее и лучше пройдет восстановительный этап. Индивидуальные особенности организма, наличие сопутствующих заболеваний и скорость регенерации также отражаются на результатах лечения.
Одним из важнейших критериев, определяющих успешность операции, можно считать время, которое прошло с момента повреждения нерва до планируемой операции. Важно, чтобы этот промежуток находился в пределах года, иначе шансов на восстановление уже не будет. Это связано не только с дегенерацией и атрофией нервных отростков, но и с необратимым фиброзом мышц, при котором восстановление их сократимости невозможно.
Вероятность срастания нерва определяется расстоянием между его концами, поэтому перед хирургами часто стоит задача сократить его наименее травматичным образом. Существуют разные методы уменьшения диастаза (расхождения) между отростками нейрона:
- Выделение волокон нерва из тканей, благодаря чему увеличивается их подвижность, а расстояние между концами максимально сокращается; недостаток — нарушение кровоснабжения, из-за чего ухудшается регенерация;
- Выделение нерва вместе с сосудистым пучком, крупным артериальным стволом и с максимальным сохранением сосудов — дает возможность сблизить концы даже при диастазе в 15 см без нарушения питания нервного волокна;
- Выделение нерва из тканей и последующее сгибание ближайших суставов, которое сближает отростки нерва (требует наложения гипсовых повязок на срок до трех недель);
- Помещение нервного волокна в другое ложе, когда его траектория на конечности сокращается.
Операции на нервах могут проводиться как под местной анестезией, так и под общим наркозом, если речь идет о крупных стволах, а само вмешательство подразумевает больший объем, нежели только сшивание нерва. Для местного обезболивания используется раствор новокаина, вводимый в мягкие ткани и под эпиневрий.
Специфической подготовки операции на нервах не требуют. Если планируется крупное вмешательство при значительной травме или на крупном нерве, предполагающее общую анестезию, то подготовка будет такой же, как и при других операциях с общим наркозом. Пациент сдает необходимые анализы, проходит флюорографию, ЭКГ, консультации узких специалистов.
Накануне вмешательства анестезиолог определяется с методом обезболивания, за 12 часов до операции больной последний раз ест, а утром транспортируется в операционную. При срочных вмешательствах по поводу травм время подготовки сокращается до минимума.
Разновидности операций на нервах и их техника
Существуют различные типы хирургических операций на нервах:
- Невролиз;
- Сшивание нерва;
- Невротомия;
- Пластика нерва при сильном расхождении его концов;
- Иссечение невромы.
Операции на нервах бывают первичными, которые проводят сразу же после травмы в процессе первичной хирургической обработки раны, и вторичными, производимыми через какое-то время. Наилучшие результаты по регенерации нервного волокна достигаются в случаях, когда первичный шов наложен на протяжении первых 6-8 часов после поражения нерва. В случае инфицирования этот промежуток продлевается до 18 часов, максимум — до 2 двух суток, но только при условии адекватной антибиотикотерапии. Вторичный шов на нерв накладывается спустя 3-4 недели.
Шов нерва
Самой частой разновидностью операций на нервных волокнах считают шов нерва, который производится в несколько этапов:

- Выделение нервного волокна из окружающих тканей, начиная с центрального отростка и двигаясь в направлении места повреждения;
- Обработка концов нерва очень острым лезвием так, чтобы их поверхность оказалась практически идеально ровной;
- Сопоставление свободных концов нерва;
- Прошивание волокон через эпиневрий, при этом игла входит перпендикулярно оболочке нерва снаружи в проксимальный конец, а затем движется под эпиневрий дистального отрезка и выходит наружу, после чего нить затягивается;
- После наложения нескольких швов нерв укладывают в подготовленное для него ложе и ушивают мягкие ткани.
Поводом к наложению шва нерва могут быть не только его травмы вследствие внешних причин, но и проведенная ранее невротомия. Когда задет нерв при операции, хирург тотчас же наложит эпиневральный шов. Такая ситуация возможна при удалении опухолей, особенно, расположенных в мягких тканях и растущих из них (липома, фиброма) либо при неосторожных действиях врача, случайно повредившего нервный ствол.
Наложение эпиневрального шва требует крайней осторожности и соблюдения некоторых условий. К примеру, важно проследить, чтобы нервные пучки не были перекручены в продольном направлении, не стоит слишком сильно затягивать нити, чтобы избежать скручивания и деформации нерва и его оболочек. Помимо обычного шовного материала, периневральный шов может быть наложен при помощи танталовых скрепок.
В целях предупреждения рубцовых изменений вокруг ложа нерва, он укладывается между мышечными прослойками, подальше от фасций, сухожилий, связок, кожи. Для уменьшения натяжения нерва после операции на конечностях накладываются гипсовые лонгеты, ограничивающие движения в суставах на протяжении ближайших двух-трех недель.
Невролиз
Невролиз — другая разновидность операции на нервах, необходимость в которой возникает при грубых рубцовых сращениях вокруг нервного волокна, которые чаще всего появляются после переломов костей, сильных ушибов мягких тканей. Эффективность вмешательства — около 50%.

освобождение нерва, пунктиром указана зона резекции
Этапы невролиза:
- Выделение нерва из пораженных тканей при помощи острого скальпеля или лезвия;
- Иссечение рубцово измененных тканей, плотных спаек;
- Укладывание освобожденного нерва в ложе из окружающих мышц.
При необходимости в процессе операции может применяться операционный микроскоп, повышающий точность манипуляций в операционном поле. В случае сильных рубцовых сращений в ходе освобождения нерва проверяют его электровозбудимость. Если участок нерва претерпел необратимые изменения и потерял способность к проведению импульса, то его удаляют с последующим сшиванием оставшихся фрагментов.
При сдавлении и высвобождении из рубцовых сращений мелких нервов или ветвей крупных стволов используется наружный микрохирургический невролиз, а в случае необходимости рассечь ткани вокруг мощных многопучковых нервов показан внутренний невролиз, часто требующий пластики нерва для ликвидации его дефекта.
Видео: пример декомпрессии срединного нерва при карпальном туннельном синдроме
Пластика нерва

Для пластики нерва используются некровоснабжаемые, кровоснабжаемые трансплантаты или фрагменты нервов на сосудистой ножке. Трансплантат может состоять из нескольких участков кожного нерва, которые подбираются соответственно калибру поврежденного волокна. В противном случае наступает омертвение центрального отрезка нервного волокна и восстановление иннервации становится невозможным.
На сегодняшний день самым эффективным способом пластики признано использование некровоснабжаемых трансплантатов, которые укладываются в неповрежденных зонах мягких тканей. Возможно, потребуется удлинить сам трансплантат для создания обходного пути нерва, минуя очаг повреждения. Этот способ показан при восстановлении функции периферических нервов мелкого и среднего калибра на кисти, стопах.

Икроножный нерв имеет протяженность до 35 см и диаметр около трех миллиметров, для его выделения производят продольный разрез позади латеральной лодыжки. После взятия кусочка нерва с наружной стороны стопы и в голеностопе появляется зона пониженной чувствительности, но со временем площадь ее уменьшается. Двигательная функция стопы не нарушается, поэтому нерв и используется в качестве источника трансплантатов.
Поверхностная ветвь лучевого нерва тоже считается привлекательной в качестве донорских нервных фрагментов. Это вызвано тем, что она отдает минимальное количество ветвей и имеет большую плотность аксонов в своем составе. Толщина ее достигает 2,5 мм, длина — 20 см, эти параметры практически идеальны для восстановления многих других нервов. Взятие фрагментов лучевого нерва не вызывает заметных нарушений со стороны кисти, но при травмах срединного либо локтевого нерва одновременно с главным стволом лучевого хирург вынужден искать другие источники нервных волокон, так как дисфункция кисти станет выраженной.
При дефектах срединного нерва или нервов кисти берут фрагменты локтевого, выделяя его с сосудистым пучком и перемещая в требуемую область от локтевого сустава и до кисти. Для пластики лучевого нерва используется локтевой на сосудистой ножке либо собственная поверхностная ветвь лучевого.
Для ускорения регенерации и приживления невральных трансплантатов пластика нервов дополняется микрососудистыми анастомозами, помогающими питать периферические участки нервных стволов.



Невротомия
Невротомия — это пересечение нерва для устранения патологической импульсации, вызывающей болевой синдром или изменение функции внутренних органов. Наиболее распространенным показанием к этому типу операций на нервах считают язвенную болезнь желудка и 12-перстной кишки, при которой пересечение ветвей блуждающего нерва способствует снижению выделения кислоты в желудке и регенерации стенки в зоне язвы.
Невротомия может быть проведена механическим путем, когда хирург выделяет нужный нерв и пересекает его острым скальпелем или лезвием. Манипуляция проводится под местным обезболиванием новокаином, для остановки кровотечения применяется электрокоагуляция сосудов. Чтобы предотвратить появление болезненных невром на концы нерва помещаются полимерные микрокапсулы.

Нередки невротомии по причине невралгии тройничного нерва, не поддающейся никаким консервативным методам лечения, незаживающих язв языка, губ, полости рта. Невротомия может быть показана при злокачественных новообразованиях, повышенном потоотделении одной из половин лица.
Операция на тройничном нерве состоит в пересечении нервных стволов в месте выхода их на лицо. Она проводится под местным обезболиванием или общим наркозом и включает стандартные этапы доступа соответственно проекции нервных столов, аккуратного выделения их из окружающих тканей и пересечения.

При остеохондрозе, спондилоартрозе с сильным болевым синдромом может применяться радиочастотная невротомия (абляция), при которой происходит деструкция пораженного нерва, сохраняющаяся на протяжении года-двух лет. Выраженная затылочная, шейная, межреберная невралгия могут быть устранены пересечением соответствующих нервов без ущерба для функции других органов.
Вариантом нейротомии считается химическое воздействие на нерв при помощи анестетиков (новокаин, лидокаин), спирта. Этот вид невротомии более щадящий, так как не приводит к необратимой потере нервного волокна. Широко применяют новокаиновые блокады тройничного нерва, спинномозговых корешков, нервов верхних и нижних конечностей при их ущемлении либо воспалении.

Седалищный нерв — один из самых крупных стволов человеческого тела. Невротомия анестетиками (блокада) применяется довольно часто при ущемлении его с выраженным болевым синдромом (ишиас), остеохондрозе и сильных болях в спине, для обезболивания всей ноги, коленного сустава, области лодыжек и стопы.
Операции на зрительном нерве считают наиболее сложными в офтальмологии. К ним прибегают при глаукоме, атрофии нерва. Для декомпрессии нерва при глаукоме производят расширение его канала с последующей пластикой нерва, мышц и сосудистого пучка. В случае атрофии применяют аллоплант, помещаемый непосредственно к нерву и помогающий наладить адекватный кровоток для предупреждения дальнейшей атрофии нерва.
Послеоперационный период при операциях на нервах может потребовать реабилитации утраченных функций. В раннем периоде назначаются анальгетики для снятия боли, кожная рана обрабатывается ежедневно, а швы снимаются на 7-10 день.
При вмешательствах на конечностях для предупреждения расхождения шва показана иммобилизация гипсовой повязкой, регенерацию помогают ускорить физиотерапевтические процедуры, массаж мышц, в более позднем периоде необходима лечебная физкультура.
- Раздел:Термины на Р
- | E-mail |
- | Печать
Реабилитация больных с повреждением нерва включает предоперационную подготовку, операцию (нейрография, аутопластика, невролиз) и послеоперационное восстановительное лечение, а также консервативное лечение при неполном нарушении проводимости. До операции на нервах при наличии деформирующих рубцов кожи и мягких тканей проводят кожную пластику для получения адекватных пассивных движений в соответствующих суставах в более полном объеме.
Иногда больные с повреждением нервов поступают с различной степенью суставной контрактуры из-за предшествующего длительного бездействия в результате иммобилизации конечности, болевого синдрома. Таким больным до операции производят разработку пассивных движений в суставах для преодоления туго подвижности.
Для ускорения процессов регенерации послеоперационное лечение при дистальных уровнях повреждения проводят не менее года, а при повреждении нижнего первичного ствола плечевого сплетения, седалищного нерва — свыше 3 лет.
Воздействие низкоэнергетическим лазером на нерв с неполным нарушением проводимости во время операции после невролиза и в ближайший послеоперационный период ускоряет восстановление проводимости. Вдоль нерва и параллельно ему помещают тонкостенную прозрачную трубку, свободный конец которой выводят из раны. Через этот конец вводят гибкий проводник для воздействия лазером и проводят ежедневные 10-15 мин облучения нерва до снятия швов, когда одновременно удаляют за свободный конец всю трубку.
Показанием для прямой электростимуляции нерва является сохранение сниженной проводимости через внутриствольную неврому. После невролиза выше и ниже ее на нерв помещают металлические электроды, например из нихрома, соединенные через выведенные из послеоперационной раны изолированные проводники с электростимулятором. Применяют 1-5-секундные посылки прямоугольных импульсов длительностью каждого 0,1-1мс, частотой 10-77 Гц. Используют постоянно субпороговую силу тока или ежедневно пороговую силу 10-15 мин до 3 раз в сутки.
После невролиза через 3 нед. после шва нерва, заживления раны и удаления иммобилизирующей лонгеты больному рекомендуют ванны с температурой 35-45°С по 30-40 мин в течение 2-3 нед. В теплой воде после невролиза проводят активную и пассивную лечебную гимнастику в соответствующих суставах. После шва нерва в течение 1-2 мес. движения, чаще пассивные, направлены на сближение сшитых концов нерва, но не на их растяжение. Через 2 мес. объем движения может быть полным в любом направлении. Послеоперационный рубец между процедурами смазывают вазелином для отторжения корочек и размягчения рубцов в течение 3-7 суток.
Для ускорения регенерации нерва на область шва нерва и дистально по его проекции накладывают парафиновые или озокеритовые аппликации в течение 45 мин — 10-15 сеансов.
Необходимо избегать наложения аппликаций в зоне анестезии во избежание ожогов. Курсы тепловых аппликаций постоянно повторяют с перерывами 15-20 сут. до восстановления полного объема движений и чувствительности. Обычно при дистальных повреждениях нерва — это 1-1,5 года, при проксимальных — до 2-3 лет.
После операции при появлении первых признаков регенерации (болезненности мышц при их пальпации и/или едва заметных их болевых сокращениях, проявлении грубой болевой чувствительности в зоне анестезии) начинают стимулировать невромышечную передачу назначением антихолинэстеразных препаратов (прозерин, галантамин, оксазил в обычных дозировках ежесут. последовательно до 10 инъекций каждого препарата).
После операции до появления активных движений проводят пассивную гимнастику не только в суставах с той или иной степенью тугоподвижности, но и без явлений контрактуры для предупреждения ее в последующем.
Для предупреждения порочного положения конечности с суставной контрактурой длительное время периодически накладывают иммобилизируюшие лонгеты (гипсовые, пластмассовые).
Для улучшения состояния мышц проводят поверхностный и глубокий разминающий массаж курсами по 15 сеансов с перерывом 1 мес. в течение 1-3 лет. Болезненность мышц не является противопоказанием к массажу, так как она является одним из признаков реиннервации мышц.
У больных с полной реакцией дегенерации мышц после шва нерва электростимуляция не показана, т. к. она не приводит к убыстрению регенерации.
Через 2-3 нед. можно рекомендовать грязелечение в условиях бальнеологического санатория (Старая Русса, Кемери, Евпатория, Пятигорск).
Главной функцией возвратного гортанного нерва служит процесс иннервации гортанных мышц, а также голосовых связок наряду с обеспечением их двигательной активности, а кроме того, чувствительности слизистой оболочки. Повреждение нервных окончаний способно вызывать нарушение работы речевого аппарата в целом. Также из-за такого повреждения могут пострадать органы дыхательной системы.
Дисфункция гортанного нерва: клинические проявления и причины заболевания
Зачастую повреждение возвратного гортанного нерва, которое в медицине именуется нейропатическим парезом гортани, диагностируют с левой стороны в результате следующих факторов:
- Перенесенная хирургическая манипуляция на щитовидной железе.
- Перенесенная хирургическая манипуляция на органах дыхательной системы.
- Перенесенная хирургическая манипуляция в районе магистральных сосудов.
- Вирусные и инфекционные заболевания.
- Аневризм сосудов.
- Наличие онкологических опухолей горла или легких.
Другими причинами пареза возвратного гортанного нерва могут выступать также различные механические травмы наряду с лимфаденитом, диффузным зобом, токсическим невритом, дифтерией, туберкулезом и сахарным диабетом. Левостороннее поражение, как правило, объясняют анатомическими особенностями положения нервных окончаний, которые могут травмироваться по причине хирургического вмешательства. Врожденный паралич связок можно встретить у детей.
Воспаление нервных окончаний
На фоне патологии возвратного гортанного нерва воспаляются нервные окончания, что происходит в результате тех или иных перенесенных вирусных и инфекционных заболеваний. Причиной может послужить химическое отравление наряду с сахарным диабетом, тиреотоксикозом и дефицитом калия либо кальция в организме.
Центральный парез может также возникать на фоне поражения стволовых клеток мозга, которое вызывается раковыми опухолями. Еще одной причиной может послужить атеросклеротическое поражение сосудов, а кроме того, ботулизм, нейросифилис, полиомиелит, кровоизлияние, инсульт и тяжелые травмы черепа. При наличии коркового нейропатического пареза наблюдают двустороннее поражение нерва.
В рамках проведения хирургических операций в районе гортани левый возвратный гортанный нерв можно нечаянно повредить каким-нибудь инструментом. Чрезмерное давление салфеткой во время операций, сдавливание шовного материала, образовавшиеся гематомы также могут повредить гортанный нерв. Помимо всего прочего может возникать ответная реакция на анестетики или дезинфицирующие растворы.

Симптомы повреждения данного нерва
К основным симптомам, возникающим в результате повреждения возвратного гортанного нерва, относятся следующие проявления:
- Трудности при попытке произношения звуков, что проявляется в осиплости голоса и понижении его тембра.
- Развитие дисфагии, при которой проглатывание пищи становится затруднительным.
- Свистящие, а кроме того, шумные вдохи воздуха.
- Полная потеря голоса.
- Удушье на фоне двустороннего поражения нервов.
- Наличие одышки.
- Нарушение общей подвижности языка.
- Потеря чувствительности мягкого неба.
- Ощущение онемения надгортанника. При этом пища может попадать в гортань.
- Развитие тахикардии и повышенное артериальное давление.
- При развитии двустороннего пареза может наблюдаться шумное дыхание.
- Наличие кашля с забрасыванием желудочного сока в район гортани.
- Дыхательное расстройство.
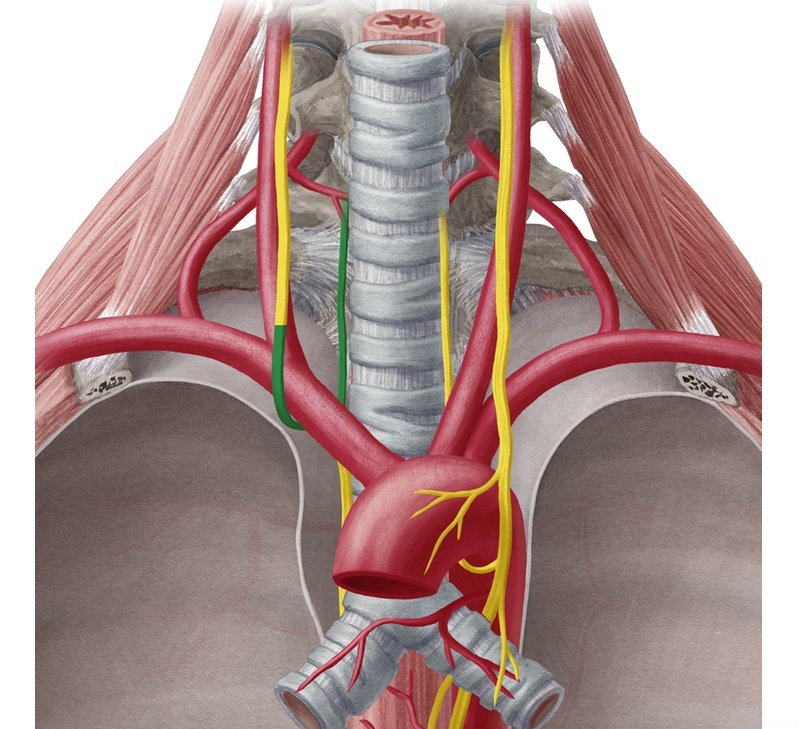
Особенности состояния пациентов на фоне повреждения возвратного гортанного нерва
В том случае, если возвратный нерв не рассекли во время операции, то речь сможет восстановиться через две недели. На фоне частичного пересечения правого возвратного гортанного нерва восстановительный период занимает, как правило, до полугода. Симптоматика онемения надгортанника исчезает в течение трех дней.
Оперативное вмешательство на обе доли щитовидной железы способно приводить к двустороннему парезу нерва. При этом может сформироваться паралич голосовых связок, в результате чего человек не сможет самостоятельно дышать. В подобных ситуациях может понадобиться наложение трахеостомы – искусственного отверстия на шею.
На фоне двустороннего пареза возвратного нерва больной постоянно пребывает в сидячем положении, а кожные покровы имеют бледную окраску, а пальцы рук и ног при этом холодные, помимо этого, человек может испытывать чувство страха. Попытка выполнения любой физической активности приводит лишь к ухудшению состояния. Спустя три дня голосовые связки могут занять промежуточное положение и образовать небольшую щель, далее нормализуется дыхание. Но тем не менее, во время любых движений возвращается симптоматика гипоксии.
Кашель наряду с постоянным повреждением слизистых оболочек гортани может приводить к развитию таких воспалительных заболеваний, как ларингит, трахеит и аспирационная пневмония.
Методы диагностирования заболевания
Анатомия возвратного гортанного нерва уникальна. Точно установить повреждение удастся лишь после консультации у врача-отоларинголога. Кроме того, понадобится осмотр у таких специалистов, как невропатолог, нейрохирург, пульмонолог, торакальный хирург и эндокринолог. Диагностические обследования на фоне пареза гортани выполняются следующие:
- Проведение осмотра гортани пациента, а также сбор анамнеза.
- Выполнение компьютерной томографии.
- Проведение рентгена гортани в прямой и в боковой проекции.
- В рамках проведения ларингоскопии голосовые связки пребывают в срединном положении. Во время разговора увеличение голосовой щели не происходит.
- Проведение фонетографии.
- Выполнение электромиографии мышц гортани.
- Проведение биохимического исследования крови.
В рамках дополнительных приемов по диагностике может понадобиться выполнение компьютерной томографии и УЗИ. Не лишним для пациента будет пройти рентгенографию головного мозга, органов дыхательной системы, щитовидной железы, сердца и пищевода.
Дифференциация пареза от прочих заболеваний
Крайне важно суметь дифференцировать парез гортанного нерва от прочих болезней, которые также вызывают нарушение дыхания. К ним относятся:
- Ларингоспазмы.
- Закупоривание сосудов.
- Появление инсульта.
- Развитие множественной системной атрофии.
- Приступы бронхиальной астмы.
- Развитие инфаркта миокарда.
На фоне двустороннего пареза, а также при тяжелых состояниях у пациентов и приступах удушья, прежде всего, оказывается неотложная помощь, после чего проводится диагностика и подбирается необходимая методика терапии.
Классификация симптомов при данном недуге
На основе результатов диагностических мероприятий, а кроме того, осмотра пациентов всю симптоматику повреждения возвратного нерва делят на следующие состояния:
- Развитие одностороннего паралича левого возвратного нерва проявляется в виде выраженной осиплости голоса, сухого кашля, одышки при разговоре и после физических нагрузок. Кроме того, при этом больной не может долго разговаривать, а непосредственно во время еды может поперхнуться, ощущая присутствие инородного предмета в гортани.
- Двусторонний парез сопровождается затрудненным дыханием и приступами гипоксии.
- Состояние, которое имитирует парез, формируется на фоне одностороннего повреждения нерва гортани. При этом на противоположной стороне может наблюдаться рефлекторный спазм голосовой складки. Пациенту трудно дышать, ему не удается откашляться, а во время еды он давится пищей.
Рефлекторные спазмы могут развиваться из-за дефицита кальция в крови, подобное состояние часто встречают у людей, которые страдают заболеваниями щитовидной железы.
Каким будет лечение возвратно-гортанного нерва?

Методы лечения патологии
Парез гортанного нерва не считается отдельной болезнью, поэтому ее лечение начинают, прежде всего, с устранения основных причин, которые вызывают данную патологию. В результате разрастания раковых опухолей больному требуется хирургическое удаление таких новообразований. А увеличенная щитовидка подлежит обязательной резекции.
Неотложная помощь требуется пациентам при наличии двустороннего пареза, в противном случае может произойти асфиксия. В подобных ситуациях для больного выполняют трахеостомию. Такую операцию осуществляют под местным либо общим наркозом. При этом в трахею вводится специальная канюля и трубка, которую фиксируют с помощью крючка Шассиньяка.
Медикаментозная терапия
Рефлексолечение проводят посредством воздействия на чувствительные точки, которые расположены на поверхности кожи. Такая терапия восстанавливает работу нервной системы, ускоряя регенерацию поврежденной ткани. Голосовая и вокальная функция нормализуется за счет специальных занятий с врачом-фониатром.
На фоне длительного нарушения голосовых функций может происходить атрофия наряду с патологией функционирования мышц гортани. Кроме того, может образоваться фиброз перстнечерпаловидного сустава, что будет препятствовать восстановлению речи.
Проведение хирургической ларингопластики
При неэффективности консервативного лечения, а также на фоне двустороннего пареза возвратного нерва пациентам назначают реконструктивную операцию для восстановления дыхательных функций. Хирургическое вмешательство не рекомендуется в пожилом возрасте, а кроме того, при наличии злокачественных опухолей щитовидной железы или тяжелых системных патологий.
Читайте также:


