Поясничный остеохондроз при эндопротезировании
Остеохондроз поясничного отдела позвоночника достаточно распространенное заболевание, встречающееся как у мужчин, занятых тяжелым физическим трудом, так и у женщин, сидящих за столом или за компьютером.
Первый из признаков поясничного остеохондроза - боль в области поясницы, крестца, нижних конечностей. Вне периода обострения боль ноющая, тупая. Она усиливается при движениях в позвоночнике, при длительном вынужденном положении туловища. После отдыха в положении лежа боль уменьшается и стихает. Если пациент поднимает тяжесть, иногда просто после неловкого движения, переохлаждения, стрессовой ситуации боли обостряются, становятся сильными.
В области поясницы возникает мышечное напряжение. Организм пытается с помощью напряжения мышц удержать пораженный сегмент позвоночника в неподвижном состоянии. Иногда в области поясницы возникает искривление позвоночника (сколиоз). Это тоже следствие напряжения мышц. Движения в поясничном отделе позвоночника резко ограничиваются. Иногда больной не может сидеть из-за боли, поворачиваться в постели.
При обострении заболевания пациент сохраняет вынужденную позу, которая уменьшает боль. При сдавлении нервных корешков в поясничной области грыжами межпозвонковых дисков, или костными разрастаниями у пациента возникают неврологические нарушения. При сдавлении четвертого поясничного корешка исчезает коленный рефлекс. При сдавлении пятого поясничного корешка нарушается иннервация мышцы - длинного сгибателя большого пальца стопы, и сгибание пальца ослабляется, при сдавлении первого крестцового корешка исчезает рефлекс с ахиллова сухожилия.
В зависимости от пораженного нервного корешка обнаруживаются снижение чувствительности тех областях кожи, которые иннервирует этот корешок. Очень часто возникают нарушения со стороны вегетативной нервной системы. Появляется сухость кожи больной конечности, шелушение. Кожа может быть синюшного оттенка. При осмотре обнаруживают сколиоз в поясничной области или уменьшение поясничного лордоза (изгиба позвоночника в поясничной области дугой назад), напряжение мышц в поясничной области в виде валика, болезненности при надавливании на остистые отростки пораженных позвонков. Если надавить на голову или плечи пациента, боль возникает в области поясничного отдела позвоночника.
Диагностика поясничного остеохондроза
Для уточнения диагноза проводят рентгеновские снимки поясничного отдела позвоночника в двух проекциях. На снимках обнаруживают уплотнения краевых костных пластинок позвонков, костные разрастания (спондилез), признаки артроза межпозвонковых суставов (спондилоартроз), снижение высоты межпозвонковых дисков. Грыжи диска не рентгенограмме не видны, поскольку это мягкая ткань и она прозрачна для рентгеновского излучения. Для визуализации грыжи диска, уточнения ее размеров местонахождения производятся компьютерная и магниторезонансная томография.
Лечение поясничного остеохондроза
При обострении болей в поясничной области назначается постельный режим в течение 2-3 дней. Для уменьшения боли назначаются обезболивающие и нестероидные противовоспалительные препараты (диклофенак, вольтарен, окситен, ксефокам, нимесулид и др.), мочегонные (фуросемид), венотоники (эуфиллин, троксевазин, анавенол), витамины группы В, никотиновая кислота, трентал. Затем может быть назначена ходьба с помощью костылей для разгрузки позвоночника, вытяжение грузами сухое и подводное. Проводятся паравертебральные новокаиновые блокады и блокады с глюкокортикоидами длительного действия.
Назначается физиотерапевтическое лечение (ультрафиолетовое облучение, диадинамические и синусоидальные токи, электрофорез лекарственных веществ, лазеротерапия). Обязательно назначается лечебная физкультура. Существуют различные упражнения, некоторые из них предназначены для стадии обострения, но в основном лечебная физкультура применяется после стихания острого болевого синдрома.
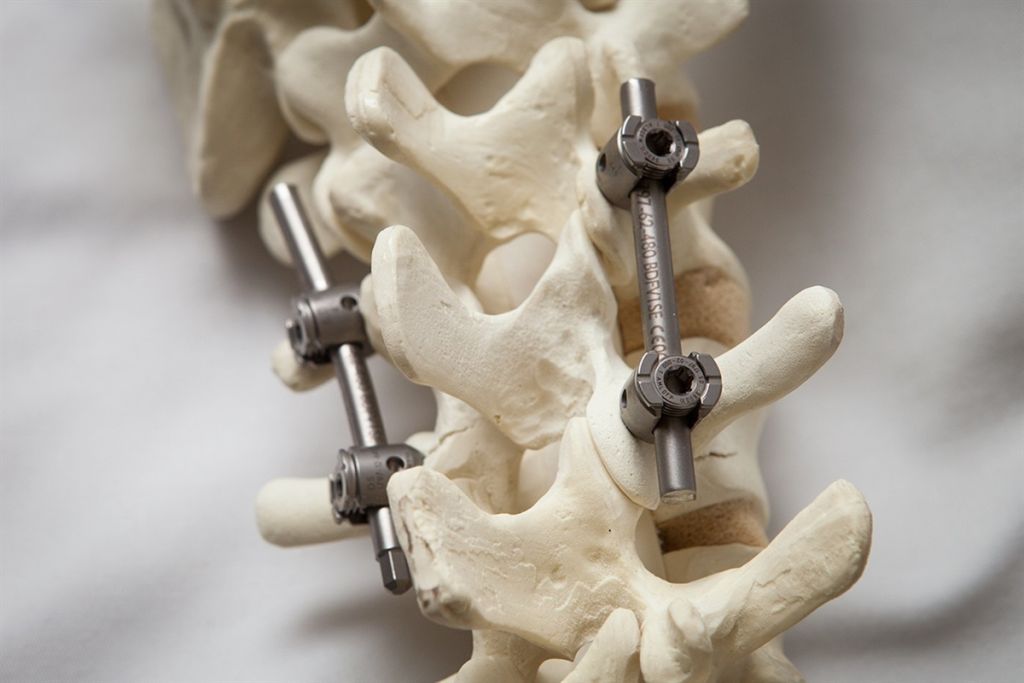
Хороший эффект дает санаторно-курортное лечение (радоновые, сероводородные, йодобромные ванны в условиях климатических курортов). Оперативное лечение применяется, если у пациента не удается купировать боль консервативными методами в течение длительного времени, при развитии нарушений мочеиспускания и дефекации, при парезах мышц нижних конечностей. Грыжу диска удаляют, позвоночный сегмент укрепляют.
Замена межпозвоночного диска – микрохирургическая методика вживления имплантата диска после тотального удаления диска. Подобная операция по замене позволяет надежно стабилизировать пораженный сегмент, вернуть ему утраченные функции опороспособности. Протезирование восстанавливает подвижность и амортизацию на дискэктомированном уровне, приближенные к нормальным значениям. Благодаря внедрению между двумя позвонковыми телами специального замещающего устройства пациент избавляется от компрессии нервных корешков, отступают болевой синдром и неврологические расстройства, существенно улучшается работоспособность проблемной части хребта. Осложнения бывают в единичных случаях, риски неблагополучного исхода составляют 1%-2%.
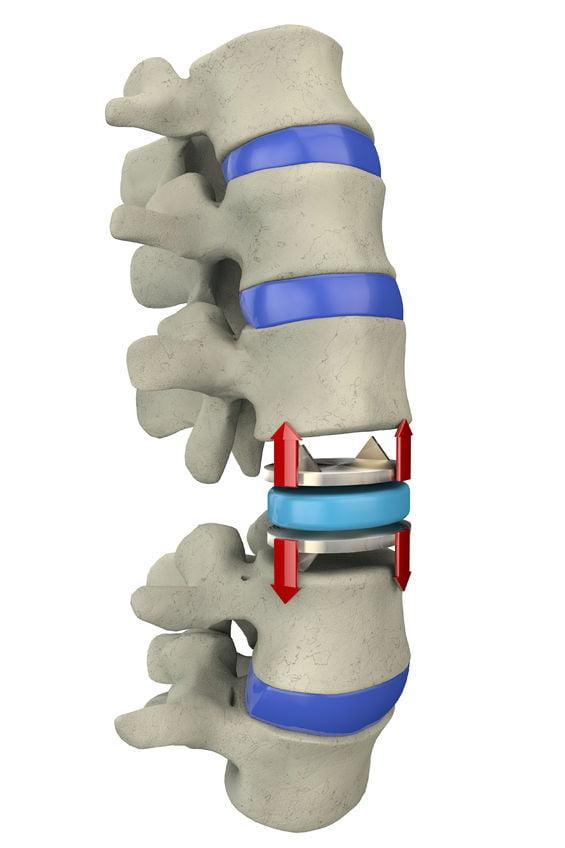
Искусственные диски, допускающие движение позвонков и амортизацию, стали применять сравнительно недавно, но уже обрели высокую популярность. Их установку стало возможным осуществлять с 2004 года после одобрения методологического подхода соответствующими медицинскими инстанциями. За время использования в нейрохирургии позвоночника функциональных межтеловых протезов отзывы специалистов сводятся к тому, что это – наилучшая альтернатива традиционному спондилодезу. Объясним почему.
Костное слияние с жесткой стабилизацией имеет слишком высокие предпосылки к возникновению дегенеративных болезней смежного уровня. После внесения таких серьезных перемен в позвоночную систему неизбежно происходит перестройка биомеханики. Страдают чаще соседствующие нижние или вышележащие сегменты. Так как заблокированная костным блоком область неподвижна, возникает компенсаторная реакция: увеличивается нагрузка на прилежащие позвонки и суставы, усиливается их подвижность, возрастает давление в соседних межпозвонковых дисках. Это провоцирует деструктивные процессы в ближних костно-хрящевых структурах.


М6 spine implants
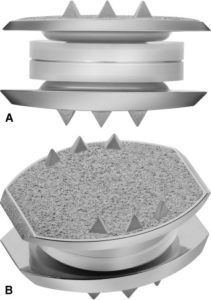

Наиболее полно механику и рессорные функции восстанавливают изделия, в конструкции которых между металлическими замыкательными пластинами имеются имитаторы пульпозного ядра и фиброзного кольца, сделанные из эластичного полимерного материала. Таковыми являются Bryan, М6. Они обеспечивают с контролируемой амплитудой и смягчением осевой нагрузки все 6 плоскостей движения, в том числе сжатие и растяжение, как у естественного диска.
Несколько меньшими возможностями обладают модели, которые предполагают допустимый поворот тел позвонков вокруг одной оси и амортизирующие свойства. Они обычно состоят из двух пластин, между которыми прочно зафиксирована упругая пружина. У приспособлений все детали произведены из металла.
Искусственные межпозвоночные диски разработаны с учетом физиологических особенностей и биомеханики позвоночно-двигательных элементов. Поэтому хорошо приживаются, очень редко вызывают негативные реакции, не ощущаются в позвоночнике, корректно и мягко функционируют. Выполнены они из высокотехнологичных материалов с наивысшей степенью биосовместимости и износостойкости – титана или титанового сплава, полиуретана высокой плотности, полиэтилена ультравысокой молярной массы.
Замена (протезирование) диска поясничного отдела
Замена диска поясничного отдела осуществляется по показаниям. В первую очередь дегенерации межпозвоночного фиброзно-хрящевого элемента. Если консервативная терапия не дает удовлетворительных результатов на протяжении максимум 6 месяцев, пациент испытывает хронические боли, рекомендуется операция по установке имплантата. О пройденном протезировании, как указывают отзывы, пациенты по большей мере не жалеют. Новый диск им помог вернуться на здоровый уровень качества жизни. Примерно 2-3 часа – это то время, сколько длится замена межпозвоночного L-сегмента искусственным аналогом.
На данный вид медпомощи слишком высокая цена (см. выше), что объясняется применением имплантов, расходных материалов к ним и трудоемкостью хирургических манипуляций. Чтобы сократить денежные расходы, как вариант, можно попробовать поискать клинику, оказывающую услугу по полису ОМС. Тогда вам нужно будет оплатить только стоимость комплекта для протезирования и медикаментозное пособие. Однако придется еще подождать своей очереди, пока вас пригласят на лечение, на что уходит от 3 месяцев до 1 года.
Во вмешательстве будет отказано, если выявлены следующие проблемы на интересующем уровне:
- остеопоротическое поражение костной ткани;
- выраженная нестабильность тел позвонков;
- остеоартрит дугоотростчатых сочленений;
- новообразования различной этиологии;
- инфекционные и воспалительные процессы;
- сильный стеноз позвоночного канала;
- повреждения связочного аппарата.
При отсутствии в ходе предоперационного обследования всех противопоказаний начинают подготовку пациента и тщательное операционное планирование.
Сегодня в эндопротезировании абсолютно всех отделов опорно-двигательного аппарата ведущую ступень лидерства занимает Чехия. Нейрохирурги этой страны владеют всеми передовыми ортопедическими технологиями. В Чехии всегда предоставляется полная послеоперационная реабилитация – очередной плюс. Цены здесь на высококачественную лечебную программу по данному профилю, включающую замену и реабилитацию, в 2 раза ниже, чем в других европейских государствах.
Оперативное вмешательство начинается с процедуры обезболивания, которая предполагает эндотрахеальный наркоз (общий). Доступ выполняется со стороны спины или брюшной стенки. Процесс всех манипуляций постоянно контролируется при помощи интраоперационного микроскопа и рентгенографического оборудования.
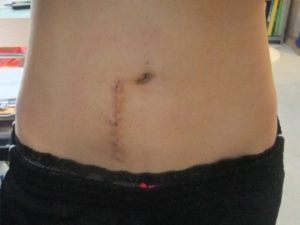
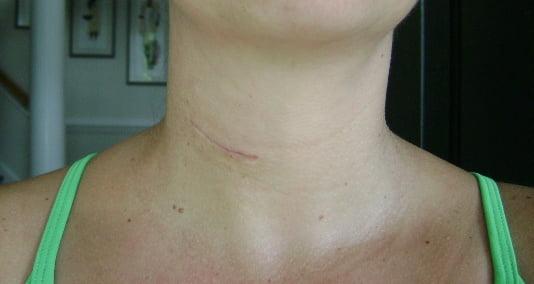
Шрам после описанного вида операции.
На следующий день после операции человек сможет вставать, двигаться, ходить, а приблизительно на 5-ые сутки покинуть лечебное заведение с рекомендациями по дальнейшему восстановлению. Через 3 месяца поверхности пластин вместе с поверхностями костных тел прочно срастаются. По окончании послеоперационной реабилитации каких-либо жестких требований по ограничению физической активности нет.
Замена (протезирование) диска шейного отдела
Натуральные сегменты верхнего отдела имеют самые мелкие формы и отличаются большей мобильностью, так природа устроила наш позвоночник для его гармоничной работы. Поэтому у шейного диска-аналога размеры меньше, а потенциал подвижности выше, чем у поясничного. На шейном отделе замена межпозвоночного компонента выполняется через переднешейный доступ. Показания, противопоказания, анестезиологическое обеспечение, интраоперационный контроль аналогичны протезированию люмбальных структур. Опишем главные технические моменты хирургической процедуры по вживлению цервикальных эндопротезов.
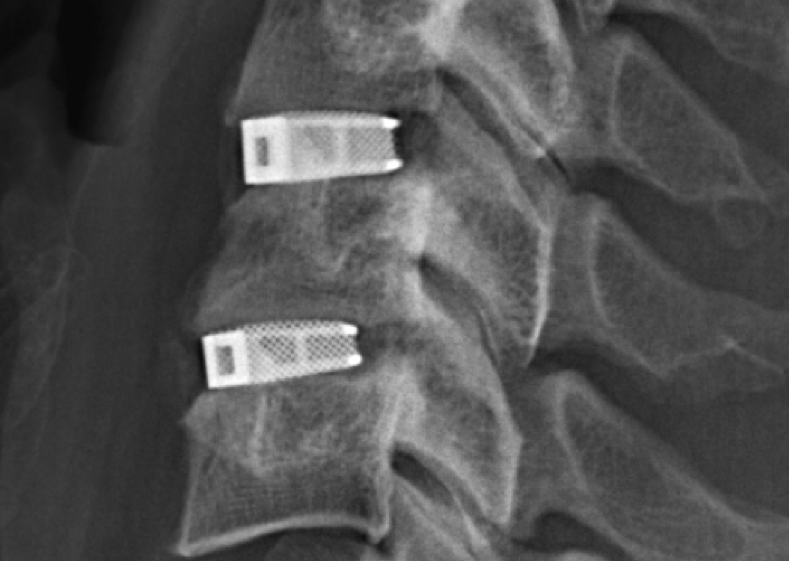
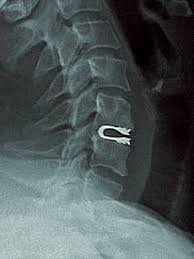
Рентген после операции.
- Хирург аккуратно рассекает по вертикали мягкие ткани с передней стороны шеи. Длина разреза – 3,5-5 см.
- Важные образования шеи очень бережно сдвигаются в сторону. Напоминаем, что все действия врач совершает, используя мощное оптическое и рентгенологическое оборудование, а именно, микроскоп с многократным увеличением (до 50 раз) и аппарат томографии.
- Подход к позвонкам и диску освобожден, рана зафиксирована микрохирургическим расширителем. Теперь проводится полное извлечение по способу микродискэктомии проблемного С-диска.
- После выполненной тотальной эктомии диска кости позвонков проходят подготовку для установки имплант-системы.
- В освобожденное от хрящевой ткани место на подготовленные грани позвонков крепится имплантат. Имплантированное изделие проверяется на качество фиксации, функциональность.
- На завершающем этапе рану закрывают при помощи хирургических нитей, применяя подкожную технологию наложения шва. Когда рана заживет, след от операции будет едва заметным.
Активизировать пациента положено в ближайшее время – через несколько часов в этот же день или на следующие сутки. Так как манипуляции проводились в районе шеи, необходимо будет соблюдать особенную диету, в первые сутки пациент только пьет, затем включают пюреобразные негустые блюда.
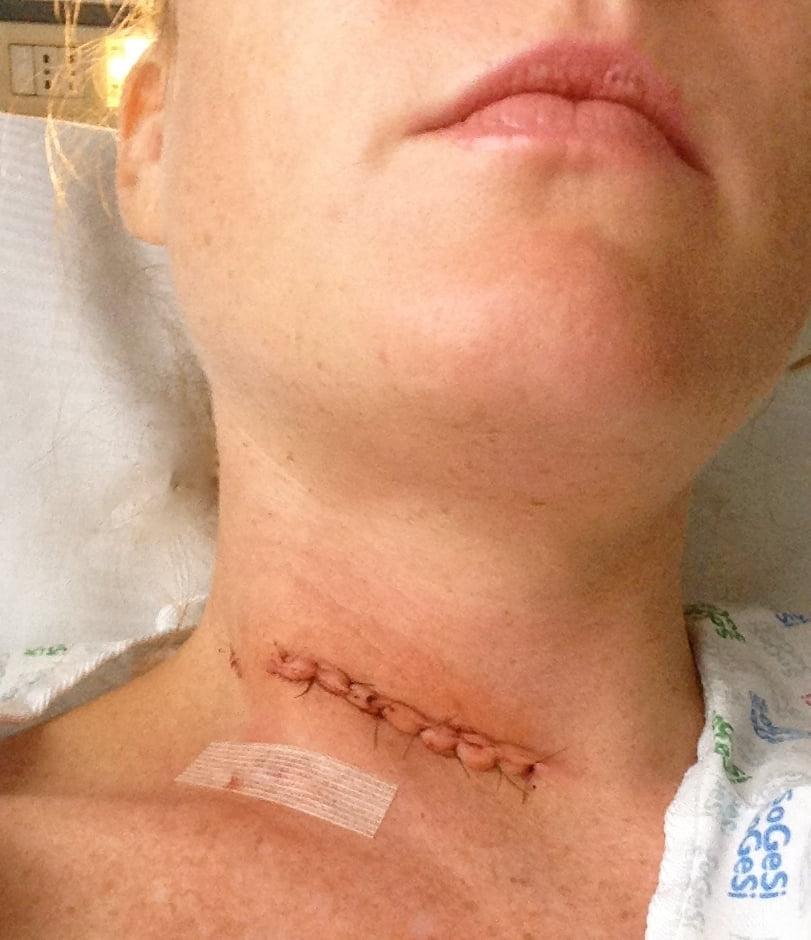
Сразу после операции.
Отзывы об операции
А что говорят, собственно, люди, которым довелось пройти через протезирование межпозвонкового диска? Как им живется со встроенным в позвоночник замещающим диск механизмом? На основании изученных отзывов, можно сделать вывод, что большинство прооперированных почувствовало почти сразу заметное облегчение болевого синдрома, который наблюдался в дооперационный период.
Боль уходит очень быстро, уже в ранний период многие отказываются от обезболивающих препаратов, будучи еще в стационаре. Но вот если ранее были проблемы с чувствительностью конечностей, подобные расстройства проходят подольше, у некоторых до полугода. На первых порах после хирургии, произведенной в области шеи, могут появиться временные проблемы с глотанием. После операции на шейном отделе – ощущение инородного тела в горле. Данные расстройства проходят, если они, конечно, не вызваны интраоперационной травмой нервно-сосудистых образований.
6 месяцев после операции.
Для шеи или поясницы практически всем прописываются полужесткие ортопедические приспособления – воротник, корсет, бандаж. Носят их в среднем 14 суток, через 2 недели зачастую специалисты отменяют использование поддерживающих фиксаторов в ночное время. По истечении 21-30 суток корсет обычно отменяют совсем.
Выписывают обычно через 4 суток, текущие минимум 3 месяца – строжайший период, где вы обязаны четко следовать врачебным рекомендациям, ежедневно делать ЛФК, проходить физиотерапию, массаж, не допускать резких и быстрых движений в позвоночнике. Даже если вы через 1 месяц будет считать себя на 100% здоровым и в полной физической боеготовности человеком, что вполне реализуемо, не форсируйте события! Учтите, самая распространенная ошибка среди пациентов, не сулящая ничего хорошего, – возвращаться раньше срока в спорт или даже элементарно возобновлять долгожданные пробежки.
Искусственный диск должен окончательно адаптироваться, а на это уходит от 3 до 5 месяцев, у каждого по-разному. Недопустимо ранняя отмена щадящего физического режима может привести к невозможности нормальной остеоинтеграции, к расшатыванию, миграции, нарушению целостности внедренной системы. А это уже является абсолютным показанием для выполнения ревизионной операции. Поэтому всему свое время, слушайте доктора и не отступайтесь ни на шаг от назначенной им восстановительной программы. Тогда будете с лихвой вознаграждены продолжительной и исправной службой имплантата, безболезненной свободой движения на долгие годы.
Это Сослан Рамонов, олимпийский чемпион по вольной борьбе 2016 года, чемпион мира и т.д. Спортсмену была проведена операция на шейном отделе и он продолжает спортивную карьеру.
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Клиники и центры
- Сотрудничество
- Контакты
Разделы медицины

Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
Остеохондроз - поясничный
Особенность этого заболевания – возраст пациентов от 30 до 50 лет.
Боли в спине в целом, наверное, наиболее, часто встречающаяся жалоба. Трудно найти человека, которому хотя бы раз в жизни не болела спина.
Поясничный остеохондроз встречается чрезвычайно часто, как у мужчин, занятых тяжелым физическим трудом, так и у женщин, сидящих за столом или за компьютером. Прежде всего, пациентов беспокоят боли в области поясницы, крестца, нижних конечностей.
Боль в пояснице называется люмбалгия, боль в пояснице и конечностях – люмбоишиалгия, боль только в конечностях – ишиалгия.
Вне периода обострения боль ноющая, тупая. Она усиливается при движениях в позвоночнике, при длительном вынужденном положении туловища. После отдыха в положении лежа боль уменьшается и стихает. Если пациент поднимает тяжесть, иногда просто после неловкого движения, переохлаждения, стрессовой ситуации боли обостряются, становятся сильными.
В области поясницы возникает мышечное напряжение. Организм пытается с помощью напряжения мышц удержать пораженный сегмент позвоночника в неподвижном состоянии. Иногда в области поясницы возникает искривление позвоночника (сколиоз). Это тоже следствие напряжения мышц. Движения в поясничном отделе позвоночника резко ограничиваются. Иногда больной не может сидеть из-за боли, поворачиваться в постели.
При обострении заболевания пациент сохраняет вынужденную позу, которая уменьшает боль.
При сдавлении нервных корешков в поясничной области грыжами межпозвонковыхдисков, или костными разрастаниями у пациента возникают неврологические нарушения.
При сдавлении четвертого поясничного корешка исчезает коленный рефлекс.
При сдавлении пятого поясничного корешка нарушается иннервация мышцы - длинногосгибателя большого пальца стопы, и сгибание пальца ослабляется.
При сдавлении первого крестцового корешка исчезает рефлекс с ахиллова сухожилия.
В зависимости от пораженного нервного корешка обнаруживаются снижение чувствительности тех областях кожи, которые иннервирует этот корешок. Очень частовозникают нарушения со стороны вегетативной нервной системы.
Появляется сухость кожи больной конечности, шелушение. Кожа может быть синюшного оттенка.
При осмотре обнаруживают сколиоз в поясничной области или уменьшение поясничного лордоза (изгиба позвоночника в поясничной области дугой назад), напряжение мышц в поясничной области в виде валика, болезненности при надавливании на остистые отростки пораженных позвонков. Если надавить на голову или плечи пациента, боль возникает в области поясничного отдела позвоночника.
Для уточнения диагноза проводят рентгеновские снимки поясничного отдела позвоночника в двух проекциях.
На снимках обнаруживают уплотнения краевых костных пластинок позвонков, костные разрастания (спондилез), признаки артроза межпозвонковых суставов (спондилоартроз), снижение высоты межпозвонковых дисков.
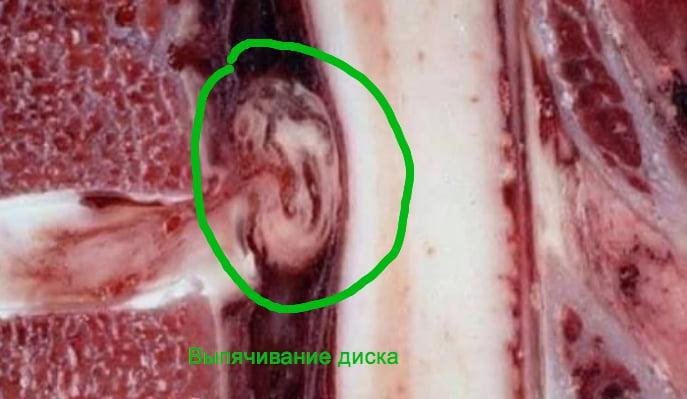
Грыжи диска не рентгенограмме не видны, поскольку это мягкая ткань и она прозрачна для рентгеновского излучения. Для визуализации грыжи диска, уточнения ее размеровместонахождения производятся компьютерная и магниторезонансная томография.
Лечение поясничного остеохондроза
При обострении болей в поясничной области назначается постельный режим в течение 2-3 дней.
Для уменьшения боли назначаются обезболивающие и нестероидные противовоспалительные препараты (диклофенак, вольтарен, окситен, ксефокам, нимесулид и др.), мочегонные (фуросемид), венотоники (эуфиллин, троксевазин, анавенол), витамины группы В, никотиновая кислота, трентал.
Затем может быть назначена ходьба с помощью костылей для разгрузки позвоночника, вытяжение грузами сухое и подводное.
Проводятся паравертебральные новокаиновые блокады и блокады с глюкокортикоидами длительного действия.
Назначается физиотерапевтическое лечение (ультрафиолетовое облучение, диадинамические и синусоидальные токи, электрофорез лекарственных веществ, лазеротерапия). Обязательно назначается лечебная физкультура. Существуют различные упражнения, некоторые из них предназначены для стадии обострения, но в основномлечебная физкультура применяется после стихания острого болевого синдрома.
Хороший эффект дает санаторно-курортное лечение (радоновые, сероводородные, йодобромные ванны в условиях климатических курортов).
Оперативное лечение применяется, если у пациента не удается купировать боль консервативными методами в течение длительного времени, при развитии нарушений мочеиспускания и дефекации, при парезах мышц нижних конечностей. Грыжу диска удаляют, позвоночный сегмент укрепляют.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам

Что такое остеохондроз?
Остеохондроз — это дегенеративно-дистрофические изменения в позвоночнике. Зачастую эти изменения являются прямым следствием возрастного изнашивания. Остеохондроз может затрагивать один или несколько отделов позвоночника. Выделяют остеохондроз шейного (шейный остеохондроз), грудного (грудной остеохондроз) и поясничного (поясничный остеохондроз) отделов позвоночника.
Симптомы остеохондроза
- боль, которая отдаёт в плечо, руку, кисть или пальцы кисти;
- утренняя скованность в шее или плече или ограниченный диапазон движений после вставания с кровати;
- болезненность в шее или плече, онемение;
- слабость или покалывания в шее, плече, руке, кисти, пальцах кисти;
- головная боль;
- потеря равновесия и головокружение;
- трудности при глотании (встречается редко, но может возникнуть при сдавлении спинного мозга).
- утренняя скованность в пояснице после вставания с кровати;
- боль, которая утихает во время отдыха или после упражнений;
- болезненность в поясничной области или онемение;
- ишиас (умеренная или сильная боль в ноге);
- слабость, онемение или покалывания в пояснице, ноге или стопе;
- трудности при ходьбе;
- проблемы с тазовыми функциями, мочеиспусканием или дефекацией. Встречается редко как один из симптомов синдрома конского хвоста.
Причины остеохондроза
Причины остеохондроза различны. Факторы риска появления остеохондроза включают:
- старение: как часть естественного, обусловленного возрастом, дегенеративного процесса;
- образ жизни. Стресс и эмоциональное напряжение, неправильная осанка, долгое пребывание в сидячем положении или в положении стоя, тяжёлая физическая работа, подъём тяжестей или резкие движения, скручивающие движения, неудобные позы — всё это может привести к появлению боли в шейном или поясничном отделах позвоночника или даже травмировать их;
- травмы и несчастные случаи: повреждение мышц, связок или мягких тканей может привести к боли в шейном или поясничном отделах позвоночника. Падение или автокатастрофа также являются частыми причинами перелома костей позвоночника;
- ожирение: при ожирении нагрузка на позвоночник значительно возрастает.
Что происходит при остеохондрозе?
Позвоночник человека состоит из 33 костей (позвонков), между которыми располагаются межпозвонковые диски. Эти позвонки условно делятся на отделы: шея (шейный отдел), срединная часть позвоночника (грудной отдел) и поясница (поясничный отдел). В самом низу расположены крестцовый и копчиковый отделы позвоночника, которые представляют собой сплавленную кость. Между соединёнными позвонками этих двух отделов нет межпозвонковых дисков. Последний межпозвонквый диск располагается между последним позвонком поясничного отдела и первым позвонком крестца. Между остальными парами позвонков находятся межпозвонковые диски. Эти диски защищают кости, поглощая шок от ежедневных действий — ходьбы, поднятия тяжестей, поворотов. Каждый диск состоит из двух частей: расположенной внутри мягкой гелеобразной субстанции (пульпозного ядра) и твёрдой внешней оболочки (фиброзного кольца). Дугоотростчатые (фасеточные) суставы находятся на задней стороне позвонка. Эти суставы (как и все суставы нашего тела) помогают движению и очень важны для обеспечения гибкости. Эти позвоночные суставы покрыты хрящом. При эрозии хряща, которая возникает с возрастом, кости начинают тереться друг о друга, что вызывает сильную боль.
Когда необходимо хирургическое вмешательство?
Хорошая новость для людей с остеохондрозом заключается в том, что он редко требует оперативного вмешательства. Консервативное лечение успешно снимает боль. При остеохондрозе почти во всех случаях назначают курс консервативного лечения.
Тем не менее, хирургия может потребоваться, если:
- у Вас наблюдается дисфункция мочевого пузыря или кишечника. Это встречается редко, но может возникнуть при сдавлении спинного мозга;
- у Вас имеется стеноз (сужение) позвоночного канала, и Ваш врач полагает, что хирургия — лучший способ помочь Вам;
- Вы испытывается другие неврологические проблемы, такие как сильная слабость в руке или ноге, онемение или покалывания;
- Ваш позвоночник нестабилен. Остеохондроз поражает части Вашего позвоночника, особенно дугоотростчатые суставы (суставы, которые помогают контролировать движения позвоночника), вследствие чего Ваш позвоночник может стать нестабильным. Нестабильность позвоночника повышает риск развития неврологических проблем.
Как снять боль при остеохондрозе?
Для начала Вам необходимо посетить консультацию врача-невролога. На консультации врач составит историю Вашей болезни и проведёт общий и неврологический осмотр. Для диагностики причины боли в спине Вас могут направить на одно или несколько диагностических исследований. Обычно эти исследования включают:
После обследования и постановки диагноза Вам будет назначен курс лечебных процедур.
Лечебные процедуры при остеохондрозе включают:
- массаж
- прикладывание тепла или холода
- местное применение мазей
- вытяжение позвоночника
- упражнения на выносливость
- упражнения на укрепление мышц спины
- упражнения на брюшные мышцы (устойчивость)
Пассивные методы лечения:
- глубокий массаж тканей: глубокий массаж тканей снижает мышечное напряжение и облегчает спазм, которые развиваются, чтобы уменьшить подвижность болезненной зоны;
- терапия теплом и холодом: каждый из этих видов терапии имеет собственные преимущества. Вы можете чередовать их, чтобы достичь лучшего результата. Это уменьшит воспаление, мышечные спазмы и боль;
- вытяжение позвоночника: уменьшает воздействие силы тяжести на позвоночник. Эффективно при лечении грыж и протрузий межпозвонковых дисков. Безнагрузочное вытяжение позвоночника не вызывает осложнений и эффективно увеличивает расстояние между позвонками, что приводит к снятию болевого синдрома и улучшению питания межпозвонковых дисков.
Активные виды лечения помогают облегчить рецидивирующую боль, но также укрепляют общее здоровье. Активные виды терапии могут включать:
- упражнения на брюшные мышцы: многие люди не понимают, насколько важна устойчивость для здоровья позвоночника. Ваши брюшные мышцы помогают мышцам спины поддерживать позвоночник. Если Ваши брюшные мышцы слабые, то на мышцы спины оказывается дополнительное давление;
- упражнения на гибкость. Гибкость — ключевая характеристика здорового позвоночника;
- укрепление мышц: сильные мышцы являются хорошей поддерживающей системой для Вашего позвоночника.
Только 5% людей нуждаются в операции для лечения проблем со спиной. Сильная боль не всегда является показанием для оперативного вмешательства. Хирургия необходима при более серьёзных состояниях, таких как сдавление спинного мозга, структурная деформация и выраженный стеноз позвоночного канала.
Также операция может назначать пациентам, которые не отвечают на консервативное лечение. Неотложная операция назначается тем, кто страдает от потери контроля над мочеиспусканием или дефекацией — одного из симптомов синдрома конского хвоста. Операции бывают двух типов:
- декомпрессия;
- позвоночная фузия.
Операции по декомпрессии включают:
- фасетэктомию: удаление части фасеточного сустава для расширения пространства;
- фораминотомия: вид операции, направленный на расширение межпозвонкового отверстия;
- ламинопластика: процедура, увеличивающая пространство для позвоночного канала;
- ламинотомия: процедура, при которой удаляется только маленький фрагмент ламины (части позвонка) для снятия давления на нервные корешки;
- микродискэктомия: процедура, при которой диск удаляется через маленький надрез при использовании микроскопа;
- ламинэктомия: процедура, направленная на лечения стеноза позвоночного канала и снижение давления на спинной мозг.
Позвоночная фузия: этот вид операции направлен на стабилизацию нестабильных сегментов. Во время фузия в позвоночник могут устанавливаться специальные крепления для увеличения стабильности.
Читайте также:




