Позвоночник и кисты яичников

Рассказываем, когда стоит идти к гинекологу и всегда ли нужна операция.
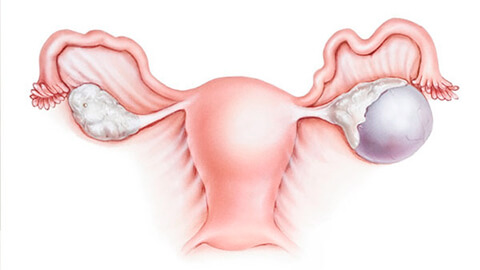
Киста яичника представляет собой своего рода пузырь, наполненный жидкостью или полужидким содержимым, который возникает в структуре яичника и увеличивает его объём в несколько раз. Это довольно распространённое заболевание, которое чаще всего встречается у женщин репродуктивного возраста, но может возникать и у пожилых дам.
Самая частая причина заболевания - это неправильная работа яичников. Иногда оно появляется из-за проблем с гормонами, эндокринной системой, воспалительных процессов в придатках, абортов, половых инфекций и эндометриоза (появление оболочки матки в нетипичных местах).
Главный признак кисты - это боль внизу живота. Она возникает либо в середине менструального цикла, либо в период месячных, либо во время или после секса. Иногда её можно почувствовать во время занятий спортом. Боль может быть тянущей, ноющей и монотонной. Заболевание иногда влияет на месячные: они могут пропасть, стать более болезненными, обильными или, наоборот, очень скудными.
Если опухоль увеличивается, она может начать давить на стенку мочевого пузыря или прямую кишку. В таком случае у девушки возникают дизурические расстройства (боль, жжение при мочеиспускании, частые позывы), поносы и запоры.
При таких осложнениях, как разрыв кисты или перекрут её ножки, девушка чувствует резкую и интенсивную боль, которую невозможно терпеть. От боли она может почувствовать головокружение и даже упасть в обморок, отмечает гинеколог. Также тревожными симптомами являются высокая температура, озноб, тошнота, рвота, учащённое сердцебиение. В таких случаях девушке нужно срочно вызывать скорую помощь: промедление может стоить ей жизни.
Однако, как подчёркивает Яровикова, на начальной стадии заболевание может никак себя не проявлять. Узнать о существовании образования можно только случайно. Например, при проведении гинекологом УЗИ по какому-либо другому поводу.
Функциональную кисту, если нет никаких осложнений, лечат консервативно - с помощью лекарств. Обычно гинеколог назначает препараты дидрогестерона, которые замедляют рост образования. Ещё врач может выписать монофазные или двухфазные оральные контрацептивы и курс витаминов групп B, А, Е, C, К.
Операцию назначают, когда препараты не помогают и опухоль увеличивается. Самый распространённый метод - лапароскопия. Во время этой операции через разрез в 0,5 - 1,5 см с помощью хирургических инструментов образование удаляют, не затрагивая здоровые ткани.
Дермоидные, муцинозные и эндометриоидные кисты лечат только с помощью операции. Также хирургическое вмешательство необходимо при планировании беременности, так как в период вынашивания ребёнка повышается риск разрыва опухоли и перекрута её ножки.
- После лапароскопии женщины восстанавливаются быстро, каких-то значимых последствий для её здоровья обычно не возникает, поэтому бояться этой операции не надо. Она технически не сложная, выполняется на потоке. С первых суток после лапароскопии женщина уже активна, в стационаре проводит до недели, - отметила Виктория Яровикова.
При развитии злокачественного процесса в яичниках лапароскопию не проводят. В таких случаях применяют полостную операцию (предполагает разрез ткани полноценных размеров) с экстренным гистологическим исследованием (изучение ткани опухоли под микроскопом).
Виктория Яровикова подчеркнула, что к лечению кист народными средствами она как гинеколог относится негативно. Это может быть опасно, поясняет она. Женщина, пытаясь справиться с заболеванием с помощью трав, упускает время, когда решить проблему на данном этапе ещё можно с помощью безопасных медицинских препаратов. Если вовремя не вмешаться, опухоль может увеличиваться в размерах, а эндометриоидная и муцинозная - перерасти в рак.
Последствия зависят от характера образования и способа лечения. Если опухоль лечили консервативным методом, последствий не бывает. Гинеколог подчёркивает, что заболевание может повториться, но это признак других проблем со здоровьем. Причиной рецидивирующих кист могут быть гормональные неполадки и эндометриоз.
Последствия удаления опухоли, если яичники были не тронуты или хирург удалил небольшую часть органа, обычно ограничиваются двумя неделями восстановления. В первый месяц после операции лучше исключить вагинальный секс, спорт и тяжёлые физические нагрузки. К тренировкам по истечению месяца стоит возвращаться постепенно, начиная с небольших нагрузок. Упражнения лучше выполнять под контролем тренера.
Если во время операции пришлось удалить яичник, это может отразиться на здоровье женщины, так как этот орган вырабатывает эстрогены и прогестерон. Пациенткам, лишившимся одного яичника в репродуктивном возрасте, назначают длительный курс оральных контрацептивов. Если у женщины удалили оба яичника, до периода естественной менопаузы (50-55 лет) она будет получать заместительную гормональную терапию, которая имитирует естественный менструальный цикл. При этом раз в полгода ей необходимо ходить на приём к гинекологу и сдавать необходимые анализы.
Разрыв кисты - опасное осложнение, которое требует срочного хирургического вмешательства. Его последствием в том числе может стать летальный исход. Серьёзность ситуации зависит от количества потерянной из-за разрыва крови. Поэтому при первых же симптомах (острая боль внизу живота, тошнота, рвота, высокая температура, потеря сознания) вызывайте скорую.
Спровоцировать разрыв может чрезмерная физическая нагрузка, жёсткие виды секса, перепады давления (перелёт в самолётах, дайвинг), нерегулярное опорожнение кишечника (запоры).
Небольшие функциональные образования могут уменьшаться или рассасываться без лечения лекарствами и операций. Такое происходит из-за изменений гормонального фона во время разных фаз менструального цикла. Это нормально и бояться такого не нужно. Например, фолликулярная киста до 4 см может исчезнуть за 1-3 цикла, а киста жёлтого тела до 5 см часто уходит и за один цикл.
Если у женщины обнаружили кисту, вагинальный секс стоит исключить до исчезновения или удаления образования, так как он может спровоцировать разрыв. Анальный секс также не рекомендуется по этой же причине (прямая кишка находится рядом с яичниками). Секс-игрушки, предназначенные для введения во влагалище, также стоит отложить до выздоровления.
Коротко о главном:
1. Киста яичника - распространённое заболевание, которое чаще всего встречается у женщин репродуктивного возраста.
2. Основными симптомами заболевания являются боль внизу живота, нарушение менструального цикла.
3. Кисту лечат как с помощью препаратов, так и оперативно. Некоторые виды образований могут рассосаться самостоятельно за 1-3 менструальных цикла.
4. Последствия заболевания могут быть разными, это зависит от характера опухоли, наличия осложнений и способа лечения. После консервативного лечения или лапароскопии (малотравматичная и органосохраняющая операция) их почти нет. Полное восстановление после операции занимает около двух недель, но женщина активна уже с первых суток.
Если у вас есть вопросы, на которые вы не можете найти ответ, задайте их нам, и мы постараемся на них ответить.

Киста яичника — доброкачественное новообразование, развивающееся непосредственно в тканях яичника или в надъяичниковом придатке. Это полая капсула, заполненная внутри жидкостью (кровью, серозной жидкостью и т.д.). Кисты яичников могут выявляться у пациенток любого возраста. В 15% случаев эти новообразования диагностируют в период климакса (в первые 5 лет). Иногда кисты яичников выявляются даже у новорожденных. И все же данная патология развивается преимущественно у женщин репродуктивного возраста. Часто такие новообразования диагностируют у женщин с нарушениями менструального цикла, хотя они могут развиться и при его нормальном течении.
Виды кист яичников
Кисты яичников бывают:
- левосторонними (возникают на левом яичнике);
- правосторонними (на правом яичнике);
- двусторонними (развиваются сразу на обоих яичниках).
Также подобные новообразования делятся на такие виды:
- однокамерные (представляют собой полость без перегородок);
- многокамерные (разделены внутри перегородками).
- Маленькие — до 2,5 см. На начальных стадиях новообразования миниатюрны и не имеют ножки.
- Большие — более 5 см. Капсула постепенно увеличивается в результате увеличения в ней количества жидкости. У нее образуется ножка (киста визуально начинает напоминать гриб).
Кисты яичников, которые похожи на опухоль лишь по внешнему виду (то есть опухолями в прямом смысле не являются) и возникают вследствие скопления жидкости внутри того или иного полостного образования, называются ретенционными. Они растут исключительно за счет растяжения стенок капсулы (которое происходит при увеличении внутри нее количества жидкости внутри). Разрастания тканей при этом не происходит.
Ретенционные кисты не имеют тенденции к озлокачествлению (перерождению в раковые опухоли) и подразделяются на следующие разновидности:
- Фолликулярные (диагностируются в 73% всех случаев ретенционных кист). Чаще всего возникают при наличии незначительных гормональных сбоев. При обычных условиях яйцеклетка созревает внутри фолликула яичника. Затем фолликул лопается, яйцеклетка выходит наружу и продвигается по маточным трубам. При наличии какого-либо сбоя разрыва фолликула не происходит. Яйцеклетка остается внутри него. Затем на месте этого фолликула развивается новообразование. Если фолликулярных кист образовалось несколько, данное патологическое состояние называют поликистозом яичников.
- Кисты желтого тела (лютеиновые). После выхода яйцеклетки на месте лопнувшего фолликула образуется желтое тело — своеобразная железа внутренней секреции, вырабатывающая женский половой гормон прогестерон. Так организм готовится к возможной беременности. Если оплодотворения не происходит, потребность в желтом теле отпадает, и оно постепенно рассасывается. Начинается менструация. В ряде случаев при ненаступлении беременности желтое тело не исчезает, и на его месте развивается киста.
- Эндометриоидные. Возникают при эндометриозе, внутри заполнены коричневой жидкостью (менструальной кровью). Эндометрий — это внутренняя слизистая оболочка матки (к нему в случае наступления беременности прикрепляется оплодотворенная яйцеклетка). На протяжении менструального цикла в нем происходят изменения. В первой половине цикла под воздействием повышенного уровня эстрогенов эндометрий растет, утолщается. В это же время в фолликуле яичника созревает яйцеклетка. В середине цикла она выходит из фолликула. Если ее оплодотворения не происходит, уровень женских гормонов в организме понижается обратно, а верхний слой эндометрия отторгается и выходит вместе с менструальной кровью. В начале следующего менструального цикла эндометрий обновляется. При нарушениях гормонального фона эндометрий начинает выходить за пределы матки и проникает в другие ткани и органы. Это патологическое состояние называют эндометриозом. Эндометриоидная киста может развиться при появлении эндометриоидной ткани на поверхности яичника. Из ткани формируется капсула, заполняющаяся во время менструации кровью. Со временем кровь густеет и приобретает коричневый цвет, поэтому эндометриоидные кисты также иногда именуют шоколадными.
- Текалютеиновые. Возникают из фолликулов при избытке в них ХГЧ (хорионического гонадотропина) при пузырном заносе (аномалии развития плодного яйца при беременности) или наличии хориокарциомы (злокачественной опухоли). Текалютеиновые кисты в большинстве случаев являются двусторонними (возникают на обоих яичниках).
- Параовариальные. Развиваются из тканей придатка яичника (пароовариума, рудиментарного органа, состоящего из множества небольших нефункционирующих протоков) из-за скопления жидкости в протоке параовариума. Располагаются такие кисты между яичником и фаллопиевой трубой. Обычно являются однокамерными.
Так как фолликулярные и лютеиновые кисты образуются из-за нарушения процесса выхода яйцеклетки из фолликула, их также называют функциональными. Они склонны к саморассасыванию в течение 1-3 менструальных циклов. Однако сами по себе они исчезают не во всех случаях, поэтому в этот период (время, когда предположительно киста должна рассосаться) пациентка должна находиться под наблюдением врача.
Если происходит кровоизлияние в полость функционального новообразования, оно трансформируется в геморрагическую кисту, заполненную кровью или кровяными сгустками. Она опасна тем, что существует высокий риск ее разрыва.
Существуют также кистомы — истинные доброкачественные опухоли, часто бывают многокамерными. Внутри они, как и ретенционные кисты, заполнены жидкостью, но в них уже происходит разрастание тканей, и они способны озлокачествляться (трансформироваться в раковые новообразования).
К кистомам относятся:
- Цистаденома (эпителиальная опухоль яичника, образуется из тканей эпидермиса). В зависимости от характера содержимого, различают серозные (гладкие кисты с серозной жидкостью), муцинозные (со слизистым содержимым) и серозно-папиллярные (с сосочковой поверхностью и серозным содержимым) кисты.
- Дермоидная киста. Относится к классу тератоидных опухолей. Причиной образования тератоидов являются нарушения эмбрионального развития. Девочка уже рождается с зачатком дермоидной кисты в ткани яичника. Однако растут такие новообразования медленно, и до определенного момента могут не выявляться ни в результате УЗИ, ни во время гинекологических осмотров. Они обычно диагностируются в подростковом возрасте (так как из-за гормонального всплеска начинают расти быстрее) или позднее. Дермоидная киста представляет собой капсулу, внутри которой находятся разные ткани организма — жир, кости, волосы, хрящи и даже зубы. Дермоидная киста образуется из экзодермы — эмбрионального зачатка.
Причины возникновения
К главным причинам развития кист яичников относят процессы, приводящие к замедлению оттока и задержке венозной крови в органах малого таза:
- гормональные нарушения;
- воспалительные заболевания органов малого таза.
Риск возникновения новообразований увеличивают:
- эндокринные патологии (например, сбои работы щитовидной железы);
- нерегулярный менструальный цикл;
- ожирение;
- прием гормональных препаратов (для контрацепции или при подготовке к ЭКО);
- хронические воспалительные заболевания мочевого пузыря и кишечника;
- курение;
- аборты;
- некоторые лекарственные препараты, назначающиеся при злокачественных опухолях молочных желез;
- врожденные аномалии развития тканей;
- слишком раннее начало менструаций (до 11 лет);
- стрессы;
- операции на органах половой системы.
Также риск развития новообразований повышается у пациенток, у которых ранее уже были диагностированы кисты.
Симптомы
В ряде случаев кисты (особенно функциональные) не проявляют себя никакими симптомами. Поэтому важно регулярно совершать профилактические визиты к гинекологу (1-2 раза в год).
Конкретные симптомы зависят от вида кисты и скорости ее роста. Болезненные ощущения наблюдаются с той стороны, с которой расположено новообразование (справа, слева или сразу с обеих). Заболевание может проявляться такими признаками, как:
- тянущие или ноющие боли (или чувство распирания внизу живота), усиливающиеся во время полового акта, физических нагрузок, мочеиспускания или месячных;
- нарушения менструального цикла (месячные отсутствуют или их период удлиняется);
- бесплодие;
- увеличение живота (если киста крупная);
- кровянистые выделения из влагалища;
- учащение мочеиспусканий, запоры (при росте кисты и, как следствие, сдавливания внутренних органов);
- уплотнение (которое можно прощупать) в брюшной полости.
К дополнительным симптомам (могут наблюдаться помимо приведенных выше) относятся:
- увеличение объема менструальных выделений;
- постоянная сильная жажда;
- резкое снижение или увеличение веса без объективных причин;
- нарушения артериального давления;
- рост волос на лице;
- повышение температуры тела (от 38 градусов и выше);
- тошнота, рвота.
Возможные осложнения
При отсутствии лечения и прогрессирующем росте кисты яичника могут развиться следующие осложнения:
- Кровоизлияние в полость кисты и последующая трансформация функционального новообразования в геморрагическое;
- Перекрут ножки кисты. При неполном перекруте (постепенном, на 90-180 градусов) происходит нарушение кровообращения, потеря подвижности кисты, образование спаек. При полном (остром) перекруте (на 360 градусов) может возникнуть некроз (отмирание тканей), ведущий к развитию перитонита (воспаления брюшины). Это опасное состояние, при котором медицинская помощь должна быть оказана незамедлительно. Полный перекрут ножки кисты проявляет себя такими симптомами, как снижение артериального давления и повышение температуры тела, тошнота и рвота, диарея или запор, резкие приступообразные боли внизу живота, отдающие в поясницу или ногу.
- Разрыв стенки кисты (может привести к развитию перитонита). Пациентка чувствует сильные односторонние боли внизу живота (в зависимости от расположения новообразования). Брюшная стенка напряжена. Может наблюдаться запор. Разрыв кисты способен произойти вследствие травм живота, физических нагрузок, полового акта, воспалительных заболеваний органов малого таза, нарушения гормонального фона, перекрута ножки кисты.
- Внутрибрюшное кровотечение (может наблюдаться при разрыве новообразования).
- Бесплодие.
Диагностика
Сначала гинеколог собирает анамнез и проводит общий и гинекологический осмотры. Затем назначаются следующие исследования:
- УЗИ органов малого таза;
- рентгенография, компьютерная томография;
- тест на беременность или анализ крови на ХГЧ (для исключения внематочной беременности);
- общие анализы крови и мочи.
Дополнительно могут понадобиться:
- анализы крови на онкомаркеры;
- лапароскопическое исследование с биопсией (в ходе которого одновременно можно осуществить лечение кисты);
- анализ крови на гормоны (для выявления причин развития кисты).
При наличии сопутствующих заболеваний (эндокринных, воспалительных патологий внутренних органов) может потребоваться помощь соответствующих специалистов: эндокринолога, гастроэнтеролога, уролога, терапевта и т.д.
Лечение
Лечение кист бывает как консервативным, так и хирургическим. При наличии функциональных новообразований может применяться выжидательная тактика, но пациентка во избежание развития осложнений находится под постоянным наблюдением врача.
Консервативная терапия подразумевает назначение гормональных препаратов. Если в течение 2-3 месяцев желаемых результатов лечения не наблюдается, проводится операция (цистэктомия), в ходе которой кисту удаляют, стараясь максимально сохранить ткани яичника.
Существует две разновидности цистэктомии:
Лазерное удаление кисты яичника — это разновидность лапароскопической операции. Ее осуществляют с помощью лазерных лучей, а не скальпеля.
В некоторых случаях (при особенно крупных размерах кисты, высоком риске развития рака, масштабных воспалительных процессах в яичнике) цистэктомия может не дать нужного результата. Тогда проводятся:
- Резекция яичника. Операция, во время которой, помимо удаления кисты, осуществляют также иссечение тканей яичника.
- Овариоэктомия. Киста удаляется вместе с яичником.
- Аднексэктомия. Производится удаление не только яичника, но и маточной трубы.
Профилактика кисты яичника
К профилактике кист и кистом яичников относятся:
- Здоровый образ жизни (правильное питание, отсутствие вредных привычек, регулярная двигательная активность).
- Применение методов контрацепции, позволяющих избежать нежелательной беременности и, как следствие, абортов.
- Нормализация веса.
- Своевременное лечение гинекологических и других воспалительных заболеваний.
При нарушении менструального цикла необходимо как можно скорее обращаться к гинекологу. Также важны регулярные профилактические осмотры — не реже 1-2 раз в год.
Боль в спине может быть спровоцированна множеством факторов. Иногда это симптомы кисты позвоночника. Мало кто задумывается, что в позвоночном столбе как и в трубчатых костях могут образоваться круглые полости с жидкостью, костные кисты. Об этом и пойдёт речь в этой статье.
Что это такое
Киста представляет собой полое образование, заполненное жидким содержимым, локализуется вблизи или непосредственно в теле позвонка. Для всех типов доброкачественных опухолей кистозного типа характерна ровная поверхность, плотная соединительнотканная капсула и прогрессирование роста. Размер варьирует от нескольких мм до 2–3 см, чем больше объем, тем сильнее неврологические симптомы.
Этиология
Киста в позвоночнике обусловлена врожденными или приобретенными причинами, которые нередко перекликаются между собой.
Причины возникновения опухоли:
- Травма в период вынашивания плода на фоне приема лекарств, алкоголя, неблагоприятной экологической обстановки.
- Генетическая предрасположенность.
- Масса тела, превышающая норму на 10% и более.
- Воспаление вследствие инфекционных, паразитарных, асептических поражений.
- Чрезмерные физические нагрузки, способствуют разрушению межпозвонкового диска, перерастяжению связок, травмированию сухожилий и мышц. Это приводит к деформации позвонков и появлению образования на кости.
- Сколиоз с деформацией и сдавливанием питающих позвоночник артериальных сосудов.
- Работа, связанная с продолжительным сидением.
- Травмы позвоночника разной степени давности.
- Дегенеративно-дистрофические патологии: остеохондроз, артроз, артрит, деформирующий остеоартроз.
- Повышенное давление жидкости спинного мозга, нарушающее полноценный отток.
Неправильная осанка в положении сидя вдвое усиливает нагрузку на поясничный и крестцовый отдел.
При ограничении двигательной активности в сочетании с нарушением обмена веществ и ожирением, повышается риск формирования кисты. Аутоиммунные заболевания способствуют разрушению суставной поверхности, смещению позвонков относительно друг друга и микротравмам.
Виды кист на позвоночнике
Доброкачественные полости классифицируются по строению и месту расположения кисты:

- периартикулярная (параартикулярная);
- арахноидальная (периневральная, Тарлова);
- аневризматическая;
- синовиальная;
- сирингомиелическая;
Все типы кист позвоночника отличается клиническими проявлениями, разделяются на истинные и ложные:
При истинной полости позвоночника — внутри капсульная поверхность выстлана эпителиальной тканью, способной продуцировать жидкое содержимое. Клетки склонны к размножению. Так увеличивается объем кисты. Ложное образование — позвоночника лишено эпителиальной выстилки. Склонно к исчезновению.

Кисты периартикулярные образуются в области фасеточных суставов, которые представляют собой сочленения концевых отростков позвонков. Соединяются посредством хрящей они малоподвижны, защищают позвоночник от чрезмерного изгибания при наклонах вперед, вбок и назад.
Дефект имеет приобретенный характер, возникает у пациентов в возрасте 30–55 лет. Ему способствуют дегенеративно-дистрофические изменения и травмы. Киста способна – выходить за пределы фасеточных суставов и отделяться. Так утрачивается связь и дальнейшая прогрессия процесса. При осмотре, над пораженной частью позвоночника можно заметить подкожное образование, которому сопутствует, умеренная болезненность и ограничение подвижности суставов. Позвоночную кисту разделяют синовиальную и ганглионарную.

Существует несколько теорий происхождения арахноидальной кисты:
- Эмбриопатия – нарушение закладки и развития нервной трубки во внутриутробном периоде.
- Воспаление в оболочках нервных корешков.
- Повреждена корневая оболочка нерва на фоне травмы. Возникает утечка ликвора (жидкость спинного мозга). В последующем на этом месте формируется ликворная киста.
Арахноидальная киста, заполненная ликвором сообщающаяся с позвоночным столбом, может увеличиваться в размере при аномальном колебании давления спинномозговой жидкости. Такое утверждение подтверждается усилением клинической симптоматики. Как правило, поражает поясничный и крестцовый отделы позвоночника. Течение бессимптомное при размере менее 15 мм. Киста Тарлова по мере роста сдавливает и прижимает корешки и нервы. (как показано на картинке с права) Появляется хроническая тупая ноющая боль.
При ущемлении нервов периневральной кистой (как ее ещё называют) – развивается слабость в нижних конечностях, ослабление неврологических рефлексов, онемение. Процесс затрагивает органы малого таза, когда больной жалуется на недержание мочи и кала. Развиваются признаки дизурии, импотенции.
Так же как и киста Тарлова относится к ряду опасных доброкачественных образований позвоночника. Развивается у детей и подростков. По статистическим данным, в 80% случаях пациенты моложе 20 лет.

Аневризмальная костная киста – по виду сходна с кавернозной полостью. Заполнена венозной кровью. Таких сосудистых пространств может быть множество. Разделяющие стенки состоят из соединительной ткани или гигантских остеокластов. В отличие от сосудистой стенки киста позвоночника не выстлана эндотелием.Локализуется в задних элементах подвижной части позвоночника и крестце, в 40% распространяется на тело позвонка. В полости кисты – свежая кровь, в позднем периоде – бурая жидкость. Имеются следы гемосидерина(тёмно-жёлтый пигмент) и кровяные сгустки. Опасность заболевания заключается в высокой вероятности перелома видоизмененного позвонка. Как правило этому предшествует травма позвоночника.

Относится к подвиду периартикулярной кисты. Полость выстлана синовиальной оболочкой ввиду формирования из оболочек суставов. Отмечается неактивный рост содержимого: – синовия. Образуются во всех отделах позвоночника, однако чаще всего встречаются в шейном и поясничном отделе, это – обусловлено большей статической и динамической нагрузкой на эти участки позвоночника, неправильной позой при сидении и прочими факторами. Синовиальное образование нередко достигает больших размеров на позвоночнике, приносит колоссальный дискомфорт и боль.
Сирингомиелия с древнегреческого языка дословно переводится как трубчатая полость в спинном мозге. Может быть врожденной и приобретенной.
Провоцирующие факторы:
- Болезни основания черепа (базальный арахноидит, кисты и опухоли).
- Травма. Симптомы могут проявиться спустя 1–3 года, когда пациент считает себя здоровым.
- Спинальные арахноидиты и арахнопатии.
- Доброкачественные и злокачественные опухоли спинного мозга.
- Компрессии неопухолевого генеза: грыжа диска, демиелинизация при рассеянном склерозе.
- Туберкулез.
- Спинальная анестезия.
При МРТ-исследовании и аутопсии(вскрытии) выявляется значительное расширение участка спинномозгового вещества. Увеличение может быть настолько выражено, что разрушает кости позвоночника. Идиопатическая (неуточненная) сирингомиелия образована ослабленным кровоснабжением. Где формируется участок ишемии, из-за натяжения в сакральном канале терминальной нити спинного мозга.

Сопровождается напряжением шейных мышц, скованность движений на протяжении всего дня. Массирующие движения, согревающие мази не эффективны. Облегчение приносит – принятие определенной позы с выпрямленной шеей. Боль разной интенсивности, чаще ноющая и тянущая. Прострелы и жгучая болезненность при компрессии нервного пучка. Иррадиирует в плечевой сустав, верхнюю конечность. Бывает односторонняя и двухсторонняя. Может наблюдаться вынужденная фиксация верхней половины туловища во избежание дополнительных движений.
По мере прогрессирования заболевания – возникает нарушение чувствительности, онемение частичное или полное, чувство ползания мурашек, изменение цвета кожных покровов (бледность). Больные жалуются на регулярную головную боль, головокружение, синкопальное состояние – (кратковременная потеря сознания не более 1 минуты). Артериальное давление трудно корригируется, склонно к повышению.
При кисте верхней части поясничного отдела позвоночника наблюдаются изменения со стороны работы толстой кишки и брюшной полости в целом. Больные жалуются на задержку стула (констипация) или диарею, спастическая боль как при колите, появление грыжевого выпячивания. Так же могут быть признаки воспаления аппендикулярного отростка и как следствие – хирургическое вмешательство. Изменение в работе мочевого пузыря с застоем мочи, неполным опорожнением и дизурическими признаками. Мужчины жалуются на снижение потенции.
Сакральное образование в области поясницы и крестца — провоцирует тянущие и стреляющие боли. Иррадиирует в малый таз, конечности и даже стопу. При сакральной кисте появляется синдром ущемления конского хвоста:
Кисты грудного отдела трудно диагностируются, зачастую имитируют заболевания органов грудной клетки и брюшной полости. Тесная связь в эпигастральными и внутригрудными органами посредством нервных ганглиев дает ложную симптоматику. Пациенты могут длительное время обследоваться и лечиться по поводу другого заболевания.
Симптоматика образования в позвоночнике на разных уровнях ![]()
- Th1-Th3 – боль, онемение, неприятные ощущения в руках (ладонь, запястье, предплечье), перебои в работе сердца, давящие и колющие ощущения. Симптоматика воспалительных изменений дыхательной системы как при бронхите, плеврите, пневмонии (боль при вдохе, астматический компонент, кашель);
- Th4-Th6 – признаки нарушения работы гепатобилиарной системы. Могут наблюдаться застой желчи в желчном пузыре, конкременты в желчных протоках, изменения ферментативной активности печени. Нарушение пищеварения за счет недостаточного выброса желчи в двенадцатиперстную кишку, метеоризм, спазм;
- Th7-Th9 – дисфункция поджелудочной железы, начальных отделов тонкой кишки, диспепсия. Нарушается иннервация диафрагмальных мышц с появлением частой икоты и проблемой дыхания (нехватка воздуха, трудно выполнить глубокий вдох). Изменения в работе желез внутренней секреции надпочечников с возможным иммунным сбоем и аллергической реакцией;
- Th10-Th12 – симптомы заболевания почек и мочеточников, тянущая и ноющая боль в пояснице, появление тошноты и рвотных позывов. Болезненность может иррадиировать в органы малого таза.
Зачастую боль при кисте позвоночника опоясывающая, больной показывает место где болит, пальцем, а не ладонью.
Чем опасна киста в позвоночнике
Врачи нейрохирурги предупреждают об опасности развития осложнений при отсутствии лечения и профилактики заболевания. К таковым можно отнести:
- корешковый синдром, скованность движений, полная обездвиженность из-за сильнейшей боли;
- нарушение работы внутригрудных, брюшных и тазовых органов;
- атрофия мышечной массы, инвалидизация;
- паралич;
- разрушение кости, патологические переломы, длительная иммобилизация;
- парестезия;
- сирингомиелия;
- формирование злокачественной опухоли позвоночника;
- острое нарушение мозгового кровообращения (инсульт) из-за повышения артериального давления.
При наступлении осложнений пациент нуждается в дополнительной помощи для выполнения примитивных заданий по дому и уходу за собой (одеться, застегнуть пуговицу).
Неврологические симптомы
Доминантными симптомами костной кисты являются боль и корешковый синдром. Болезненность сконцентрирована около кистозной полости, проявляется не только при динамических, но и статических нагрузках. Проводится по ходу расположения нерва спинного мозга.
Сдавление спинномозгового вещества провоцирует головную боль, звуковые нарушения слуха, увеличение цифр АД, снижение остроты зрения. Сопутствующие симптомы, это: – потеря сознания, судорожная готовность, дисфункция пищеварительной и мочевыделительной системы. Пациент жалуется на изменение походки, хромоту, дискоординацию в пространстве.
Методы диагностики

Важным этапом в диагностировании является своевременное обращение за медицинской помощью и персональный подбор методик с учетом жалоб. В начале пациента ожидает – осмотр и пальпация над проекцией предполагаемой кисты. Оценивается концентрация боли в позвоночнике, интенсивность и распространение. Фиксируются типичные неврологические признаки.
После чего назначаются дополнительные обследования:
- Рентгенография в прямой и боковой проекции.
- Магнитно-резонансная и компьютерная томография.
- УЗ-исследование позвоночника.
- Миелограмма с введением контрастного вещества.
- Электромиограмма (ЭМГ).
- Пункция с целью получения биоптата.
- Биопсия для дифференциальной диагностики доброкачественной кисты и злокачественной опухоли.
Обязательными исследованиями являются: общий анализ крови, мочи, биохимический анализ крови для оценки общего состояния организма и работы внутренних органов.
Способы лечения
К лечению без операции относятся паллиативные методики, способствующие снижению боли, расслаблению мускулатуры, улучшению нейромышечной проводимости.

лекарственные средства способны временно улучшить общее состояние, в некоторых случаях приводят к длительной ремиссии. Препараты выбора:
- анальгетики и нестероидные противовоспалительные средства: Ксефокам, Диклоберл, Кеторол, Вольтарен;
- ангиопротекторы и стабилизаторы капилляров: Венорутон, Аскорутин, Пентоксифиллин;
- спазмолитики: Спазмалгон, Дротаверин (Но-шпа);
- миорелаксанты: Мидокалм;
- хондропротекторы: Структум, Артрозан;
- глюкокортикостероиды: Преднизолон, Дексаметазон;
- витаминотерапия препаратами группы В: Нейровитан, Нейрорубин.
Лекарственные средства – назначаются с учетом клинической картины, симптоматики, массы и возраста больного. Могут быть в разной форме: гель, мазь, таблетки, капсулы, внутримышечные и внутривенные инъекции. Применяются строго после консультации нейрохирурга и вертебролога.
Лечебные блокады – представляют собой раствор анестетика (Новокаин) иногда в сочетании с кортикостероидом (Преднизолон) для усиления противоболевого, противоотечного и антифлогистического эффекта. Вводятся врачом в места сильной боли или эпидурально.
Физиолечение в сочетании с медикаментозной терапией — в период стойкой ремиссии помогает максимально отсрочить дальнейшее обострение. Назначают – ультразвуковой фонофорез, лазеротерапию, лечебный массаж, электрофорез с Карипаином. Хорошие результаты наблюдаются при иглоукалывании и электроакупунктуре.
Гимнастика должна быть щадящей. Все упражнения выполняются под строгим контролем инструктора.
Пользовать народными средствами желательно после консультации профилирующего специалиста. Применяются рецепты при малых размерах кисты и отсутствии тяжелой неврологической симптоматики в сочетании с основным планом терапии.
Отводится особое место:
- Растение девясил, рекомендуется принимать по 100 мл настоя 2–3 раза в день в течение 10–14 дней;
- Сок лопуха: настаивают сок от 4 до 5 суток, не допуская брожение. В течение 3 недель принимают по 2 столовые ложки перед приемом пищи;
- настой чаги: по 1 ст. л. перед едой в течение 2 месяцев.
Оперативное лечение
Наиболее эффективная методика удаления – хирургическая операция. Помогает иссечь кисту в полном объеме, рецидивы маловероятны.
Эндоскопическое удаление — 
Энуклеация кисты эндоскопом через малый разрез. Мониторирование происходящего за счет видеокамеры. Операция малотравматична, но требует установки специальных конструкций для фиксации позвоночно-двигательного сегмента.
Радикальное иссечение — Абсолютная резекция кистозной полости, иногда с поврежденным сегментом позвоночного столба. Рецидив минимален.
Лазерное лечение — 
Лазером через маленькое рассечение кожи выжигают и испаряют кисты расположенным между позвонками. Операция бескровная, малотравматичная, рецидивов 0,1%.
Радиолучевое лечение — 
Применяется при абсолютных противопоказаниях к хирургическому вмешательству. Выполняется в специализированных клиниках. Важен подбор лучевой дозы во избежание поражения спинномозгового вещества.Киста позвоночника в большинстве случаев имеет благоприятный прогноз, однако это не означает, что лечение можно отложить. Пациенту следует придерживаться режима дня, питания и физической активности. Зная о своем заболевании стараться проводить профилактические и лечебные мероприятия.
Читайте также:



